диспансеризация углубленная форма врачебного контроля
Диспансеризация углубленная форма врачебного контроля
Программа разработана совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.

Приказ Министерства здравоохранения РФ от 1 июля 2021 г. № 698н «Об утверждении Порядка направления граждан на прохождение углубленной диспансеризации, включая категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке»
В соответствии с абзацем двадцать третьим раздела IV Программы государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021 год и на плановый период 2022 и 2023 годов, утвержденной постановлением Правительства Российской Федерации от 28 декабря 2020 г. N 2299 (Собрание законодательства Российской Федерации, 2021, N 2, ст. 384; Официальный интернет-портал правовой информации (www.pravo.gov.ru), 2021, 19 июня, N 0001202106190007), приказываю:
Утвердить прилагаемый Порядок направления граждан на прохождение углубленной диспансеризации, включая категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке.
| Министр | М.А. Мурашко |
Зарегистрировано в Минюсте РФ 7 июля 2021 г.
Регистрационный № 64157
Утвержден
приказом Министерства
здравоохранения
Российской Федерации
от 1 июля 2021 г. № 698н
Порядок направления граждан на прохождение углубленной диспансеризации, включая категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке
2. Углубленную диспансеризацию вправе пройти граждане, переболевшие новой коронавирусной инфекцией COVID-19.
3. В случае отсутствия у медицинской организации лицензии на осуществление медицинской деятельности по отдельным видам работ (услуг), необходимым для проведения углубленной диспансеризации, медицинская организация направляет гражданина в иную медицинскую организацию, имеющую лицензию на требуемые виды работ (услуг).
1) фамилия, имя, отчество (при наличии), возраст (дата, месяц, год рождения);
2) номер полиса обязательного медицинского страхования гражданина;
3) категория, к которой относится гражданин;
4) планируемые дата и место проведения углубленной диспансеризации.
Перечень граждан подлежит ежемесячной актуализации медицинской организацией.
6. Планируемая дата проведения углубленной диспансеризации устанавливается не ранее 60 календарных дней после выздоровления 3 гражданина, перенесшего новую коронавирусную инфекцию COVID-19, при оказании ему медицинской помощи в амбулаторных условиях или в условиях стационара.
При планировании даты проведения углубленной диспансеризации гражданина, составлении перечня граждан, подлежащих углубленной диспансеризации, а также при актуализации указанного перечня учитывается категория, к которой относится гражданин.
8. Перечень граждан и календарный план доводятся до сведения медицинских работников, участвующих в проведении углубленной диспансеризации, в том числе медицинских работников, ответственных за проведение углубленной диспансеризации.
В случае использования в медицинской организации медицинской информационной системы медицинской организации или государственной информационной системы в сфере здравоохранения субъекта Российской Федерации при проведении углубленной диспансеризации, результаты приемов (осмотров, консультаций) медицинскими работниками, исследований и иных медицинских вмешательств, входящих в объем углубленной диспансеризации, сформированные в форме электронных медицинских документов, представляются в единую государственную информационную систему в сфере здравоохранения, в том числе с целью предоставления гражданам услуг в сфере здравоохранения в электронной форме посредством использования Единого портала и иных информационных систем, предусмотренных частью 5 статьи 91 Федерального закона.
16. Проведение углубленной диспансеризации осуществляется с учетом санитарно-эпидемиологической обстановки в субъекте Российской Федерации.
2 Часть 7 статьи 44 1 Федерального закона от 29 ноября 2010 г. N 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» (Собрание законодательства Российской Федерации, 2010, N 49; ст. 6422; 2020, N 50, ст. 8075).
3 Приложение N 13 к приказу Министерства здравоохранения Российской Федерации от 19 марта 2020 г. N 198н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID-19» (зарегистрирован Министерством юстиции Российской Федерации 19 марта 2020 г., регистрационный N 57786) с изменениями, внесенными приказами Министерства здравоохранения Российской Федерации от 27 марта 2020 г. N 246н (зарегистрирован Министерством юстиции Российской Федерации 27 марта 2020 г., регистрационный N 57860), от 2 апреля 2020 г. N 264н (зарегистрирован Министерством юстиции Российской Федерации 3 апреля 2020 г., регистрационный N 57956), от 29 апреля 2020 г. N 385н (зарегистрирован Министерством юстиции Российской Федерации 30 апреля 2020 г., регистрационный N 58255), от 18 мая 2020 г. N 459н (зарегистрирован Министерством юстиции Российской Федерации 25 мая 2020 г., регистрационный N 58449), от 29 мая 2020 г. N 513н (зарегистрирован Министерством юстиции Российской Федерации 3 июня 2020 г., регистрационный N 58560), от 7 июля 2020 г. N 685н (зарегистрирован Министерством юстиции Российской Федерации 13 июля 2020 г., регистрационный N 58913), от 27 августа 2020 г. N 905н (зарегистрирован Министерством юстиции Российской Федерации 4 сентября 2020 г., регистрационный N 59645), от 15 сентября 2020 г. N 982н (зарегистрирован Министерством юстиции Российской Федерации 17 сентября 2020 г., регистрационный N 59939), от 1 октября 2020 г. N 1062н (зарегистрирован Министерством юстиции Российской Федерации 7 октября 2020 г., регистрационный N 60279), от 23 октября 2020 г. N 1140н (зарегистрирован Министерством юстиции Российской Федерации 28 октября 2020 г., регистрационный N 60610), от 30 октября 2020 г. N 1184н (зарегистрирован Министерством юстиции Российской Федерации 12 ноября 2020 г., регистрационный N 60860), от 4 декабря 2020 г. N 1288н (зарегистрирован Министерством юстиции Российской Федерации 15 декабря 2020 г., регистрационный N 61475) и от 23 марта 2021 г. N 232н (зарегистрирован Министерством юстиции Российской Федерации 15 апреля 2021 г., регистрационный N 63143).
4 Зарегистрирован Министерством юстиции Российской Федерации 17 мая 2019 г., регистрационный N 54643, с изменениями, внесенными приказами Министерства здравоохранения Российской Федерации от 9 апреля 2020 г. N 299н (зарегистрирован Министерством юстиции Российской Федерации 14 апреля 2020 г., регистрационный N 58074), от 25 сентября 2020 г. N 1024н (зарегистрирован Министерством юстиции Российской Федерации 14 октября 2020 г., регистрационный N 60369), от 10 февраля 2021 г. N 65 н (зарегистрирован Министерством юстиции Российской Федерации 17 марта 2021 г., регистрационный N 62797), от 26 марта 2021 г. N 254н (зарегистрирован Министерством юстиции Российской Федерации 22 апреля 2021 г., регистрационный N 63210).
6 Зарегистрирован Министерством юстиции Российской Федерации 19 июня 2019 г., регистрационный N 54963.
7 Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; Официальный интернет-портал правовой информации (www.pravo.gov.ru), 2021, 2 июля, N 0001202107020046.
8 Статья 37 Федерального закона (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; Официальный интернет-портал правовой информации (www.pravo.gov.ru), 2021, 2 июля, N 0001202107020046).
9 Приложение N 1 к приказу Министерства здравоохранения Российской Федерации от 15 декабря 2014 г. N 834н «Об утверждении унифицированных форм медицинской документации, используемых в медицинских организациях, оказывающих медицинскую помощь в амбулаторных условиях, и порядков по их заполнению» (зарегистрирован Министерством юстиции Российской Федерации 20 февраля 2015 г., регистрационный N 36160) с изменениями, внесенными приказами Министерства здравоохранения Российской Федерации от 9 февраля 2018 г. N 2н (зарегистрирован Министерством юстиции Российской Федерации 4 апреля 2018 г., регистрационный N 50614) и от 2 ноября 2020 г. N 1186н (зарегистрирован Министерством юстиции Российской Федерации 27 ноября 2020 г., регистрационный N 61121).
Приложение
к Порядку направления граждан
на прохождение углубленной
диспансеризации, включая категории
граждан, проходящих углубленную
диспансеризацию в первоочередном
порядке, утвержденному приказом
Министерства здравоохранения
Российской Федерации
от 1 июля 2021 г. № 698н
Категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке
1. Граждане, перенесшие новую коронавирусную инфекцию COVID-19, при наличии двух и более хронических неинфекционных заболеваний.
При этом учитываются коды по МКБ-10 1 хронических неинфекционных заболеваний по следующим группам:
Наличие двух и более хронических неинфекционных заболеваний у гражданина определяется при наличии кода по МКБ-10 из 1 группы в сочетании с одним и более кодом по МКБ-10 из 2-5 групп.
2. Граждане, перенесшие новую коронавирусную инфекцию COVID-19, не относящиеся к категории, указанной в пункте 1 настоящего Приложения.
1 Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра.
Обзор документа
Урегулированы вопросы углубленной диспансеризации переболевших COVID-19, а также граждан, в отношении которых отсутствуют сведения о перенесенном заболевании COVID-19.
В первую очередь обследуют переболевших COVID-19. Это будут делать не ранее 60 дней после выздоровления.
Предусмотрены общий и биохимический анализы крови, измерение насыщения крови кислородом (сатурация), тест с 6-минутной ходьбой, спирометрия, рентген грудной клетки, прием терапевта. Для переболевших добавятся анализ на определение концентрации D-димера в крови, помогающий выявлять признаки тромбообразования. Все исследования можно будет пройти в течение одного дня.
В дальнейшем при необходимости могут назначить эхокардиографию, КТ легких и допплеровское исследование сосудов нижних конечностей.
Диспансеризация углубленная форма врачебного контроля
С 1 июля 2021 года заработала углубленная программа диспансеризации на 2021—2023 год для переболевших COVID-19.
С 06.09.2021 возобновляется углубленная диспансеризация лиц, перенесших новую коронавирусную инфекцию COVID-19 согласно приказа Министерства здравоохранения Пермского края от 01.09.2021 СЭД № 34-01-05-927
Чем диспансеризация для переболевших COVID-19 отличается от общей диспансеризации
Общая диспансеризация — это определенный набор анализов и обследований, которые делают бесплатно по полису ОМС. Обследования должны выявить самые частые заболевания.
Диспансеризация для переболевших COVID-19 — не отдельное мероприятие, а расширенная версия общей диспансеризации.
Общая диспансеризация проходит в два этапа. Обследования на первом этапе:
Пациентам от 40 лет и старше на первом этапе проводят еще несколько обследований:
После всех обследований пациент попадает на прием к терапевту. Врач осматривает кожу и слизистую рта, щитовидную железу и лимфатические узлы. Если по результатам осмотра и обследований терапевт заподозрит какое-то заболевание, на втором этапе диспансеризации проведут дополнительные обследования и направят к узким специалистам.
Диспансеризация для переболевших COVID-19. На первом этапе к общим обследованиям добавят:
Как и в случае с общей диспансеризацией, для уточнения диагноза на втором этапе диспансеризации терапевт может назначить дополнительные обследования: эхокардиографию, КТ легких и дуплексное сканирование вен нижних конечностей, а также направить к узким специалистам.
Кто может пройти углубленную диспансеризацию
Согласно постановлению, углубленную диспансеризацию смогут пройти переболевшие COVID-19. В первую очередь на обследования позовут людей с хроническими заболеваниями, которые переболели коронавирусом в средней или тяжелой форме. Кроме того, новую программу могут провести по инициативе гражданина, в медицинской карте которого нет сведений о перенесенном коронавирусе. Как в этом случае подтвердить факт перенесенного заболевания, в документе не уточняется.
С 2021 по 2023 год попасть на углубленную программу диспансеризации можно, если в этот период вам исполняется количество лет, кратное трем: 18, 21, 24, 27, 30, 33, 36, 39, а также если вам 40 и больше лет.
Если человек переболел коронавирусом в 34 года, он может пройти диспансеризацию в 36 лет. Но если после болезни у человека есть жалобы на здоровье и по возрасту он не попадает на диспансеризацию, за обследованиями можно обратиться в поликлинику по месту жительства. Медосмотр в таком случае могут назначать без диспансеризации, в рамках обычной помощи по ОМС.
Диспансеризацию можно пройти за один день, но если вам назначат дополнительные обследования, этого дня может не хватить. На время диспансеризации работодатель предоставит один выходной с сохранением заработной платы, за пять лет до пенсии — два дня. Присутствие в поликлинике и сдачу анализов по программе диспансеризации нужно подтверждать справкой.
Обращаться для прохождения диспансеризации, углубленной диспансеризации и профилактического медицинского осмотра необходимо в каб. 117 поликлиники.
Для получения маршрутных карт и направлений на лабораторные и диагностические исследования необходимо обращаться в каб. 117 поликлиники с 8:30 до 17:00 (перерыв 13:00-14:00) в рабочие дни и 2 раза в месяц в субботу с 9:00 до 13:00.
Анкета для граждан в возрасте до 65 лет на выявление хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения Скачать
Правила вынесения заключения по результатам опроса (анкетирования) в рамках диспансеризацииграждан в возрасте до 65 лет Скачать
Анкета для граждан в возрасте 65 лет и старше на выявление хронических неинфекционных заболеваний, факторов риска, старческой астении Скачать
Правила вынесения заключения по результатам анкетирования граждан 65 лет и старше Скачать
Углубленная диспансеризация
С 1 июля взрослые 18 лет и старше, которые переболели коронавирусом, могут пройти углубленную диспансеризацию. Минздрав установил, каких пациентов направляют на нее в первую очередь, как составить документы для ее проведения и оформления результатов. Порядок действует с 18 июля.
Комитетом по здравоохранению издано соответствующее распоряжение от 02.07.2021 № 403-р «Об организации проведения профилактических медицинских осмотров, диспансеризации определенных групп взрослого населения в Санкт-Петербурге и углубленной диспансеризации граждан, перенесших новую коронавирусную инфекции в Санкт-Петербурге в 2021 году».
Цель проведения углубленной диспансеризации: раннее выявление осложнений у граждан, перенесших новую коронавирусную инфекцию.
Исследования, направленные на выявление осложнений у граждан, перенесших новую коронавирусную инфекцию, проводятся в рамках углубленной диспансеризации в дополнении к исследованиям профилактического медицинского осмотра, а также I и II этапов диспансеризации.
Прежде всего, на углубленную диспансеризацию направляют граждан следующих категорий:
— переболевших коронавирусом с двумя и более определенными хроническими неинфекционными заболеваниями. Болезни разделили на 5 групп, в каждой из которых указаны коды по МКБ-10. У гражданина должно быть одно заболевание из 1-й группы и одно и более из других групп;
— переболевших COVID-19, которые не относятся к первой категории.
Гражданина, о котором нет сведений, что он перенес COVID-19, также смогут направить на углубленную диспансеризацию. Для этого нужно его письменное заявление в произвольной форме на имя руководителя медицинской организации.
Для переболевших COVID-19 планируемая дата диспансеризации должна составлять не менее 60 календарных дней после выздоровления при оказании помощи амбулаторно или в стационаре.
Результаты обследований вносят в амбулаторную карту пациента с отметкой «Углубленная диспансеризация».
Профилактический медицинский осмотр, диспансеризация, углубленная диспансеризация: цель и область применения
Цель: раннее выявление факторов риска хронических неинфекционных заболеваний и их коррекция, а также выявление хронических неинфекционных заболеваний на ранних стадиях.
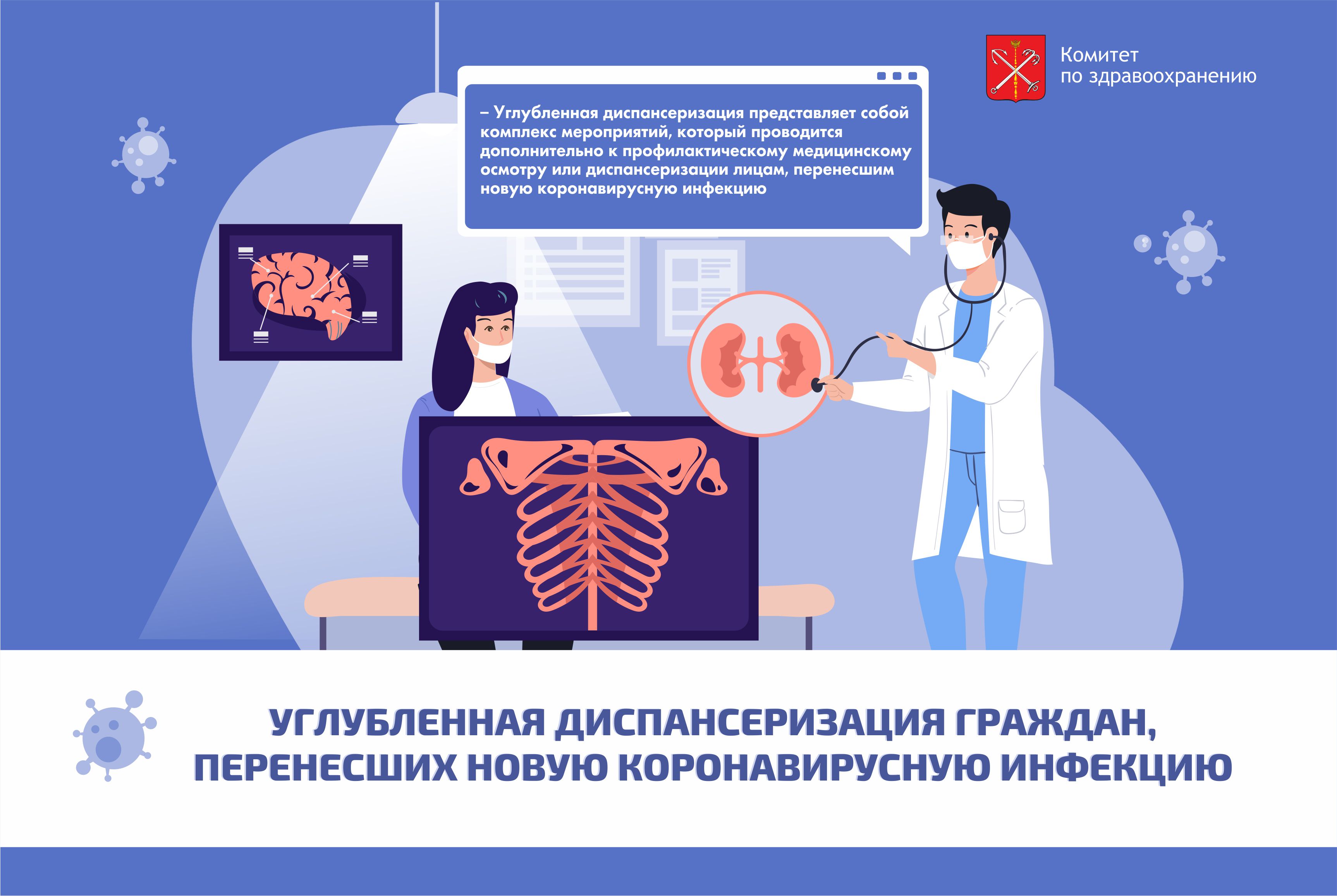
Углубленная диспансеризация представляет собой комплекс мероприятий, который проводится дополнительно к ПМО или диспансеризации лицам, перенесшим новую коронавирусную инфекцию, и включает два этапа. I этап: измерение насыщения крови кислородом (сатурация) в покое, тест с 6-минутной ходьбой, спирометрия, общий клинический анализ крови (развернутый), биохимический анализ крови (исследуются уровни холестерина, липопротеинов низкой плотности, C-реактивного белка, определяется активность аланинами-нотрансферазы, аспартатаминотрансферазы, лактатдегидрогеназы, исследуется уровень креатинина крови), определение концентрации Д-димера, проведение рентгенографии органов грудной клетки, прием (осмотр) врачом-терапевтом. II этап: эхокардиография, компьютерная томография легких, дуплексное сканирование вен нижних конечностей. Цель: раннее выявление осложнений у граждан, перенесших новую коронавирусную инфекцию.
Нормативные документы

Диспансеризация углубленная форма врачебного контроля
Программа разработана совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.

Методические рекомендации “Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения” (утв. Министерством здравоохранения РФ, 2013 г.)
Аннотация
Методические рекомендации содержат описание организации проведения диспансеризации и профилактических медицинских осмотров взрослого населения в медицинских организациях первичной медико-санитарной помощи.
Диспансеризация представляет собой комплекс мероприятий, в том числе медицинский осмотр врачами нескольких специальностей и применение необходимых методов обследования, осуществляемых в целях раннего выявления хронических неинфекционных заболеваний (состояний), являющихся основной причиной инвалидности и преждевременной смертности населения России и факторов риска их развития, а также в целях формирования групп состояния здоровья и выработки рекомендаций для пациентов. Диспансеризация проводится 1 раз в три года и включает в себя помимо универсального для всех возрастных групп пациентов набора методов методы углубленного обследования, предназначенные для раннего выявления наиболее вероятных для данного возраста и пола хронического неинфекционного заболевания.
Профилактический медицинский осмотр проводится 1 раз в два года в целях раннего (своевременного) выявления хронических неинфекционных заболеваний (состояний) и факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, а также в целях формирования групп состояния здоровья и выработки рекомендаций для пациентов в те годы, когда диспансеризация для данного гражданина не проводится. Регулярная диспансеризация и профилактические медицинские осмотры являются важнейшими массовыми и высокоэффективными медицинскими технологиями сбережения здоровья и снижения преждевременной смертности населения.
Методические рекомендации выполняют задачу разъяснения и комментариев к отдельным пунктам нормативно-правовых документов Минздрава России «Порядок проведения диспансеризации определенных групп взрослого населения», утвержденного приказом Министерства здравоохранения Российской Федерации от 3 декабря 2012 г., № 1006н и «Порядок проведения профилактического медицинского осмотра», утвержденного приказом Министерства здравоохранения Российской Федерации от 6 декабря 2012 г., № 1011н.
Методические рекомендации предназначены для руководителей медицинских организаций, осуществляющих диспансеризацию и профилактические медицинские осмотры взрослого населения, а также врачебного и среднего медицинского персонала, непосредственно участвующих в их проведении.
Авторы:. Бойцов С.А., Вылегжанин С.В., Гамбарян М.Г., Гулин А.Н., Еганян Р.А., Зубкова И.И., Ипатов П.В., Калинина А.М., Пономарева Е.Г., Соловьева С.Б.
Введение
Диспансеризация в нашей стране имеет многолетнюю историю. Программа всеобщей диспансеризации населения была принята в 1986 г. (приказ МЗ СССР от 30.05.1986 г., № 770), согласно которой в поликлиниках были созданы отделения и кабинеты профилактики, увеличена численность участковых врачей и педиатров, улучшено лабораторно-инструментальное оснащение. По результатам диспансеризации рекомендовалось выделять группы здоровых, практически здоровых и больных. Впервые указывалось, что в каждой из вышеперечисленных групп следует учитывать лиц с факторами риска возникновения определенных заболеваний (производственного, бытового, генетического характера) и давались рекомендации по их диспансерному наблюдению.
Вторым серьезным недостатком является отсутствие процедуры коррекции факторов риска хронических неинфекционных заболеваний, которая должна происходить, или, по крайней мере, начинаться уже в рамках диспансеризации. Опыт проведения дополнительной диспансеризации работающего населения, стартовавшей в нашей стране с 2006 года по месту работы граждан, показал, что отказ от участково-территориального принципа ее организации привел к тому, что медицинские осмотры работающих не стали реальным способом контроля за их здоровьем, поскольку в большинстве случаев диспансеризация заключалась только в обследовании и выявлении болезней без реализации последующего комплекса лечебно-профилактических и реабилитационных мер.
Таким образом, в процессе совершенствования диспансеризации необходимо учесть как положительный, так и отрицательный накопленный опыт. Прежде всего, важно создать научно обоснованную систему мероприятий диспансеризации с учетом имеющегося отечественного и зарубежного опыта, исходя из реальных возможностей государства и существующей системы здравоохранения, обеспечить устойчивое ее функционирование, не нарушающее повседневный режим работы амбулаторно-поликлинического учреждения (подразделения) при непосредственном участии и личной ответственности участкового врача (фельдшера) за ее результаты.
Новый порядок диспансеризации разрабатывался с учетом не только отечественного, но и международного опыта. Диспансеризация взрослого населения проводится путем углубленного обследования граждан в целях:
— раннего выявления хронических неинфекционных заболеваний (состояний), являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации, основных факторов риска их развития, туберкулеза, а также потребления наркотических средств и психотропных веществ без назначения врача;
— определения группы состояния здоровья, необходимых профилактических, лечебных, реабилитационных и оздоровительных мероприятий для граждан, имеющих заболевания (состояния) или факторы риска их развития, а также для здоровых граждан;
— проведения краткого профилактического консультирования больных и здоровых граждан, а также проведения индивидуального углубленного профилактического консультирования и групповых методов профилактики (школ пациентов) для граждан с высоким и очень высоким суммарным сердечно-сосудистым риском;
— определения группы диспансерного наблюдения граждан, с выявленными заболеваниями (состояниями), а также здоровых граждан, имеющих высокий и очень высокий суммарный сердечно-сосудистый риск.
Основными особенностями нового Порядка диспансеризации являются:
— участковый принцип ее организации (правда следует иметь в виду, что в соответствии с Порядком выбора гражданином медицинской организации при оказании ему медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи, утвержденным приказом Минздрава России от 26 апреля 2012 г. № 406н, гражданин может проходить диспансеризацию в медицинской организации, выбранной им для получения первичной врачебной или доврачебной медико-санитарной помощи, что в определенной мере может нарушать стройную систему территориального принципа организации врачебных участков);
— двухэтапный принцип проведения диспансеризации; первый этап диспансеризации (скрининг) проводится с целью выявления у граждан признаков хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, а также определения медицинских показаний к выполнению дополнительных обследований и осмотров врачами-специалистами для уточнения диагноза на втором этапе диспансеризации; первый этап заканчивается приемом (осмотром) врача-терапевта, включающим определение группы состояния здоровья, группы диспансерного наблюдения и проведение краткого профилактического консультирования; второй этап диспансеризации проводится с целью дополнительного обследования и уточнения диагноза заболевания (состояния), проведения углубленного профилактического консультирования и включает в себя проведение по определенным на первом этапе показаниям целого ряда инструментально-лабораторных методов исследования и осмотров специалистов;
— конкретизация понятия «факторы риска», к которым относятся повышенный уровень артериального давления, дислипидемия, гипергликемия, курение табака, пагубное потребление алкоголя, нерациональное питание, низкая физическая активность, избыточная масса тела и ожирение;
— дифференцированный набор инструментально-лабораторных методов исследования в целях повышения вероятности раннего выявления наиболее часто встречающихся для данного пола и возраста хронических неинфекционных заболеваний;
— обязательное проведение профилактического консультирования в целях коррекции факторов риска уже в процессе диспансеризации.
Настоящие методические рекомендации подготовлены в целях оказания практической помощи как ответственным лицам организаторам проведения диспансеризации населения, так и врачебному и среднему медицинскому персоналу, непосредственно участвующему в этом процессе. В процессе накопления опыта по диспансеризации населения и проведения профилактических осмотров предполагается совершенствование их нормативно-правовой базы и соответствующее обновление настоящих методических рекомендаций.
Организация проведения диспансеризации
Пункт 3 Порядка диспансеризации.
3. Диспансеризация взрослого населения проводится путем углубленного обследования состояния здоровья граждан в целях:
К хроническим неинфекционным заболеваниям, являющимся основной причиной инвалидности и преждевременной смертности населения Российской Федерации относятся болезни системы кровообращения (в первую очередь ишемическая болезнь сердца и цереброваскулярные заболевания), злокачественные новообразования, сахарный диабет, хронические болезни легких (прежде всего хроническая обструктивная болезнь легких), глаукома. Указанные болезни обуславливают более 80% всей инвалидности и смертности населения нашей страны. Чрезвычайно важно, что все эти болезни имеют общую структуру факторов риска их развития, причем все они поддаются коррекции.
Основные факторы риска хронических неинфекционных заболеваний и критерии для их выделения (диагностики) представлены в первом разделе Приложения № 1 к методическим рекомендациям
Пункт 8 Порядка диспансеризации.
8. Диспансеризация проводится при наличии информированного добровольного согласия гражданина или его законного представителя (в отношении лица, признанного в установленном законом порядке недееспособным, если такое лицо по своему состоянию не способно дать согласие на медицинское вмешательство), данного по форме и в порядке, которые утверждены Министерством здравоохранения Российской Федерации.
Гражданин вправе отказаться от проведения диспансеризации в целом либо от отдельных видов медицинских вмешательств, входящих в объем диспансеризации, в порядке и по форме, которые утверждены Министерством здравоохранения Российской Федерации.
Порядок и форма информированного добровольного согласия гражданина или его законного представителя представлены в приложении № 2, а форма и порядок отказа гражданина от проведения диспансеризации в целом либо от отдельных видов медицинских вмешательств, входящих в объем диспансеризации представлен в приложении № 3 к методическим рекомендациям.
Пункт 9 Порядка диспансеризации.
9. Руководитель медицинской организации и медицинские работники отделения (кабинета) медицинской профилактики (в том числе входящего в состав центра здоровья) являются ответственными за организацию и проведение диспансеризации населения, находящегося на медицинском обслуживании в медицинской организации…
Задачей руководителя медицинской организации является определение круга ответственных лиц и подразделений участвующих в проведении диспансеризации населения, постановка перед ними задач и принципиальной схемы взаимодействия для достижения целей диспансеризации.
Для медицинских работников отделения медицинской профилактики основной задачей в плане организации диспансеризации является практическое обеспечение согласованной работы и взаимодействия подразделений, участвующих в диспансеризации, учет проведения обследований и прохождения гражданами этапов диспансеризации, еженедельное информирование руководителя медицинской организации о ходе проведения диспансеризации.
Оснащение, структура и штатная численность медицинского и другого персонала отделения медицинской профилактики устанавливаются руководителем учреждения, в составе которого отделение создано, исходя из объема проводимой профилактической работы и численности обслуживаемого населения, с учетом рекомендуемых штатных нормативов и оснащения в соответствии с приказом Минздрава России от 23 сентября 2003 г., № 455 «О совершенствовании деятельности органов и учреждений здравоохранения по профилактике заболеваний в Российской Федерации» и приказом Минздравсоцразвития России от 15.05.2012 № 543н «Об утверждении положения об организации оказания первичной медико-санитарной помощи взрослому населению» (приложения №№ 2, 7, 22, 23, 27 к Положению об организации оказания первичной медико-санитарной помощи взрослому населению).
Для успешного исполнения функций и решения задач, возложенных на отделение медицинской профилактики пунктами 9, 11, 12, 16, 17 и 19 Порядка диспансеризации, в его структуре необходимо иметь следующие подразделения и помещения*(1):
— кабинет заведующего отделением (согласно приказу Минздрава России от 15.05.2012 № 543н 1 должность заведующего отделением на 25 тысяч и более обслуживаемого взрослого населения вместо 0,5 должности заведующего кабинетом медицинской профилактики);
— кабинеты медицинской профилактики (согласно приказу Минздрава России от 15.05.2012 № 543н 1 должность заведующего кабинетом медицинской профилактики на 10 тысяч взрослого населения);
— анамнестический кабинет (кабинет для проведения анкетирования по стандартной форме граждан на выявление хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача; для заполнения маршрутной карты диспансеризации, подготовки документов и направления пациентов на осмотры врачей-специалистов и лабораторно-инструментальные исследования);
— кабинет функциональных (инструментальных) исследований (кабинет для проведения антропометрии, измерения артериального давления, определения экспресс-методом содержания в крови глюкозы и общего холестерина, измерение внутриглазного давления бесконтактным методом, определение суммарного сердечно-сосудистого риска)*(2);
— кабинет (учебный класс, аудитория) для проведения школ пациентов и пропаганды здорового образа жизни (предусмотрен приказом Минздравсоцразвития России от 15.05.2012 № 543н в составе поликлиники, отделения медицинской профилактики, центре здоровья);
— кабинет централизованного учета диспансеризации (согласно приказу Минздрава России от 15.05.2012 № 543н 1 должность медицинского регистратора для ведения карт учета диспансеризации в поликлинике из расчета 1 должность на 20 тыс. указанных карт);
— кабинет медицинской помощи при отказе от курения (согласно приказу Минздравсоцразвития России от 15.05.2012 № 543н 1 должность заведующего кабинетом медицинской помощи при отказе от курения вместо 0,5 должности заведующего кабинетом медицинской профилактики; формируется при обеспечении достаточного потока пациентов желающих отказаться от курения).
В медицинских организациях, обслуживающих менее 25 тыс. населения, согласно требованиям приказа Минздравсоцразвития России № 543н от 15.05. 2012г. отделение медицинской профилактики отсутствует, а имеются только кабинеты медицинской профилактики, из расчета 1 кабинет на 10 тыс. обслуживаемого населения и помещения (учебные классы, аудитории) для проведения групповой профилактики (школ здоровья). В таких организациях для проведения диспансеризации помимо кабинета медицинской профилактики привлекаются другие подразделения для выполнения функций доврачебного приема и координации диспансеризации, централизованного учета диспансеризации (например, кабинет доврачебной помощи, регистратура).
Оснащение отделения (кабинета) медицинской профилактики осуществляется в соответствии с приложением № 5 к приказу Минздрава России от 23.09.2003 г. № 455, согласно которому медицинское оборудование для консультативно-оздоровительной работы приобретается по мере необходимости. Для проведения диспансеризации отделение медицинской профилактики должно иметь следующее оснащение:
фонендоскоп (по числу врачей (фельдшеров) отделения, 2 на кабинет доврачебного приема);
тонометр (по числу врачей (фельдшеров) отделения, 2 на кабинет доврачебного приема);
экспресс-анализатор для определения общего холестерина и глюкозы в крови с расходными материалами на число лиц, подлежащих диспансеризации (1 на кабинет медицинской профилактики и не менее 1 на кабинет доврачебного приема);
спирометр (1 на кабинет медицинской профилактики)
прибор для определения концентрации угарного газа в выдыхаемом воздухе (1 на кабинет медицинской профилактики);
шагомер (2 на кабинет медицинской профилактики);
весы (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема);
ростомер (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема);
сантиметровая лента (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема);
секундомер (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема
калькулятор (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема);
лампа-облучатель бактерицидная настенная (1 на кабинет доврачебного приема);
лампа-облучатель бактерицидная передвижная (1 на отделение);
транспальпебральный или бесконтактный тонометр для измерения внутриглазного давления (не менее 1 на кабинет доврачебного приема);
медицинская кушетка (1 на кабинет медицинской профилактики, 1 на кабинет доврачебного приема);
персональный компьютер (по числу рабочих мест врача, среднего медицинского работника отделения)
принтер формата А4 (1 на кабинет, или 1 на 3 компьютера)
принтер формата А3 (1 на отделение вместо 1 принтера формата А4 в кабинете)
офисная множительная техника формата А3 (ксерокс) (1 на отделение);
телевизор плоский широкоформатный (2 на отделение);
DVD-плеер (1 на отделение);
DVD диски (по потребности);
мультимедиапроектор в комплекте с ноутбуком (1 на отделение);
экран складной (1 на отделение);
экран стационарный (1 на отделение);
комплект оборудования для наглядной пропаганды здорового образа жизни, наглядные пособия для работы школ пациентов (пирамида питания, учебные фантомы: для обучения реанимации, сердце, молочная железа и т.п.) (по числу учебных классов (аудиторий)).
Пункт 10 Порядка диспансеризации.
10. Основными задачами врача-терапевта при проведении диспансеризации являются:
1) составление списков граждан, подлежащих диспансеризации в текущем календарном году, и плана проведения диспансеризации на текущий календарный год с учетом возрастной категории граждан;
2) активное привлечение населения участка к прохождению диспансеризации, информирование об ее целях и задачах, объеме проводимого обследования и графике работы подразделений медицинской организации, участвующих в проведении диспансеризации, необходимых подготовительных мероприятиях, а также повышение мотивации граждан к прохождению диспансеризации, в том числе путем проведения разъяснительных бесед на уровне семьи, организованного коллектива;
Пример краткой информации для граждан о диспансеризации и порядке ее прохождения представлен в приложении № 6 к методическим рекомендациям. В каждой медицинской организации она может быть адаптирована к местным условиям.
3) проведение медицинского осмотра гражданина по итогам первого и второго этапов диспансеризации, установление диагноза заболевания (состояния), определение группы состояния здоровья, группы диспансерного наблюдения (с учетом заключений врачей-специалистов), назначение необходимого лечения, при наличии медицинских показаний направление на дополнительные диагностические исследования, не входящие в объем диспансеризации, для получения специализированной, в том числе высокотехнологичной, медицинской помощи, на санаторно-курортное лечение.
Критерии для определения группы состояния здоровья гражданина представлены в пункте 17 Порядка диспансеризации. Все граждане по результатам диспансеризации разделяются на три большие группы: относительно здоровые (I группа состояния здоровья), лица с высоким и очень высоким суммарным риском развития сердечно-сосудистых заболеваний (II группа) и больные (III группа). Граждане II группы состояния здоровья подлежат наиболее активному профилактическому вмешательству в рамках диспансеризации (углубленное и групповое профилактическое консультирование), так как многочисленными исследованиями доказано, что такие мероприятия приводят к достоверному снижению не только уровня риска, но и смертности от сердечно-сосудистых заболеваний, обуславливающих 55-57% всей смертности населения страны. Не менее важной целью диспансеризации является выявление и коррекция факторов риска у лиц, уже имеющих хронические неинфекционные заболевания, так как достоверно показано, что лечения этих заболеваний без коррекции факторов риска имеет значительно меньшую эффективность и сопряжено с достоверно большей частотой возникновения фатальных осложнений.
4) проведение краткого профилактического консультирования, направление граждан с выявленными факторами риска развития хронических неинфекционных заболеваний в отделение (кабинет) медицинской профилактики или центр здоровья для оказания медицинской помощи по коррекции указанных факторов риска;
Важной особенностью Порядка диспансеризации является не только раннее выявление хронических неинфекционных заболеваний и факторов риска их развития, но и проведение всем гражданам, имеющим указанные факторы риска краткого профилактического консультирования (методика проведения которого представлена в разделе 4 приложения № 1 к методическим рекомендациям).
Пункт 11 Порядка диспансеризации.
11. Основными задачами отделения (кабинета) медицинской профилактики медицинской организации, в том числе находящегося в составе центра здоровья, при проведении диспансеризации являются:
2) инструктаж граждан, прибывших на диспансеризацию, о порядке ее прохождения, объеме и последовательности проведения обследования; Инструктаж граждан проводится с использованием Маршрутной карты диспансеризации (профилактического медицинского осмотра) представленной в приложении № 7 к методическим рекомендациям.
3) выполнение доврачебных медицинских исследований первого этапа диспансеризации (опрос (анкетирование) на выявление хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, антропометрия, измерение артериального давления, определение общего холестерина и глюкозы крови экспресс-методом, измерение внутриглазного давления бесконтактным методом);
Форма анкеты (опроса) на выявление хронических неинфекционных заболеваний, факторов риска их развития и потребления наркотических средств и психотропных веществ без назначения врача, а также Правила вынесения заключения по результатам опроса (анкетирования) представлена в приложении № 8 к методическим рекомендациям.
6) учет граждан, прошедших каждый этап диспансеризации;
Учет граждан, прошедших каждый этап диспансеризации проводится на основе анализа Маршрутных карт диспансеризации (профилактического медицинского осмотра) и Карт учета диспансеризации (профилактического медицинского осмотра) представленной в приложении № 9 к методическим рекомендациям, а также путем внесения информации о прохождении гражданином первого и второго этапа диспансеризации в календарный план-график прохождения диспансеризации представленный в приложении № 5 к методическим рекомендациям.
7) индивидуальное углубленное профилактическое консультирование или групповое профилактическое консультирование (школа пациента) по направлению врача-терапевта для граждан, отнесенных ко II и III группам состояния здоровья, в рамках второго этапа диспансеризации;
Методика проведения индивидуального углубленного профилактического консультирования, методические принципы проведения группового профилактического консультирования (школ пациента) и перечень их тематик представлены в разделе 5 и в разделе 6 приложения № 1 к методическим рекомендациям.
8) разъяснение гражданину с высоким риском развития угрожающего жизни заболевания (состояния) или его осложнения, а также лицам, совместно с ним проживающим, правил действий при их развитии, включая своевременный вызов бригады скорой медицинской помощи;
9) заполнение паспортной части и, по согласованию с врачом-терапевтом, других разделов паспорта здоровья.
Памятка больным ишемической болезнью сердца, цереброваскулярными заболеваниям и другими поражениями сосудов атеросклеротической природы, сахарным диабетом второго типа, а также пациентам с высоким суммарным сердечно-сосудистым риском и их близким о порядке неотложных действий при внезапной остановке сердца у человека в их присутствии, при сердечном приступе и остром нарушении мозгового кровообращения представлена в Паспорте здоровья (приложение № 10 к методическим рекомендациям).
Пункт 12.1 Порядка диспансеризации.
12.1. Первый этап диспансеризации (скрининг) проводится с целью выявления у граждан признаков хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, а также определения медицинских показаний к выполнению дополнительных обследований и осмотров врачами-специалистами для уточнения диагноза заболевания (состояния) на втором этапе диспансеризации, и включает в себя:
6) определение суммарного сердечно-сосудистого риска (для граждан в возрасте до 65 лет);
Методика определения суммарного сердечно-сосудистого риска представлена в приложении № 11 к методическим рекомендациям.
8) осмотр фельдшера (акушерки), включая взятие мазка с шейки матки на цитологическое исследование (для женщин);
Рекомендуется применение метода окраски мазка по Папаниколау, как получивший международное признание метод скрининг-выявления рака шейки матки (мазок, окрашенный по методу Папаниколау с применением жидкостной технологии, позволяет повысить качество цитологического мазка). Перед исследованием исключаются половые контакты в течение 2-х суток, отменяются любые вагинальные препараты, спермициды, тампоны и спринцевания, забор мазков не проводится во время менструации, при проведении того или иного лечения инфекционно-воспалительных заболеваний органов малого таза.
9) флюорографию легких*(3);
Порядок и сроки проведения профилактических медицинских осмотров населения в целях выявления туберкулеза, утвержденный Постановления Правительства Российской Федерации от 25 декабря 2001 г. N 892 «О реализации Федерального закона «О предупреждении распространения туберкулеза в Российской Федерации», регламентирующий частоту проведения флюорографии легких различным группам населения представлен в приложении № 12 к методическим рекомендациям.
15) исследование кала на скрытую кровь (для граждан в возрасте 45 лет и старше);
Рекомендуется использовать высокочувствительный иммунохимический метод анализа кала на скрытую кровь, не требующий каких-либо ограничений питания перед проведением анализа. Исследование кала на скрытую кровь иммунохимическим методом не следует проводить в течение четырнадцати дней после медицинских процедур или исследований желудочно-кишечного тракта, в процессе которых использовался медицинский инструмент, стул должен быть естественным, без применения слабительных и клизм. Подготовка пациента к анализу кала с использованием других методик представлена в приложении № 6 к методическим рекомендациям.
17) ультразвуковое исследование органов брюшной полости (для граждан в возрасте 39 лет и старше с периодичностью 1 раз в 6 лет);
При проведении данного исследования необходимо учитывать, что основной целью его при диспансеризации населения является выявление сонографических признаков онкологических заболеваний органов брюшной полости и забрюшинного пространства.
18) измерение внутриглазного давления (для граждан в возрасте 39 лет и старше);
По возможности необходимо использовать транспальпебральный или бесконтактный метод измерения внутриглазного давления.
20) прием (осмотр) врача-терапевта, включающий определение группы состояния здоровья, группы диспансерного наблюдения (с учетом заключения врача-невролога), проведение краткого профилактического консультирования.
Прием (осмотр) врача-терапевта должен иметь преимущественную направленность на выявление хронических неинфекционных заболеваний и в обязательном порядке включать осмотр кожных покровов и слизистых на предмет раннего выявления предраковых заболеваний кожи (кожный рог, бородавчатый предрак, ограниченный предраковый гиперкератоз, абразивный преканкрозный хейлит Манганотти, пигментная ксеродерма, актинический кератоз, пигментные невусы, лейкоплакии и др).
Пункт 12.2 Порядка диспансеризации.
12.2. Второй этап диспансеризации проводится с целью дополнительного обследования и уточнения диагноза заболевания (состояния), проведения углубленного профилактического консультирования и включает в себя:
1) дуплексное сканирование брахицефальных артерий (в случае наличия указания или подозрения на ранее перенесенное острое нарушение мозгового кровообращения по результатам анкетирования, по назначению врача-невролога, а также для мужчин в возрасте 45 лет и старше и женщин в возрасте старше 55 лет при наличии комбинации трех факторов риска развития хронических неинфекционных заболеваний: повышенный уровень артериального давления, дислипидемия, избыточная масса тела или ожирение);
При выявлении у лиц, указанных в п. 12.2.1), стеноза внутренней сонной артерии от 70 до 99% по европейской методике оценки стеноза и от 50 до 99% по североамериканской методике (см. рисунок) показана плановая консультация сосудистого хирурга (вне рамок диспансеризации). При стенозе от 40 до 70% по европейской методике оценки стеноза и от 25 до 50% по североамериканской методике показано дуплексное сканирование сонной артерии 2 раза в год в рамках диспансерного наблюдения пациента. Всем пациентам с выявленным стенозом брахицефальных артерий показано наблюдение врача-терапевта участкового/врача общей практики (семейного врача), назначение липидкоррегирующей и антиаггрегантной терапии, контроль и коррекция факторов риска.
Рис. Североамериканская и Европейская методики оценки стеноза сонной артерии.
3) осмотр (консультация) врача-невролога (в случае указания или подозрения на ранее перенесенное острое нарушение мозгового кровообращения по результатам анкетирования у граждан, не находящихся под диспансерным наблюдением по данному поводу, а также для граждан, не прошедших осмотр врача-невролога на первом этапе диспансеризации);
Направлению к врачу-неврологу подлежат только те граждане, у которых впервые выявлено подозрение или указание по результатам анкетирования на ранее перенесенное острое нарушение мозгового кровообращения и которые не прошли осмотр (консультацию) врача-невролога на 1-м этапе диспансеризации (на 1-м этапе безотносительно перечисленных показаний диспансеризации осмотр врача-невролога проходят лица в возрасте 51, 57, 63, 69, 75, 81, 87, 93, 99 лет).
4) осмотр (консультация) врача-хирурга или врача-уролога (для мужчин в возрасте старше 50 лет при впервые выявленном повышении уровня простатспецифического антигена в крови и (или) выявлении по результатам анкетирования жалоб, свидетельствующих о возможных заболеваниях предстательной железы);
Осмотр (консультация) врача-хирурга или врача-уролога при выявлении подозрения на патологию предстательной железы включает расширенный опрос и осмотр пациента с проведением пальцевого ректального обследования. В случае подозрения на злокачественную опухоль предстательной железы пациент направляется на повторное исследование простатспецифического антигена в крови (не ранее чем через 2 недели после пальцевого ректального исследования) и трансуретральное ультразвуковое исследование (вне рамок диспансеризации). С результатами исследований пациент направляется на осмотр (консультацию) врача-уролога, посещение которого должно состояться не позже 2-х месяцев с даты прохождения диспансеризации.
При выявлении подозрения на злокачественную опухоль прямой кишки по результатам пальцевого ректального обследования пациент направляется на ректороманоскопию, которая проводится в рамках второго этапа диспансеризации.
При выявлении другой патологии врач-хирург (врач-уролог) направляет пациента на необходимое обследование и лечение вне рамок диспансеризации.
Пункт 18 Порядка диспансеризации.
18. Основными критериями эффективности диспансеризации взрослого населения являются:
1) охват диспансеризацией населения, находящегося на медицинском обслуживании в медицинской организации;
Показатель охвата диспансеризацией населения врачебного (фельдшерского) участка можно определить посредством анализа заполненного Календарного плана-графика прохождения диспансеризации, представленного в приложении № 5. При суммировании данных по всем врачебным (фельдшерским) участкам можно получить показатель охвата диспансеризацией всего населения, находящегося на медицинском обслуживании в медицинской организации. Пример Календарного плана-графика прохождения диспансеризации населением, находящимся на медицинском обслуживании в медицинской организации представлен в приложении № 13 к методическим рекомендациям.
3) уменьшение числа граждан с первично выявленными заболеваниями на поздних стадиях их развития;
Стадия выявленного заболевания указывается в соответствующих графах Маршрутной карты диспансеризации (профилактического медицинского осмотра) и Карты учета диспансеризации (профилактического медицинского осмотра).
Пункт 20 Порядка диспансеризации.
20. Первый этап диспансеризации считается законченным в случае выполнения не менее 85% от объема обследования, установленного для данного возраста и пола гражданина (с учетом осмотров врачами-специалистами и исследований, выполненных ранее вне рамок диспансеризации (в течение 12 месяцев, предшествующих месяцу проведения диспансеризации), и отказов гражданина от прохождения отдельных осмотров и исследований).
Объем диспансеризации и число медицинских мероприятий, составляющее 100% и 85% от объема обследования, установленного для данного возраста и пола гражданина при прохождении диспансеризации представлены в приложении № 14 к методическим рекомендациям. Используя указанное приложение, заполняется строка «Процент выполнения объема обследования 1-го этапа диспансеризации (профилактического медицинского осмотра)» в карте учета диспансеризации (профилактического медицинского осмотра), представленной в приложении № 9 к методическим рекомендациям.
Организация проведения профилактического медицинского осмотра
Основные цели профилактического медицинского осмотра:
1. Раннее выявление хронических неинфекционных заболеваний, являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации, к которым относятся:
— болезни системы кровообращения и в первую очередь ишемическая болезнь сердца и цереброваскулярные заболевания;
— хронические болезни легких.
2. Выявление и коррекцию основных факторов риска развития указанных заболеваний, к которым относятся:
— повышенный уровень артериального давления;
— повышенный уровень холестерина в крови;
— повышенный уровень глюкозы в крови;
— пагубное потребление алкоголя;
— низкая физическая активность;
— избыточная масса тела или ожирение.
3. Выявление потребления наркотических средств и психотропных веществ без назначения врача.
В спектр скрининговых исследований Профилактического медицинский осмотра включаются преимущественно те исследования из состава проводимых в период Диспансеризации, которые имеют диагностическую и прогностическую значимость при проведении исследований чаще, чем 1 раз в 3 года, т.е. чаще чем проводится диспансеризация, это анкетирование, измерение артериального давления, флюорография, маммография, исследование кала на скрытую кровь, определение глюкозы крови, определение суммарного сердечно-сосудистого риска. Кроме того, в отличие от Диспансеризации при профилактическом медицинском осмотре все выявленные показания к дополнительным исследованиям и осмотрам специалистами проводится вне рамок Профилактического медицинского осмотра (пациенты проходят необходимое дополнительное обследование и осмотры врачей-специалистов по обращению на основании результата Профилактического осмотра и направления участкового врача).
Пункт 3 Порядка профилактического осмотра
3. Профилактический медицинский осмотр проводится 1 раз в 2 года.
В год прохождения диспансеризации профилактический медицинский осмотр не проводится.
Работники, занятые на работах с вредными и (или) опасными производственными факторами, и работники, занятые на отдельных видах работ, которые в соответствии с законодательством Российской Федерации проходят обязательные периодические медицинские осмотры, профилактическому медицинскому осмотру не подлежат.
Перечни вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся предварительные и периодические медицинские осмотры (обследования), и Порядок проведения предварительных и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда представлены в приложениях к приказу Министерства здравоохранения и социального развития Российской Федерации от 12 апреля 2011 года N 302н.
Пункт 8 Порядка профилактического осмотра.
8. Основными задачами врача-терапевта при проведении профилактических медицинских осмотров являются:
1) привлечение населения участка к прохождению профилактического медицинского осмотра, информирование об его целях и задачах, объеме проводимого обследования и графике работы подразделений медицинской организации, участвующих в проведении профилактических медицинских осмотров, необходимых подготовительных мероприятиях, а также повышение мотивации граждан к прохождению профилактического медицинского осмотра, в том числе путем проведения разъяснительных бесед на уровне семьи, организованного коллектива;
Пример краткой информации для граждан о профилактическом медицинском осмотре и порядке его прохождения представлен в приложении № 15 методических рекомендаций. В каждой медицинской организации она может быть расширена и адаптирована к местным условиям.
Пункт 10 Порядка профилактического осмотра.
10. Профилактический медицинский осмотр включает в себя:
1) опрос (анкетирование) в целях выявления хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача.
Форма анкеты (опроса) на выявление хронических неинфекционных заболеваний, факторов риска их развития и потребления наркотических средств и психотропных веществ без назначения врача, а также Правила вынесения заключения по результатам опроса (анкетирования) представлена в приложении № 16 к методическим рекомендациям.
7) флюорографию легких*(4);
Группы населения, подлежащие флюорографическому обследованию чаще, чем 1 раз в 2 года, представлены в приложении № 12 к методическим рекомендациям.
Пункт 17 Порядка профилактического осмотра.
17. Профилактический медицинский осмотр считается законченным в случае выполнения не менее 85% от объема обследования, установленного для данного возраста и пола гражданина (с учетом исследований, выполненных ранее вне рамок профилактического медицинского осмотра (в течение 12 месяцев, предшествующих месяцу проведения профилактического медицинского осмотра) и отказов гражданина от прохождения отдельных исследований).
Объем профилактического медицинского осмотра и число медицинских мероприятий, составляющее 100% и 85% от объема обследования, установленного для данного возраста мужчин и женщин при прохождении профилактического медицинского осмотра представлено в приложении № 17 к методическим рекомендациям.
*(1) В каждой медицинской организации данные подразделения и помещения могут иметь свои особенности и наименования, но выполнять все указанные функции по организации и проведению диспансеризации.
*(2) Функция анамнестического кабинета и кабинета функциональных (инструментальных) исследований может быть совмещена в одном кабинете: «Кабинет доврачебного приема и координации диспансеризации».
*(3) Флюорография легких не проводится, если гражданину в течение предшествующего года проводилась рентгенография (рентгеноскопия) или компьютерная томография органов грудной клетки.
*(4) Флюорография легких не проводится, если гражданину в течение предшествующего календарного года либо года проведения профилактического медицинского осмотра проводилась рентгенография (рентгеноскопия) или компьютерная томография органов грудной клетки.
Приложения
к методическим рекомендациям по организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения
Приложение № 1
к методическим рекомендациям
Профилактическое консультирование по факторам риска в рамках диспансеризации взрослого населения
Методические материалы для участковых врачей, врачей общей практики (семейных врачей), врачей (фельдшеров) отделения (кабинета) медицинской профилактики
В приложении представлены применяемые в рамках диспансеризации и профилактического медицинского осмотра:
1) критерии факторов риска хронических неинфекционных заболеваний (ХНИЗ), в первую очередь сердечно-сосудистых заболеваний (ССЗ);
2) целевые уровни факторов риска, способствующие снижению риска ХНИЗ и ССЗ;
3) общие принципы и виды профилактического консультирования;
4) содержание и алгоритм краткого профилактического консультирования по факторам риска;
5) содержание и алгоритм углубленного профилактического консультирования по факторам риска;
6) методические принципы группового профилактического консультирования (школ пациента).
1. Критерии факторов риска
Критерии факторов риска ХНИЗ/ССЗ в ходе диспансеризации или профилактических осмотров, выявляются и оцениваются по данным анкетирования пациентов (приложение № 8 и № 16 к методическим рекомендациям), при измерении артериального давления, антропометрии (рост, масса тела, окружность талии), определении к крови содержания общего холестерина (липидных фракций), глюкозы крови.
2. Целевые уровни факторов риска
Для пациентов без сердечно-сосудистых и цереброваскулярных заболеваний атеросклеротического генеза
— иметь уровень АД не выше 140/90 мм рт.ст. (при высоком и очень высоком риске желательно иметь АД не выше 130/80 мм рт.ст. и не ниже 110/70 мм рт.ст, при условии хорошей переносимости снижения АД);
— не курить и избегать пребывания в помещениях с табачным дымом (пассивное курение);
— не иметь избыточной массы тела (оптимальный индекс массы тела 25 *), особенно абдоминального ожирения (оптимальная окружность талии для женщин не более 80 см, для мужчин не более 94 см.);
— не иметь сахарного диабета или повышения содержания глюкозы в крови;
— регулярно проходить диспансерные осмотры и выполнять врачебные назначения.
3. Общие принципы профилактического консультирования
В медицинской профилактике НИЗ одним из ключевых методов является профилактическое консультирование.
Достижению цели профилактического консультирования способствует принцип единства трех составляющих, являющихся обязательными при углубленном и групповом консультировании:
— информирование пациента об имеющихся у него факторах риска ХНИЗ, методах их самоконтроля, необходимости выполнения рекомендации по оздоровлению поведенческих привычек, влияющих на риск заболевания и других врачебных назначений;
— мотивирование пациента и побуждение к принятию с его стороны активных действий по отказу от вредных привычек, оздоровлению образа жизни и соблюдению других врачебных рекомендаций.
— обучение пациента практическим навыкам с использованием преимущественно недирективных советов (рекомендаций) и активных форм их обсуждения с пациентом, что важно при обучении взрослых.
По результатам профилактического консультирования желательно, чтобы каждый пациент получил памятку по здоровому образу жизни или по коррекции выявленного у него фактора риска.
3.1 Взаимоотношения «врач-пациент» в ходе профилактического консультирования
В профилактическом консультировании особенно важное значение имеют взаимоотношения, складывающиеся между врачом и пациентом. Роль самого человека (пациента) не может отграничиваться только простым подчинением врачебным предписаниям, он должен стать активным, ответственным участником профилактического процесса.
Пациент должен понимать и принимать меру ответственности за собственное здоровье, понимать, что его здоровье во многом находится в «его руках». Только в этом случае он начнет внимательно слушать врача и действовать совместно с врачом, выполняя предписанные им рекомендации и назначения. Формирование партнерства между врачом и пациентом для предупреждения заболеваний требует со стороны врача определенных знаний и навыков.
В зависимости от ситуации и обсуждаемой с пациентом проблемы консультирование в широком смысле может быть директивным (давать готовые императивные советы, рекомендации) и недирективным, когда советы и рекомендации даются в форме взаимного обсуждения и выбора, что и является основой эффективного профилактического консультирования, позволяющего не только дать пациенту доходчивое, понятное объяснение, но и влияющего на отношение пациента и мотивацию к оздоровлению поведенческих привычек и стереотипов.
Необходимо учитывать, что понимание и принятие совета у пациента происходит как на рациональном (осознанном), так и иррациональном (неосознанном) уровнях, и какой компонент, в конечном итоге окажется весомее, нередко очень трудно предугадать. Важно помнить, что пациент воспринимает не только то, что мы говорим, но и то, как мы говорим. Специальные исследования показывают, что слушая собеседника, мы вольно или невольно (осознанно или неосознанно) вначале реагируем на то, кто говорит, как говорит и только затем на то, что говорит. Важно помнить, что если врач (фельдшер) сказал пациенту (дал совет, рекомендацию), то это еще не означает, что пациент все услышал; если даже он услышал, нет уверенности, что он все правильно понял; но даже, если пациент все понял правильно, нет уверенности, что он принял понятое в качестве побудительного мотива для оздоровления своих привычек и выполнения рекомендаций, и даже если пациент все правильно понял, обещал выполнить рекомендацию, нет уверенности в том, что он станет ежедневно следовать совету.
3.2 Варианты профилактического консультирования
По форме проведения выделяют следующие варианты профилактического консультирования:
A) Краткое профилактическое консультирование
Краткое профилактическое консультирование проводится как обязательный компонент диспансеризации и профилактического медицинского осмотра участковым врачом, а также в ходе повседневного приема пациентов врачом (фельдшером) любой специальности при наличии медицинских показаний.
Краткое профилактическое консультирование ограничено по времени (не более 10 мин) поэтому проведение его рекомендуется по структурированной схеме (алгоритму).
Б) Углубленное профилактическое консультирование
Углубленное профилактическое консультирование как обязательный компонент диспансеризации проводится лицам II и III группы здоровья по направлению участкового врача в кабинете медицинской профилактики, специально обученным медицинским персоналом (врач, фельдшер) также имеет свой алгоритм, более расширенный, чем при кратком консультировании. Углубленное профилактическое консультирование по времени более продолжительно, чем краткое (до 45 минут), возможно повторное консультирование для контроля и поддержания выполнения врачебных советов.
B) Группового профилактическое консультирование (школа пациента)
Групповое профилактическое консультирование (школа пациента) как компонент второго этапа диспансеризации проводится в специально оборудованном кабинете (аудитории) врачом (фельдшером) отделения (кабинета) медицинской профилактики по направлению участкового врача для граждан, отнесенных ко II и III группам состояния здоровья. Групповое профилактическое консультирование включает несколько визитов (занятий), продолжительностью около 60 минут каждое, проводится обученным медицинским работником по специально разработанным и утвержденным программам обучения. Группы пациентов формируются по относительно однородным признакам (со сходным течением заболеваний и/или с факторами риска их развития).
4. Содержание и алгоритм краткого профилактического консультирования
4.1 Алгоритм краткого профилактического консультирования
(1) Информировать пациента как о выявленных заболеваниях, так и об имеющихся у него факторах риска, величине суммарного сердечно-сосудистого риска, уровнях артериального давления (АД), частоте сердечных сокращений, уровнях общего холестерина (при определении липидного спектра, о показателях липидных фракций), глюкозы крови, о результатах клинико-инструментальных исследований, установленной группе здоровья и, при показаниях, о необходимости и периодичности диспансерного наблюдения. Информировать о рекомендуемых для его возраста (пола) целевых уровнях факторов и показателей, к которым необходимо стремиться. Дать советы по основам самоконтроля артериального давления в домашних условиях (особенно важно при повышении артериального давления), основам и методам доврачебной самопомощи при острых состояниях, взаимопомощи. Информировать пациента о возможности получить в поликлинике углубленное профилактическое консультирование или посетить школу пациента (график работы кабинета медицинской профилактики, центра здоровья, порядок записи на прием желающих бросить курить, снизить избыточную массу тела и др.)
(2) Объяснить пациенту с факторами риска их негативное влияние на здоровье и необходимость снижения риска и поддержания здорового образа жизни, повышения ответственности за здоровье, важность постоянного контроля факторов риска (краткие советы см. ниже).
(3) Оценить отношение пациента к факторам риска, его желание и готовность к изменению (оздоровлению) образа жизни. Если пациент выражает желание к снижению факторов риска, рекомендовать ему обратиться в центр здоровья (пациентам 1-й и 2-й группы здоровья) или в отделение (кабинет) медицинской профилактики (пациентам 2-й и 3-й групп здоровья).
(4) Регистрировать в амбулаторных картах факторы риска, рекомендации, сроки повторных контрольных визитов при необходимости.
(5) Контролировать выполнение рекомендаций, одобрять позитивные изменения и соблюдение рекомендаций, повторять советы при последующих визитах.
4.2 Рекомендации по факторам риска при кратком профилактическом консультировании.
Повышенное артериальное давление. Повышенное АД может быть проявлением самостоятельного заболевания и фактором риска ССЗ, обусловленных атеросклерозом. Даже при однократно обнаруженном повышении АД необходимо информировать пациента о необходимости контроля АД и, особенно, самоконтроля в домашних условиях. Рекомендовать приобрести домашний тонометр, периодически измерять АД вне зависимости от самочувствия и регистрировать результат. Обсудить с пациентом факторы риска, способствующие повышению АД, обратить внимание на наследственность, сопутствующие заболевания. Необходимо дать совет бросить курить, если пациент курит, снизить избыточную массу тела, ограничить потребление соли, исключить алкогольные напитки (ограничить потребление). Рекомендуется повторное измерение АД, соблюдение рекомендаций, а при необходимости, медикаментозное лечение.
Все пациенты с повышением АД должны быть обследованы в соответствии со стандартом для уточнения диагноза. При наличии показаний для диспансерного наблюдения пациента необходимо информировать об объеме и частоте его проведения в соответствии с утвержденным Минздравом России Порядком диспансерного наблюдения и мотивировать к его прохождению.
В рамках краткого консультирования пациенты с изолированным фактором риска «нерациональное питание» должны получить совет по здоровому питанию:
— сбалансированность пищевого рациона по энергопоступлениям и энерготратам для поддержания оптимального веса тела и по основным пищевым веществам (белки, жиры, углеводы, микроэлементы, витамины);
— ограничение животных жиров с частичной заменой на растительные жиры;
— потребление 2-3 раза в неделю жирной морской рыбы;
— потребление ежедневно 400-500 грамм фруктов и овощей (не считая картофеля);
— предпочтительное потребление цельнозерновых продуктов (хлеб, крупы).
Избыточная масса тела (ожирение). Информировать о целевых уровнях массы тела для снижения риска заболеваний. Рекомендовать снижение калорийности пищевого рациона и контроль массы тела в домашних условиях. Рекомендовать пациенту самостоятельно оценить свой повседневный режим питания и двигательной активности. Объяснить, что снижение избыточной массы тела требует волевых усилий самого пациента, объяснить опасность снижения массы тела путем применения различных «модных» диет, особенно голодания. Устные советы необходимо сопровождать письменными рекомендациями в виде памяток, кратких брошюр, листовок и, при необходимости, адресовать пациента к достоверным источникам информации в интернете. Пациенты с избыточной массой тела, выражающие желание снизить массу тела, должны быть направлены в кабинет (отделение) медицинской профилактики, при возможности, проконсультированы врачом-диетологом. Пациенты с ожирением, особенно с выраженным ожирением, должны быть проконсультированы врачом-диетологом и, при необходимости, врачом-эндокринологом.
Нет безопасных доз и безвредных форм потребления табака. Так называемые «легкие» и тонкие сигареты так же вредны для здоровья.
Отказ от курения будет полезен для здоровья в любом возрасте, вне зависимости от «стажа» курения.
Если курящий выкуривает первую утреннюю сигарету в течение первых 30 минут после подъема, то необходимо его информировать о высоком риске у него никотиновой зависимости, что расценивается как заболевание и требует медицинской помощи, объяснить необходимость обратиться в кабинет по оказанию помощи в отказе от курения (кабинет медицинской профилактики).
При нежелании пациента бросить курить, повторить совет, дать памятку и рекомендовать при появлении такого желания обраться за медицинской помощью по отказу от курения.
Дать информацию о режиме работы кабинета медицинской профилактики или кабинета медицинской помощи по отказу от курения.
Подозрение на пагубное потребление алкоголя. Информировать пациента о том, что у него имеется подозрение и риск чрезмерного (пагубного) потребления алкоголя. Информировать и негативном влиянии алкоголя на здоровье, течение заболеваний и пр. (в зависимости от конкретной ситуации). При наличии возможности (времени), спросить пациента об его отношении к собственной привычке потребления алкогольных напитков и готовности снизить это потребление. Дать памятку. При подозрении на наличие зависимости посоветовать обратиться за помощью к наркологу.
Подозрения на пагубное потребление наркотиков и психотропных средств. Информировать пациента о выявленном факторе риска, оценить отношение пациента к потреблению наркотиков, стараться мотивировать к отказу, рекомендовать обратиться к наркологу, дать конкретную информацию о консультации врача-нарколога (кто, где, когда консультирует).
5. Содержание и алгоритм углубленного профилактического консультирования
В рамках диспансеризации углубленное профилактическое консультирование проводится в кабинете (отделении) медицинской профилактики и является для пациентов 2 и 3 групп здоровья обязательным компонентом диспансеризации.
5.1 Алгоритм углубленного профилактического консультирования
(1) Спросить пациента о факторах риска (курение, употребление алкоголя, питание, физическая активность и др.) и информировать пациента о выявленных факторах риска. Оценить суммарный сердечно-сосудистый риск. Дать пациенту объяснение риска. В рамках диспансеризации и профилактического медицинского осмотра оценка факторов риска проводится по унифированной анкете (приложение № 8, приложение № 16 к методическим рекомендациям).
(2) Объяснить пациенту с факторами риска необходимость снижения риска и поддержания здорового образа жизни, повышения ответственности за здоровье, важность контроля факторов риска и снижения их повышенных уровней.
(3) Оценить отношение пациента к факторам риска, его желание и готовность к изменению (оздоровлению) образа жизни, оценить индивидуальные особенности (наследственность, привычки питания, физической активности, степень никотиновой зависимости у курящих и пр.). Если пациент мотивирован на снижение факторов риска, то необходимо рекомендовать ему обратиться в центр здоровья (пациентам 1-й и 3-й групп здоровья) или для снижения риска и динамического наблюдения в отделение (кабинет) медицинской профилактики (пациентам 2-й и 3-й групп здоровья).
(4) Обсудить с пациентом план действий и составить совместно с ним согласованный, конкретный и реалистичный план оздоровления, график повторных визитов и контроля факторов риска в соответствии с утвержденным Минздравом России Порядком диспансерного наблюдения.
(5) Уточнить, насколько пациент понял советы и рекомендации (активная беседа по принципу «обратной связи»). Желательно предоставить пациенту письменные рекомендации (памятки, листовки и пр.).
(6) Повторять рекомендации и акцентировать внимание пациента на важности снижения риска заболеваний при каждом посещении медицинского учреждения.
(7) Научить пациента конкретным умениям по самоконтролю и основам оздоровления поведенческих привычек, дать конкретные советы и рекомендации.
(8) Регистрировать в амбулаторных картах и учетных формах диспансеризации, паспорте здоровья факторы риска, рекомендации по снижению риска, сроки повторных контрольных визитов, а также, по возможности, соблюдение рекомендаций (приверженность) и полученный результат.
(9) Вносить необходимые изменения в тактику ведения пациента при каждом визите, повторять рекомендации и уточнять график повторных визитов. Одобрять позитивные изменения.
(10) Контролировать выполнение рекомендаций, соблюдение рекомендаций, преодоление барьеров, изменение поведенческих привычек, отношение к здоровью, результат.
5.2 Факторы эффективного углубленного профилактического консультирования
Важным фактором эффективного профилактического консультирования является использования к ходе консультирования (беседы) приема «обратной связи», которая представляет собой контроль процесса того, что услышано, как понято, как принимается, а также какова реакция пациента (согласия или несогласия) на врачебные рекомендации.
Эффективная передача в ходе консультирования информации, способствующей формированию осознанного восприятия и принятия пациентом врачебных рекомендаций, определяется такими факторами как
— четкое разъяснение пациенту цели рекомендации/совета;
— умение задавать вопросы и выслушать пациента с повторным объяснением сути совета (при необходимости);
— исключение двусмысленности, нечеткости и употребления сложных медицинских терминов или сложных объяснений;
— проявление внимания к чувствам других людей и понимания их проблем (эмпатии) и открытости (избегать стереотипов, осуждения и скорых суждений);
— конкретные адресные советы.
Согласно теории Prochaska J.О. формирования поведения человека*(2) условно выделяют несколько стадий формирования мотивации и изменений поведения для установления новых привычек, которые могут иметь различную продолжительность (от минут-часов до нескольких лет), при этом возможен как поступательный, так и регрессионный переход. При углубленном профилактическом консультировании важно оценить с этой позиции каждого пациента.
Стадии формирования мотивации и изменений поведения:
Непонимание проблемы. Пациент не знает, почему именно ему надо изменить привычки, почему врач советует регулярно принимать медикаменты при хорошем самочувствии и, особенно, если надо изменить такой привычный и удобный, с точки зрения пациента, образ жизни и привычки. При такой ситуации врач должен сконцентрироваться на информировании пациента, разъяснении проблемы без глубокой детализации конкретных советов (как и что делать).
Принятие решения. Пациент осознал, что его повседневные привычки наносят вред здоровью, но пациент испытывает колебания в принятии решения. В этой ситуации совет врача (фельдшера), подкрепленный конкретной помощью, будет более успешным. При консультировании важна не только беседа, но и одобрение, поддержка, а также предоставление конкретной помощи и обучение навыкам (как бросить курить, питаться и пр.).
Начало действий. Пациент решил изменить привычки, отказаться от нездорового образа жизни, регулярно принимать лекарства и пр. При консультировании уже не требуется объяснять и аргументировать, важна не столько информация, сколько психологическая поддержка, обсуждение положительных примеров из жизни («все в наших руках» и пр.).
Срыв действий. Пациенту не удалось придерживаться длительное время новым более здоровым привычкам и/или сохранить регулярность лечения (вновь начал курить и др.). Срыв возможен, но не обязателен при любых установках и любом отношении к проблеме. При консультировании требуются навыки, терпение и повторное не осуждающее и не директивное объяснение, поддержка пациента, так как этот этап (стадия) непрост для консультирования.
5.3 Рекомендации по факторам риска при углубленном профилактическом консультировании
Повышенное артериальное давление/артериальная гипертония.
Необходимо информировать пациента о необходимости контроля АД и поддержания его на нормальном уровне, способствовать формированию у пациента навыков:
— самоконтроля АД в домашних условиях (желательно, чтобы пациент имел домашний тонометр и был обучен правильно измерять и оценивать уровень АД, знал технику измерения, критерии);
— регулярного приема антигипертензивной терапии (если медикаменты назначены врачом) и недопустимости самолечения;
— освоения мер доврачебной помощи при резких подъемах АД (кризах), определения основных симптомов сердечного приступа и симптомов возможного острого состояния (нарушения мозгового кровообращения) для своевременного (раннего) вызова скорой медицинской помощи;
— соблюдения рационального и профилактического питания;
— оптимизации повседневной физической активности и самоконтроля адекватности индивидуальной нагрузки;
— самоконтроля массы тела и рекомендуемые для конкретного пациента нормы (желательно, чтобы пациент имел домашние весы);
— регулярного прохождения диспансеризации, профилактических медицинских осмотров, диспансерного наблюдения у врача и выполнения назначенных врачом исследований.
Каждый пациент с выявленным повышенным АД должен пройти полное диагностическое обследование в соответствии с принятым в субъекте Российской Федерации стандартом медицинской помощи при артериальной гипертонии (АГ) получить углубленное консультирование по медикаментозным и немедикаментозным мерам контроля АД с поддерживающим консультированием при очередных посещениях врача. Желательно, чтобы пациенты, находящиеся на медикаментозном лечении, вели дневник контроля АД, в который записывали уровни АД (желательно утром после ночного сна и вечером, в одно и то же время суток). При необходимости в дневнике можно регистрировать прием назначенных препаратов и самочувствие (жалобы), что поможет врачу оценить последующую тактику. Пациенты с повышениями АД должны измерять АД в регулярном режиме вне зависимости от самочувствия, но не реже 1 раза в неделю.
К мерам, которые способствуют снижению АД и сердечно-сосудистого риска при АГ, относят следующие*(3):
— прекращение курения (курение на только способствует прогрессированию АГ и развитию атеросклероза, но и снижает чувствительность к медикаментозной терапии; при желании пациента отказаться от курения необходимо оценить потребность в медицинской помощи и рекомендовать или самостоятельный отказ (дать памятку), или оказать медицинскую помощь по отказу от курения (никотинзаместительная терапия, диетотерапия и др.);
— снижение избыточной массы тела/ожирения (желательно, чтобы индекс массы тела был не более 25 *; при ожирении рекомендуется постепенное снижение на начальном этапе на 10% от исходной массы тела;
— ограничение потребления алкоголя (при АГ рекомендуется полное исключение алкогольных напитков. Опасным уровнем считается потребление алкоголя (в пересчете на чистый этанол) более 20-30 г для мужчин и 10-20 г для женщин*(4));
— увеличение потребления фруктов и овощей (не менее 400-500 грамм овощей или фруктов в день, за исключением картофеля) для обеспечения организма клетчаткой, витаминами, минералами, фитонцидами и сохранения кислотно-щелочного равновесия;
— снижение общего потребления жиров и насыщенных жиров. Рацион должен содержать достаточное количество растительных масел (20-30 г/сут.), обеспечивающих организм полиненасыщенными жирными кислотами (* и *), Потребление пищевого холестерина не должно превышать 300 мг в сутки (продукты, богатые холестерином: яичные желтки, мозги, печень, почки, сердце, сливочное масло, животные жиры, а также сыр, сметана, сосиски и колбасы с высоким содержанием жира);
— оптимизация физической активности (рекомендации даются индивидуально в зависимости от клинико-функционального состояния); при отсутствии противопоказаний, физические аэробные повседневные нагрузки по 30 минут ходьбы в умеренном темпе в день способствуют снижению повышенного АД; интенсивные изометрические нагрузки, подъем тяжестей, могут вызвать значительное повышение АД, поэтому их следует исключить. При АГ 3 степени уровень физической активности определяется индивидуально, исходя из комплексной оценки состояния пациента, наличия и степени выраженности осложнений и сопутствующих заболеваний.
Избыточная масса тела (ожирение). Нерациональное питание.
Прежде всего, в ходе углубленного профилактического консультирования необходимо информировать пациента и способствовать формированию у него навыков:
— самоконтроля массы тела в домашних условиях, знать рекомендуемые для конкретного пациента нормы и методы оценки массы тела по индексу Кетле (индекс МТ), окружности талии (желательно, чтобы пациент имел домашние весы и был обучен правильно контролировать процесс снижения веса тела);
— рационального питания и особенностей питания при избыточной массе тела;
— оптимизации повседневной физической активности и самоконтроля адекватности индивидуальной нагрузки;
— регулярного прохождения диспансеризации, профилактических медицинских осмотров, диспансерного (динамического) наблюдения у врача и выполнения назначенных врачом исследований.
Пациента необходимо информировать о рекомендуемых нормативах массы тела, в частности по отношению к риску развития сердечно-сосудистых заболеваний.
Классификация массы тела по индексу Кетле (индексу МТ)
(индекс Кетле = отношении массы тела в кг к росту в *)
Диетологическое консультирование занимает главное место в лечении ожирения. Только постепенное, длительное изменение характера питания, формирование более здоровых привычек, а не временное ограничение употребления определенных продуктов (особенно не рекомендуется голодание) может привести к успешному снижению веса. 6 принципов питания при избыточной массе тела:
(3) Исключение потребления алкоголя, особенно при наличии артериальной гипертонии, других сердечно-сосудистых и цереброваскулярных болезней.
(4) Соблюдение водно-солевого режима. Рекомендуется ограничение поваренной соли до 5 г/сутки (1 чайная ложка без верха), исключив приправы, экстрактивные вещества.
(5) Технология приготовления пищи. Рекомендуется предпочтение отдавать отвариванию, припусканию, тушению в собственном соку, обжариванию в специальной посуде без добавления жиров, сахара, соли, приготовлению на пару, в духовке, в фольге или пергаменте, на гриле, без дополнительного использования жиров. Не следует злоупотреблять растительными маслами, майонезом при приготовлении салатов.
В программах снижения избыточного веса можно предусмотреть разгрузочные дни (1-2 раза в неделю). Желательно избегать в эти дни чрезмерных нагрузок, в том числе и психологического характера. В разгрузочный день пища распределяется равномерно в течение суток на 4-5 приемов.
Варианты разгрузочных дней:
| Творожный | 500 г 9% творога с двумя стаканами кефира на 5 приемов |
|---|---|
| Кефирный | 1,5 литра кефира на 5 приемов в течение дня |
| Арбузный | 1,5 кг арбуза без корки на 5 приемов в день |
| Яблочный | 1,5 кг яблок (других ягод или фруктов) в 5 приемов |
| Калиевый | 500 г кураги и чернослива (размоченной) на 5 приемов |
| Молочный | 6 стаканов молока теплого на весь день |
| Рыбный | 400 г отварной рыбы в течение дня на 4 приема с капустным листом |
| Мясной | 400 г отварного нежирного мяса (говядина, телятина, курица) с салатным листом в 4 приема |
Любые рекомендации по повышению интенсивности физической активности как в повседневном режиме, и, особенно в режиме тренировок и оздоровительных занятий требуют обязательного обследования лиц в возрасте 40 лет и старше (оптимально с 35-летнего возраста) даже при отсутствии клинических признаков заболевания.
Гиперхолестеринемия. Дислипидемия. Нерациональное питание
В ходе углубленного профилактического консультирования необходимо:
— информировать пациента о его уровнях общего холестерина, других липидных показателях и целевых уровнях, что обосновывает необходимость контроля уровня холестерина крови (желательно при умеренно повышенном 2 раза в год, в разные сезоны года, при значительно повышенном в индивидуальном режиме с периодичностью, рекомендованной врачом);
— обучить пациента принципам рационального питания и дать информацию об особенностях питания при нарушениях липидного (жирового) обмена;
— дать рекомендации по оптимизации повседневной физической активности и самоконтроля адекватности нагрузки;
— обучить самоконтролю массы тела, ведению дневника;
— объяснить необходимость регулярного прохождения диспансеризации, профилактических медицинских осмотров, при необходимости (при показаниях) диспансерного наблюдения у врача и выполнения назначенных врачом исследований.
Желательно, чтобы пациенты с дислипидемией регистрировали уровни холестерина и других показателей в дневнике и Паспорте здоровья, что поможет врачу оценить последующую тактику при очередных диспансерных или профилактических осмотрах. Диетические рекомендации при дислипидемии:
— Калорийность пищи должна поддерживать оптимальный для конкретного больного вес тела.
— Доля насыщенных (животных) жиров должна составлять не более половины от суточной потребности жиров (25-30 г/сут). Остальная половина суточного жира должна быть представлена растительными маслами (оливковое, соевое, подсолнечное, льняное, кунжутное, кедровое) (25-30 г/сут.), содержащими полиненасыщенные и мононенасыщенные жирные кислоты, которые содержатся также в жирных сортах рыб (сельдь, сардины, макрель, лосось, тунец, скумбрия, палтус и др.) и орехах. Желательным считается регулярное потребление морской рыбы 2-3 раза в неделю по 100-150 г в виде различных блюд или рыбных консервов. Предпочтение следует отдавать рыбе северных морей, содержащей большое количество * ПНЖК, которые играют важную роль в профилактике атеросклероза и инфаркта миокарда.
— Рекомендуется сократить потребление продуктов, богатых холестерином (яичные желтки, мозги, печень, почки, сердце, сливочное масло, животные жиры, а также сыр, сметана, сосиски и колбасы с высоким содержанием жира), не более 200-300 мг пищевого холестерина в сутки. Желтки яиц желательно ограничить до 2-4 шт. в неделю.
— Поскольку за счет повседневного питания трудно восполнить потребности в витаминах, макро- и микроэлементах, желательно дополнять пищевые рационы препаратами поливитаминно-минеральных комплексов, но не в лечебных, а в физиологических дозах.
Гипергликемия
В ходе углубленного профилактического консультирования в рамках диспансеризации и профилактических медицинских осмотров необходимо:
— оценить совокупность имеющихся у пациента факторов риска и сопутствующие заболевания;
— аргументировано информировать пациента о негативном влиянии на его здоровье повышенного уровня глюкозы крови и о необходимости пройти все назначенные исследования для уточнения диагноза, исключения сахарного диабета.
Классификация уровней глюкозы в крови при нарушениях ее метаболизма
(диагностические критерии)*(5)
Приведены Методические рекомендации «Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения».
Диспансеризация проводится 1 раз в 3 года и включает в себя помимо универсального набора методов, методы углубленного обследования, предназначенные для раннего выявления наиболее вероятных хронических неинфекционных заболеваний.
Профилактический медосмотр проводится 1 раз в 2 года в целях раннего выявления хронических неинфекционных заболеваний и факторов риска их развития.
Регулярная диспансеризация и профилактические медосмотры являются важнейшими массовыми и высокоэффективными медицинскими технологиями сбережения здоровья и снижения преждевременной смертности населения.
Методические рекомендации предназначены для руководителей медицинских организаций, осуществляющих диспансеризацию и профилактические медосмотры взрослого населения, а также врачебного и среднего медперсонала, участвующих в их проведении.