для декомпенсированной формы острой дыхательной недостаточности характерно
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
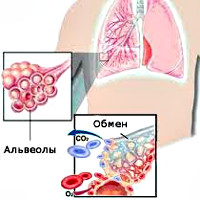
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи
Время чтения: 4 мин.
Любая одышка, вызванная заболеванием, считается признаком дыхательной недостаточности. Но одышка в состоянии покоя или при минимальной нагрузке вне обострения заболевания — это один из критериев того, что человек нуждается в паллиативной помощи.
Дыхательная недостаточность
Дыхательная недостаточность — не всегда показатель заболеваний легких: она может возникать из-за проблем с сердцем, нейромышечных заболеваний. Любой врач паллиативной помощи может встретить в своей практике такого пациента.
В паллиативе чаще встречается хроническая дыхательная недостаточность. Виды недостаточности различают по:
Локализация поражения
Центральная дыхательная недостаточность возникает из-за повреждений на уровне дыхательного центра в стволе головного мозга. В паллиативной помощи она возникает чаще всего из-за:
Как определить, что у пациента центральная дыхательная недостаточность?
Тогда зачем знать вид дыхательной недостаточности, если паллиативному пациенту в тяжелом состоянии может помочь только симптоматическая терапия? В первую очередь, чтобы более аргументированно и уверенно донести до родственников причину ухудшения состояния их близкого и объяснить объем помощи.
Нейромышечная дыхательная недостаточность возникает, когда пути, связывающие дыхательный центр с межреберными мышцами и диафрагмой (мотонейроны шейного и грудного отделов), прерываются. Нейромышечная дыхательная недостаточность — это осложнение таких заболеваний, как спинальные мышечные атрофии (СМА), миодистрофия Дюшенна, боковой амиотрофический склероз (БАС), миастения и миопатии. Этот вид недостаточности прогрессирует и необратим.
Был случай, когда супруг пациентки с БАС по ее просьбе не надевал маску и не подключал аппарат НИВЛ. Он объяснял это так: «Мы так тренируемся дышать сами, не всю же жизнь на аппарате сидеть».
Конечно, это решение самой пациентки, но у них не было даже понимания того, что аппарат необходим из-за необратимости недостаточности. Важно объяснить это пациенту и его родным.
Торако-диафрагмальная дыхательная недостаточность возникает при колабировании альвеол и ограничении их расправления из-за сдавления легких извне (опухолью, напряженным асцитом, парезом кишечника).
Бронхо-легочная дыхательная недостаточность бывает обструктивной, рестриктивной и перфузионной.
Обструктивная недостаточность возникает из-за:
— сужения просвета из-за утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек);
— наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, слизисто-гнойной мокроты, крови;
— сужения вследствие рубцовой деформации бронха;
— развития эндобронхиальной опухоли;
— сдавления бронхов извне, в том числе опухолью, замещающей паренхиму легких, распространения лимфангита на межальвеолярные перегородки;
Однажды мне позвонил врач выездной службы, который был на вызове по причине внезапно возникшей дыхательной недостаточности у пациента с трахеостомой.
Родственники пациента рассказали, что внезапно появилась сильная одышка. Частота дыхательных движений была 24/мин, при этом аускультативно справа дыхание не проводилось.
Врач отметил, что трахеостомическая трубка проходима, однако вдох пациентом осуществляется с трудом. Гемодинамика была стабильной, поэтому версия с тромбоэмболией легочной артерии была неочевидной.
На мой вопрос о сухости языка и кожи врач ответил утвердительно. У меня сразу возникла мысль об обструкции правого бронха густой мокротой. Конечно, в этом случае пациента необходимо было госпитализировать в многопрофильный стационар, ведь обструкция могла привести к ателектазу правого легкого. Но больному повезло: врач попытался улучшить вентиляцию с помощью мешка Амбу, кусок мокроты выскочил прямо в просвет трубки и был извлечен. Признаки дыхательной недостаточности были купированы.
В данном случае врач заподозрил, что причиной недостаточности могла быть обструкция и немедленно приступил к оказанию помощи.
Рестриктивная недостаточность возникает из-за:
Понимание вида дыхательной недостаточности позволяет выбрать наиболее эффективную терапию. Например, при фиброзе кислородный концентратор на 5 литров скорее всего не поможет из-за нарушения альвеолярно-капиллярной мембраны. Таким пациентам нужен 10-литровый кислородный концентратор.
Дыхательная недостаточность и ее классификация
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Дыхательная недостаточность — патологический синдром, который сопровождает определенные заболевания, основанный на нарушении в легких газообмена. В результате таких функциональных нарушений в крови увеличивается концентрация углекислого газа, что приводит к кислородному голоданию, в результате чего поражаются головной мозг и сердце.
Развитие дыхательной недостаточности может быть вызвано острыми и хроническими заболеваниями бронхолегочной системы, поражениями центральной нервной системы, гипертензией, анемией, сосудистой патологией легких и др.
В современной медицине существует расширенная классификация дыхательной недостаточности.
1. Согласно механизму возникновения:
2. В соответствии с причинами, которые вызвали заболевание, выделяют:
3. Дыхательная недостаточность по скорости нарастания признаков подразделяется на:
4. Классификация дыхательной недостаточности по показателям газового состава крови:
5. По степени выраженности симптомов выделяют:
Для декомпенсированной формы острой дыхательной недостаточности характерно
Синдром дыхательной недостаточности и легочного сердца
Дыхательная недостаточность представляет собой такое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо последнее достигается за счет ненормальной работы аппарата внешнего дыхания, приводящей к снижению функциональных возможностей организма. Как правило данной патологический синдром является сопровождающим ряд заболеваний.
К развитию дыхательной недостаточности могут приводить различные острые и хронические заболевания бронхо-легочной системы, сосудистая патология легких и кровеносной системы, анемия, поражения ЦНС и тд. Развитие хронической дыхательной недостаточности может происходить от нескольких месяцев и лет, с постепенным нарастанием симптомов Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок.
Различают 4 степени дыхательной недостаточности.
Дыхательная недостаточность I степени характеризуется тем, что в покое либо нет ее клинических проявлений, либо они выражены незначительно. Однако при легкой физической нагрузке появляются умеренная одышка и тахикардия Насыщение крови кислородом нормальное или может быть снижено до 90%.
Лечение пациентов с дыхательной недостаточностью предусматривает: поддержание и восстановление оптимальной для жизни вентиляции легких и насыщения крови кислородом; лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности ( хронические воспалительные процессы в бронхах и легочной ткани, пневмонии, плеврита и т.д.).
Для декомпенсированной формы острой дыхательной недостаточности характерно
5.1. Дыхательная недостаточность: виды и механизмы развития
Дыхательная недостаточность – патологическое состояние, характеризующееся истощением функциональных систем по поддержанию нормального газового состава крови. В соответствии с этим определением различают гипоксемическую и гиперкапническую формы дыхательной недостаточности.
По темпу развития различают острую (развивающуюся в течение нескольких минут или часов) и хроническую (развивающуюся в течение нескольких дней или недель) формы дыхательной недостаточности (ДН).
По степени компенсации:
1) компенсированную форму дыхательной недостаточности, когда нет изменений газового состава крови при обычной физической нагрузке, но это достигается в результате напряжения регуляторных механизмов и дыхательная недостаточность выявляется при проведении нагрузочной пробы;
2) декомпенсированную дыхательную недостаточность, при которой возникает изменение газового состава крови уже в состоянии относительного покоя. Декомпенсированная форма дыхательной недостаточности подразделяется на следующие виды в зависимости от степени нарушений газового состава крови:
в) комбинированный вариант – гипоксемически-гиперкапническая.
По патогенезу выделяют следующие формы дыхательной недостаточности:
внелегочную форму дыхательной недостаточности, в основе которой лежат следующие патогенетические факторы: 1) нарушение нервной регуляции дыхательной мускулатуры; 2) патология дыхательной мускулатуры, костно-суставного каркаса, грудной клетки; 3) нарушение кровотока в малом круге кровообращения (например, при левожелудочковой сердечной недостаточности, гиповолемии);
дыхательную недостаточность с преимущественным нарушением бронхо-легочных механизмов: соответственно, различают обструктивную, рестриктивную, смешанную формы дыхательной недостаточности.
5.2. Патогенез внелегочной формы дыхательной недостаточности
В основе развития внелегочной формы дыхательной недостаточности лежит или нарушение нервной регуляции дыхания, или изменение структуры и функциональной активности костно-мышечного аппарата грудной клетки, не обеспечивающего достаточной глубины дыхательных движений. Внелегочная форма дыхательной недостаточности может быть обусловлена следующими факторами:
снижением возбудимости бульбарного дыхательного центра при воздействии различных патогенных факторов: бактерий, токсинов, вирусов, снотворных веществ, наркотических препаратов, транквилизаторов, ксенобиотиков и других;
развитием локальной патологии в структурах продолговатого мозга (воспаление, травма, ишемия, опухоль, отек, коматозные состояния, нарушение мозгового кровообращения);
дефицитом возбуждающей афферентации (например, при синдроме асфиксии новорожденного, возникающем вследствие незрелости хеморецепторного аппарата ребенка, чаще недоношенного). Для активации дыхательного центра в условиях указанной патологии обычно используют дополнительные стимулирующие воздействия на кожные экстерорецепторы (похлопывание, обрызгивание), ликвидируя тем самым дефицит возбуждающей афферентации через неспецифическую активацию ретикулярной формации;
избытком тормозной афферентации, когда угнетается ритмическая активность дыхательного центра. Это наблюдается при раздражении рецепторов слизистой оболочки верхних дыхательных путей при ОРЗ воспалительного характера, при интенсивном раздражении слизистой полости носа и носоглотки газообразными химическими и механическими агентами, что может вызывать рефлекторную остановку дыхания на выдохе;
патологией эфферентных структур на различных уровнях, когда нарушается связь дыхательного центра с дыхательными мышцами. Так, повреждение кортико-спинальных путей (например, при травме) приводит к тому, что утрачивается способность к произвольному контролю дыхания, оно становится неестественно регулярным, “машинообразным”, с периодически повторяющимися усиленными вставочными вдохами. При прерывании проводящих путей, связывающих дыхательный центр с диафрагмальными мотонейронами (например, при рассеянном склерозе, полиомиелите, нарушении кровообращения спинного мозга, травме), дыхание утрачивает свой автоматизм. Больной дышит только произвольно, дыхание неравномерно, а при засыпании прекращается;
подавлением активности спинальных фазических мотонейронов шейного и грудного отделов, ответственных за иннервацию дыхательных мышц (диафрагмы и межреберных мышц);
развитием воспалительно-деструктивных процессов в межреберных и диафрагмальном нервах под влиянием бактерий, токсинов, факторов иммуноаллергической природы;
миогенными расстройствами дыхания, которые возникают при нарушении функции дыхательной мускулатуры. Патология может быть связана с блокадой нервно-мышечных синапсов (при использовании миорелаксантов, при воздействии ботулинического токсина, яда кураре, отравлении ФОС). Альвеолярная гиповентиляция миогенного происхождения наблюдается при миалгиях, миодистрофиях, травмах дыхательных мышц, тугоподвижности ребер, пневмотораксе, а также у практически здоровых людей с недостаточно развитой дыхательной мускулатурой при выполнении ими значительной физической нагрузки. Пороки развития, опухоли и кисты диафрагмальной мышцы способствуют развитию дыхательной недостаточности. При тотальном параличе диафрагмы возникает парадоксальное дыхание: при вдохе эпигастральная область западает, а на выдохе выбухает (симптом Черни).