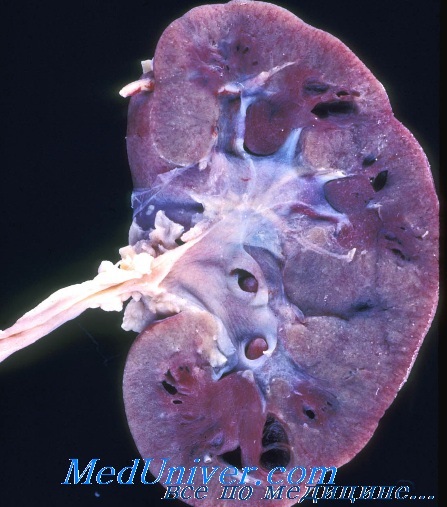
гипоплазия правой почки у ребенка 5 лет
Гипоплазия правой почки у ребенка 5 лет
Термин «дисплазия» скорее гистологический, отражающий нарушение дифференцировки метанефроса с сохранением во всей почке или отдельных ее участка примитивных структур, в частности канальцев. Иногда наряду с ними обнаруживаются и эктогические ткани, например хрящ. Дисплазия почки бывает диффузной или ограниченной. При наличии кист ее определяют как кистозную дисплазию, если почка представляет собой конгломерат кист, котором нормальная ткань почти или совсем отсутствует, говорят о мулътикистозной дисплазии. Дисплазия имеет многофакторный патогенез. Согласно одной гипотезе, преобладающую роль в нем играет эктопия зачатка мочеточника, из-за которой он не проникает в метанефрогенный тяж и не индуцирует его нормальную дифференцировку. Причиной дисплазии почки может быть обструкция мочевых путей на ранней стадии внутриутробного развития, например клапан мочеиспускательного канала, отсутствие или атрезия верхней части мочеточника.
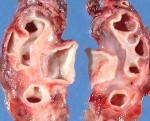
Мультикистоз почки — порок развития, при котором почка замещена конгломератом кист и не функционирует. Обычно он возникает вследствие атрезии мочеточника. Размер кистозно перерожденной почки колеблется в широких пределах. Мультикистоз почек встречается с частотой 1:2000. Клиницисты нередко пользуются терминами «поликистоз» и «мультикистоз^ почек как синонимами, что не совсем правильно. Поликистоз почек наследуется аутосомно-рецессивно или аутосомно-доминантно и поражает обе почки. Мультикистоз почки обычно бывает односторонним и не наследуется. Двусторонний мультикистоз и несовместим с жизнью.
Мультикистозная дисплазия почки — самая частая причина объемных образований в брюшной полости у новорожденных. Нередко она обнаруживается случайно во время пренатального УЗИ. В некоторых случаях почечная ткань полностью отсутствует вследствие пренатального кистозного перерождения. С противоположной мультикистозной почке стороны в 15 % случаев имеется пузырно-мочеточниковый рефлюкс, в 5-10 % — гидронефроз. УЗ-картина весьма характерна: на месте почки — конгломерат кист разного размера, ткань почки отсутствует. Сцинтиграфия подтверждает, что почка не функционирует.
Показана также микционная цистоуретерография, так как с противоположной мультикистозной почке стороны в 15 % случаев имеется пузырно-мочеточниковый рефлюкс. Единого мнения относительно терапевтической тактики нет. Опубликованы немногочисленные наблюдения ренин-опосредованной артериальной гипертонии и опухоли Вильмса (нефробластома) мультикистозной почки. При этом злокачественное новообразование возникает из стромального компонента, а не из кист. Следовательно, даже при полном кистозном перерождении почки опасность злокачественного перерождения не исчезает. Как артериальная гипертония, так и опухоль Вильмса поначалу бессимптомны, в связи с чем ежегодно необходимы осмотр, измерение АД и УЗИ. При объемном образовании в брюшной полости, увеличении размеров кист или коркового слоя либо повышении АД показана нефрэктомия. Возможен иной подход — нефрэктомия через боковой разрез длиной 2,5-3,0 см в возрасте 6-12 мес. Отдел урологии ААП продолжает изучать отдаленный риск консервативного ведения мультикистоза почки.
Термин «гипоплазия» относят к почке, уменьшенной в размере и с меньшим, чем в норме, количеством нефронов и чашечек, но без дисплазии. Понятие гипоплазии охватывает группу подобных расстройств, которые следует отличать от аплазии, при которой почка представлена рудиментом. Односторонняя гипоплазия обычно выявляется случайно при обследовании по поводу заболевания мочевой системы или артериальной гипертонии. Двусторонняя гипоплазия почек — главная причина терминальной почечной недостаточности у детей до 10 лет. Клинически она проявляется хронической почечной недостаточностью. В анамнезе часто имеются указания на полидипсию и полиурию без изменений в анализах мочи. Редкая форма двусторонней гипоплазии почек — олигомеганефрония, при которой количество нефронов значительно меньше, чем в норме, но они резко гипертрофированы.
Термин «сегментарная гипоплазия» относят к уменьшенной в размере (обычно не более 35 г) почке, имеющей 1-2 глубоких желобка на боковой поверхности, паренхима под которыми состоит из канальцев, внешне напоминающих ткань щитовидной железы. Является этот дефект врожденным или приобретенным, неизвестно. Диагноз в большинстве случаев ставят в возрасте 10 лет и старше при обследовании по поводу артериальной гипертонии, для устранения которой обычно приходится удалять почку.
Аномалии формы и расположения почек. В процессе развития почка поднимается из малого таза на место своего нормального расположения за нижними ребрами. Перемещение почки кверху и поворот могут остаться незавершенными, из-за чего возникают ее эктопия или неполный поворот. Почка в подобных случаях располагается в малом тазу, подвздошной области, грудной клетке или на противоположной стороне. Последний вариант в 90 % случаев приводит к слиянию обеих почек. Эктопия почки встречается с частотой 1:900.
Слияние почек — аномалия довольно частая. Нижние полюсы почек сливаются по срединной линии, образуя подковообразную почку. Подобная аномалия встречается с частотой 1:500 рождений, но при синдроме Тернера — в 7 % случаев. (Аномалии почек имеются у 30 % больных с этим синдромом.) Нефробластома (опухоль Вильмса) при подковообразной почке встречается в 4 раза чаще, чем среди населения в целом. Кроме того, эта аномалия нередко сопровождается мочекаменной болезнью и гидронефрозом вследствие обструкции лоханочно-мочеточникового рефлюкса, но не в первые годы жизни. По-видимому, при подковообразной почке несколько повышена частота мультикистозной дисплазии, одно- или двусторонней.
Термин «перекрестная сливная эктопия» относят к случаям, когда сливается паренхима обеих почек, располагающихся на одной и той же стороны. Их функция обычно не изменена. Наиболее распространенный вариант — расположение левой почки справа и ее слияние с нижним полюсом правой почки. Впадение мочеточников при этом нормальное. Надпочечники располагаются на обычных местах. Данная аномалия имеет важное значение при хирургических вмешательствах на почке, так как варианты кровоснабжения при ней очень разнообразны, что затрудняет резекцию. Пороки развития верхних отделов мочевых путей нередко сопутствуют определенным врожденным аномалиям, например единственной пупочной артерии или врожденным порокам сердца, аномалии наружного уха особенно в сочетании с множественными пороками развития, атрезии заднего прохода, врожденным сколиозом. При всех перечисленных пороках показано УЗИ почек.
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Сколько пьет ваш ребенок?
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Асимметрия при врожденной гипоплазии почек и жизнеспособность детей в зависимости от латерализации поражения
ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минсоцздравразвития России, Москва
Цель. Выявление особенностей асимметрии поражения почек при их гипоплазии в зависимости от пола ребенка, анализ возраста установления диагноза гипоплазии почек и возраст смерти детей.
Материал и методы. В исследование включены 424 ребенка, из них 236 – с гипоплазией почек, 131 – с врожденной агенезией почек, 57 – с дисплазией почек. Оценивали клинические особенности аномалии почек в зависимости от локализации поражения, возраста и пола пациентов.
Результаты. Гипо- и дисплазия почек чаще наблюдается у девочек, агенезия почек – у мальчиков. У детей первого года жизни асимметрии поражения не наблюдается, в более старших возрастных группах отмечена тенденция к увеличению частоты ее правосторонней локализации. Смертность детей с гипоплазией почек максимальна в течение первого года жизни и/или при двусторонней локализации поражения. Наибольшую выявляемость гипоплазии почек констатировали в течение первого года жизни и у детей в возрасте ≥ 7 лет, у которых, как правило, удается выявить признаки хронической почечной недостаточности.
Заключение. Гипоплазия почек ухудшает прогноз детей, особенно первого года жизни и при двусторонней локализации процесса; в возрасте 7 лет и старше ее наличие, как правило, сопряжено с хронической почечной недостаточностью.
Гипоплазия почки – врожденный порок развития, при котором имеет место уменьшение числа генерации нефронов [1]. Гипоплазию почек рассматривают как аномалию количества, однако ряд авторов относят ее к аномалиям структуры [2, 3]. При гипоплазии почек рано или поздно в исходе хронического воспаления возникает рубцевание почечной ткани с потерей ее функции (нефросклероз) и развивается хроническая почечная недостаточность [4–6]. По данным патологоанатомических вскрытий, значение гипоплазии почек как причины смерти детей от аномалий органов мочевыделительной системы в последние годы возросло в 5 раз [7].
Почки как парный орган асимметричны. До 12 месяцев жизни размеры почек одинаковы с обеих сторон, а начиная со второго года жизни объем левой почки больше, чем правой. К особенностям почек относится продолжительное морфофункциональное созревание: с возрастом объем и масса почек увеличиваются [8]. Созревание функций почек гетерогенно; в целом завершение морфофункционального развития почек, как правило, происходит к школьному (5–7лет) возрасту [9, 10].
Целью нашего исследования стали выявление особенностей асимметрии поражения почек при их гипоплазии в зависимости от пола ребенка, анализ возраста установления диагноза гипоплазии почек и возраст смерти детей.
Материал и методы
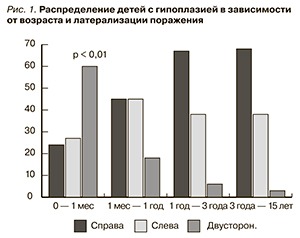
В основу исследования положен анализ латерализации поражения почек в зависимости от пола ребенка, воз.
Гипопластическая дисплазия почек
Гипопластическая дисплазия почек – генетически и фенотипически разнородная группа врожденных состояний, которые объединяет недоразвитие мочевыделительной системы, обусловленное генетическими или тератогенными факторами. Симптомы этого состояния довольно разнообразны и зависят от степени дисплазии – обычно регистрируется отставание в росте, нарушение функций почек, иногда возникает артериальная гипертензия и хроническая почечная недостаточность. Диагностика гипопластической дисплазии почек производится методом УЗИ, с помощью анализов крови и мочи, биопсии почечной ткани. Лечение симптоматическое, при почечной недостаточности показан гемодиализ, при выраженной двухсторонней дисплазии показана пересадка почки.
Общие сведения
Гипопластическая дисплазия почек – группа врожденных состояний, которые объединяет недоразвитие почек различной степени выраженности. В настоящее время врачи-генетики доказали, что большая часть (57%) таких патологий обусловлена генетическими факторами, примерно четверть возникает по причине воздействия на плод различных тератогенов, в остальных случаях причины заболевания неизвестны. По данным медицинской статистики, гипопластическая дисплазия почек составляет около 10-15% от всех врожденных аномалий развития мочевыделительной системы. Разные типы патологии имеют неодинаковый механизм передачи от родителей ребенку, в ряде случаев отмечается полигенное наследование. Половое распределение также не имеет особенностей – гипопластическая дисплазия почек с одинаковой вероятностью поражает как мальчиков, так и девочек. Довольно часто такие заболевания сопровождаются нарушениями других органов, как обусловленными генетическими факторами, так и вторичными изменениями по причине некорректной работы выделительной системы.
Причины гипопластической дисплазии почек
Нарушение развития мочевыделительной системы при этом заболевании происходит еще на этапе внутриутробного развития, что можно заметить на скрининговых ультразвуковых исследованиях беременной женщины. Тотальная гипопластическая дисплазия почек предположительно обусловлена нарушением дифференцировки нефрогенного ростка мезенхимы, то есть является эмбриопатией. Конкретные гены, дефекты которых ответственны за такую форму патологии, на сегодняшний день не найдены. Имеются теории, которые указывают на мутации, изменяющие структуру рецепторов некоторых клеток мезенхимы, из-за чего нарушаются процессы их миграции и дифференцировки, что и становится причиной апластической и гипопластической дисплазии почек. Четкого механизма наследования при этой форме заболевания найти не удалось, поэтому предполагается полигенный механизм его развития. Тотальная гипопластическая дисплазия почек редко сочетается с другими аномалиями развития и первичными нарушениями других органов.
Аналогичная ситуация складывается и с кистозной гипопластической дисплазией почек – точный механизм ее развития неизвестен, однако описаны семейные случаи с аутосомно-рецессивным типом наследования. Исходя из гистологического строения почек больных этой патологией, можно предположить, что нарушения развиваются много позже формирования почек из нефрогенной мезенхимы. Кисты в данном случае представляют собой патологически расширенные собирательные трубочки, однако далеко не все эти структуры подвергаются патологическим изменениям – рядом с расширениями располагаются нормальные и функционирующие трубочки. Нередко кистозная гипопластическая дисплазия почек сочетается с аномалиями развития мочеточников, желудочно-кишечного тракта, дыхательной системы. Кроме того, мультикистоз почек в некоторых случаях может привести к злокачественному перерождению тканей этого органа.
Наиболее изученным в генетическом плане является гломеруоцитоз почек гипопластического типа. Его развитие обусловлено мутациями нескольких генов, одним из которых является HNF1B, расположенный на 17-й хромосоме. Он кодирует особый белок, являющийся важным фактором транскрипции в клетках почек, печени и поджелудочной железы. Мутации этого гена приводят к гипопластической дисплазии почек в сочетании с разнообразными аномалиями репродуктивной системы, поражением печени и ранним развитием инсулинозависимого сахарного диабета. Наследуются дефекты HNF1B по аутосомно-доминантному механизму, по совокупности симптомов такая форма дисплазии почек является наиболее тяжелой.
Симптомы гипопластической дисплазии почек
Вне зависимости от формы гипопластической дисплазии почек, симптомы этого состояния со стороны выделительной системы примерно одинаковы и отличаются только выраженностью – последняя, в свою очередь, зависит от степени недоразвития почечной ткани. С раннего детства наблюдаются почечные нарушения – поли- или олигоурия, изменение цвета или мутности мочи, боли в поясничной области. Иногда могут нарастать признаки почечной недостаточности, возникать запах аммиака изо рта, от пота или кожи. В редких случаях может развиваться анурия с признаками острой почечной недостаточности, что требует срочного медицинского вмешательства и назначения гемодиализа. Дети с гипопластической дисплазией почек нередко отстают в развитии от сверстников, имеют медленный набор массы тела.
Так как довольно часто при этом заболевании наблюдаются нарушения кровообращения в почках, их юкстагломерулярный аппарат вырабатывает повышенное количество ренина, стимулируя ренин-ангиотензиновую систему. Это приводит к повышению артериального давления, что проявляется головными болями, сердечно-сосудистыми нарушениями (аритмиями, гипертрофией миокарда). Подобные нарушения при умеренной степени гипопластической дисплазии почек могут быть настолько выражены, что выступают на первый план, превосходя нарушения собственно выделительной системы. При отсутствии терапевтических мер хроническая артериальная гипертензия может привести к вторичному поражению почек, усугубляя состояние больного.
Кистозная форма гипопластической дисплазии почек часто сочетается с атрезией или стенозом мочеточника, подобное нарушение может быть как одно-, так и двусторонним и требует хирургической коррекции в младенческом возрасте. Но особенно многочисленные сопутствующие нарушения возникают при гломеруоцитозе гипопластического типа – к ним относят пороки развития половой системы (атрезия влагалища, рудиментарная или двурогая матка), поражение печени, нарушение экзокринной функции поджелудочной железы. У больных такой формой гипопластической дисплазии почек в раннем возрасте развивается инсулинозависимый сахарный диабет, который не реагирует на препараты из группы сульфонилмочевины. Важно особенно тщательно придерживаться режима ввода инсулина – по причине сниженной функции почек кетоацидотическая кома при гломеруоциозе наступает намного быстрее и тяжелее. В отдаленной перспективе он может привести к характерным осложнениям этого эндокринного заболевания – трофическим язвам, ангиопатии сетчатки, истощению.
Диагностика гипопластической дисплазии почек
Гипопластическая дисплазия почек является довольно разнообразным по фенотипическим проявлениям состоянием и нередко сочетается с нарушениями других органов. Это накладывает отпечаток на диагностику, для которой используют множество подходов и методик. К ним относят ультразвуковое исследование, биохимические и общие анализы крови и мочи, осмотр специалистов различных профилей (уролога, гинеколога, эндокринолога и других), тесты на толерантность к глюкозе и методы современной молекулярной генетики. Все эти исследования могут дать полноценную клиническую картину заболевания и правильно диагностировать тип и выраженность гипопластической дисплазии почек.
Одним из методов наиболее ранней диагностики этого состояния является ультразвуковое исследование – с его помощью можно выявить нарушения почечной структуры уже на этапе внутриутробного развития больного ребенка. Наиболее часто при данном заболевании выявляют поликистоз, дисплазию почек, их уменьшенный размер, нередко они срастаются с формированием подковообразной почки. Могут выявляться пороки развития в расположении почечных артерий и вен, а также мочеточников – атрезии и стенозы. При гломеруоцитозе почек гипопластического типа часто обнаруживаются аномалии развития матки – рудиментарность, двурогость. УЗИ печени может выявить и пороки развития этого органа – необычное расположение протоков, изменение формы и относительных размеров.
В анализах мочи определяется повышенное количество белка (протеинурия), нередко определяются цилиндры и микрогематурия. При умеренных или односторонних формах гипопластической дисплазии почек мочевой синдром может быть практически единственным проявлением заболевания. При гломеруоцитозе характерным проявлением является гиперурикемия, при развитии диабета – гипергликемия. Тесты на толерантность глюкозы указывают на резкое снижение восприимчивости тканей к ней. Специальный анализ на гликозилированный гемоглобин показывает его повышенное значение, что означает длительное существование высокого уровня глюкозы в крови. При осмотре больных гломеруоцитозом почек гипопластического типа могут выявляться многочисленные пороки развития. Например, гинеколог может обнаружить атрезию влагалища, уролог – крипторхизм и эпидидимальные кисты, эндокринолог выявляет изменения, характерные для сахарного диабета.
Биопсия почек при их гипопластической дисплазии может довольно много сказать об этом состоянии – его типе, выраженности, характере. При тотальной дисплазии по гипопластическому типу в биоптате выявляется утолщенная соединительнотканная капсула, большое количество незрелых и примитивных структур (недоразвитых нефронов, клубочков, протоков). Эти образования окружены тяжами из рыхлой соединительной ткани и гладкомышечных клеток. В юкстамедуллярной зоне определяются остатки мезонефрогенного протока, все слои органа умеренно инфильтрированы гистиоцитами и лимфоцитами. При кистозной гипопластической дисплазии почек структуры органа более сформированы, кисты достигают размера 3-4 миллиметров, их стенки представлены измененными собирательными трубочками.
Генетическая диагностика на сегодняшний день возможна только относительно гломеруоцитоза – в остальных случаях гипопластической дисплазии почек ключевые гены пока неизвестны. При этом отсутствие мутаций в этом гене не отрицает наличие гломеруоцитоза почек гипопластического типа, так как его причиной могут быть дефекты в иных, пока не идентифицированных генах. Также возможно пренатальное генетическое исследование методом амниоцентеза или биопсии ворсин хориона. Дифференциальную диагностику следует проводить с другими формами дисплазии почек – сегментарными, гиперпластическими, обусловленными как тератогенными, так и генетическими факторами, ювенильным сахарным диабетом.
Лечение гипопластической дисплазии
Специфического лечение гипопластической дисплазии почек не существует, применяют только симптоматическую терапию. Она включает в себя пониженную нагрузку на мочевыделительную систему (четкий водный режим, снижение количества солей в рационе, исключение некоторых блюд) и постоянный контроль за ее функциональной активностью. При значительном ослаблении работы почек может назначаться проведение гемодиализа. Для уменьшения гиперурикемии рекомендуют диету с пониженным количеством пуриновых оснований в рационе – в основном, они содержатся в мясе. Также запрещена часто использующаяся в питании больных диабетом фруктоза – она также способна повышать уровень мочевой кислоты в крови. Кроме того, применяют симптоматическое лечение сахарного диабета, поражений и аномалий развития иных органов.
Нередка ситуация, когда одностороннее развитие гипопластической дисплазии почек приводит к выраженному повышению артериального давления и связанных с ним нарушений. В этом случае производят нефрэктомию наиболее пораженной почки, однако перед этим тщательно исследуют функциональную активность второго органа. В тех случаях, когда дисплазия значительно поражает обе почки, ставится вопрос о возможной трансплантации почки. При этом обязательно учитывается общее состояние организма, наличие или отсутствие сопутствующих пороков развития и вторичных изменений органов и систем. В тяжелых случаях только трансплантация может помочь больному с гипопластической дисплазией почек.
Прогноз и профилактика гипопластической дисплазии почек
Прогноз гипопластической дисплазии почек зависит от многих факторов – степени недоразвития органа, одно- или двустороннего поражения, наличия или отсутствия сопутствующих нарушений. В тяжелых случаях больные умирают в раннем детстве или в подростковом возрасте из-за почечной недостаточности или сопутствующих патологий. Но данное заболевание характеризуется различной выраженностью проявлений, поэтому в более легких случаях пациенты могут доживать до преклонного возраста, особенно при соблюдении всех предписаний нефролога и правильно назначенной симптоматической терапии. Прогноз резко улучшается после проведенной трансплантации почек. Профилактика гипопластической дисплазии почек возможна только в рамках пренатальной диагностики – с помощью ультразвуковых исследований или генетических анализов в случае гломеруоцитоза гипопластического типа.