гипоспадия члено мошоночная форма
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 9 лет.
Определение болезни. Причины заболевания
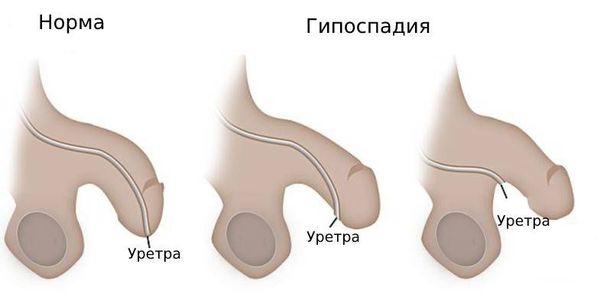
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
Симптомы гипоспадии
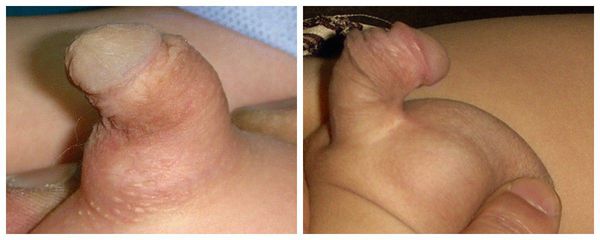
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
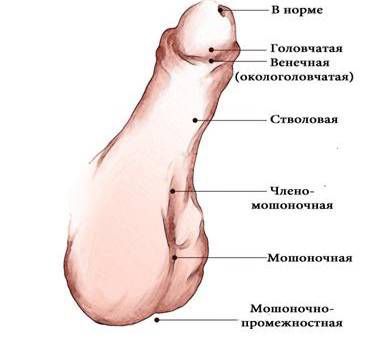
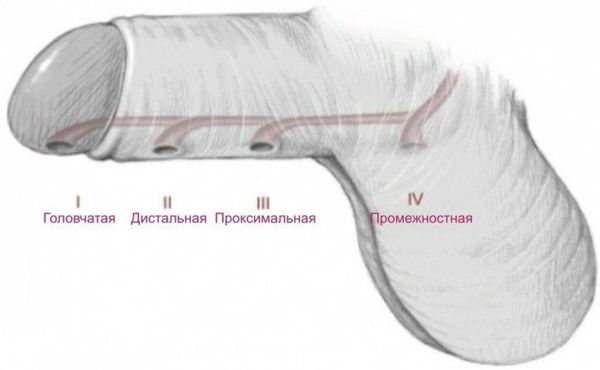
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
Классификация и стадии развития гипоспадии
По степени смещения наружного отверстия уретры [1] :
По наличию искривления:
По наличию сужения наружного отверстия уретры:
Осложнения гипоспадии
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Лечение гипоспадии
Лечение гипоспадии должно решать три основных задачи:
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Лечение головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
Лечение других форм гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
Уретра, сформированная из свободного а утотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Лечение «гипоспадии без гипоспадии»
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Осложнения после операции
Прогноз. Профилактика
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Мошоночная форма гипоспадии
Лечение с операцией и без
Описание патологии мошоночной формы
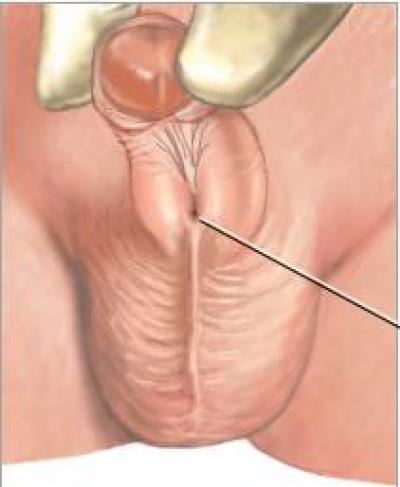
Гипоспадия классифицируется в зависимости от места расположения смешенной уретры. Самой тяжелой и сложной в плане лечения считается гипоспадия мошоночной формы. Уретра в этом случае может располагаться в области мошонки, например, в центральной части разделенной надвое мошонки. При этом также наблюдается существенное искривление полового члена, заметное невооруженным глазом, или значительное недоразвитие. Такое положение вещей делает половые органы мальчика визуально схожими с женскими, что может затруднить первичное определение пола. Мочеиспускание при гипоспадии члено-мошоночной может производиться только сидя.
Наши специалисты с радостью ответят на все интересующие вас вопросы
Причины возникновения
К основным факторам, которые могут провоцировать развитие патологии, относят:
Также есть научное предположение о том, что генетические изменения могут быть вызваны вредными веществами, содержащимися в лаке для волос.
Диагностика и лечение мошоночной гипоспадии у детей
Патология, оставленная без лечения, влечет целый ряд негативных изменений. Среди них:
Операция мошоночной гипоспадии направлена на восстановление формы и функций полового члена. Этапы:
Руководитель центра, профессор, детский хирург уролог-андролог
Главный принцип работы нашего центра – высокий профессионализм, преданность своей профессии, человеческое участие и взаимопонимание между специалистами, маленькими пациентами и их родителями!
Консультация андролога по мошоночной гипоспадии
Пройти консультация опытного специалиста предлагает Международный детский Андрологический центр в Москве. В клинике работают опытные специалисты, есть отличные технические возможности для эффективной диагностики и лечения целого ряда патологий. Практикуются микрохирургические операции с высокой эффективностью, минимальным периодом реабилитации и отличным косметическим результатом.
Цена и стоимость операции мошоночной формы гипоспадии у детей
| Услуга | Цена |
| Оперативное лечение мошоночной формы гипоспадии 1 категории сложности | 154000 |
| Оперативное лечение мошоночной формы гипоспадии 2 категории сложности | 187000 |
| Оперативное лечение мошоночной формы гипоспадии 3 категории сложности | 228000 |
| Оперативное лечение мошоночной формы гипоспадии 4 категории сложности | 275000 |
Опубликованный на сайте прайс-лист не является договором публичной оферты. Предоставление услуг осуществляется на основании договора об оказании медицинских услуг. Просим Вас заранее уточнять стоимость услуг у лечащего врача.
В стоимость операции включено (дополнительно оплачивать услуги не надо!):
В стоимость операции не входят: анестезиологическое пособие, дополнительные диагностика и лечение сопутствующих заболеваний и их осложнений.
Анестезиологическое пособие: анестезиологический аппарат Drager Fabius Plus (Германия), комбинированная общая анестезия (ингаляционный наркоз, каудальнальная/локальная анестезия).
Наши специалисты с радостью ответят на все интересующие вас вопросы
Гипоспадия
Оперативное лечение гипоспадии относят к сложным задачам пластической хирургии. Операция предусматривает не только полное расправление, устранение деформации кавернозных тел, но и создание недостающей части мочеиспускательного канала из собственных тканей ребенка. Необходимо сформировать герметичную трубку из кожи ствола полового члена или крайней плоти по которой под давлением будет течь моча. Важно чтобы вновь созданный участок уретры хорошо кровоснабжался, не имел дефектов (мочевых свищей), не было рубцовых стенозов (сужений), нарушающих мочеиспускание или дивертикулообразных расширений, где скапливается застойная моча. При коррекции гипоспадии необходимо стремиться к соблюдению строгих современных косметических требований – ровные кавернозные тела, наружное отверстие уретры на вершине головки (а не у её основания), отсутствие избытков кожи на крайней плоти и стволе полового члена.
Именно поэтому лечение гипоспадии считается сложной комплексной проблемой, которую большинство хирургов решают поэтапно. Выполняя ряд последовательных операций, расправление полового члена, заготовка запаса кожи на стволе полового члена, создание по частям искусственной уретры.
Делать ли операцию при минимальных изменениях полового члена? Если деформации кавернозных тел ствола члена нет, имеется венечная гипоспадия и крайняя плоть ввиде капюшона. Делать! Однако ни в коем случае не соглашайтесь на выполнение обрезания без пластики уретры, эти предложения очень часто можно услышать из уст врачей мало знакомых с проблемами гипоспадии. Крайняя плоть необходима как пластический материал при проведении операций по созданию недостающей части мочеиспускательного канала.
Во всех цивилизаванных странах оперируют все формы гипоспадии. Половой член мальчика не должен отличаться от нормы, это особый орган для мужчины и любые отклонения в его строении, даже незначительные, могут служить причиной неуверенности в собственных силах. Именно поэтому целесообразно закончить лечение гипоспадии до возраста 3-4 лет, чтобы ребенок не помнил о существовавших в его жизни проблемах. Если возраст мальчика значительно старше, целесообразно не акцентировать внимание на том, что у него порок полового члена и важно убедить ребенка в возможности полного излечения.
В каком возрасте делать операцию? В нашей клинике операции начинают с возраста 10-11 месяцев при условии, что размеры полового члена не меньше 30 мм и нет грубой сочетанной патологии увеличивающей риск проведения анестезии (наркоза)
Хирургическое лечение гипоспадии – это серьезное испытание для ребенка и его близких.
Задача оперирующего хирурга, врачей и медицинского персонала помочь пройти этот сложный период с наименьшими трудностями.
Отведение мочи при коррекции гипоспадии (в 90% случаев) предусматривает установку уретрального катетера (трубка проведенная через мочеиспускательный канал в мочевой пузырь). Большинство детей минимально реагируют на наличие катетера, однако некоторые больные испытывают дискомфорт, позывы на дефекацию, ноющие боли внизу живота. Прием специальных лекарственных средств (дриптан) помогает уменьшить такие неприятные ощущения.
После операции для предупреждения развития выраженного отека тканей и предупреждения инфицирования послеоперационной раны на половой член накладывают циркулярные повязки, которые пропитывают специальными составами, улучшающими заживление. Смена повязки это тоже довольно болезненная процедура, несмотря на применение обезболивающих средств. Если повязка пропитана кровью и сухая, то смена ее может быть болезненной.Чем лучше пропитана повязка глицерином. тем меньше склеиваются туры бинта и легче заменить повязку на члене. Кроме того, многие родители пугаются, услышав информацию о том, что детей привязывают к кровати на длительный период времени. Это не так. Ребенок может быть фиксирован только на короткое время, пока окончательно не проснулся от длительного наркоза. Далее по желанию родителей, все фиксирующие бинты удаляют, пациенту одевают двойной памперс и ребенка можно брать на руки.Некоторые дети даже пытаются ходить. Многе зависит от характерологических особенной ребенка и чувствительности в боли. Главное обеспечить надежную фиксацию дренажей широким пластырями (чтобы ребенок не удалил трубку раньше времени)
Однако все эти сложности решаемы в условиях профессионального коллектива врачей и медицинских сестер, имеющих большой опыт работы с больными данного профиля. Имеются отработанные годами схемы позволяющие уменьшить все риски операции и послеоперационного ведения детей с гипоспадией
В качестве примера представлены результаты лечения больных с гипоспадией.
Необходимо понимать, что одномоментные операции по коррекции всех проявлений порока при гипоспадии не являются самоцелью. Конечно предпочтительно, чтобы икривление члена, недостаток длины уретры, сужения уретры и рубцы от предыдущих хирургических вмешательств были устранены одной операцией. К сожалению это не всегда возможно и часто увеличивает риск послеоперационных осложнений. Именно поэтому нельзя забывать и о этапных операциях.
Последние разработки зарубежных и отечественных хирургов предлагают новые методы коррекции сложных и осложненных форм гипоспадии. Позволяют использовать свободные (некровоснабжаемые) лоскуты: ткань крайней плоти, слизистой оболочки щеки в виде запаса пластического материала которые перемещают в заданные места (в область расположения мочеиспускательного канала) и добиваются имплантации (приживления) этих тканей
Такой подход позволяет заготовить достаточное количество пластического материала на стволе полового члена, чтобы создать трубку необходимого диаметра. Это особенно важно при склонности к рубцеванию или при осложненной гипоспадии, после многократных операций и минимуме пластического материала. Запас тканей помогает укрыть новую уретру надежно с меньшим риском образования свищей и сужений мочеиспускательного канала. Мы давно освоили эти методы и рекомендуем в самых сложных случаях коррекции гипоспадии использовать именно такие двухэтапные способы лечения. Применение этих надежных методик в руках профессионалов позволяет снизить число осложнений операции до 2-3%
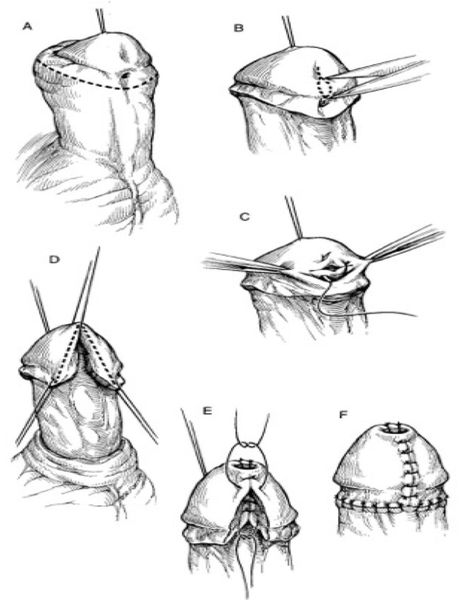
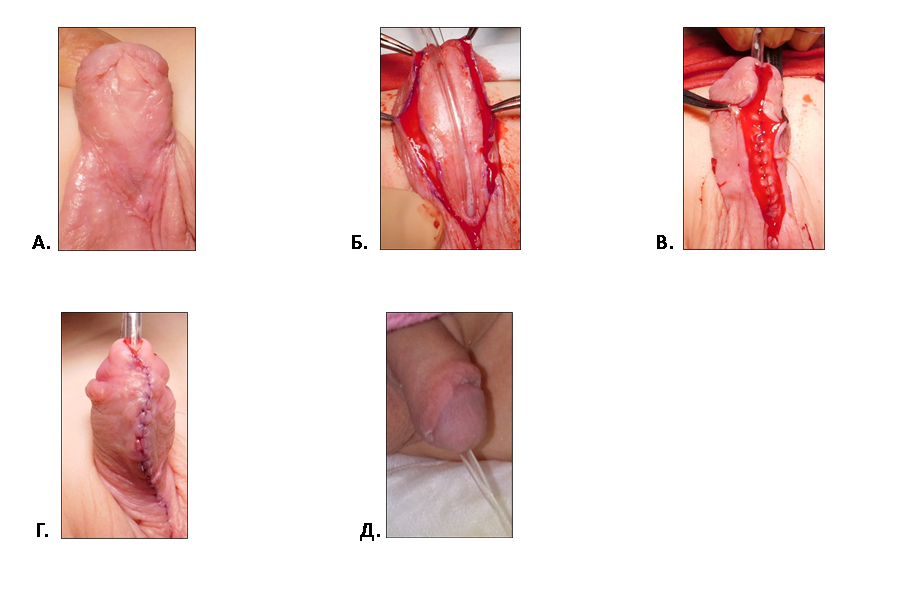
Рис. 1 Методика двухэтапного лечения проксимальной гипоспадии.
1 этап – расправление кавернозных тел имплантация свободного лоскута крайней плоти.
| А | Б |
 | 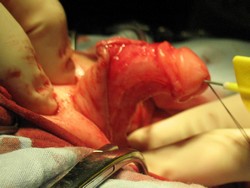 |
А. Мальчик 1 года с проксимальной гипоспадией пеноскротальной формой и деформацией ствола полового члена.
Б. Проба с искусственной эрекцией (деформация кавернозных тел на 65 град.)
| В | Г |
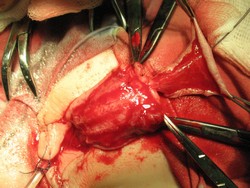 | 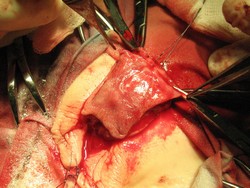 |
В. Г. Полное расправление кавернозных тел и мобилизация ткани головки (крыльев головки) полового члена, перемешение мясистой оболочки крайней плоти. Заготовка свободного лоскута крайней плоти
Д. Имплантация и фиксация свободного лоскута крайней плоти по вентральной поверхности полового члена.
Е. Прижатие лоскута к турунде с левомиколем узловыми швами.
Ж. Результат первого этапа лечения проксимальной гипоспадии. Вид полового члена через 6 мес. после расправления полового члена и имплантации свободного лоскута крайней плоти.
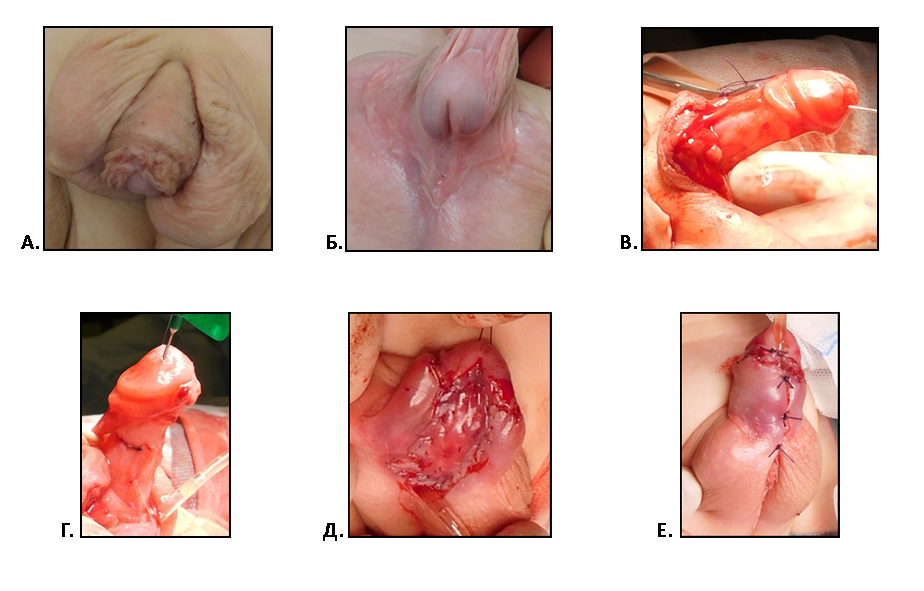
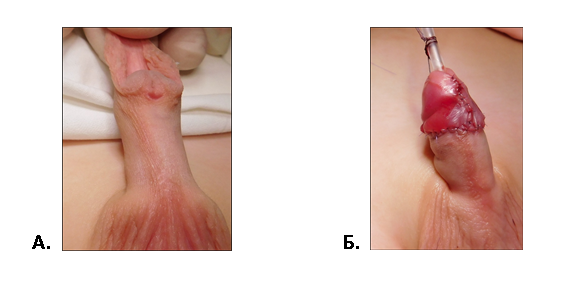
Рис. 2 Второй этап двухэтапного лечения проксимальной гипоспадии. Пластика уретры по Дюплею.
| А | Б |
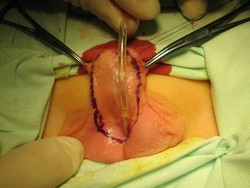 | 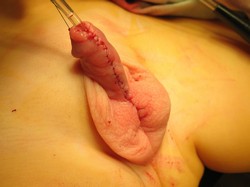 |
А. Выкраивание лоскута по вентральной поверхности полового члена.
Б. Вид члена после операции.
В. Тот же больной через 2 мес. после операции во время акта мочеиспускания.
Клинический пример двухэтапного лечения мошоночной гипоспадии и пеноскротальной транспозиции у ребенка К. 1,5 лет.
Рис.3. А. Б. Половой член ребенка 1,5 лет с мошоночной формой гипоспадии и пеноскоротальной транспозицией перед операцией.
В.Г. Результат расправления кавернозных тел полового члена.
Д. Свободный лоскут крайней плоти имплантирован в уретральную площадку.
Е. Лоскут прижат турундой и наводящими швами на кожу ствола полового члена.
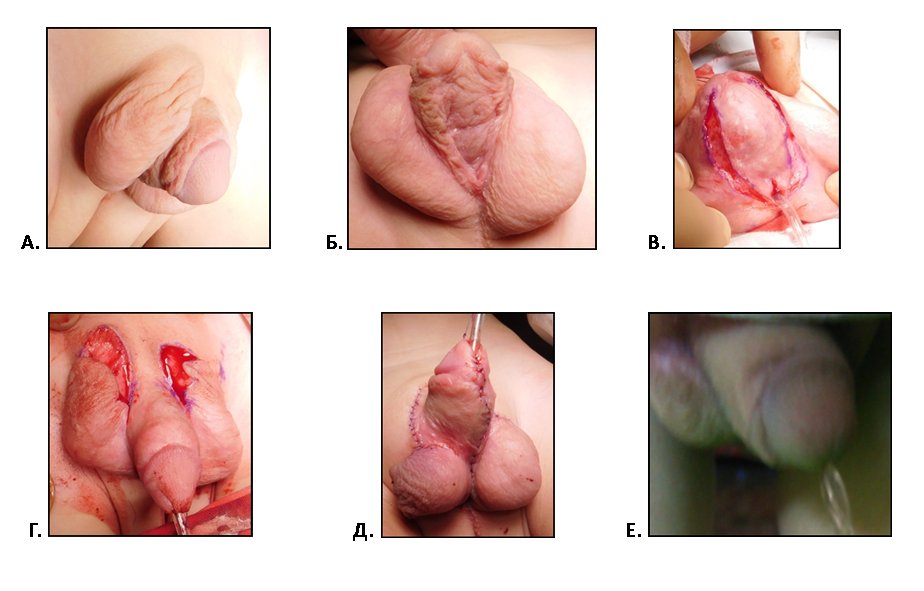
Рис. 4. А.Б. Тот же больной через 12 мес. после 1 этапа операции.
В.Рассечение уретральной площадки для формирования уретры.
Г. Разрезы кожи мошонки при коррекции пеноскоротальной транспозиции.
Д. Вид члена после операции.
Е. Свободное мочеиспускание с вершины головки.
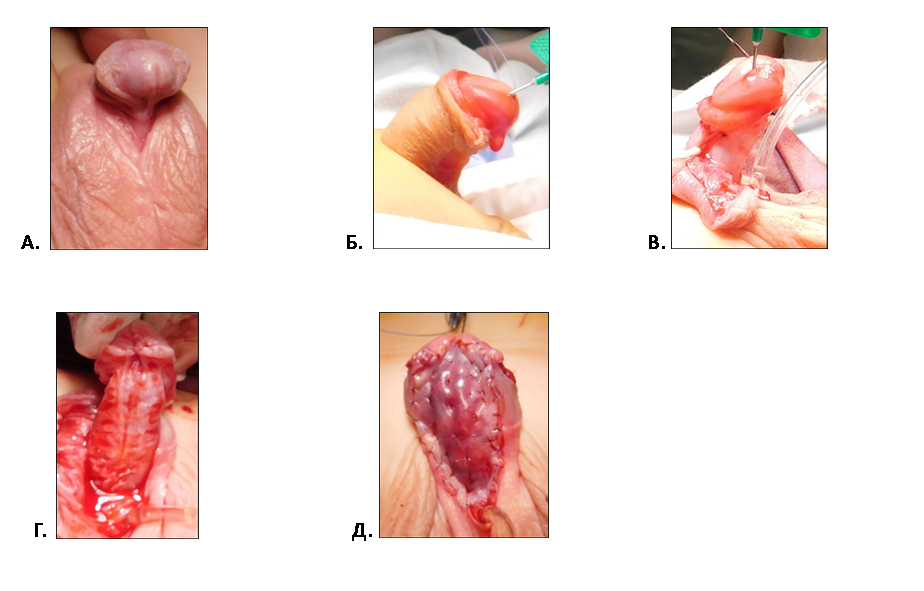
Рис. 5. Первый этап двухэтапного лечения мошоночной гипоспадии у ребенка Г. 2 лет.
А. Внешний вид полового члена до операции.
Б. Деформация кавернозных тел до коррекции.
В. Половой член после иссечения хорды и пликации белочной оболочки.
Г. Множественные поверхностные поперечные насечки на на белочной оболочке по вентральной поверхности члена
Д. Окончательный вид члена после имплантации свободного лоскута крайней плоти в область уретральной площадки.
Рис.6. Второй этап двухэтапного лечения мошоночной гипоспадии у мальчика Г. 2 лет. А. Вид полового члена через 10 мес. после первого этапа лечения.
Б. Выкраивание лоскута в области уретральной площадки.
В. Формирование уретры непрерывным швом 6\0 PDS.
Г. Внешний вид полового члена после окончания операции.
Д. Мочеиспускание сободной широкой струей с вершины головки ребенка
Г. Через 3 мес. после второго этапа лечения.