имени чумакова институт что разработал
Мультик от создателя: из чего же, из чего же делают наши вакцины
В октябре начались клинические исследования третьей российской вакцины от COVID‑19, созданной в Федеральном научном центре исследований и разработки иммунобиологических препаратов имени М.П. Чумакова. Что особенного в этой вакцине, почему для ее производства используют клетки зеленых мартышек, а в институте почти нет заболевших, рассказал один из ее разработчиков — Юрий Ивин, руководитель группы ферментации и культивирования в отделе разработки и внедрения инновационных и полупромышленных технологий.
Совместный проект научно-популярного журнала «Кот Шрёдингера» и «Известий»: каждые выходные на портале будут представлены самые интересные тексты известного научно-популярного журнала «Кот Шрёдингера»
Ковид и коты
Научный центр Чумакова находится недалеко от Внуково: по одну сторону Киевского шоссе блестящие стекла и флаги Vnukovo Outlet Village, по другую — бетонный забор с колючей проволокой. При входе капсулы-сканеры, как в аэропорту, несколько охранников, потом турникеты. За забором — советские здания из рыжего кирпича, газоны и деревья. Люди в масках, которые попадаются навстречу, присматриваются и здороваются, как в деревеньке. Слышно, как падают листья.
— Здесь пахнет, как в лесу под Звенигородом, — говорит молодой ученый Юрий Ивин. — И белки живут — видите кормушки на деревьях? Правда, их вытесняют птицы и коты-акробаты — сидят, качаются в кормушках.
— Вообще-то я рассчитывала увидеть ковид, а не котов. Вы же его здесь выращиваете и храните?
— Я не смогу показать вам даже специальные холодильники, в которых хранится вирус, — флегматично отвечает Юрий Ивин. — Они в закрытой зоне с отдельной пропускной системой. Зато я покажу место будущего производства новой вакцины, куда уже через пару месяцев вам будет не попасть.
Центр Чумакова работает с вирусами все 65 лет с момента открытия. Начинал с вакцины против полиомиелита с живыми ослабленными вирусами — ею прививают до сих пор. Возможно, и вы привиты ею.
— Живые вакцины вызывают самый стойкий иммунитет, — рассказывает Юрий. — Обычно их вводят в организм тем же путем, каким попадает дикий вирус. Против полиомиелита, например, через пищеварительную систему. Против гриппа — через нос. Там вакцину встречает так называемый мукозальный, барьерный иммунитет, который потом не даст вирусу проникнуть в кровь и клетки. Это идеальная защита.
— То есть лучше всего разработать от ковида живую вакцину?
— Но у нее серьезные побочные эффекты. Ослабленный вирус, попадая в организм, начинает размножаться, а иммунитет его давит. Чем сильнее иммунная реакция, тем она чувствительнее для организма. Человек с иммунодефицитом может даже заболеть. Но я читал, что в Индии разрабатывают как раз живую вакцину.
Самые популярные и хорошо изученные вакцины — это инактивированные, то есть с убитыми вирусами. Обычно они не дают серьезных «побочек». При этом в организм попадает целая вирусная частица — значит, антитела могут выработаться к разным ее частям. Если дикий вирус мутирует в какой-то одной части, иммунная система сможет опознать его по другой. Центр Чумакова десятки лет специализируется на инактивированных вакцинах (например, от энцефалита). Тот же Юрий Ивин в последние годы участвовал в разработке инактивированной вакцины от полиомиелита. Она уже прошла клинические испытания, а вот научную публикацию пока не успели подготовить. Началась пандемия, и ученые переключились на новую вакцину.
— Если у вас такая привычная, хорошо изученная технология, почему вы не первыми в России получили разрешение на клинические исследования? — спрашиваю. — Не обидно?
— Работа с живым вирусом — опасное производство, — без тени пафоса говорит Ивин. — Мы не можем ускорить некоторые этапы даже в пандемию. Другим разработчикам не приходится много контактировать с вирусом. Так, Институту Гамалеи для их векторной вакцины нужен только ген белка spike — того самого, который выглядит как шип на изображениях коронавируса. Это главный антиген, на который должна среагировать иммунная система. Его вообще можно было синтезировать без контакта с коронавирусом, как только китайские ученые расшифровали геном. Но проще, конечно, вырезать ген, а потом вставить в геном безопасного аденовируса — такую технологию Институт Гамалеи разработал для вакцин против Эболы и MERS, близкого к новому коронавирусу. А что сделал новосибирский «Вектор», я просто не знаю: не видел их публикаций.
Ученый открывает электронным ключом дверь в здание. Ведет нас к металлическим шкафчикам и выдает одноразовые халаты, бахилы и шапочки — в дополнение к нашим маскам и перчаткам. Туда, где идет производство вакцины, требуются костюмы посерьезнее.
От бутылки к биореактору
Мы идем узкими коридорами. Через стеклянный шлюз заходим в помещение с двумя стеклянными и двумя крашеными стенами. Вдоль стен компьютеры, какие-то агрегаты и шкафы. Окон нет. Становится неуютно.
— В начале пандемии нам, наверное, было даже тревожнее, чем остальным: мы же много читали, — говорит Ивин. — Помню, когда ввели пропуска для передвижения, автобусы вдруг стали забиты битком. Все без масок, чихают и кашляют. Жутковато. Я надевал одноразовую маску, а сверху еще велосипедную с угольным фильтром, чтоб поплотнее к лицу прижать. Но потом купил машину и успокоился.
— Только из-за пандемии купили машину?
— Давно собирался, но тут решился.
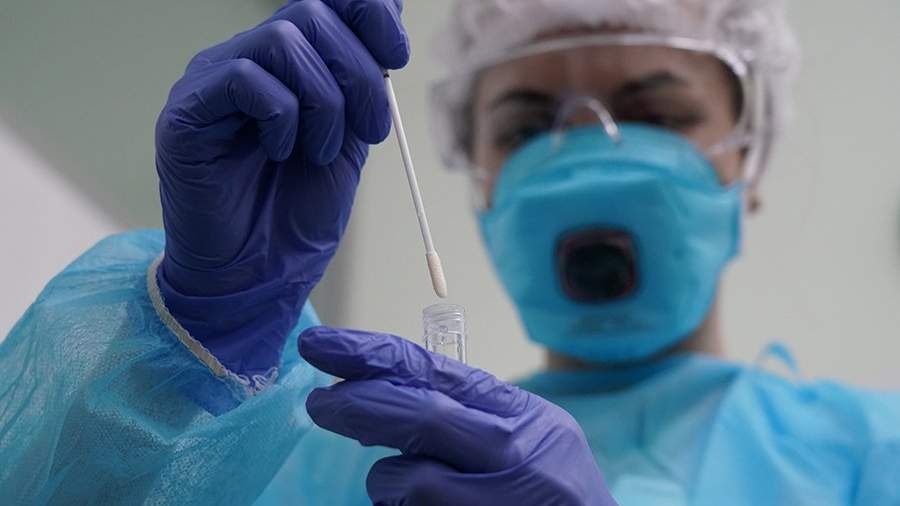
В то же самое время начальница отдела Анастасия Пиняева ездила в больницу в Коммунарке добывать вирус SARS-CoV-2 для будущей вакцины. Она, правда, не имела дел с пациентами, только с их мазками. И вскоре даже сама начала проводить ПЦР-диагностику сотрудникам с симптомами простуды.
— Мы работаем с вирусом профессионально, с соблюдением всех требований безопасности, в боксах с рукавами, где не может быть прямого контакта, — объясняет Ивин. — Когда появилась возможность сделать анализ, стало спокойнее, а главное — вскоре началась разработка вакцины. За всё это время из 20 человек переболела только одна сотрудница отдела, и та заразилась не на работе.
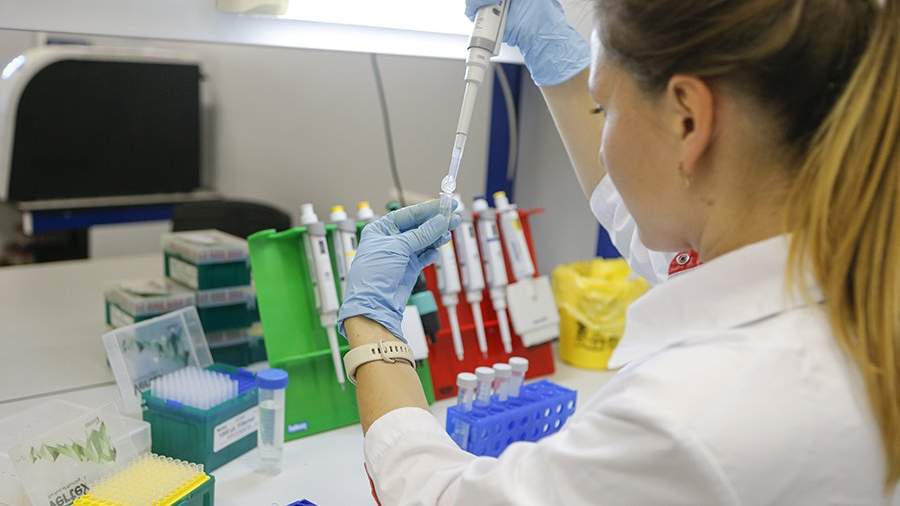
Подходящий для вакцины вирус придирчиво отбирали из полученных в Коммунарке: нужно было, чтобы он хорошо размножался в клетках и хорошо их убивал. Для выращивания вирусов центр обычно пользуется известной линией клеток африканской зеленой мартышки Vero. Она подошла и для SARS-CoV-2. Когда нужный штамм подобрали, группа Ивина приступила к культивированию клеток и самого вируса.
— Это биореакторы для культивирования клеток, — мы подходим к двум не самым большим, ниже человеческого роста агрегатам с цилиндрическими емкостями.
Юрий Ивин рассказывает, что для лабораторных исследований достаточно роллерной бутылки или культурального флакона: посадил внутрь клетки — они и растут по поверхности. Заразил их вирусом, потом инактивировал химическим веществом типа формалина, пропустил через центрифугу, чтобы очистить от остатков клеток и других примесей, — получил 10 мл чистейшей вакцины.
— На производстве мы тоже начинаем цикл с бутылок, — говорит Ивин. — Сейчас все пользуются не стеклянными, а одноразовыми пластиковыми — для безопасности. Обычно они лежат на валиках в больших шкафах — видите слева от вас почти двухметровые? А в таком биореакторе поместится в 10 раз больше клеток. Потом мы переносим их в еще больший реактор. Выращиваем еще больше клеток и только тогда заражаем вирусом.
В биореакторе клетки растут совсем в других условиях: вместо бутылок — маленькие полимерные шарики, они плавают в питательной среде, содержащей фактор роста клеток из сыворотки крови. Туда же по трубкам подается сжатый воздух, кислород, углекислый газ. Смесь волнообразно перемешивается, чтобы к клеткам поступала еда, а продукты жизнедеятельности, наоборот, отводились. Реактор делает это сам, но всё равно его нужно настроить, проследить, а иногда скорректировать.
— Вы рассказываете про клетки, как про детей: и укачать надо, и накормить, и чуть ли не умыть, — говорю. — Наверное, жалеете, что не можете выкладывать их фоточки?
— Мы выкладываем! — отвечает Ивин. — В рабочих чатах. Сейчас сами увидите.
Он показывает в телефоне блеклые кружки с полосочками. Это полимерные шарики с клетками на поверхности.
— Но это ерунда по сравнению с фотографиями зараженных клеток! — говорит Ивин. — Пойдемте в лабораторию, покажу на компьютере.
Выращивание клеточных культур, рассказывает он по дороге, им было не в новинку. А вот сам вирус оказался совсем не похож на знакомые им крошечные пикорнавирусы (к ним относится, например, полиомиелит). SARS-CoV-2 не только гораздо крупнее, но и покрыт дополнительной к белковой липосодержащей мембранной оболочкой. Это не помеха для заражения клеток и даже для инактивации вируса. Но требует других методов очистки вакцины от примесей. С центрифугой при малых лабораторных объемах проблем нет. Но могут быть, например, при промышленном хроматографическом способе, когда многосоставный раствор пропускают через смесь смол, и разные фракции оседают в разных слоях. Ученые рассчитали, как и что сделать. Вакцина прошла доклинические испытания на мышах и обезьянках мармозетках.
— Я знаю, что испытания прошли успешно, — говорит Ивин. — Не только с точки зрения безопасности: у животных выработались нейтрализующие антитела, которые не дают вирусу связываться с клетками.
— То есть вы не побоитесь привиться своей вакциной?
— Конечно, я хочу привиться, когда начнется третья, массовая фаза клинических испытаний.
— Но тогда, может, и вакцина будет не совсем такая, как сейчас? — уточняю. — В России, говорят, часто бывают проблемы с качеством в промышленных масштабах.
— Промышленное производство — такая же серьезная разработка, как и создание вакцины, — соглашается Ивин. — Но я как раз пытался вам рассказать, насколько тщательно мы всё продумали с масштабированием. Мы всем отделом продолжаем налаживать производство. Качество других вакцин нашего центра доказано. Надеюсь, и с новой получится.
Вместо биороботов
Очутившись в своей лаборатории — комнате с высокими потолками, аутентичными деревянными шкафами 1950-х и штабелями упаковок молока за вредность, — Ивин первым делом идет к холодильнику. Достает стеклянную емкость, откачивает автоматической пипеткой прозрачную буферную жидкость и заливает новую.
— Работа ученого в значительной степени так и выглядит, — Ивин снова пытается сбить пафос. — Залил, подождал два часа, поменял, потом опять подождал два часа.
Он говорит, что в этой емкости на стекле тоже растут клетки зеленых мартышек. Завтра он будет их красить: добавлять к определенным белкам антитела, модифицированные флуоресцентными красителями для визуализации под микроскопом. Это никак не связано с вакцинами.
— На первый взгляд это описательная наука, но несколько таких исследований могут привести к интересным выводам, — говорит Ивин. — От пандемии есть один плюс: люди начали интересоваться фундаментальной наукой, поскольку благодаря ей мы часто получаем практические разработки. Обычно меня спрашивают: «Где работаешь? О, ты делаешь биороботов? Нет? Ну, ладно». О каких биороботах они вообще говорят?
Ивин заинтересовался биоинженерией, когда учился в биохимическом классе лицея в Троицке Челябинской области. Окончив лицей, он поступил в МГУ на факультет биоинженерии и биоинформатики. На четвертом курсе пришел в Центр Чумакова писать курсовую о взаимодействии клеток и вирусов. Да так и работает уже 11 лет, переселившись в другой, московский Троицк.
Он показывает видео, в котором вирусы (нековидные) взрывают клетки. Потом другое видео, где вирусы доводят клетку до программируемой смерти — апоптоза. А затем открывает цветные фотографии: разрушенные вирусом клетки кажутся нарисованными в черной пустоте лицами — кто-то грустит, кто-то улыбается наподобие хеллоуинской тыквы.
— Я даже мультфильм про них хотел сделать, — мечтательно смотрит на фото Ивин.
— Этим и займетесь, когда наладите производство вакцины от коронавируса? Или это слишком отдаленные планы?
— Вообще-то, третья фаза клинических испытаний может начаться уже в ноябре. Но еще много всего — например, подготовка научной публикации. У нашего отдела уже есть публикация по отбору вируса в The Journal of Infectious Diseases, будут и по другим этапам.
Ивин рассказывает, что потом ему было бы интересно заняться более технологичными вакцинами. Сделать, например, вирусоподобную частицу — это когда в клетках вырабатываются белки, которые потом собираются в частицу. Снаружи она как белковая оболочка вируса, но внутри нет генома, она не может ожить.
— Наш директор говорит, что вакцина первого выбора должна производиться на хорошо изученной базе, поэтому мы занялись инактивированной вакциной. Но потом неплохо бы сделать что-то более безопасное в производстве, что не требует культивирования живого вируса.
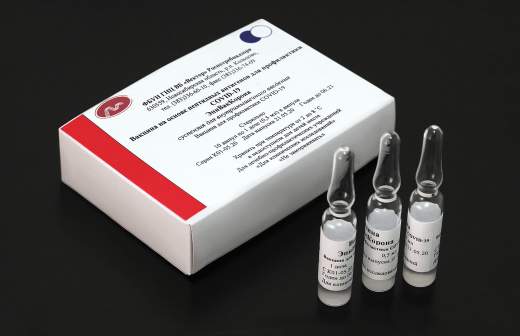
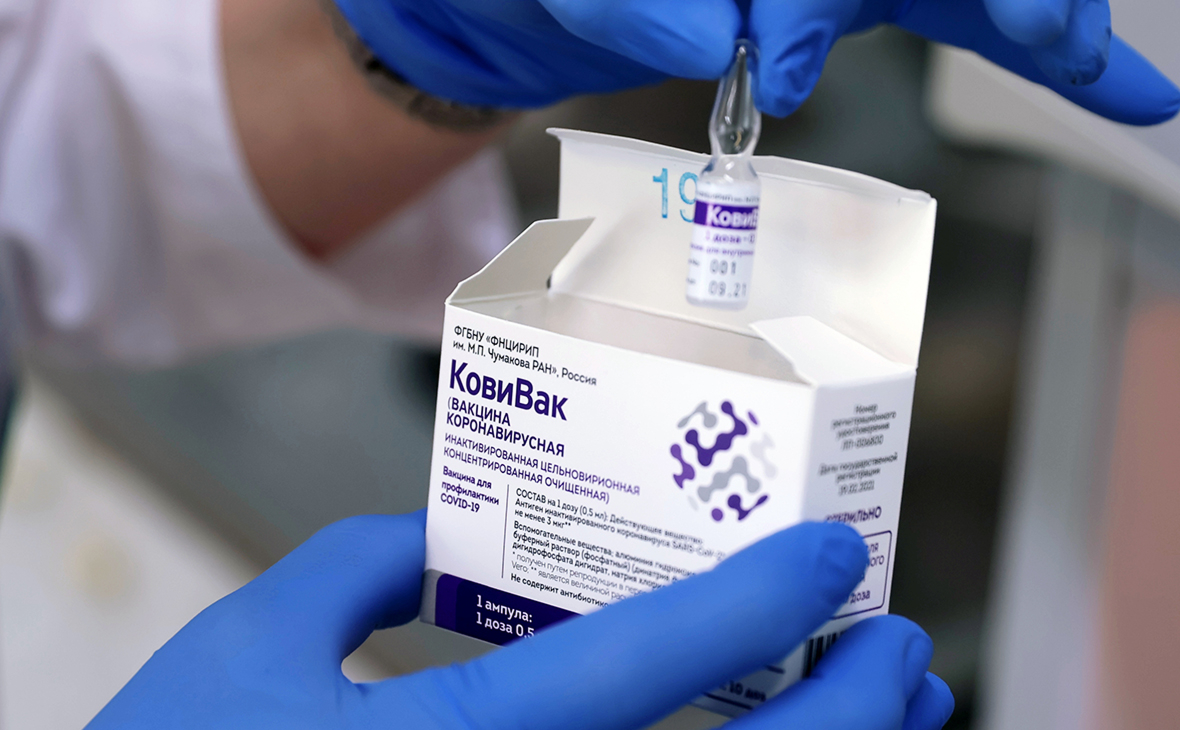
Мёртвый вирус против живого: в центре Чумакова назвали преимущества вакцины «Ковивак»
По словам учёных, главное, что она учит организм противостоять не какому-то отдельному патогенному белку, а всему вирусу целиком.
Фото © ТАСС / Eraldo Peres
Вакцина от коронавируса «Ковивак» может оказаться неэффективной только в случае грубой ошибки при её производстве, заявил заместитель генерального директора Федерального научного центра исследований и разработки иммунобиологических препаратов имени М.П. Чумакова РАН Константин Чернов. Он выступил на заседании круглого стола «Российская наука и медицина vs CoViD-19. Вызовы и достижения».
Фото © ТАСС / SERGEI ILNITSKY
— Если мы говорим о цельновирионной вакцине, то нет никаких предпосылок для того, чтобы эта вакцина не работала, за исключением, может быть, одного случая: если она, скажем так, сделана неправильно и вирус инактивирован таким образом, что он потерял свою форму, и антитела, которые будут вырабатываться, они не будут нейтрализующими. Но это уже вопрос искусства разработчика и дисциплины производителя. Я думаю, и то и другое у нас в достатке, — заверил он.
Препарат создан на основе целых, но инактивированных, то есть «убитых» вирусных частиц, рассказал учёный. Для создания вакцины специалисты центра взяли более 600 образцов живого вируса SARS-Cov-2 у больных в красных зонах, рассказал учёный. Ранее сообщалось, что эти образцы извлекали в «Коммунарке».
— Мы берём вакцинный штамм, нарабатываем его в достаточных промышленных количествах на нашей линии, после чего инактивируем его химически, то есть мёртвые вирусные частицы, которые содержатся в вакцине, они уже не в состоянии нанести организму человека никакого вреда, но в состоянии вызвать у него развитие иммунитета, — объяснил исследователь.
Фото © ТАСС / Пименов Роман
— Нашу вакцину действительно можно назвать классической, потому что на подобной технологии вакцины создаются уже более 70 лет. Одной из первых была создана вакцина от полиомиелита в США в начале 50-х годов, — отметил учёный.
«Хорошая вакцина? Прививайте!» Как в СССР победили полиомиелит
По его словам, главное отличие «Ковивака» от других антикоронавирусных вакцин в том, что этот препарат не «настраивает» иммунитет против какой-то определённой «части тела» вируса, а работает против всей вирусной частицы целиком.
— Если и синтетические, и векторные, и РНК-вакцины — такие как Pfizer, Moderna — пытаются и достаточно успешно, как мы видим, защищают только входные ворота, блокируют только S-белок, после чего начинается естественный процесс уничтожения заблокированных вирусных частиц, то мы думаем, что вполне возможны некие механизмы действия вируса, которые пока нам ещё могут быть не известны, — подчеркнул замдиректора центра.
Напомним, S-белок, или Spike («шип»), известен как главный инструмент коронавирусной частицы, с помощью которого она прикрепляется к рецептору клетки-жертвы и добивается того, чтобы её «проглотили» и таким образом впустили внутрь. Но на самом деле последние данные микробиологии говорят о том, что этим способности SARS-Cov-2 не ограничиваются.
— Выясняется, что пресловутый S-белок, который должен взаимодействовать с нашими рецепторами уже известными — ангиотензинпревращающего фермента, — взаимодействует ещё как минимум с тремя рецепторами в нашем организме, — говорит учёный.
Он также назвал ещё одну причину не концентрировать внимание исключительно на Spyke, а нарабатывать антитела ко всем вирусным белкам. Дело в том, что не все тесты на сегодняшний день могут выявить антитела к S-белку, а значит, не могут определить эффективность созданной на его основе вакцины. Он привёл в пример популярный тест на N-белок.
— Как ни странно, реакция на N-белок у заболевшего проявляется раньше, чем на S, хотя S вроде бы находится на поверхности. И в то же время, если мы начнём с помощью этого теста измерять результаты прививки теми вакцинами, которые опираются на S-белок, к ним относится и «Спутник», и «Эпивак», и Pfizer, и Moderna, и Astrazeneca, этот тест покажет ноль. Потому что он просто не настроен на механизм действия этих вакцин, — сказал Чернов.
Недавно по тому же принципу, что и «Ковивак», создали вакцину Coronavac от китайской фармацевтической компании. 3 февраля 2021 года в медицинском издании Lancet вышел отчёт об испытаниях препарата на пожилых людях. По опубликованным данным, у пациентов в возрасте от 60 лет и старше отмечена высокая интенсивность сероконверсии, то есть выработки антител, она составила около 95%. При этом о побочных эффектах сообщила лишь пятая часть испытуемых. Все симптомы были лёгкими и умеренными, самые частые — боль в месте укола и повышенная температура. В большинстве случаев эти явления начинались в первые несколько дней после вакцинации и проходили в течение двух суток, пишет журнал.
Ранее стало известно об исследованиях этого препарата в Бразилии. Специалисты Института Бутантан в Сан-Паулу заявили в январе, что в ходе их испытаний эффективность препарата против тяжёлого и умеренно тяжёлого ковида составила 100%, а против лёгкого или требующего амбулаторного лечения — 78%. Однако позже руководитель клинических исследований института Рикардо Паласиос упомянул на пресс-конференции, что в случае «очень лёгкого» CoViD-19 эффективность Coronavac составляет лишь 50,38%. Это вызвало вопросы по всему миру. В центре Чумакова тоже, в свою очередь, высказались по поводу этих цифр.
Фото © ТАСС / АР / Juan Karita
— У меня сразу встречные вопросы: кто это измерял и как это измеряли. Я сомневаюсь, что в Бразилии за это время они сумели посмотреть эпидемическую эффективность вакцины, это надо было провакцинировать достаточно большое количество людей с группой плацебо, обеспечить ещё ослепление в этом эксперименте, то есть сделать так, чтобы те, кто получил плацебо или настоящую вакцину, не знали об этом. Как это сделать без госпитализации в условиях доступности тест-систем просто на рынке, мне, например, не очень ясно. Скорее всего, они опираются на какие-то клинические методы, — полагает Константин Чернов.
Что касается «Ковивака», то сейчас завершается вторая фаза клинических испытаний вакцины. В январе в центре Чумакова сообщали, что предварительные результаты показывали эффективность на уровне 90%. На апрель назначено начало третьего этапа, это исследование охватит три тысячи добровольцев. Как заявил в конце января премьер-министр Михаил Мишустин, препарат поступит в гражданский оборот в ближайшие месяцы.
Вакцина «КовиВак» поступила в регионы. Чем она отличается от других
Вакцина «КовиВак» Центра им. Чумакова была зарегистрирована в России в конце февраля, о чем тогда же объявил на заседании правительства премьер-министр Михаил Мишустин. Министр здравоохранения Михаил Мурашко заверил, что вакцина во время клинических испытаний показала безопасность и эффективность. Промышленное производство «КовиВака» было запущено в конце марта в присутствии главы Минобрнауки Валерия Фалькова, выпуск вакцины в гражданский оборот был анонсирован в ближайшее время.
Клинические испытания «КовиВака», как и двух других отечественных разработок — «Спутника V» Центра им. Гамалеи и «ЭпиВакКороны» центра «Вектор» Роспотребнадзора, — проходили в формате смешанной I—II фаз, а регистрация была выдана «на условиях», определенных постановлением правительства (№ 441). Это значит, что разработчик обязан после регистрации провести полномасштабные клинические исследования в рамках III фазы.
В каких регионах уже сейчас можно привиться «КовиВаком», чем платформа этой вакцины отличается от других и когда начнется III фаза клинических испытаний, разбирался РБК.
В каких регионах уже есть «КовиВак»
О том, что «КовиВак» до 25 апреля появится в поликлиниках 18 регионов, Минобрнауки, которому подведомственен Центр им. Чумакова, сообщало в 20-х числах апреля. Первые дозы вакцины, как ожидалось, получат Ленинградская область, Московский регион, Татарстан, Ставрополье и Приморский край.
Остальные 13 регионов в сообщении не раскрывались. Запрос РБК о том, в какие именно регионы будет поставлена вакцина, Минобрнауки переадресовало в Минздрав, сославшись на постановление правительства, согласно которому именно это ведомство распределяет лекарственные препараты между регионами. В пресс-службе Минздрава не ответили на запрос РБК. РБК также направил запрос в компанию «Нацимбио» (входит в «Ростех»), к которой с весны этого года перешли полномочия по поставке вакцин в регионы.
В ответ на запросы местные департаменты здравоохранения и минздравы РБК сообщили следующее.
Сейчас в России нет ограничений для вакцинации по месту регистрации, отмечает в разговоре с РБК советник мэра Москвы по социальным вопросам Леонид Печатников. «Российский гражданин имеет право привиться в любом регионе, но сомневаюсь, что есть гарантии привиться именно вакциной Центра им. Чумакова, просто потому, что пока ее произведено немного», — сказал он.
В чем отличие платформы «КовиВака»
В основе «КовиВака» находится инактивированный (или «убитый») цельный вирус SARS-CoV-2, тогда как «Спутник V» — векторная вакцина, где в качестве вектора задействованы два разных типа аденовируса человека: в них встроен фрагмент гена SARS-CoV-2, который кодирует один из белков вируса, а именно S-белок. В случае с «ЭпиВакКороной» речь идет о пептидной платформе, состоящей из искусственно синтезированных фрагментов того же S-белка SARS-CoV-2.
В случае прививки «КовиВаком», поясняет заведующий отделом общей вирусологии Центра им. Чумакова Георгий Игнатьев, у иммунной системы человека формируется спектр антител ко всем структурным белкам SARS-CoV-2, а не только к S-белку. «Мы обнаруживаем иммунный ответ к нуклепротеину, S-белку и фрагменту S-белка RBD», — говорит он. Каждый белок вируса имеет определенную функцию, чтобы, попав в клетки человека, заразить их, сделать копии себя. Вакцина Центра им. Чумакова дает более выраженный спектр антител, говорит Игнатьев, чем «Спутник V» и «ЭпиВакКорона».
Инактивация, или «убийство» живого вируса, происходит после его 48-часового взаимодействия с химическим реактивом бета-пропиолактоном, он делает РНК коронавируса неинфекционной, сохраняя антигенные свойства поверхностных белков, однако вирус уже не сможет распространяться в организме человека. В качестве адъюванта (усилителя иммунного ответа) в вакцине используется гидроокись алюминия. Игнатьев поясняет, что благодаря ей инактивированный вирус дольше и лучше «представляется» иммунной системе человека после введения вакцины.
В Центре им. Чумакова используется особая процедура оценки полноты инактивации вируса, которая должна подтвердить, что в инактивированном вирусе нет остаточной инфекционности. Только если ученые после многоэтапной проверки убедились в полноте инактивации вируса, материал, то есть вирусный антиген, поступает на следующий этап производства.
Каким может быть иммунный ответ
Когда в организм вводится вакцина, то есть чужеродный белок, он должен быть распознан иммунной системой. Этот белок должны «подхватить» антигенпрезентующие клетки организма и «представить» другим клеткам, которые отвечают за разные звенья иммунного ответа, объясняет научный консультант лаборатории Genetico Екатерина Померанцева.
В ответ на это «представление» антигенов B-клетки вырабатывают иммуноглобулины (то есть антитела), а T-клетки превращаются в цитотоксические лимфоциты, или «Т-киллеры». В каком бы виде антиген ни был запущен в организм (цельного белка либо его частей), то, на что организм будет вырабатывать антитела или Т-клетки, — это уже «обломки» белка.
Возможные недостатки и преимущества «КовиВака»
Опрошенные РБК эксперты обращают внимание на то, что нельзя только лишь на основании типа платформы той или иной вакцины говорить о силе иммунного ответа на нее. Кроме того, человеческий организм может вырабатывать как защитные антитела к вирусу, которые способны его нейтрализовать, так и антитела, которые не будут давать никакой степени защиты вовсе. Эксперты сходятся на том, что эффективность вакцины можно оценить только после проведения клинических испытаний, в том числе полномасштабной III фазы — она у «КовиВака» начнется в ближайшем будущем.
Такая же платформа, как у «КовиВака», используется в двух китайских вакцинах — компаний Sinovac и Sinopharm, а также в казахстанской вакцине QazVac.
Эксперты отмечают следующие проблемы вакцин на платформе цельного «убитого» вируса.
Так как внутри «КовиВака» есть сразу три структурных белка вируса (нуклеопротеин, S-белок и его фрагмент RBD), организм должен «отреагировать» выработкой антител на все три части вируса. Сейчас можно говорить о том, что антитела к S-белку и RBD в его составе обладают защитными свойствами, говорит Екатерина Померанцева. А вот антитела к нуклеопротеину могут оказаться незащитными, допускает она, в таком случае антитела к этому фрагменту белка не будут снижать риск заболеть.
По словам заведующего лабораторией Института молекулярной биологии им. В.А. Энгельгардта Александра Иванова, действительно важны нейтрализующие антитела, которые могут «узнать» и устранить тот фрагмент белка коронавируса, который первично взаимодействует с клеткой человека, — S-белок и его фрагмент RBD. «Антитела, которые вырабатываются к нуклеопротеину, незащитные, их выработка — просто следствие того, что наш организм познакомился с этим фрагментом антигена», — поясняет он.
Антителозависимое усиление инфекции — эффект, который в теории может иметь место после повторного заражения или после вакцинации. В таком случае с вирусом взаимодействуют незащитные антитела, которые, вместо того чтобы блокировать его распространение, будут, наоборот, способствовать размножению вируса в клетке.
Незащитные антитела или антитела, вырабатывающиеся в недостаточном количестве к отдельным белкам в составе вируса, могут в теории вызывать ADE-эффект, если такие антитела не проверяли по отдельности, обращает внимание Померанцева. Но в случае с коронавирусом, продолжает она, этот риск теоретический — на практике при SARS-CoV-2, этот эффект у людей не наблюдали.
На сегодняшний день действительно не зафиксировано ни одного случая этого эффекта ни для одной из существующих вакцин. Для того чтобы определить, представляет ли какая-либо вакцина риск возникновения ADE-эффекта, потребуются отдельные клинические испытания.
При этом эксперты говорят о следующих преимуществах прививки вакциной с цельным «убитым» вирусом.
В такой логике, говорит Иванов, вакцина Центра им. Чумакова действительно может гарантировать оба иммунных ответа — гуморальный (антительный) и клеточный (за счет «Т-киллеров»). «С точки зрения архитектуры вакцины более полный спектр ответа будет шире как раз для цельновирионных вакцин, чем для тех, которые иммунизируют одним белком или его частью», — подтверждает он. Среди других достоинств разработки Центра им. Чумакова он называет прозрачность и логичность ее создания.
Заведующий отделом общей вирусологии Центра им. Чумакова Георгий Игнатьев, в свою очередь, настаивает, что иммунный ответ, который развивается на введение инактивированных вакцин, не может быть либо гуморальным, либо клеточным, так как на вакцину «отвечает» и то и другое звено иммунитета.
Резюмируя, Померанцева замечает: несмотря на то что не все аспекты тех или иных защитных свойств вакцин сейчас изучены, все вакцины, прошедшие клинические испытания, дают защиту от смертельной формы болезни.
В чем особенности производства «КовиВака»
На сегодняшний день производит, разливает и упаковывает вакцину сам разработчик — Центр им. Чумакова. При разработке центр работает с живым SARS-CoV-2, который имеет вторую группу патогенности; для работы с ним важно соблюдение определенных условий безопасности, рассказывает Георгий Игнатьев. Год назад, когда было принято решение о разработке вакцины, в центре планировали масштабирование только исходя из собственного производства, продолжает он.
«Мы произвели 750 тыс. доз с момента регистрации вакцины. Эти дозы прошли контроль качества и уже вышли в оборот — отправлены в регионы», — сказал Игнатьев. У центра есть намерение наладить вторую производственную линию, чтобы увеличить объем производства, но проблема заключается в том, что дополнительное оборудование получено еще не полностью, добавил он.
Как планируется расширять производство
Помочь с масштабированием должна компания «Нанолек», говорил гендиректор Центра им. Чумакова Айдар Ишмухаметов. Первый заместитель гендиректора компании «Нанолек» Максим Стецюк так описывает будущую схему взаимодействия с учеными: в центре в биореакторах наращивается объем живого вируса SARS-Cov-2, это занимает одну-две недели, далее эта масса «убивается», очищается, из нее выделяется активная субстанция, это практически готовая вакцина.
С этой уже непатогенной субстанцией можно работать в обычных фармацевтических условиях на заводе «Нанолек», она ставится на линию, разливается в первичную упаковку — флакон, упаковывается в пачку с инструкцией — так получается готовый продукт. При этом стадия розлива должна соответствовать всем необходимым стандартам и техническим регламентам. Так как «Нанолек» — контрактная площадка для Центра им. Чумакова, произведенная вакцина возвращается в центр, который проверяет ее качество и выпускает на рынок.
Производство в центре работает по принципу «один флакон — одна доза», объясняет Игнатьев; при этом «Нанолек» может произвести один флакон, внутри которого будет минимум 5 доз, что в условиях эпидемии более важно.
Однако сам «Нанолек», говорит Стецюк, не может работать с живым вирусом, для этого необходимо было бы построить отдельный завод, поэтому компания ждет наработанной субстанции вируса от центра. Центр же может произвести лишь ограниченный объем субстанций, поскольку вакцина «капризна», а мощность биореактора ограничена. В итоге по плану до конца года «Нанолек» произведет лишь 5 млн доз, хотя разлить вакцины компания могла бы больше, говорит Стецюк.
«Физически розлив мы начнем в августе, сейчас идут регуляторные процедуры — «Нанолек» добавляется в регистрационное удостоверение Центра им. Чумакова, это согласовывается Минздравом. Мы рассчитываем, что в конце июля это обновленное удостоверение будет выдано, тогда мы юридически сможем выпускать вакцину «КовиВак» на своих мощностях в Кирове», — заключает он.
Что осталось сделать
Центр им. Чумакова уже подал документы в Минздрав на получение разрешения на III фазу клинических исследований и ожидает ответа от министерства. Как уточняет Георгий Игнатьев, протоколом исследования предусмотрено включение в него около 30 тыс. человек. В рамках III фазы центр продолжит оценивать безопасность, переносимость и эффективность вакцины у добровольцев от 18 до 60 лет; в исследования также предполагается включить группу 60+ и три дополнительные фокусные группы: люди с хронической обструктивной болезнью легких (ХОБЛ), онкологическими и ревматологическими заболеваниями. В итоге исследование займет год.