индекс дьюка что это
Индекс дьюка что это
Нагрузочное тестирование у пациентов с хронической ИБС (если оно выполнимо и отсутствуют противопоказания) следует проводить всегда перед КАГ. Пациенты с высокой ТФН (> 10 МЕТ) и соответствующей коррекцией риска атеросклероза обычно имеют благоприятный прогноз независимо от зон поражения при ИБС. ПФН обеспечивает оценку функциональной значимости ангиографически выявленного стеноза КА. Роль нагрузочного тестирования у пациентов с подозрением или диагностированной ИБС изучалась Weiner и соавт. В исследовании CASS у 4083 пациентов, находящихся на лекарственной терапии.
Были выделены пациенты высокого риска (12% популяции) с показателем среднегодовой смертности 5%, у которых ФН при тестировании не достигала 1 ступени по Bruce ( 0,1 мВ (1 мм). Среднегодовая смертность среди пациентов с низким риском (34% популяции), достигших III ступени и выше протокола по Bruce без изменений на ЭКГ, не превышала 1% в течение 4 лет наблюдения. Подобные ЭКГ-параметры и уровни ФН могут помочь при стратификации риска у пациентов с ИБС при трехсосудистом поражении, у которых, вероятно, будет эффективно АКШ.
Значение индекса стенокардии принимали равным 0 при отсутствии стенокардии, 1 — во время нагрузки развивался типичный ангинозный приступ, 2 стенокардитические боли явились причиной прекращения ПФН. Смещение ST при ПФН определяли как максимальное отклонение сегмента ST, полученное в любом отведении. 13% пациентов с ТМ-индексом +5. Индекс предоставляет независимую прогностическую информацию дополнительно к клиническим данным, анатомии коронарного русла и показателю ФВ ЛЖ.
Стратифицированный среднегодовой уровень смертности по ТМ-индексу у 613 амбулаторных пациентов, направленных на нагрузочное тестирование, был меньше. Индекс работает одинаково хорошо у мужчин и у женщин, хотя женщины имеют более низкий общий риск, чем мужчины, при равных его значениях. ТМ-индекс Duke не столь эффективен при определении риска у пациентов > 75 лет. Системы количественной оценки ФН могут быть использованы для определения прогноза у пациентов промежуточного и высокого риска, кому показана КАР для изучения анатомии коронарного русла.
Однако при принятии решения о проведении коронарной реваскуляризации должен учитываться факт, что у пациентов с менее выраженной ИБС (например, сужение 1-2 сосудов при сохранной функции ЛЖ) одинаковый уровень ишемии миокарда, индуцированной нагрузкой, не означает такого же значительно повышенного риска СССоб, как у больших с более распространенным заболеванием (например,трехсосудистым поражением или нарушением функции ЛЖ). При определении прогноза согласно поиуляционным данным, собранным за последние 25 лет, следует отметить, что фактическая выживаемость в настоящее время может быть выше из-за более «агрессивного» лечения, направленного на ФР атеросклероза, и использования иеинвазивных методов диагностики у пациентов, кому может помочь коронарная реваскуляризация.
Способ определения риска осложнений ишемической болезни сердца
Владельцы патента RU 2312585:
Способ относится к медицине. Больным ИБС проводят пробы с дозированной физической нагрузкой (ДФН). Проводят эхокардиографическое исследование, вычисляют фракцию выброса. Вычисляют интегральный индекс (ИИ) по формуле:
При значениях ИИ≤31, 32-36, 37-42, 43-50 риск осложнений ИБС оценивают соответственно как высокий, умеренно высокий, умеренный и низкий. Способ позволяет стратифицировать больных ИБС по тяжести поражения коронарных артерий и объективно оценить риск осложнений. 2 табл.
Ишемическая болезнь сердца (ИБС) занимает ведущее место в структуре смертности населения во всех развитых странах. В США, например, ИБС страдает около 13,5 миллионов человек, и именно ИБС является причиной смерти более чем в одной пятой части всех случаев смерти. В России среди мужчин 35-64 лет смертность от ИБС составляет 56,6% от всех случаев смерти от сердечно-сосудистых заболеваний, среди женщин такого же возраста этот показатель составляет 40,4%.
При этом наличие стенокардии как синдрома свидетельствует о повышенном риске смерти. Известно, что у лиц, предъявляющих жалобы на боли в грудной клетке, не связанные с физической нагрузкой, т.е. на кардиалгии, смертность более чем в 3 раза меньше, чем у лиц со стенокардией (Шальнова С.А., Максимов А.В., Капустина Г.С. и др. Прогностическая значимость различных вариантов боли в груди у мужчин 40-59 лет. Тер. Арх., 1988, №1, 30-34).
Однако у некоторых больных ИБС, страдающих стенокардией, заболевание в течение многих лет протекает стабильно и не заканчивается какими-либо тяжелыми осложнениями.
J.Puma et al. показали, что прогноз жизни больных с изолированным проксимальным стенозом левой КА достаточно благоприятен в том случае, если этот стеноз образовался давно (chronic occlusion) (Puma J.A., Sketch M.H., Tcheng J.E. Et al. The natural history of single-vessel chronic coronary occlusion: A 25-year experience. Am. J. Cardiol. 1997; 133: 393-399)195]. 15-летняя выживаемость у больных с хронической проксимальной окклюзией левой КА составила, по данным этого исследования, около 70%. Практически у всех этих больных была выявлена стенокардия напряжения. Однако метод ангиографии сложен, инвазивен, при выполнении исследования высок риск развития осложнений и, кроме того, метод не является общедоступным.
Учитывая невысокую доступность коронароангиографии, в России вопрос, каким образом практический врач может оценить риск осложнений ИБС у конкретного больного, является чрезвычайно актуальным.
Для диагностики ИБС хорошо известно использование проб с дозированной физической нагрузкой (ПДФН) (Аронов Д.М. и др. Функциональные пробы в кардиологии, Кардиология, 1995, №12, с.83-93). С помощью таких проб можно не только диагностировать ИБС, но и определить тяжесть ее течения (патент РФ №2272559, 27.03.2006), а также прогнозировать течение заболевания (патент РФ №2220651, 10.01.2004).
Поскольку наиболее информативным методом, отражающим тяжесть изменений в коронарных артериях и тяжесть ИБС, является коронароангиография, то результаты нагрузочных проб, в первую очередь, сопоставляли именно с ней (Лупанов В.П., Чотгаев Х.Х., Евстифеева С.Е., Деев А.Д. и др. Клиническое течение заболевания и прогноз у больных ишемической болезнью сердца со стабильной стенокардией, обусловленной стенозирующим коронарным атеросклерозом (данные 20-летнего наблюдения), Тер. арх., 2002, №9, 13-20).
Однако до сих пор нет полной ясности в вопросе о том, какие именно из показателей, регистрируемых в процессе проведения этих проб, имеют наибольшую значимость, нет также однозначной общей трактовки результатов ПДФН, что может привести к неоправданному риску осложнений ИБС у конкретного больного.
Наиболее близким к заявленному изобретению является метод, позволяющий по результатам ПДФН на тредмиле разделить больных ИБС на группы высокого, среднего и низкого риска с помощью так называемого индекса Дьюка. Эта методика учитывает значения продолжительности физической нагрузки, значение максимального смещения сегмента ST в процессе проведения пробы и выраженность стенокардии (Marc D. Et al., 1991).
Существенным недостатком индекса Дьюка является то, что он хорошо отражает степень тяжести ИБС у больных с тяжелым течением болезни, а у больных с более легким течением ИБС и у лиц без ИБС он менее информативен, поскольку депрессия сегмента ST при ПДФН регистрируется не всегда даже у больных с тяжелой ИБС. Кроме того, при использовании индекса Дьюка можно получить заниженные показатели, преувеличивающие тяжесть заболевания, связанные с псевдоишемической депрессией сегмента ST.
Изобретение осуществляется следующим образом.
Больным ИБС (259 человек) были проведены следующие исследования.
1. Сбор анамнеза, выявление факторов риска ИБС.
2. Стандартный опрос на выявление стенокардии.
3. Снятие ЭКГ в покое.
4. Проба с дозированной физической нагрузкой на тредмиле.
Части больных проводилось также суточное (холтеровское) ЭКГ-мониторирование.
Пробы с дозированной физической нагрузкой (ДФН) проводили на тредмиле, по протоколу, разработанному в отделе профилактической фармакологии и используемому в ГНИЦПМ в научной и практической деятельности. Протокол нагрузочной пробы представлен в таблице 1.
| Таблица 1. Протокол пробы с физической нагрузкой на тредмиле, использующийся в ГНИЦПМ | |||
| Стадия | Скорость тредмила | Угол наклона тредмила | Продолжительность стадии |
| 1 | 3 км/ч | 0% | 3 мин |
| 2 | 4 км/ч | 4% | 3 мин |
| 3 | 4 км/ч | 8% | 3 мин |
| 4 | 4 км/ч | 12% | 3 мин |
| 5 | 4 км/ч | 16% | 3 мин |
| 6 | 5 км/ч | 16% | 3 мин |
| 7 | 5 км/ч | 20% | 3 мин |
| 8 | 6 км/ч | 20% | 3 мин |
| 9 | 6 км/ч | 24% | 3 мин |
Критерием прекращения нагрузочной пробы служили достижение субмаксимальной ЧСС (75% от максимальной для данного возраста и пола) либо достижение приступа стенокардии средней интенсивности (2 балла), а также общепринятые признаки, требующие прекращения физической нагрузки.
До проведения пробы больных знакомили со шкалой оценки интенсивности стенокардии в баллах [157].
Под контролем 2-х мерного изображения осуществлялась ЭхоКГ в М-режиме с одновременной регистрацией стандартного отведения ЭКГ со скоростью 100 мм/с. Размеры левого и правого предсердий определяли по общепринятым методикам. Вычисления проводились минимум по трем положениям.
Определялись следующие параметры: систолический и диастолический размеры левого желудочка (КСР и КДР, см), толщина межжелудочковой перегородки и задней стенки левого желудочка (МЖПд и ЗСд, см). Вычислялись конечный диастолический и конечный систолический объемы левого желудочка (ЛЖ) (КДО и КСО, мл), ударный объем (л/мин), % переднезаднего укорочения ЛЖ в систолу (% Δ S, %), а также фракция выброса ЛЖ (ФВ, %).
Вычисляли показатель интегральный индекс ГНИЦПМ
Квинтили показателя по данным ГНИЦПМ:
считаются группами высокого, умеренно высокого, умеренного, низкого риска и группой относительной нормы.
Изобретения иллюстрируется следующими примерами.
Больной К., 53 лет. Предъявлял жалобы на боли за грудиной при быстрой ходьбе, подъеме по лестнице, заставляющие останавливаться или снижать темп ходьбы (типичная стенокардия напряжения, класс 2). Нитроглицерином не пользуется. 3 года назад среди полного здоровья перенес инфаркт миокарда передней локализации. АД нормальное.
Расчет индекса: 6+115/100-5·2+38·0,605=20,2 (высокий риск).
Таким образом, при относительно неплохом самочувствии, отсутствии ЭКГ-признаков ишемии миокарда использование предлагаемого индекса по результатам пробы с нагрузкой выявило высокий риск осложнений. Традиционный индекс Дьюка свидетельствовал лишь об умеренном риске. Данные коронарографии, проведенной в это же время, выявили стенозирующие изменения (стенозы более 75%) всех трех основных коронарных артерий. Была рекомендована операция аорто-коронарного шунтирования (от которой больной отказался). Назначена медикаментозная терапия. Через 2 года после первичного обследования больной умер внезапно.
Таким образом, предложенный индекс (в отличие от индекса Дьюка) позволил объективно оценить прогноз жизни больного. Несмотря на относительно удовлетворительное состояние на момент обследования, индекс свидетельствовал о высоком риске осложнений, длительное наблюдение полностью подтвердило этот факт.
Больная Т., 49 лет. Предъявляет жалобы на боли в левой половине грудной клетки, длительные, возникающие как при физической нагрузке, так и в покое. Иногда прибегает к приему нитроглицерина (атипичная стенокардия). АД обычно нормальное, но иногда регистрируются подъемы до 150/90 мм рт.ст. На ЭКГ периодически появляются сглаженные или отрицательные зубцы Т в левых грудных отведениях. В поликлинике выставлен диагноз «Ишемическая болезнь сердца, стенокардия напряжения 2 функционального класса». Назначено лечение антиангинальными препаратами (нитратами), которые эффекта не дали, при этом вызывали головную боль.
При эхокардиографии существенных отклонений от нормы не выявлено.
При коронароангиграфии стенозирующих изменений в коронарных артериях выявлено не было.
Расчет индекса: 14+150/100-5·0+65·0,605=54,8 (относительная норма).
Индекс Дьюка, рассчитанный по результатам этой же нагрузочной пробы, составил 4, что попадает в зону умеренного риска.
Проведенное обследование позволило снять диагноз ишемической болезни сердца и отказаться от активного медикаментозного лечения. Значения предложенного индекса, рассчитанные на основании проведенного теста с физической нагрузкой, свидетельствовали о благоприятном прогнозе жизни пациентки (относительная норма). Через 3 года пациентка была жива, никаких осложнений со стороны сердечно-сосудистой системы за это время не произошло.
Таким образом, и в данном случае использование предложенного индекса (в отличие от индекса Дьюка, относившего пациентку к группе умеренного риска) позволило оценить прогноз жизни больной как благоприятный. Несмотря на плохое самочувствие, наличие «псевдоишемических» признаков на ЭКГ, диагноз ИБС был снят, ненужное медикаментозное лечение было отменено, прогноз жизни был оценен как благоприятный. Дальнейшее наблюдение подтвердило правильность сделанных выводов (в течение 3 лет у больной не возникло никаких сердечно-сосудистых осложнений).
| Таблица | |||||
| Подгруппы | Высокий риск | Умеренно высокий риск | Умеренный риск | Низкий риск | Относительной нормы |
| Квинтили индекса | ≤31 | 32-36 | 37-42 | 43-50 | ≥51 |
| Количество больных | 36 | 37 | 37 | 37 | 37 |
| Количество осложнений за время наблюдения | 18 | 16 | 15 | 10 | 6 |
| Частота осложнений в % | 50,0 | 43,2 | 40,5 | 27,0 | 16,2 |
| Относительный риск осложнений | 4,9 | 3,6 | 3,7 | 1,8 | 1,0 |
Настоящее изобретение предлагает новый интегральный индекс для разделения больных ИБС на группы риска, учитывающий значения нескольких показателей переносимости физической нагрузки и признаков ишемии миокарда, в том числе и максимальной частоты сердечных сокращений, достигнутой при проведении ПДФН, а также учитывающий величину фракции выброса. Этот индекс позволяет не только стратифицировать больных стенокардией по тяжести поражения коронарных артерий, но и определить вероятность риска осложнений ИБС.
Способ определения риска осложнений ИБС, включающий проведение проб с дозированной физической нагрузкой (ДФН) и использование интегрального индекса (ИИ), отличающийся тем, что дополнительно проводят эхокардиографическое исследование, вычисляют фракцию выброса, а ИИ вычисляют по формуле:
и при значениях ИИ≤31, 32-36, 37-42, 43-50 риск осложнений ИБС оценивают соответственно как высокий, умеренно высокий, умеренный и низкий.
Индекс дьюка что это
Холтеровское 24-часовое амбулаторное мониторирование ЭКГ у больных со стабильной стенокардией напряжения позволяет определить объективные признаки ишемии миокарда, возникающие во время обычной, повседневной активности пациентов, но редко может добавить что-либо существенное к диагностической информации, полученной во время проведения ЭКГ-проб с физической нагрузкой. Тем не менее проведение холтеровского 24-часового амбулаторного мониторирования ЭКГ у больных со стабильной стенокардией напряжения рекомендуют для определения возможных нарушений ритма, связанных с ней, «немой» ишемии миокарда и при подозрении на вазоспастическую стенокардию (стенокардия Принцметала).
С внедрением новых внутривенных контрастных средств и современной МСКТ, позволяющей выполнять до 320 срезов в секунду, роль КТ в диагностике ИБС и атеросклеротического поражения коронарных артерий значительно возрастает. Несмотря на то что чувствительность МСКТ с контрастированием коронарных артерий в диагностике их атеросклеротического поражения достигает 90–95%, а специфичность составляет 93–99%, окончательное место этого метода обследования в иерархии других на сегодняшний день окончательно не определено. В настоящее время считают, что проведение МСКТ рекомендовано больным, у которых на основании клинической оценки определена низкая (менее 10%) вероятность существования ИБС и у которых ЭКГ-пробы с физической нагрузкой, а также ультразвуковые и радиоизотопные стресс-тесты оказались недостаточно информативными для установления диагноза. Помимо этого МСКТ – неинвазивный метод исследования – используют для скрининга населения с целью диагностики начальных стадий ИБС.
Селективная коронарография – золотой стандарт диагностики ИБС.
Ее проведение с целью диагностики стабильной стенокардии напряжения рекомендовано:
1. при стенокардии напряжения более III функционального класса и отсутствии эффекта от полноценного медикаментозного лечения;
2. при возобновлении стенокардии после ранее выполненных операций по реваскуляризации миокарда (аортокоронарное шунтирование, чрескожная транслюминальная ангиопластика);
3. при ранее перенесенной остановке кровообращения;
4. тяжелых желудочковых аритмиях (эпизоды устойчивой и неустойчивой ЖТ, частой политопной ЖЭ и др.);
5. больным, у которых на основании клинической оценки отмечена промежуточная или высокая вероятность существования ИБС, а результаты использования неинвазивных методов исследования оказались недостаточно информативными для установления диагноза либо принесли разноречивую информацию.
В зависимости от риска смерти в течение ближайшего года, всех больных со стабильной стенокардией напряжения разделяют на пациентов низкого (риск смерти менее 1%), высокого (риск смерти более 2%) и промежуточного риска (риск смерти 1–2%).
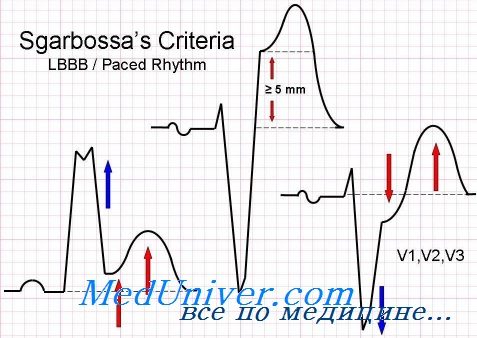
Эффективный способ стратификации риска смерти у больных со стабильной стенокардией напряжения – сочетание клинической оценки (тяжесть стенокардии, частота возникновения приступов, изменения на ЭКГ в покое) и результатов ЭКГ-тестов с физической нагрузкой (тредмил-индекс Дьюка). Последний рассчитывают по следующей формуле:
Индекс Дьюка = α-[5хВ]-[4хС], где А – продолжительность физической нагрузки (мин), В – максимальное отклонение сегмента ST (мм), С – индекс стенокардии.
Оценка индекса стенокардии: 0 – стенокардии нет, 1 – стенокардия есть, 2 – стенокардия приводит к остановке исследования.
Стабильная стенокардия напряжения: оценка прогноза и лечение
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ишемическая болезнь сердца (ИБС) в течение многих лет является главной причиной смертности населения во многих экономически развитых странах, в т. ч. и в России. Совершенствование новых технологий диагностики и прогностических оценок пациентов, наряду с непрерывно развивающейся доказательной базой различных лечебных стратегий, требует регулярного пересмотра и обновления существующих рекомендаций.
Наиболее частодиагностируемой формой ИБС является стабильная стенокардия. Стабильная стенокардия – клинический синдром, характеризующийся дискомфортом в груди, который возникает при физическом напряжении или эмоциональном стрессе. Приступ возникает при одном и том же уровне нагрузки и проходит в течение 1–5 мин. после ее прекращения.
Считается, что пациенты со стабильной стенокардией имеют относительно хороший прогноз. По данным клинических испытаний антиангинальной и профилактической терапии и/или реваскуляризации, частота ежегодной смертности составляет 1,2–2,4% в год [1–6], с ежегодным уровнем сердечной смерти 0,6–1,4% и нефатального инфаркта миокарда (ИМ) между 0,6% в исследовании RITA-2 (Second Randomized Intervention Treatment of Angina) [4] и 2,7% – в исследовании COURAGE (Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation) [1].
Однако индивидуальный прогноз конкретного больного стабильной стенокардией может значительно варьировать в зависимости от его основных клинических, функциональных и анатомических характеристик.
Это иллюстрируется данными регистра REACH (Reduction of Atherothrombosis for Continued Health) [7]: у пациентов высокого риска, с заболеванием периферических артерий, постинфарктным кардиосклерозом, сахарным диабетом (СД) ежегодная смертность составила 3,8%, тогда как у пациентов низкого риска – 0,63%.
Прогностическая оценка – важная часть диагностики при стабильной стенокардии. С одной стороны, необходимо идентифицировать пациентов с более серьезными формами болезни, у которых результат может быть улучшен при более агрессивном ведении, включая реваскуляризацию. С другой стороны, также важно выявлять пациентов с менее тяжелой формой болезни и хорошим прогнозом, таким образом избегая ненужных агрессивных тестов и процедуры реваскуляризации.
Прогноз определяется несколькими факторами:
1. коронарным резервом, т. е. возможностью адекватного увеличения коронарного кровотока при возрастании работы левого желудочка и количеством миокарда, получающего недостаточное кровоснабжение. В условиях энергетического голода сократительная способность миокарда может существенно снижаться, приводя к возникновению сердечной недостаточности при ишемии большой части левого желудочка или не очень большой, но оказывающейся достаточной для падения насосной функции, усугубляя имеющиеся нарушения сократимости вследствие предшествующего повреждения миокарда.
2. факторами риска, которые ускоряют прогрессирование атеросклероза и формирование нестабильных бляшек, ответственных за развитие нестабильной стенокардии и острые коронарные эксцессы, обусловленные внезапным разрывом атероматозной бляшки и не связанные с серьезностью ранее существовавшего стеноза.
Согласно рекомендациям ЕОК по диагностике и лечению стабильной стенокардии 2013 г., как только диагноз стабильной ИБС поставлен и оптимальная медикаментозная терапия (OMT) назначена, выполняется стратификация риска коронарных эксцессов, обычно на основе доступных неинвазивных тестов, чтобы выбрать пациентов, которые могут получить выгоду от реваскуляризации. В зависимости от серьезности симптомов ранняя коронарная ангиография может быть выполнена с соответствующим подтверждением значения стенозов и последующей реваскуляризацией, минуя неинвазивное тестирование. Реваскуляризация приносит явную прогностическую выгоду только пациентам высокого риска и практически отсутствует улучшение прогноза у тех, у кого он и так благоприятный.
Ранее, в рекомендациях ЕОК [8], годовой риск сердечной смерти более 2% считался порогом, за которым было рекомендовано выполнение реваскуляризации. В рекомендациях 2013 г. [9] произведена переоценка тяжести стенокардии, при которой хирургическое лечение улучшает прогноз в большей мере, чем медикаментозное, и пациентами высокого риска предложено считать лиц, имеющих вероятность сердечной смерти > 3% в год.
Дополнительные исследования показали, что как ишемия, так и анатомически-ориентированные индексы приводят к схожим заключениям при идентификации пациентов, имеющих «высокий риск эксцессов» только при медикаментозном лечении, у которых реваскуляризирующие процедуры приводят к улучшению прогноза.
Для неинвазивной оценки прогноза у пациентов с вероятной или установленной ИБС имеется несколько подходов, наиболее широкое распространение из которых получил подсчет баллов, предложенный D.B. Mark и соавт., он называется тредмил-индексом Университета Дюка (Duke tredmil score) (табл. 1). Авторами проанализированы исходы у 2842 лиц с вероятной или установленной ранее ИБС, которым тредмил-тест был проведен перед диагностической коронарографией. Баллы подсчитываются следующим образом:
тредмил-индекс Дюка = время нагрузки в минутах – 5 × величина отклонения ST в мм – 4 × индекс стенокардии (индекс стенокардии: 0 – стенокардии не было, 1 – стенокардия появилась, 2 – стенокардия явилась причиной прекращения теста).
Ориентировочная оценка риска развития инфаркта миокарда и летального исхода по тредмил-индексу Дюка (табл. 2) помогает выбрать дальнейшую тактику ведения пациентов:
В рекомендациях ЕОК предложены некоторые изменения в тактике медикаментозного лечения стабильной стенокардии:
β-адреноблокаторы (БАБ) – эффективные антиангинальные средства, которые устраняют симптомы, увеличивают переносимость нагрузок и сокращают потребление короткодействующих нитратов [12]. Они уменьшают потребность в кислороде, урежая ЧСС, снижая кровяное давление и сократимость миокарда. Перфузия ишемизированных областей улучшается за счет удлинения диастолы (т. е. времени перфузии) и устранения коронарного обкрадывания вследствие увеличения сосудистого сопротивления в неишемизированных областях.
Обычно используются β1-блокаторы, доказавшие высокую антиангинальную эффективность, – метопролол, атенолол и бисопролол. Чтобы достигнуть круглосуточного антиангинального эффекта, назначают β1–блокаторы с длинным периодом циркуляции в плазме (например, бисопролол) или лекарственные формы, обеспечивающие поддержание концентрации препарата в плазме (например, метопролол CR). Для поддержания равномерной концентрации в плазме атенолола (период полувыведения – 6–9 ч) оптимальным является двукратный ежедневный прием, но следует иметь в виду, что при увеличении дозы препарата возрастает и продолжительность β-блокирующего действия. На эффект БАБ при стабильной стенокардии можно рассчитывать лишь в том случае, если при их применении достигают отчетливого эффекта блокады β-адренорецепторов. Для этого необходимо поддерживать в состоянии покоя ЧСС в пределах 55–60 уд./мин. Более точно степень достигнутой блокады β-адренергических рецепторов может быть оценена пробой с нагрузкой [8].
Метаанализ, изучавший влияние различных БАБ на смертность, показал существенное сокращение смертности при длительном их применении после перенесенного инфаркта миокарда. На основании этих данных было предположено, что БАБ могут оказать кардиопротективное действие также и у пациентов со стабильной коронарной болезнью. Однако это не было доказано в плацебо-контролируемом испытании [13].
Большие исследования эффективности терапии БАБ при стабильной стенокардии – APIS [14] и TIBET [15] – не показали существенного отличия результатов между пациентами, лечившимися БАБ или блокаторами кальциевых каналов, нифедипином или верапамилом. Эти исследования подтвердили выгодные антиангинальные свойства β-блокатора, но не дали ответа, изменяет ли лечение прогноз пациентов со стабильной стенокардией.
В рекомендациях Европейского общества кардиологов БАБ (если нет противопоказаний) предлагаются в качестве средства первого ряда для лечения стабильной стенокардии [8, 9].
Блокаторы кальциевых каналов (БКК) – гетерогенный класс лекарств, которые расширяют коронарные и другие артерии путем блокирования притока Са через каналы L-типа. Антиангинальное действие БКК связано с уменьшением работы сердца вследствие системной вазодилатации, а также коронарной вазодилатации и противодействия вазоспазму [12].
При сравнении антиангинальной эффективности верапамила и метопролола при стабильной стенокардии получены схожие результаты [14]. Их сопоставление у пациентов с артериальной гипертензией (АГ) и ИБС показало у получавших верапамил меньшую частоту новых случаев СД, приступов стенокардии [16] и психической депрессии [17].
Неселективные или пульс-урежающие БКК (верапамил и дилтиазем) в некоторой степени снижают сократимость миокарда и атриовентрикулярную проводимость. Даже вазоселективные дигидропиридиновые БКК (нифедипин, амлодипин и фелодипин) могут вызвать некоторую кардиодепрессию, но этому противодействует рефлексогенная симпатическая активация сердца с легким увеличением ЧСС, которая спадает со временем.
БКК пролонгированного действия (например, амлодипин) или формы замедленного высвобождения БКК короткого действия (нифедипин, фелодипин, верапамил и дилтиазем) предпочтительны для минимизирования колебаний плазменной концентрации и сердечно-сосудистых эффектов.
В исследовании ACTION – крупном плацебо-контролируемом испытании нифедипина длительного действия при стабильной стенокардии – доказана его безопасность и способность снижать потребность в коронарной ангиографии и сердечно-сосудистых вмешательствах [18].
В исследовании CAMELOT у пациентов с ИБС и нормальным АД сравнение амлодипина с плацебо выявило значительное снижение частоты госпитализаций вследствие стенокардии, а также потребности в коронарной реваскуляризации в течение 2 лет наблюдения [19].
В исследовании CAPE [20] лечение амлодипином в сравнении с плацебо привело к умеренному, но значительно большему снижению ишемии при холтеровском мониторировании после 7 нед. лечения. Пациенты сообщали о большем уменьшении ангинозных атак (70 против 44%) и более явном снижении потребления нитроглицерина (67 против 22%) в течение 10 нед. лечения амлодипином по сравнению с плацебо. Профиль побочных эффектов амлодипина был благоприятным и в CAMELOT, и в CAPE.
Некоторые исследователи сообщают о более эффективном на фоне терапии амлодипином уменьшении выраженности ишемии, вызванной нагрузкой, чем β–блокатором атенололом, и о возрастании антиишемического эффекта при их комбинированном применении [21].
Нитраты – наиболее старые из всех антиангинальных препаратов, используются в клинической практике более 100 лет. Они уменьшают потребность миокарда в кислороде за счет системного расширения вен и артерий, которое снижает пред- и постнагрузку левого желудочка и таким образом уменьшает работу миокарда. Нитраты также действуют непосредственно на коронарное кровообращение.
EDRF (или NO) – важный вазодилататор, продуцируемый эндотелием. Нитраты метаболизируются в NO в эндотелиальных клетках, и они поставляют NO непосредственно сосудистым гладкомышечным клеткам. Несмотря на нарушение эндотелийзависимой вазодилатации при ИБС, нитраты эффективны в пораженных атеросклерозом коронарных артериях и увеличивают поток крови к ишемизированным областям миокарда.
Почти все пациенты со стенокардией нуждаются в короткодействующих нитратах. Для сублингвального приема обычно используются таблетки нитроглицерина (0,5–1 мг). Хорошим купирующим эффектом обладают аэрозольные формы нитратов (нитроглицерин и изосорбида динитрат). Раствор разбрызгивается в полости рта. Антиангинальный эффект наступает быстрее, чем при приеме таблеток под язык. Изосорбида динитрат оказывает более длительное (до 90 мин.), чем нитроглицерин (до 15 мин.), действие. Эти же препараты могут использоваться как профилактика стенокардии в течение ожидаемого краткосрочного физического или эмоционального напряжения. Развитие толерантности не является проблемой для короткодействующих нитратов [22].
В рекомендациях ЕОК 2013 г. нитраты пролонгированного действия отнесены к антиангинальным препаратам второго ряда [9].
Наибольшее распространение получили долгодействующие пероральные нитраты, содержащие или изосорбида динитрат (ИСДН), или изосорбида-5-мононитрат (ИСМН) – основной активный метаболит ИСДН.
Лекарственные формы ИСДН могут быть в виде обычных таблеток с естественным высвобождением препарата и таблеток с замедленным его высвобождением, обеспечивающих приблизительно на 30% большую продолжительность действия. Минимальная эффективная разовая доза ИСДН при приеме внутрь – 20 мг. С этой дозы обычно начинают лечение. При недостаточном терапевтическом эффекте целесообразно увеличивать разовую дозу ИСДН до 30–40 и даже 60 мг [23].
Изосорбида-5-мононитрат, содержащийся в таблетке с естественным высвобождением препарата (20 мг и 40 мг), после приема внутрь быстро и полностью всасывается из ЖКТ. Максимальная концентрация препарата в плазме крови достигается через 1 ч после приема. Продолжительность антиангинального действия – до 8 ч – обеспечивается свойствами самого действующего вещества.
Таблетки и капсулы с замедленным высвобождением препарата, содержащие обычно 50 мг изосорбида-5-мононитрата, обеспечивают двухфазное поступление препарата в кровоток: 30% дозы высвобождается быстро, а 70% – постепенно, обеспечивая длительное поддержание терапевтической концентрации препарата в крови. По антиангинальной эффективности эти препараты такие же, как формы с естественным высвобождением, содержащие 20 мг изосорбида-5-мононитрата, длительность же антиангинального эффекта возрастает до 16–24 ч [23, 24].
Все длительно действующие препараты изосорбида динитрата и изосорбида-5-мононитрата одинаково эффективны при применении в эквивалентных дозах.
Профилактическое применение нитратов в адекватных дозах существенно улучшает качество жизни у пациентов со значительно ограниченной из-за стенокардии переносимостью физических нагрузок. Именно эти пациенты наиболее высоко оценивают пользу от применения препарата. Правильное определение показаний для назначения нитратов и выбор достаточно эффективной дозы обеспечивают высокую эффективность лечения. Продолжительность действия нитратов должна соответствовать потребности конкретного больного, т. е. времени выполнения физических нагрузок, которые могут вызвать приступ стенокардии. Пациенты, принимающие долгодействующие нитраты, должны ежедневно иметь свободный от нитратов интервал, чтобы избежать возможного развития толерантности и сохранить их терапевтическую эффективность при длительном применении [8, 9].
Молсидомин. Этот донатор NO групп оказывает такой же антиишемический эффект, как изосорбида динитрат [25]. Прием пролонгированной формы, содержащей 16 мг препарата, так же эффективен, как прием 8 мг 2 р./сут.
Ивабрадин. Ивабрадин селективно и специфически ингибирует If-каналы синусного узла, контролирующие спонтанную диастолическую деполяризацию в синусовом узле и регулирующие ЧСС. Не оказывает влияния на время проведения импульсов по внутрипредсердным, предсердно-желудочковым и внутрижелудочковым проводящим путям, процессы реполяризации желудочков, а также сократительную способность миокарда. Дозозависимо снижает ЧСС, что уменьшает риск развития тяжелой брадикардии (ЧСС менее 40 уд./мин). Уменьшает потребность миокарда в кислороде, не влияя на его сократительную способность и уровень АД [26]. Одобрен Европейским медицинским агентством (ЕМА) для лечения стабильной стенокардии у пациентов, не переносящих β-блокаторы или при недостаточной их эффективности, когда частота сердечных сокращений при синусовом ритме превышает 60 уд./мин. [26].
Ивабрадин так же эффективен при стабильной стенокардии напряжения, как атенолол или амлодипин. Добавление к терапии атенололом 7,5 мг ивабрадина 2 р./сут позволяет значительно лучше контролировать ЧСС и выраженность стенокардии [26, 27]. В исследовании антиангинальной эффективности ивабрадина – BEAUTIFUL, включавшем 1507 пациентов, показано снижение сердечно-сосудистой смертности, частоты госпитализаций в связи с развитием инфаркта миокарда или сердечной недостаточности. Эффект был наиболее выраженным у пациентов с ЧСС ≥70 уд./мин.
Никорандил. Никорандил открывает АТФ-зависимые калиевые каналы гладкомышечных клеток сосудистой стенки, что сопровождается дилатацией мелких сосудистых ветвей. Высвобождающийся оксид азота обусловливает расширение крупных коронарных сосудов. Гемодинамический эффект никорандила наступает через 1–2 мин. после внутривенного введения препарата и спустя 30–60 мин. – после его перорального приема, сохраняясь в течение 12 ч (при дозировке 40–60 мг). Пероральный прием никорандила рекомендуется при любых видах стенокардии. По уменьшению симптомов стенокардии, повышению толерантности к физической нагрузке и улучшению качества жизни пациентов пероральный прием никорандила сравним с β–блокаторами, нитратами и антагонистами кальция. В проспективном исследовании никорандила при стабильной стенокардии (IONA) в течение 1,6 года у 5126 пациентов отмечено снижение частоты сердечно-сосудистых катастроф на 14% [28]. Профиль безопасности никорандила оказался выше, чем у препаратов упомянутых групп (отсутствие воздействия на показатели АД, ЧСС).
Согласно обновленному Руководству по лечению стабильной стенокардии NICE 2011 г. (National Institute for Health and Clinical Excellence, Великобритания), никорандил рекомендован к назначению в качестве монотерапии при непереносимости β-адреноблокаторов и антагонистов кальция, наличии противопоказаний к их применению или как дополнительное лекарственное средство при их недостаточной эффективности.
Ранолазин. Ранолазин является селективным ингибитором поздних натриевых каналов, уменьшает нарушения желудочковой реполяризации и сократимости, связанные с ишемией миокарда. Дозы 500–2000 мг/сут уменьшают выраженность стенокардии и увеличивают переносимость физических нагрузок без изменения ЧСС или АД. Назначение больным со стабильной стенокардией ранолазина в дозах 400 мг 3 р./сут оказывало антиишемический эффект, сопоставимый с эффектом атенолола в суточной дозе 100 мг [29, 30].
ЕМА одобрило применение ранолазина в 2009 г. в качестве дополнительного лечения стабильной стенокардии у пациентов с недостаточным ее контролем или при непереносимости препаратов первого ряда (β-блокаторы и/или антагонисты Са) [31].
В исследовании TERISA показано снижение частоты приступов стенокардии при терапии ранолазином у 949 больных СД, уже получавших один или два антиангинальных препарата. Эффект оказался нагляднее у пациентов с более высоким уровнем гликированного гемоглобина (HbA1c). Эти результаты позволяют рекомендовать дополнять этим препаратом недостаточно эффективную антиангинальную терапию, особенно у пациентов с высокими уровнями HbA1c [32].
Уровень ранолазина в плазме крови увеличивается при одновременном приеме блокаторов цитохрома P3A (CYP3A), таких как дилтиазем, верапамил, макролидные антибиотики, грейпфрутовый сок. Клиренс ранолазина снижается при нарушении функции почек и печени [29]. Ранолазин увеличивает продолжительность QT, поэтому необходима осторожность при его применении у пациентов с удлинением QT или при использовании с другими препаратами, вызывающими удлинение QT [29].
Триметазидин. Триметазидин – антиишемический модулятор метаболизма [33] с антистенокардической эффективностью в дозе 20 мг 3 р./сут, аналогичной пропранололу. ЧСС и двойное произведение в состоянии покоя и при пиковых нагрузках оставались неизменными в группе триметазидина, таким образом показывая немеханическое антиишемическое действие [34, 35]. Комбинированное применение триметазидина в дозе 35 мг 2 р./сут с β-блокатором (атенолол) уменьшало выраженность индуцируемой нагрузкой ишемии миокарда в сравнении с приемом одного атенолола [36].
У больных СД триметазидин уменьшает уровень гликемии и HbA1c [37]. Триметазидин противопоказан при болезни Паркинсона и двигательных нарушениях: тремор (дрожание), мышечная ригидность, расстройства ходьбы и синдром беспокойных ног. Триметазидин еще не оценен в больших исследованиях у пациентов со стабильной стенокардией.
Оптимальный вариант лечения включает хотя бы один препарат для устранения стенокардии/ишемии плюс лекарства для профилактики коронарных эксцессов.
С целью снижения риска развития коронарных эксцессов и прогрессирования атеросклероза рекомендуется назначать:
Только для зарегистрированных пользователей