инфекционная этиология что это
Классификация эпилепсии
Практическое клиническое определение эпилепсии рабочей группы при Международной противоэпилептической лиге (ILAE) 2014 г.
Эпилепсия — заболевание головного мозга, соответствующее любому из следующих состояний:
Критерии разрешения эпилепсии включают достижение определенного возраста у пациентов с зависящим от возраста эпилептическим синдромом либо отсутствие эпилептических приступов в течение 10 лет у пациентов, не получавших противосудорожные препараты более 5 лет.
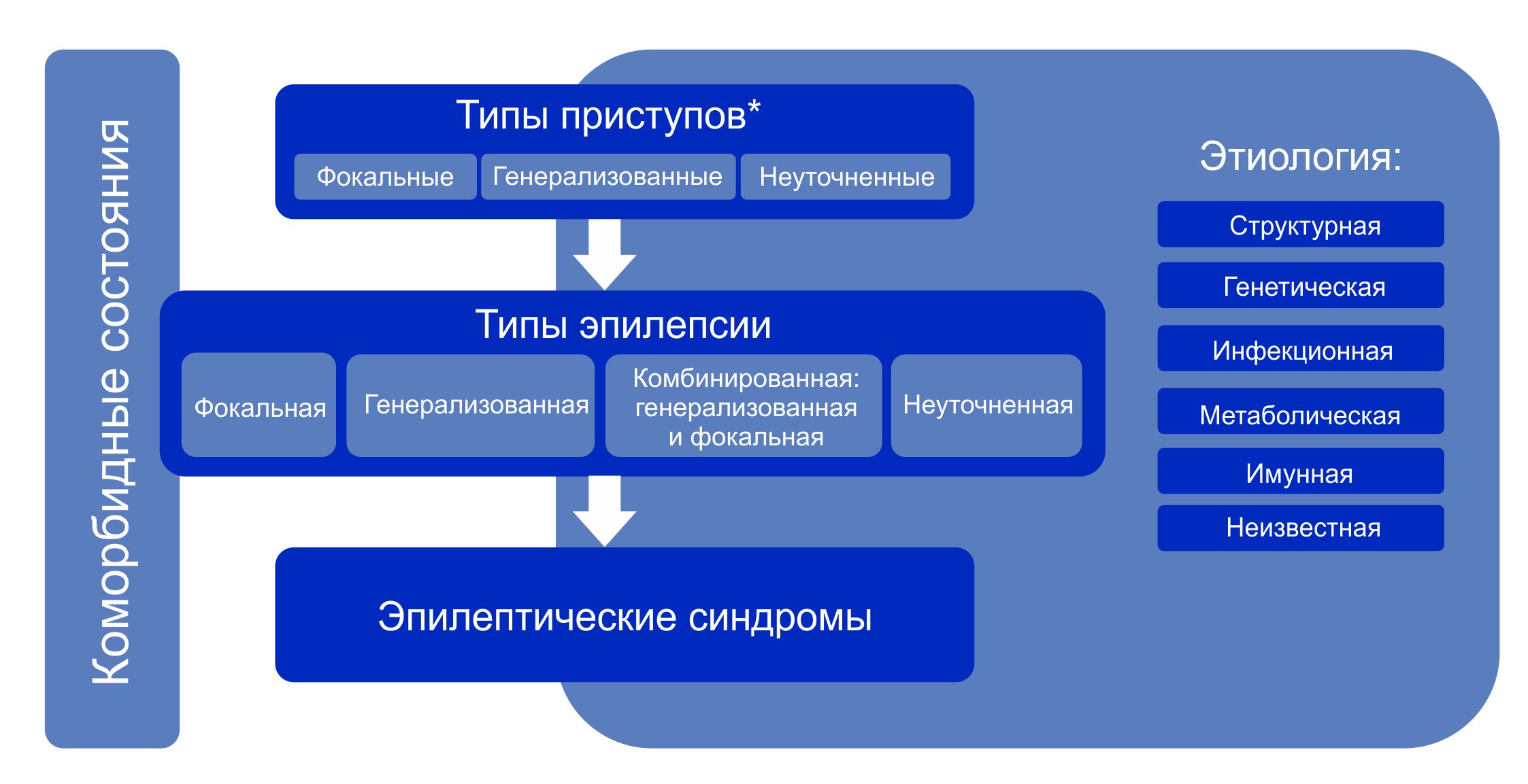
Классификация эпилепсии (Международная противоэпилептическая лига (ILAE) 2017 г. )
Классификация эпилепсии проводится после определения критериев диагностики эпилепсии (определение выше). Классификация проводится с использованием трехуровнего ранжирования — определение типа приступов, типа эпилепсии и синдрома эпилепсии. Нейроимиджинг, ЭЭГ и другие исследования, если они есть, помогают улучшить классификацию на всех трех уровнях. Где это возможно, следует установить диагноз на всех трех уровнях. Этиологию эпилепсии следует устанавливать с самого начала и на каждом этапе всего диагностического пути. Знание этиологии может способствовать оптимизации классификации и имеет важные лечебные последствия для пациента.
Структура Классификации эпилепсии ILAE 2017 г.
Примечание. * Оценивается по началу приступа.
Авакян Г. Н. Блинов Д. В. Лебедева А. В. Бурд С. Г. Авакян Г. Г. Классификация эпилепсии Международной Противоэпилептической Лиги: пересмотр и обновление 2017 года. Эпилепсия и пароксизмальные состояния. 2017; 9 (1): 6–25. DOI: 10.17749/2077–8333.2017.9. 1.006–025.
Алгоритм классификации эпилепсии:
Генерализованная эпилепсия
Пациенты с генерализованной эпилепсией имеют генерализованные типы приступов и могут иметь типичные интериктальные и / или иктальные ЭЭГ паттерны, которые сопровождают генерализованные типы приступов (например, генерализованный спайк-волна). Сопутствуют семейная история генерализованных типов приступов или генерализованная эпилепсия.
Генетическая / идиопатическая генерализованная эпилепсия представляет собой эпилепсию с генерализованными приступами, ассоциированнами с генерализованными эпилептиформными паттернами ЭЭГ, такими как генерализованная спайк-волновая активность, которая, считается, имеет генетическую этиологию. Однако это не всегда означает, что эти эпилепсии унаследованы или могут передаваться потомству, поскольку генетическая этиология может быть спонтанной новой мутацией или наследование может быть сложным. Таким образом, термин «идиопатическая генерализованная эпилепсия» используется как синоним генетической генерализованной эпилепсии, и клиницист может выбрать, какой термин использовать, в зависимости от важности акцента на генетическом наследовании для конкретного пациента. Генетические / идиопатические генерализованные эпилепсии включают детскую абсансную эпилепсию, юношескую абсансную эпилепсию, юношескую миоклоническую эпилепсию, и эпилепсию с генерализованными тонико-клоническими приступами.
Фокальная эпилепсия
Пациенты с фокальной эпилепсией имеют фокальные типы приступов и могут иметь типичные интериктальные и / или иктальные ЭЭГ-паттерны, которые сопровождают фокальные типы приступов (такие как фокальные острые волны или фокальное интериктальное замедление). Нейроимиджинг демонстрирует фокальную структурную аномалию мозга и способствует установке диагноза, хотя пациенты с генетической этиологией и нормальной визуализацией могут также иметь фокальную эпилепсию. Фокальные эпилепсии могут быть унифокальными, мультифокальными или полушарными.
Сочетанная генерализованная и фокальная эпилепсия
Пациенты могут иметь как генерализованные, так и фокальные типы приступов, с интериктальными и / или иктальными ЭЭГ-паттернами, которые сопровождают оба типа приступов. Пациенты с синдромом Драве и синдромом Леннокс-Гасто могут иметь генерализованную и фокальную эпилепсию.
Неизвестная эпилепсия
Термин «неизвестный» используется для обозначения в случае, когда понимается, что у пациента есть эпилепсия, но невозможно определить, является ли она фокальной, генерализованной или комбинированной: фокальной и генерализованной. Это бывает при недостаточной информации для классификации эпилепсии, например, если ЭЭГ является нормальной / неинформативной.
Синдромы эпилепсии
В то время как концептуализация эпилепсий по их этиологии очень важна, эпилепсии также могут быть организованы (в соответствии с установленными достоверными общепринятыми клиническими и ЭЭГ — характеристиками) в эпилептические синдромы. Такие синдромы имеют типичный возраст начала приступа, специфические типы приступов и характеристики ЭЭГ и часто другие признаки, которые вместе взятые позволяют диагностировать конкретный эпилептический синдром. Идентификация синдрома эпилепсии полезна, так как она предоставляет информацию о том, какие основные этиологии следует учитывать и какие антиконвульсанты могут быть наиболее полезными. Некоторые эпилептические синдромы демонстрируют аггравацию приступов при определенных антиконвульсантах, чего можно избежать при ранней диагностике синдрома эпилепсии.
Эпилептические синдромы
Неонатальный и младенческий период:
Детский возраст:
Подростковый и взрослый возраст:
Любой возраст:
Этиология эпилепсии
В последние годы значительно расширилось наше понимание основополагающих причин эпилепсии, подкрепленное достижениями в области современной нейровизуализации и генетического тестирования. Такая терминология, как «идиопатическая», «криптогенная» и «симптоматическая», больше не используется. Эпилепсии теперь описываются более точно конкретными основополагающими причинами.
Генетическая этиология
Понятие генетической эпилепсии заключается в том, что эпилепсия, насколько мы понимаем, является прямым результатом известного или предполагаемого генетического дефекта (ов), в котором судороги являются основным симптомом расстройства. Генетический дефект может возникать на хромосомном или молекулярном уровне. Важно подчеркнуть, что «генетический» не означает то же, что «унаследовано», поскольку мутации de novo не являются редкостью. Наличие генетической этиологии не исключает экзогенного влияния на возникновение эпилепсии.
Наиболее важные генетические причины эпилепсии, которые могут быть идентифицированы при клиническом тестировании:
Существует много способов, которыми генетические факторы могут способствовать развитию эпилепсии. Определенные генетические факторы, возможно, не были унаследованы и не могут быть переданы потомству. Вот некоторые важные генетические концепции, используемые на этом веб-сайте, и их определения:
Структурная этиология
Структурные эпилепсии определяются как имеющие выраженную структурную аномалию мозга, которая связана с существенно повышенным риском эпилепсии. Структурная аномалия мозга может быть приобретена (например, вследствие инсульта, травмы или инфекции) или может быть генетического происхождения; однако, как мы это понимаем в настоящее время, структурная аномалия мозга представляет собой отдельное нарушение, расположенное между приобретенным или генетическим дефектом и эпилепсией.
Нейроимиджинг
Магнитно-резонансная томография (МРТ) с использованием 1.5 Тесла аппарата является минимальным стандартным исследованием для исключения структурной аномалии. При этом исследовании важно выполнять протоколы, специфические для эпилепсии, которые позволяют тщательно изучать специфические приобретенные аномалии (например, склероз гиппокампа ) и тонкие пороки развития коры головного мозга, такие как фокальная дисплазия коры. Изображение с использованием 3 Тесла и использование передовых методов анализа программного обеспечения может помочь в выявлении структурных нарушений, не очевидных при обычной МРТ. Интериктальная и иктальная ЭЭГ вместе с дополнительными функциональными исследованиями нейровизуализации, такими как ПЭТ, ОФЭКТ и МЭГ, помогают внимательно изучить конкретную область мозга и идентифицировать тонкую аномалию. У детей младшего возраста в возрасте до 2 лет тонкие аномалии не могут быть выявлены из-за незаконченной миелинизации, и повторное исследование требуется в динамике.
Общие структурные аномалии мозга, связанные с эпилепсией:
Метаболическая этиология
Метаболические эпилепсии определяются как имеющие определенное метаболическое нарушение, связанное с выраженным риском развития эпилепсии. Метаболические расстройства имеют генетическое происхождение; однако, как мы это понимаем в настоящее время, метаболические аномалии представляют собой отдельное нарушение, стоящее между генетическим дефектом и эпилепсией.
Важные метаболические эпилепсии:
Иммунная этиология
Иммунные эпилепсии определены как имеющие выраженную иммунную опосредованную этиологию с подтверждением воспаления центральной нервной системы, что, как было показано, связано с существенно повышенным риском развития эпилепсии.
Важные иммуноопосредованные эпилепсии:
Инфекционная этиология
Наиболее распространенная этиология эпилепсии во всем мире является инфекционной, особенно в развивающихся странах. Инфекции в центральной нервной системе могут вызывать как острые симптоматические припадки (которые тесно связаны со сроками первичной инфекции), так и эпилепсией. Инфекционная этиология включает туберкулез, ВИЧ, церебральную малярию, нейроцистицеркоз, подострый склерозирующий панэнцефалит, церебральный токсоплазмоз. Эти инфекции иногда имеют структурный коррелят, однако основная причина эпилепсии определяется как инфекционный процесс. Инфекционная этиология может иметь специфические последствия лечения. Существуют также последствия для общественного здравоохранения, поскольку профилактика таких инфекций может снизить нагрузку на эпилепсию, особенно в развивающихся странах. Наиболее распространенные из таких инфекций следующие:
Неизвестная этиология
«Неизвестная» этиология должна рассматриваться нейтрально и обозначать, что природа основной причины возникновения эпилепсии пока неизвестна; это может быть фундаментальный генетический дефект или отдельное, пока еще установленное, нарушение.
Имитаторы эпилепсии
Существует ряд состояний, связанных с рецидивирующими пароксизмальными событиями, которые могут имитировать симптомы, и ошибочно диагностироваться как эпилепсия. Важно, чтобы эти расстройства учитывались при оценке пароксизмальных событий, так как частота ошибочных диагнозов при эпилепсии высока во всем мире. История заболевания и видеозапись приступов помогают установить правильный диагноз. Существуют некоторые состояния, при которых могут сосуществовать эпилептические и неэпилептические события.
Синкопальные и аноксические приступы
Поведенческие, психологические и психиатрические нарушения
Связанные со сном состояния
Пароксизмальные двигательные расстройства
Мигрень-ассоциированные расстройства
Различные события
Диагностика эпилепсии
С современных позиций определяется 5 этапов:
Острые респираторные вирусные инфекции: этиология, диагностика, современный взгляд на лечение
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: острые респираторные вирусные инфекции, ОРВИ, вирус гриппа, профилактика, противовирусные препараты.
Для цитирования: Денисова А.Р., Максимов М.Л. Острые респираторные вирусные инфекции: этиология, диагностика, современный взгляд на лечение. РМЖ. Медицинское обозрение. 2018;26(1(II)):99-103.
1 Sechenov University, Moscow
2 Kazan State Medical Academy
Key words: acute respiratory viral infections, ARVI, influenza virus, prevention, antiviral drugs.
For citation: Denisova A.R., Maksimov M.L. Acute respiratory viral infections: etiology, diagnosis, modern view of treatment //
RMJ. Medical Review. 2018. № 1(II). P. 99–103.
Статья посвящена этиологии, диагностике и лечению острых респираторных вирусных инфекций. Рассмотрена возможность применения препарата Нобазит.
Вирусы
Возбудители гриппа — РНК-содержащие вирусы семейства Orthomyxoviridae. Выделяют 3 рода Influenzavirus, каждый из которых включает по одному виду вируса гриппа — А, В и С.
Вирус гриппа А обладает способностью к изменению своей поверхностной структуры посредством изменчивости поверхностных белков гемагглютинина (Н) и нейраминидазы (N). В результате могут происходить как точечные изменения в этих белках (дрейф), так и полная замена одного из поверхностных белков на новый (шифт). Это приводит к тому, что наша иммунная система не успевает достаточно быстро адаптироваться к изменчивому вирусу и выработать дифференцированный иммунный ответ. В результате отмечаются высокая восприимчивость, повсеместное распространение, короткие интервалы между эпидемиями и вовлечение всех групп населения, в т. ч. детей, подростков и пожилых людей [4, 5]. Эпидемический сезон гриппа и ОРВИ 2015–2016 гг. в РФ характеризовался доминированием вируса гриппа А(Н1N1) pdm 09, сезон 2016–2017 гг. — доминированием вируса гриппа А (Н3N2) [6].
Вирус гриппа В
выделяют только у человека. Он уступает вирусу гриппа А по уровню вирулентности, контагиозности и эпидемиологической значимости, характеризуется более плавной и медленной изменчивостью. Эпидемии, вызванные гриппом В, менее интенсивны и менее длительны, их продолжительность 3–4 нед.
Вирус гриппа С чаще всего выявляют у людей. Он в большинстве случаев протекает в легкой и бессимптомной форме [2–3].
За последние годы на территории РФ и в мире наблюдается сочетанная циркуляция вирусов типа А и В [6].
Вирусы парагриппа. Выделяют вирусы парагриппа человека пяти типов. Они, в отличие от вирусов гриппа, не обладают способностью к изменчивости. Каждой группе вируса парагриппа присущи определенные особенности. Несмотря на то что основная группа этих вирусов размножается в эпителии слизистой оболочки верхних дыхательных путей, особенно носа и гортани, эти вирусы поражают нижние дыхательные пути и вызывают бронхиолиты и бронхопневмонии. Вирусы парагриппа-1 и парагриппа-2 вызывают круп у детей [3].
Аденовирусы. Это ДНК-содержащие вирусы, которые объединяют 47 серотипов человека и 80 серотипов млекопитающих. Классификация ВОЗ подразделяет аденовирусы на 7 подгрупп (A, B, C, D, E, F, G), каждая из них, в свою очередь, включает до 19 различных серотипов. В зависимости от места локализации в организме человека они могут вызывать заболевания респираторного тракта, энтериты и конъюнктивиты. Источником инфекции служат больные люди и здоровые вирусоносители. Пути передачи аденовирусов — воздушно-капельный, фекально-оральный и контактный. Они устойчивы во внешней среде и активны при комнатной температуре до 14 дней. Все эти особенности обусловливают риск инфицирования в течение всего года с максимальными показателями в осенне-зимний период. Во время вспышек среди организованных детей заболевают от 30 до 80% дошкольников и до 40% школьников [5, 7].
Респираторно-синцитиальный вирус (РСВ). Его отличие заключается в отсутствии нейраминидазы и гемагглютинина, тропности к поверхностному эпителию слизистой нижних дыхательных путей, что делает его причиной бронхитов и бронхиолитов. Основной путь передачи — воздушно-капельный, но описаны и случаи передачи через предметы личного обихода. При комнатной температуре вирус сохраняется в течение 6 часов.
РСВ поражает людей всех возрастных групп, вызывая и спорадические заболевания, и вспышки респираторных инфекций, наиболее ярко выраженные в популяциях детей младшего возраста и пожилых людей. С РСВ связано до 70% случаев бронхитов и бронхиолитов, до 58,2% пневмоний. Перенесенный в первые годы жизни бронхиолит способствует формированию бронхиальной астмы [8].
Риновирусы. В настоящее время выделено 113 серологических типов риновирусов человека. Это РНК-содержащие вирусы, которые тропны к эпителию верхних дыхательных путей и вызывают обильные водянистые выделения из носа (профузный насморк). Основной путь передачи этих возбудителей — воздушно-капельный, однако не исключено инфицирование и через контаминированные предметы личного обихода. Из-за широкой циркуляции разнообразных серотипов вирусов и формирования кратковременного иммунитета продолжительность эпидемии может варьировать от нескольких месяцев до нескольких лет (редко встречающиеся разновидности).
Коронавирусы. Распространены повсеместно среди всех групп населения. Коронавирусная инфекция характеризуется сезонными подъемами заболеваемости и эпидемическими вспышками с интервалом в 2–3 года. В основном коронавирус участвует в инфекционных процессах, вызванных другими вирусами. Чаще всего он ассоциируется в патологических процессах, вызванных вирусами гриппа А, парагриппа, риновирусами, РСВ и аденовирусами [5].
Смешанные формы инфекции достигают 70–85% общего объема заболеваемости. Смешанные формы инфекции с участием коронавирусов отличаются тяжелым течением [3].
Метапневмовирусная инфекция. Метапневмовирус человека (МПВЧ) — первый человеческий представитель рода Metapneumovirus подсемейства Pneumovirinae в семействе Paramyxoviridae. Выделяют два генотипа МПВЧ — А и В, которые могут циркулировать параллельно во время эпидемии, но чаще один из них доминирует.
МПВЧ распространен по всему миру и имеет сезонную циркуляцию, сравнимую с таковой у вирусов гриппа и РСВ. У взрослых и детей инфекция может протекать бессимптомно, но в иных случаях вызывает клинические проявления от легких форм инфекций верхних дыхательных путей до тяжелой пневмонии [3].
Диагностика гриппа и ОРВИ
Лечение
Заключение
Только для зарегистрированных пользователей
Научная электронная библиотека
Попков В. М., Чеснокова Н. П., Ледванов М. Ю.,
4.1. Инфекционный процесс: этиологические факторы, стадии и механизмы развития Н.П. Чеснокова, М.Ю. Ледванов
Инфекционный процесс – сложный многокомпонентный процесс динамического взаимодействия инфекционных патогенных агентов с макроорганизмом, характеризующийся развитием комплекса типовых патологических реакций, системных функциональных сдвигов, расстройств гормонального статуса, специфических иммунологических механизмов защиты и факторов неспецифической резистентности.
Инфекционный процесс составляет основу развития инфекционных заболеваний. Практическая значимость познания этиологии и патогенеза инфекционных заболеваний, общих закономерностей их развития обусловлена тем, что инфекционные болезни на протяжении длительного времени занимают третье место по распространенности после заболеваний сердечно–сосудистой системы и онкологической патологии.
Несмотря на решение проблемы профилактики и лечения ряда инфекций и соответственно резкое снижение заболеваемости оспой, малярией, дифтерией, чумой, холерой и другими формами инфекционной патологии, на первый план выдвигаются вопросы эпидемиологии и терапии инфекционных заболеваний, инициируемых другими возбудителями. Так, в настоящее время в России ежегодно регистрируются более 30 млн. больных инфекционными болезнями, причем характерно изменение спектра инфекционных возбудителей (отмечено достаточно широкое распространение ВИЧ–инфекций, прионных инфекций, гемморагической лихорадки из группы арбовирусных инфекций и др.) [22].
В.М. Бондаренко [5, 6] указывает, что «под патогенностью принято понимать способность микроорганизмов вызывать заболевания, которые определяются совокупным действием различных свойств или факторов патогенности возбудителя, обуславливающих развитие в организме хозяина патологических изменений». В последнее время высказывается точка зрения, согласно которой под патогенностью следует понимать способность микроорганизма к перестройке метаболизма соответственно новым условиям его существования в макроорганизме [13].
Между тем, известный микробиолог и токсиколог [12] не столь категоричен в определении понятия патогенности. Согласно данному им определению, патогенность является полидетерминантным признаком, который реализуется при участии многих факторов, в частности токсинов, адгезинов, ферментов патогенности.
К атрибутам патогенности В.Г. Петровская [26, 27] в своих ранних исследованиях отнесла инфективность, инвазивность и токсигенность. Инвазивными считали возбудителей инфекционных болезней, способных к проникновению в эпителиоциты соответствующих экологических ниш (шигеллы, энтероинвазивные эшерихии, сальмонеллы, иерсинии, листерии и др.), а также к размножению в макрофагах, распространению по организму. Соответствующие гены, контролирующие проникновение в клетки и внутриклеточное размножение возбудителя, получили обозначение «гены инвазии». В настоящее время термин «инвазивные» широко применяется и в отношении возбудителей, ранее относимых к группе внеклеточных микроорганизмов [6].
Использование современных методов сканирующей электронной и атомносиловой микроскопии свидетельствует об относительности устоявшихся ранее представлений о делении возбудителей на облигатно–патогенные и условнопатогенные, а также о биологической значимости так называемых факторов патогенности.
Факторы патогенности инфекционных возбудителей, в зависимости от их биологической активности в организме, принято делить на 4 группы:
1) определяющие взаимодействие бактерий с эпителием соответствующих экологических ниш;
2) обеспечивающие размножение возбудителя in vivо;
3) бактериальные модулины, индуцирующие синтез цитокинов и медиаторов воспаления;
4) особую группу факторов патогенности составляют токсины и токсичные продукты, обладающие прямым или опосредованным цитопатогенным действием [26, 27].
Этапы развития инфекционного процесса
Инфекционный процесс, независимо от характера возбудителя, включает в себя несколько стереотипных этапов развития:
1. Начальный этап – преодоление естественных барьеров организма хозяина: механического (кожа, слизистые, движение ресничек эпителия, перистальтика кишечника и др.); химического (бактерицидное действие желудочного сока, желчных кислот, лизоцима, антител); экологического (антагонистической активности нормальной микрофлоры).
Проникновение микроорганизма в макроорганизм обозначается как инфективность. Факторами распространения инфекционных возбудителей во внутренней среде организма являются: ферменты (гиалуронидаза, коллагеназа, нейроминидаза); жгутики (у холерного вибриона, кишечной палочки, протея); ундулирующая мембрана (у спирохет и некоторых простейших).
2. Следующий этап в развитии инфекционного процесса связан с адгезией и колонизацией возбудителем открытых полостей организма. Факторы адгезии и колонизации обеспечивают взаимодействие инфекционного патогенного агента со специфическими рецепторами клеток тех органов и тканей, к которым обнаруживается тропизм. Адгезивные молекулы представляют собой вещества белковой и полисахаридной природы, экспрессируемые на поверхности клеток. Вслед за адгезией неизменно возникают размножение и образование большого количества однородных микробов (колоний) в случае недостаточности местных и системных механизмов резистентности и специфических иммунологических механизмов защиты.
Интервал времени от инфицирования организма до появления первых клинических признаков болезни получил название инкубационного периода.
Инкубационный период характеризуется не только селективным размножением микроорганизмов в тех или иных органах и тканях, но и мобилизацией защитных сил организма. Длительность инкубационного периода определяется биологическими особенностями возбудителей, составляет от нескольких часов (ботулизм, кишечные инфекции), нескольких дней, нескольких недель, до нескольких лет (лепра, СПИД, прионные инфекции).
Касаясь вопросов взаимодействия возбудителя с клеточными и гуморальными механизмами защиты хозяина, следует отметить, что устойчивость микроба в макроорганизме определяется специфическими для того или иного возбудителя факторами, в частности, подавляющими миграцию лейкоцитов к месту инфицирования (стрептолизин), препятствующими поглощению возбудителя (капсулы), обеспечивающими размножение в макрофагах (слизистая капсула и белки наружной мембраны), лизис фаголизосомы, защиту [5, 10].
В настоящее время становятся все более очевидным генетические механизмы детерминации факторов патогенности инфекционных возбудителей.
Так, установлено, что генетический контроль синтеза факторов патогенности, определяющих адгезию и колонизацию эпителия кишечника у патогенных эшерихий, пенетрацию и внутриклеточное размножение шигелл, сальмонелл и иерсиний, обеспечивается хромосомами и плазмидами. При этом плазмидные гены детерминируют факторы взаимодействия возбудителя с эпителием, а хромосомные – существование и размножение бактерий вне эпителия [7, 8, 27]. В настоящее время в литературе обсуждаются новые положения относительно роли в экспрессии вирулентности «островов» патогенности (ОП). Последние представлены нестабильными фрагментами ДНК размерами от 1–10 кв. и от 10–30 до 200 кв., обнаруживаемыми только у патогенных микробов, включающими дискретные гены вирулентности.
Такие «острова» патогенности несут гены, контролирующие синтез адгезинов, инвазинов, ряда токсинов, модулинов, а также гены лекарственной устойчивости, функционирующие гены фаговых интеграз, транспораз и т.д. ОП обнаружены у патогенных эшерихий, стафилококков, шигелл, сальмонелл, иерсиний, листерий, холерных вибрионов и др.
Касаясь биологической значимости факторов патогенности, следует отметить, что их действие направлено на распознавание комплементарных структур на клетках-мишенях возбудителем, связывание с которыми ведет к инициации инфекционного процесса. Обращает на себя внимание тот факт, что один и тот же фактор патогенности может участвовать в различных фазах инфекционного процесса, а в одной и той же фазе принимают участие различные факторы патогенности.
Вслед за рецепцией, адгезией возбудителя, колонизацией определенных экологических ниш в макроорганизме или параллельно с этими процессами возникает интенсивный синтез бактериальных токсинов, обладающих прямым или опосредованным цитопатогенным действием на клеточные структуры различных органов и тканей. Последнее лежит в основе развития комплекса структурных и функциональных расстройств, определяющих, с одной стороны, относительную «специфику» инфекционных заболеваний, а с другой стороны, являющихся типовыми патологическими реакциями и процессами, свойственными различным видам инфекционных заболеваний. Действие инфекционных патогенных факторов привело к развитию прямых и цитокинопосредованных системных функциональных и метаболических расстройств, лежащих в основе последующих периодов течения инфекции – продромального периода и периода основных проявлений заболевания. К числу цитокинопосредованных реакций, формирующихся в динамике инфекционного процесса, относятся прежде всего иммунные реакции, аллергиические реакции, иммудодефицитные состояния, а также аутоимунная агрессия против собственных поврежденных или неповрежденных клеточных структур [15, 24, 28]. Формирование эффективных реакций клеточного и гуморального иммунитета на фоне воздействия антигенов бактериально–токсической природы, а также интенсивная продукция гормонов адаптации совпадают с так называемым синдромом становления болезни или с продромальным синдромом.
Клинически этот период характеризуется совокупностью неспецифических симптомов слабости, вялости, сонливости, раздражительности, диспепсических расстройств, депрессии или раздражительности.
Наряду с цитокинами, важная роль в развитии системных метаболических и функциональных расстройств в продромальном периоде отводится медиаторам арахидонового каскада.
Характерными неспецифическими метаболическими признаками, развертывающимися в продромальный период и в период выраженных клинических проявлений, являются сдвиги белкового гомеостаза за счет усиления синтеза гепатоцитами и макрофагами острофазных белков. К числу положительных маркеров острой фазы относятся фибриноген, С–реактивный белок, церулоплазмин, антигемофильный глобулин, VII и IX факторы коагуляции, антикоагулянтные белки С и антитромбин III, плазминоген, альфа–2–макроглобулин, транскобаламин–2, орозомукоид, ферритин и компоненты комплемента, альфа1–кислый гликопротеин и др. Из нейтрофилов поступает лактоферрин. Часть перечисленных острофазных белков в небольших концентрациях имеется в крови в условиях нормы. В то же время С–реактивный белок, альфа2–макро–фетопротеин вне острофазного ответа практически отсутствуют [17, 18]. Наряду с усилением синтеза вышеперечисленных положительных маркерных белков острой фазы происходит снижение синтеза альбуминов и трансферрина – негативных маркерных молекул синдрома системного воспалительного ответа.
Поскольку многие реагенты острой фазы принадлежат к гликопротеидам, альфа– и бета–глобулинам, как одно из проявлений синдрома системного воспалительного ответа возникает диспротеинемия, повышается СОЭ, увеличиваются агрегационные свойства форменных элементов крови.
Касаясь биологической значимости белков острой фазы, необходимо отметить их антиоксидантные свойства (С–реактивный белок, гаптоглобин, транскобаламин, альфа2–макроглобулин, С–реактивнй белок), антимикробные свойства (С–реактивный белок, лактоферрин, факторы комплемента), а также способность регулировать коагуляционный гемостаз и фибринолиз.
Решающее значение для реализации всей динамики преиммунного ответа, характерных метаболических и функциональных расстройств на фоне действия инфекционных патогенных факторов имеют ИЛ-1, ИЛ-6, ИЛ-8, ФНО-альфа и ФНО-бета, а также гормоны адаптации – АКТГ, глюкокортикоиды, катехоламины [4, 16].
Одним из проявлений ответа острой фазы, или продромального периода, является лихорадка, индуцируемая эндогенными пирогенами – Ил-1, ИЛ-6, ФНО, гамма-интерферонами, КСФ и другими цитокинами [31].
Выброс катехоламинов при действии стрессорных раздражителей инфекционной природы приводит к комплексу неспецифических функциональных сдвигов со стороны сердечно-сосудистой системы, а также метаболических расстройств, сдвигов со стороны клеточного состава периферической крови.
За последние годы накопилось достаточно сведений о токсинопосредованной обусловленности инфекционных заболеваний, структуре и функции токсических молекул.
Важная роль в индукции типовых патологических процессов при инфекционной патологии отводится цитокинам.
Суть этого представления состоит в том, что характер инфекционного заболевания зависит не столько от патогенности вида возбудителя, участвующего в инфекционном процессе, сколько от типа продуцируемого токсина. В соответствии с общепринятыми в настоящее время представлениями токсины – это биомолекулы бактерий, вызывающие развитие специфической симптоматики инфекционного заболевания. Данному определению токсинов соответствуют холерный и стафилококковой энтеротоксины, ботулический, столбнячный, дифтерийный экзотоксины. Как правило, токсины проявляют свой эффект в ничтожно малых концентрациях по сравнению с другими факторами патогенности. Достаточно долгое время полагали, что истинные токсины продуцируются только некоторыми представителями грамположительных бактерий. Начиная с 1967 г. обнаружены более сорока истинных токсинов, продуцируемых грамотрицательными бактериями [11, 12]. Многочисленные данные свидетельствуют о том, что клиническая картина заболеваний, индуцируемых грамотрицательной микрофлорой, определяется не только цитопатогенными эффектами липополисахарида (ЛПС), но и биологическими эффектами соответствующих экзотоксинов и факторов патогенности. Так, термолабильные энтеротоксины были обнаружены не только у холерного вибриона, но и у многих видов сальмонелл [34]. Продолжают открывать и новые истинные токсины у грамположительных возбудителей (описано более 30 экзотоксинов).
Принимая во внимание, что симптоматика клинических проявлений воздействия ЛПС на макроорганизм при различных грамотрицательных инфекциях однотипна, становится очевидным, что «специфика» указанных форм патологии связана с модифицирующим воздействием экзотоксинов, часть из которых еще не идентифицирована.
Таким образом, различные патогенные штаммы одного вида грамотрицательных и грамположительных бактерий могут продуцировать сложную мозаику токсинов. В то же время данные литературы свидетельствуют и о противоположной точке зрения, согласно которой патогенные штаммы некоторых видов бактерий могут производить только один токсин. Это касается возбудителей дифтерии, столбняка, сибирской язвы.
В зависимости от характера биологических эффектов на макроорганизм все токсины делятся на следующие группы [20]:
1) повреждающие клеточные мембраны;
2) ингибиторы синтеза белков;
3) активаторы вторичных мессенджеров;
4) активаторы иммунного ответа;
Токсины первой группы (гиалуронидазы, коллагеназы, фосфолипазы) способны повреждать экстрацеллюлярные структуры или плазматические мембраны эукариотических клеток с помощью ферментативного гидролиза или в результате формирования пор, что приводит к прямому лизису клеток и распространению возбудителей в макроорганизме.
Бактериальные токсины, объединенные во второй класс, поражают клетки–мишени за счет подавления синтеза белка. Субстратами для этих токсинов являются фактор элонгации и рибосомальная РНК.
Бактериальные токсины третьей группы могут вызывать активацию или модификацию различных внутриклеточных белков–мессенджеров, что приводит к резким нарушениям функциональной активности клеток без их гибели.
Некоторые бактериальные токсины, отнесенные выше к четвертой группе, выступают в роли суперантигенов, действуют непосредственно на антигенпрезентирующие клетки и клетки иммунной системы, обладают пирогенной активностью, усиливают симптоматику эндотоксинового шока. К числу этих токсинов относятся термостабильные токсины с ММ от 22 до 30 кД (стафилококковые энтеротоксины серотипов А–Е, пирогенные экзотоксины стрептококков группы А, суперантиген стрептококков группы А и др.].
Особую категорию составляют нейротоксины возбудителей ботулизма и столбняка. Токсины возбудителей ботулизма ингибируют высвобождение ацетилхолина в синаптических структурах, тем самым обуславливая развитие нейропаралитического синдрома. Токсины возбудителя столбняка связываются с рецепторами пресинаптической мембраны мотонейронов, а также внедряются в тормозные и вставочные нейроны спинного мозга [12].
Сходная клиническая картина заболеваний, вызываемых патогенными штаммами различных видов бактерий, связана с их способностью продуцировать одинаковые типы токсинов или различные типы токсинов со сходным механизмом действия [11, 12]. Особенно ярко эта закономерность прослеживается в отношении холероподобных диарей. Под действием холероподобных токсинов энтероциты накапливают цАМФ, что ведёт к выходу электролитов и воды в просвет кишечника с последующим развитием диареи.
Согласно данным литературы, более 50 % всех заболеваний обусловлено вирусной инфекцией [3, 9, 32].
Касаясь качественной характеристики вирусов, необходимо отметить наличие собственного генетического материала, который внутри клетки-хозяина ведёт себя как генетический материал самой клетки. В то же время очевидно наличие внеклеточной инфекционной фазы, представленной вирионами, которые репродуцируются в клетке–хозяине под контролем генетического аппарата вируса и используются для введения генома вируса в другие клетки. Взаимодействие вирусного и клеточного геномов может быть явным и иметь интегративный характер или неявным, персистивным. В основе вирусной инфекции лежит не только генетический паразитизм вирусов, но и их мимикрия под необходимые для клетки соединения – факторы роста, гормоны, липопротеины и т.д. Взаимодействие вирусов с клетками начинается с узнавания рецепторов на поверхности клеток. При этом вирусы узнают рецепторные структуры, предназначенные для взаимодействия с необходимыми клетке лигандами. Все идентифицированные «вирусспецифические» клеточные рецепторы относятся к гликопротеинам. Обнаружено, что различные группы вирусов могут использовать одни и те же «вирусспецифические» рецепторы. Мишенями для вирусных антирецепторных молекул нередко являются адгезивные молекулы клеточной мембраны. В молекулах вирусных антирецепторов может быть сразу несколько доменов, каждый из которых связывается с различными клеточными рецепторами. Таким образом, одни и те же клетки–хозяева могут иметь рецепторы для разных вирусов, а рецепторы для одного и того же вируса могут быть расположены на поверхности разных клеток.
При анализе общих закономерностей развития инфекционных заболеваний учитывают тот факт, что их основу составляют типовые патологические процессы: воспаление той или иной локализации, лихорадка, гипоксии, типовые нарушения кислотно–основного состояния, системной гемодинамики, регионарного кровотока и микроциркуляции расстройства коагуляционного потенциала и реологических свойств крови и т.д.
Важная роль в индукции типовых патологических процессов при инфекционной патологии отводится цитокинам, при участии которых бактериальные токсины и другие факторы патогенности опосредуют цитотоксические эффекты.
Описание структуры и биологических эффектов цитокинов началось с 1957 г. с появлением антисывороток и гибридной технологии. Однако достаточно интенсивное изучение цитокинов стало проводиться с 70-х годов XX и продолжаетсяпо настоящее время, что позволило обнаружить более 20 интерлейкинов.
Касаясь общей характеристики и классификации цитокинов, участвующих в развитии инфекционно–аллергических воспалительных реакций преиммунного и иммунного ответов организма на действие антигенов – аллергенов инфекционной природы, следует отметить следующие группы основных цитокинов [4, 16, 21, 31]:
1) гемопоэтические факторы роста.
К первой группе гемопоэтических факторов роста относятся гранулоцитарно–макрофагальный, гранулоцитарный, макрофагальный колониестимулирующие факторы (КСФ), продуцируемые Т–лимфоцитами, моноцитами, фибробластами, эндотелиальными клетками. КСФ стимулируют процессы гемопоэза в костном мозге, повышают физиологическую активность зрелых нейтрофилов, эозинофилов, моноцитов и макрофагов. Гемопоэтическими факторами роста являются и эритропоэтин, продуцируемый перитубулярными клетками почек, клетками Купфера, а также фактор стволовых клеток, источником которого являются клетки стромы костного мозга, клетки эндотелия, фибробласты. Вторая группа цитокинов в указанной классификации включает в себя интерфероны.
Лимфокины – гликопротеидные медиаторы, продуцируемые лимфоцитами на фоне антигенных воздействий, а также под влиянием митогенов, – включены в третий класс цитокинов.
С 1979 г. гликопротеидные медиаторы лейкоцит-лейкоцитарных взаимодействий стали именовать интерлейкинами (ИЛ).
ИЛ – семейство биологически активных молекул, различных по своей структуре и выполняемым функциям. Источником интерлейкинов, помимо лимфоцитов, моноцитов, тканевых макрофагов, могут быть тканевые базофилы, фибробласты, эндотелиальные, эпителиальные и ряд других клеток [23]. Интерлейкины синтезируются при повреждении тканей под влиянием бактериальных, токсических, иммуноаллергических и других факторов патогенности, модулируют развитие локальных и системных защитных реакций.
В соответствии с данными литературы ИЛ-2 – полипептид с ММ 25 кД, детерминируется 4-й парой хромосом, продуцируется Т-лимфоцитами, стимулирует пролиферацию и дифференцировку Т-лимфоцитов, повышает цитологическую активность К-клеток, способствует пролиферации В-лимфоцитов и секреции иммуноглобулинов.
ИЛ-3 – член семьи гемопоэтических ростовых факторов, названных КСФ (колониестимулирующими факторами), идентифицирован у человека как мульти-КСФ, вырабатывается Т-лимфоцитами, эпителиальными клетками тимуса, тучными клетками. ИЛ-3 способствует пролиферации полипотентных клеток-предшественников, дифференцировке гемопоэтических клеток.
ИЛ-4, полипептид с ММ 15–20 кД, продуцируется Т-лимфоцитами, макрофагами, тучными клетками, базофилами, В–лимфоцитами, клетками костного мозга, стромальными клетками, стимулирует дифференцировку Т-хелперов, пролиферацию и дифференцировку В-лимфоцитов, продукцию иммуноглобулинов класса Е, развитие атонических аллергических реакций, идентифицирован как фактор, активирующий макрофаги.
ИЛ-5 – цитокин с ММ 20–30 кД, продуцируется Т–лимфоцитами, тучными клетками, эозинофилами, стимулирует рост и дифференцировку эозинофилов, активирует их хемотаксис, функциональную активность, синтез иммуноглобулинов класса А, стимулирует дифференцировку В-клеток.
ИЛ-6 – полифункциональный белок с ММ 19–54 кД, синтезируется Т-лимфоцитами, моноцитами, макрофагами, фибробластами, тучными клетками, гепатоцитами, нейронами, астроцитами. История идентификации указанного интерлейкина нашла отражение в трансформации его синонимов. Вначале он был назван «плазмацитомный гибридомный фактор роста». Затем в связи с его способностью стимулировть синтез белков острой фазы он был обозначен как фактор, стимулирующий гепатоциты. В настоящее время ИЛ-6 относят к категории провоспалительных цитокинов, он является одним из ведущих регуляторов метаболических сдвигов, свойственных синдрому системного воспалительного ответа. В то же время ИЛ-6 индуцирует дифференцировку гемопоэтических клеток–предшественников, Т- и В-лимфоцитов, созревание мегакариоцитов и продукцию тромбоцитов, является эндогенным пирогеном.
ИЛ-7 был идентифицирован как фактор, поддерживающий рост пре-В-лимфоцитов, его синоним – лимфопоэтин, с ММ 25 кД.
ИЛ-8 идентифицирован как гранулоцитарный хемотаксический пептид, моноцитарный и нейтрофилактивирующий пептид.
ИЛ-9 продуцируется Т-лимфоцитами, повышает активность стволовых клеток, стимулирует эритропоэз, пролонгирует выживаемость Т-лимфоцитов, способствует эритропоэзу, взаимодействуя с эритропоэтином.
ИЛ-10 подавляет функциональную активность макрофагов, ингибирует продукцию провоспалительных цитокинов и секрецию иммуноглобулинов. Источником образования ИЛ-10 являются Т-лимфоциты, макрофаги, кератиноциты, В-лимфоциты.
ИЛ-13 образуется Т-лимфоцитами, стимулирует рост и дифференцировку В-лимфоцитов, индуцирует синтез иммуноглобулинов класса Е, угнетает продукцию провоспалительных цитокинов макрофагами и моноцитами.
ИЛ-14 стимулирует пролиферацию только антигенстимулированных В-лимфоцитов, источником образования являются Т-лимфоциты.
К числу лимфокинов, играющих важную роль в развитии иммунных реакций организма в ответ на действие бактериально-токсических антигенов-аллергенов, относится и лимфотоксин (ФНО-?), продуцируемый Т- и В-лимфоцитами. Лимфотоксин обладает чрезвычайным полиморфизмом биологических эффектов, обеспечивает экспрессию генов ростовых факторов, цитокинов, факторов транскрипции, рецепторов клеточной поверхности и острофазных белков, играет важную роль в обеспечении противоопухолевой и противоинфекционной защиты, является эндогенным пирогеном.
Т-лимфоциты служат источником низкомолекулярного фактора роста В, стимулирующего рост активированных В-лимфоцитов.
К числу лимфокинов и монокинов относится онкостатин, продуцируемый Т–лимфоцитами, моноцитами, макрофагами, ингибирующий пролиферацию некоторых солидных опухолей, рост нормальных фибробластов и клеток СПИД–ассоциированной саркомы Капоши.
Как указывалось выше, к следующей группе цитокинов, играющих важную роль в развитии инфекционного процесса, иммунных и аллергических реакций, формирующихся на фоне действия инфекционных патогенных факторов, относятся монокины.
Монокины – медиаторы клеточного происхождения – образуются моноцитами и тканевыми макрофагами на фоне антигенной стимуляции. Часть монокинов продуцируется лимфоцитами, гепатоцитами, эндотелиальными и глиальными клетками, в связи с чем нельзя провести четкую грань между лимфокинами, монокинами и цитокинами другого происхождения по месту их синтеза и особенностям биологического действия.
В настоящее время известно около 100 биологически активных веществ, секретируемых моноцитами и макрофагами, классификация которых может быть представлена следующим образом:
Протеазы: активатор плазминогена, коллагеназа, эластаза, ангиотензинконвертаза.
Медиаторы воспаления и иммуномодуляции: ФНО, ИЛ-1, ИЛ-3, ИЛ-6, ИЛ-8, ИЛ–10, ИЛ-12, ИЛ-15, интерферон, лизоцим, фактор активации нейтрофилов, компоненты комплемента (С, С2, С3, С5).
Факторы роста: КСФ-ГМ, КСФ-Г, КСФ-М, фактор роста фибробластов, трансформирующий фактор роста.
Факторы свертывающей системы крови и ингибиторы фибринолиза:V, VII, IX, X, ингибиторы плазминогена, ингибиторы плазмина.
Адгезивные вещества: фибронектин, тромбоспондин, протеогликаны.
В связи с вышеизложенным представляется целесообразным остановиться на характеристике отдельных монокинов, играющих важную роль в развитии иммунных и аллергических реакций, а также сосудисто–тканевых изменений при инфекционной патологии.
ИЛ-1– иммунорегулирующий лейкопептид – продуцируется не только моноцитами и макрофагами, но и нейтрофилами, клетками нейроглии и астроцитами мозга, эндотелиальными клетками, В–лимфоцитами, нейронами головного мозга, периферическими симпатическими нейронами, норадренергическими хромаффинными клетками мозгового вещества надпочечников [36]. Известны две формы ИЛ-1: ИЛ-1-альфа и ИЛ-1-бета, которые кодируются различными генами в виде предшественников с ММ в 31000 Д. Запуск продукции ИЛ-1 осуществляется под влиянием различных антигенов, в частности эндотоксинов, липополисахаридов, нейропептидов. Обе формы ИЛ–1, несмотря на определенные различия в аминокислотном составе, связываются с одними и теми же рецепторами на клетках-мишенях и обладают сходным биологическим действием. У человека преобладает ИЛ-1-бета.
Фактор некроза опухоли (ФНО) обнаружен в 1975 г. в сыворотке крови экспериментальных животных. В связи со способностью вызывать геморрагический некроз опухоли он получил своё название. Однако, как обнаружилось в последующем, существуют чувствительные и нечувствительные к действию ФНО опухоли.
ФНО продуцируется моноцитами, макрофагами, Т- и В-лимфоцитами, NK-клетками, нейтрофилами, астроцитами, клетками эндотелия. Ген, локализованный в макрофагах, кодирует продукцию так называемого ФНО-альфа с ММ 17 кД, который, наряду с прочими эффектами, тормозит синтез и депонирование жира, в связи с чем получил название кахексина. Ген лимфоцитов кодирует образование ФНО-?, или лимфотоксина, имеющего ММ 25 кД.
ФНО является эндопирогеном, стимулирует выброс гистамина тучными клетками и базофилами, вызывает активацию фибробластов, гладких миоцитов и эндотелия сосудов в очаге воспаления, индуцирует синтез белков острой фазы. ФНО является медиатором эндотоксинового шока.
К группе монокинов–лимфокинов относится ИЛ-12, продуцируемый В-лимфоцитами, макрофагами, который усиливает пролиферацию гемопоэтических стволовых клеток, дифференцировку СД4 – Т-лимфоцитов.
ИЛ-15 продуцируется моноцитами, Т-лимфоцитами, стромальными клетками костного мозга, биологическая активность сходна с действием ИЛ-2.
В развитии инфекционного процесса участвует и фактор роста гепатоцитов, продуцируемый на фоне антигенной стимуляции макрофагами, фибробластами, эндотелиальными клетками, гладкомышечными элементами, который способствует росту гепатоцитов, клеток–предшественниц гемопоэза, клеток эпителия.
В последние годы важная роль в индукции воспалительных реакций инфекционно-аллергической природы, в частности в развитии процессов эмиграции и хемотаксиса лейкоцитов, отводится хемокинам [17,-18]. К числу хемокинов относят ИЛ-8, макрофагальный воспалительный протеин-I-альфа, макрофагальный воспалительный протеин-I-бета, моноцитарный хемотоксический и активирующий фактор и др.
Характеризуя отдельные хемокины, необходимо отметить, что ИЛ-8 продуцируется моноцитами, макрофагами, Т-лимфоцитами, нейтрофилами, фибробластами, гепатоцитами и эндотелиальными клетками, стимулирует хемотаксис нейтрофилов, Т–лимфоцитов, повышает сродство нейтрофилов к эндотелиальным клеткам.
Макрофагальные воспалительные протеины-I-альфа и I-бета синтезируются В-лимфоцитами, моноцитами, стволовыми клетками, фибробластами, стимулируют хемотаксис моноцитов, Т-лимфоцитов.
К числу хемокинов относятся моноцитарный хемотаксический протеин I, а также моноцитарный хемотаксический и активирующий факторы, источником их образования являются моноциты, макрофаги, фибробласты, эндотелиальные, гладкомышечные клетки. Указанные хемокины стимулируют хемотаксис моноцитов, высвобождение гистамина из базофилов.
Вышеизложенное делает очевидным тот факт, что биологические эффекты воздействия инфекционных возбудителей заболевания и продуцируемых ими ферментных и токсических факторов патогенности после селективной рецепции теми или иными структурами реализуются в значительной мере за счет факторов продукции патогенности возбудителя, опосредованного за счет продукции лимфокинов, монокинов, хемокинов и других цитокинов.
Однако в продромальный период заболеваний инфекционной и неинфекционной природы формулируются механизмы защиты от чрезмерных цитокинопосредованных метаболических и функциональных сдвигов. Прежде всего это относится к глюкокортикоидам, обладающим способностью ингибировать экспрессию генов интерлейкинов и синтез метаболитов арахидоновой кислоты.
В настоящее время идентифицированы полипептидные тканевые ингибиторы цитокинового каскада, к числу которых относятся уромодулин (белок Тамма–Хорсфалла, связывающий ИЛ-1), конкурентный блокатор клеточных рецепторов для ИЛ-1, трансформирующий фактор роста – бета, интерфероны, антитела к ФНО и ИЛ-1.
Цитокиновый ответ, формирующийся сразу же после взаимодействия токсических и ферментных факторов патогенности инфекционных возбудителей с клетками лимфоидной ткани, мононуклеарно–фагоцитирующей системы, обеспечивает не только формирование реакций адаптации, но и дезадаптации, которые достигают максимума в период выраженных клинических проявлений инфекционной патологии. Длительность этого периода различна в зависимости от биологических особенностей возбудителя и может составлять от нескольких часов, суток, недель, месяцев до многих лет.
Период выраженных клинических проявлений инфекционной патологии включает в себя формирование типовых патологических реакций и процессов: типовых нарушений периферического кровообращения (артериальной-, венозной гиперемии, тромбоза, эмболии), развитие ДВС–синдрома, нарушение реологических свойств крови, развитие сосудистых расстройств вплоть до бактериально-токсического коллапса.
Клинические проявления инфекции могут быть аналогичными при заболеваниях различной этиологии, поскольку в основе разнообразных заболеваний лежали типовые патологические процессы. Некоторые особенности течения болезни являются высокохарактерными для инфекции, в частности внезапное начало, озноб, миалгия, фотофобия, фарингит, острая лимфаденопатия, спленомегамия, расстройства деятельности желудочно-кишечного тракта, сдвиги со стороны периферической крови.
Следует отметить, что наличие одного или нескольких из вышеперечисленных признаков еще не является доказательством микробной природы заболевания у данного больного. В то же время некоторые фатальные инфекционные болезни могут протекать без лихорадки и других симптомов, свойственных многим инфекциям.
Хотя не существует достоверных клинических критериев инфекционного заболевания, тем не менее диагноз многих инфекций можно поставить на основе анализа анамнестических данных, физикального обследования, характера и последовательности развития симптомов, контакта с больными людьми, животными или насекомыми.
«Специфика» инфекционного заболевания определена селективностью рецепции факторов патогенности возбудителя, особенностью локализации патологических процессов, их комбинацией, развертыванием во времени. Диапазон проявлений инфекции может варьировать в широких пределах в виде клинической картины болезни, бактерионосительства, осложнений.
Исходы инфекционного заболевания, как известно, зависят от характера динамического взаимодействия макроорганизма, возбудителя и условий среды и могут проявляться в виде полного выздоровления и формирования иммунитета и неполного выздоровления с формированием бациллоносительства или патологического состояния.