инфильтрат после аппендицита что это
Инфильтрат после аппендицита что это
Ваш пациент подвергся несложной аппендэктомии и счастливо выписался, однако через 7 дней вновь вернулся — с болями в нижнем квадранте живота, высокой температурой и лейкоцитозом. Область операции выглядит спокойной. Это — типичная картина флегмоны аппендикулярной культи.
В наши дни диагноз несложен: КТ продемонстрирует флегмону, которая включает слепую кишку, — в противоположность дренируемому абсцессу. Несколько дней антибактериальной терапии избавят от этого относительно редкого осложнения, которое по каким-то причинам не упоминается в стандартных руководствах.
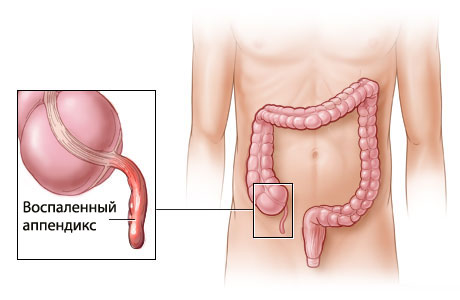
Аппендикулярный инфильтрат
В типичных случаях пациенты с аппендикулярным инфильтратом поступают в поздней стадии заболевания, с симптомами «абдоминального недомогания», длящегося 1 нед и более. Иногда они сообщают о спонтанном стихании болей и одновременно выявляется локализация воспалительного процесса. При обследовании можно обнаружить образование в правой подвздошной ямке. В то же время напряжение брюшной стенки и избыточный жировой слой могут скрыть наличие инфильтрата.
Следовательно, подозревайте аппендикулярный инфильтрат у пациентов, «поздно поступивших» или поступивших с атипичной смазанной картиной. Если пальпация не дает ответа, назначьте КТ — это лучшая возможность документально подтвердить аппендикулярный инфильтрат. Другим показанием для КТ служат признаки наличия гноя — высокая температура и интоксикация, означающие аппендикулярный абсцесс. Почему следует различать ОА и аппендикулярный инфильтрат (или абсцесс), если ведение больных практически одинаково (операция или антибиотики)?
Потому что аппендикулярный инфильтрат (и абсцесс) могут быть излечены консервативно. Вы, конечно, можете оперировать в обоих случаях, как вы поступаете при ОА, но удаление аппендикса, вовлеченного в воспалительный инфильтрат, представляет большую опасность, чем обычно, и даже иногда может завершиться таким вмешательством, как правосторонняя гемиколэктомия. С другой стороны, консервативное лечение антибиотиками в большинстве случаев приводит к резорбции инфильтрата. Поскольку рецидив ОА возникает не более чем у 1 из 5 пациентов (обычно в течение первого года; приступ нетяжелый), догма об «интервальной аппендэктомии» (через 6 нед) представляется устаревшей.
Интересно, что у многих пациентов при «интервальной аппендэктомии» аппендикс значительно (рубцово) изменен. Мы полагаем, что у больных старше 40 лет нужно выполнить колоноскопию и КТ (спустя 3 мес), чтобы исключить ситуацию (редкую), когда карцинома слепой кишки является причиной пальпируемого инфильтрата.
Если инфильтрат под влиянием антибиотиков не уменьшается, то скорее всего, это абсцесс. Оптимальным вариантом будет пункционное перкутанное дренирование гнойника под контролем КТ или УЗИ (глава 35). Отсутствие клинического улучшения в течение 48 ч означает, что операция все же необходима. При операции дренируйте гнойник и удалите отросток, «если это не слишком трудно».
При высоком уровне настороженности вы можете избежать операции у большинства больных с аппендикулярным инфильтратом. И помните: аппендикулярный инфильтрат — неподходящий объект для демонстрации вашего лапароскопического искусства.
Реабилитация после аппендицита
 | Профилактика аппендицита занимает не последнее место в формировании здорового образа жизни. Когда же заболевания избежать не удалось, имеет смысл откорректировать свой рацион питания и режим дня. Реабилитация после аппендицита не требует множества ограничений, однако для отменного самочувствия необходимо прислушиваться к рекомендациям врача. |
Из-за чего происходит аппендицит?
Аппендицитом называется воспаление червеобразного отростка слепой кишки, аппендикса. Функция аппендикса в организме до конца не установлена. Это скорее рудиментарный орган. Предполагается, что в ходе эволюции человека он утратил свою основную пищеварительную функцию и на сегодняшний день играет второстепенную роль:
Причины возникновения аппендицита описывают несколько теорий:
Аппендицит нередко развивается на фоне других нарушений в работе желудочно-кишечного тракта. Высоко риск аппендицита оценивается для тех лиц, которым диагностированы:
Аппендицит чаще развивается в возрасте 20-40 лет; чаще болеют им женщины, нежели мужчины. Аппендицит занимает первое место среди хирургических заболеваний органов брюшной полости.
Профилактика аппендицита заключается в исключении негативных факторов, лечении хронических заболеваний органов брюшной полости, исключении запоров и в соблюдении здорового образа жизни. Рацион питания должен включать достаточное количество растительной клетчатки, поскольку именно она возбуждает перистальтику кишечника, оказывает слабительное действие и сокращает время пассажа кишечного содержимого.
Как не допустить осложнений после аппендицита?
Воспаление аппендикса вовремя не диагностированное и не устраненное способно обернуться серьезными патологиями. К числу последних относятся:
Причина осложнений после аппендицита кроется в непрофессионально выполненном лечении либо слишком позднем обращении к врачу. Симптомы острого аппендицита ни в коем случае нельзя игнорировать и рассчитывать на то, что все само собой пройдет. Ощутимый дискомфорт в нижнем правом боку, сочетающийся с нарушениями стула, рвотой и температурой, должен быть поводом для незамедлительного обращения к профессиональному медику.
Оперативное вмешательство, произведенное в первые сутки развития аппендицита, отличается простотой выполнения, осложнения маловероятны. Прогноз оценивается благоприятно. Обычно пациент уже на вторые сутки после операции может переворачиваться на койке, присаживаться, а вставать и ходить на 3-4-е сутки.
В последующие несколько недель пациент должен придерживаться щадящего режима, сниженных физических активностей, в противном случае возрастает риск неправильного зарастания шва после аппендицита, развития спаечной болезни, паховой грыжи. Вероятность таковых объясняется неравномерным срастанием мышечной ткани, когда сквозь не заращенные участки может выступать брыжейка или петли кишечника, а это будет препятствует окончательному сращению мышц. Это происходит обычно на фоне:
Лечение аппендицита
На сегодняшний день медицина не предлагает никаких других методов лечения аппендицита, кроме как экстренное хирургическое вмешательство. Вопреки тому, что у многих пациентов сам факт операции может вызывать серьезную обеспокоенность, в такой стратегии лечения минимум опасностей. Если провести операцию качественно и незамедлительно, то уже на вторые сутки больной начинает прогрессивно восстанавливаться.
Швы после аппендицита
При классическом варианте хирургического вмешательства в нижнем боку живота остается небольшой (в среднем трехсантиметровый) шов. Наложение и рассасывание швов после аппендицита требует профессионализма от врача и ответственности в выполнении его рекомендаций от пациента.
При отсутствии осложнений после аппендицита внешние швы снимаются на 10-12 день, а внутренние рассасываются в течение двух месяцев (выполняются кетгутовыми нитями). Таковы необходимые сроки для восстановления крепкого мышечного каркаса, кожные же покровы регенерируются еще быстрее. В среднем около 6 недель (не менее) пациенту будет рекомендован особый щадящий режим.
Что зависит от профессионализма врача?
Сотрудничество с квалифицированным медиком актуально еще на этапе диагностики аппендицита. В этом случае важно досконально изучить анамнез заболевания, оценить имеющеюся симптоматику и не проигнорировать, не оставить без внимания признаки, указывающие на остроту процесса.
Оперативное вмешательство при подтвержденном диагнозе проводится едва ли не в тот же день. Рецидивов аппендицит не дает, повторным он быть не может, но коварность его заключается в вероятности спаечной болезни. Она развивается при инфицировании брюшной полости, несоизмеримых физических нагрузках и чрезмерной подвижности в послеоперационный период, на фоне процессов брожения из-за несоблюдения диеты.
Вероятно и нагноение швов. Оно происходит из-за халатности медперсонала и недостаточной санитарной обработки инструментов. Еще одним поводом для нагноения швов оказывается неправильная обработка раневой поверхности и внутрибольничная инфекция. От безалаберности пациента зависит риск перенапряжения брюшной стенки, что нередко усугубляется еще и слабой иммунной защитой.
Распространенность последоперационных осложнений при аппендиците в последнее время имеет тенденцию к снижению в связи с тем, что больные обращаются к врачам на ранней стадии аппендицита, а современные достижения медицины делают возможными малоинвазивные вмешательства.
Какие мероприятия рекомендованы после аппендицита?
После аппендицита в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета после аппендицита
После аппендицита самостоятельное потребление пищи разрешается с третьих суток от операции, но еда в этот период должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание начинается с шестого дня. Некоторые особенности питания прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
При том что питание должно быть полноценным, с достаточным содержанием белков и исключением лишь тяжелых жиров, после аппендицита пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно.
Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после аппендицита употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Если употребление клетчатки служит отличной профилактикой аппендицита, то в первую неделю после операции она наоборот нежелательна. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов. Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы.
Окончание диеты после аппендицита не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после аппендицита
Минимальная физическая подвижность разрешается пациенту на следующий день после операции, но вставать с кровати рекомендуется лишь на третьи сутки.
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и даже грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто до развития аппендицита вел активный образ жизни и поддерживал свое тело в тонусе.
Равно как и с диетой, наращивание физической активности после аппендицита не должны быть резким. Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
Последствия удаления аппендикса для организма
Как уже отмечалось, аппендикс считается атавизмом. Для современного человека это рудиментарный орган, отсутствие которого существенным образом не отражается на функционировании организма и пищеварительной системы в частности. В то же время аппендиксом вырабатываются некоторые секреты и гормоны, здесь расположены лимфоидные образования.
Удаление аппендикса означает временное ослабление иммунитета и по причине устранения лимфоидных клеток, и по причине внешнего вмешательства, риска проникновения инфекции внутрь организма. Преодолеть данный риск можно посредством искусственной стимуляции иммунитета, полноценного питания, минимизации стрессов и активных физических нагрузок, создания в целом благоприятных условий для реабилитации.
Аппендицит: симптомы, диагностика, операция, восстановление
Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
Симптомы аппендицита
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Диагностика аппендицита
Анализы при аппендиците
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
Острый аппендицит с локализованным перитонитом (K35.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание
В данную подрубрику включено:
— Острый аппендицит с локализованным перитонитом с или без разрыва или перфорации
— Абсцесс червеобразного отростка
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Данное осложнение возникает 3-4-е сутки после начала острого аппендицита.
Примечание. Аппендикулярный инфильтрат отнесен в данную подрубрику условно, поскольку, строго говоря, не сопровождается выраженным гнойным воспалением с абсцедированием, но, одновременно является предшественником перитонеального абсцесса (возможной стадией его формирования) и является перфоративной, осложненной формой острого аппендицита.
Тазовый абсцесс и флегмона забрюшинной клетчатки относятся к разновидностям аппендикулярного абсцесса.
Эпидемиология
Признак распространенности: Редко
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Некоторые варианты клинической картины
Диагностика
2. Компьютерная томография является наиболее надежным способом выявления абсцессов.
Дифференциальный диагноз
Осложнения
Послеоперационные осложнения:
1. По клинико-анатомическому принципу:
2. По срокам развития:
Лечение
Примечание. В список медикаментов внесены помимо антибактериальных основные препараты для общей анестезии, применяющиеся при оперативном вмешательстве и в послеоперационном периоде.
Аппендэктомия осложнения МЦПК Русаков В.И.
В послеоперационном периоде специального лечения больным не проводят. Назначают лишь лечебную физкультуру и на ночь обезболивающие средства (при надобности). При особых показаниях дают сердечно-сосудистые и другие лекарственные препараты. Важнейшее значение имеет лечебная физкультура, которую надо проводить всем больным. На другой день после операции больным можно ходить. Разрешать вставать и ходить надо с учетом индивидуальных особенностей и состояния больного.
Как отмечалось, непременным условием является применение в послеоперационном периоде метилурацила: послеоперационный период у больных протекает легче, число осложнений становится незначительным. Швы снимаются через 4—5 дней после операции. В последние 8 лет летальных исходов при остром аппендиците у нас в клинике не было.
Послеоперационные осложнения
После аппендэктомии осложнения чаще всего развиваются в ране и в брюшной полости. Однако могут возникать осложнения со стороны органов дыхания, сердечно-сосудистой и мочеполовой систем.
Частота осложнений колеблется от 2 до 19—20%. По данным В.П. Радушкевича и соавт. (1969), осложнения составляют 4,6%. Наибольшее число осложнений дают деструктивные формы аппендицита. Г.Г. Караванов и соавт. (1969) сообщают, что после аппендэктомии по поводу катарального аппендицита осложнения развились у 0,74% больных, по поводу флегмонозного — у 3,02%, по поводу гангренозного — у 9,37%, по поводу перфоративного — у 25,66%; из осложнений чаще всего встречается нагноение раны (6,72%), перитониты (1,99%) и пневмонии (1,9%)- Аппендэктомии может осложниться кишечными свищами, которые образуются у 0,05—0,02% больных. Б.А. Вицин (1969) отмечает в последние годы увеличение числа кишечных свищей.
М.И. Коломийченко и соавт. (1971) дают подробный анализ причин образования кишечных свищей после аппендэктомии.
Важнейшим мероприятием при лечении кишечного свища является отсасывание кишечного содержимого с помощью вакуум-аппарата до момента формирования свища. Абсцессы стенки слепой кишки в области культи червеобразного отростка встречаются редко (0,1% — по данным А. Г. Сутягина, 1973), они требуют релапаротомии. Несвоевременное вмешательство может привести к образованию флегмоны, прорыва гнойника в брюшную полость’ или к образованию инфильтрата.
Осложнения раневого процесса
Инфильтраты бывают различной распространенности.
Если не принять соответствующих мер,, то при нарастании болей, сохранении высокой температуры, повышении токсических изменений в крови и моче в течение нескольких дней появляются признаки абсцедирования инфильтрата (уменьшение плотности, более четкие границы, зыбление). В дальнейшем абсцесс приобретает хроническое течение, причем наряду со стабильным общим состоянием больного или постепенным ухудшением его (исхудание, бледность, плохой сон, понижение аппетита, задержка стула) воспалительный процесс вовлекает в процесс кожу и самостоятельно вскрывается наружу. При подкожных абсцессах процесс разрешается в более короткие сроки.
Распознавание инфильтратов и абсцессов брюшной стенки в области раны понятно из вышеизложенной клинической картины.
Тревожным моментом, определенно указывающим на неблагополучное течение раневого процесса, является появление или усиление болей на 3—4-й день после операции и повышение температуры.. Болезненность в области раны и определение инфильтрата при пальпации завершают диагностику. Несомненное значение в диагностике имеет исследование крови и, в более поздних стадиях, мочи,. Очень важно самое раннее распознавание, воспалительных, осложнений. Ранее отмечалось, что, если начать лечение в период, когда воспалительный процесс находится в стадии инфильтрации, можно своевременным целенаправленным лечением добиться обратного его развития.
Лечение надо, начинать с немедленного выполнения двусторонней поясничной новокаиновой блокады. Дополняют терапию антибиотики, холод на живот, УВЧ, другие физиотерапевтические процедуры, характер которых лечащий врач определяет совместно со специалистом по физиотерапии. Своевременно принятые лечебные мероприятия в 2—3 дня устраняют острый воспалительный процесс, и больной выздоравливает.
Если проводимое консервативное лечение не дает эффекта и появляются признаки абсцедирования, следует обратиться к оперативному методу лечения. При подкожных нагноениях снимают швы, широко разводят края раны, удаляют гнойно-некротическне массы и тампонируют полость тампонами, смоченными 0,5%-ным раствором хлорамина или раствором фурацилнна 1:5000. В случаях локализации гнойника в толще брюшной стенки, особенно когда абсцедирование распознано спустя 8—9 дней после операции, приходится под местной анестезией или под наркозом послойно рассекать ткани и вскрывать гнойную полость. После операции раны заживают, постепенно заполняясь грануляциями. После очищения ран от гнойно-некротических масс применяют мазевые повязки, затем накладывают вторичные швы.
У подавляющего большинства больных описанные осложнения заканчиваются бесследно, однако при значительном разрушении мышц и апоневроза в последующем, могут развиваться грыжи. Послеоперационные грыжи в области рубца после аппендэктомии встречаются не очень редко.
Гематома. Недостаточный гемостаз может привести к образованию гематомы. Чаще всего гематомы локализуются в подкожной жировой клетчатке, реже — в мышцах. На следующие же сутки больной жалуется па чувство давления или тупые боли в области раны. Заметна припухлость в правой подвздошной области, умеренная равномерная болезненность.
Иногда определяется зыбление.
Лечение заключается в частичном снятии швов и удалении гематомы (крови, сгустков крови). После этого рану ушивают, накладывают давящую повязку и холод. Если гематома представлена несвернувшейся кровью, то ее можно эвакуировать пункцией толстой иглой (после анестезии кожи). Лечение надо начинать тотчас же после распознавания гематомы. В противном случае гематома может нагноиться или вызвать обширное рубцевание брюшной стенки.
Расхождение краев раны. Внешне гладкое течение послеоперационного периода иногда осложняется расхождением краев ран без видимых признаков воспаления. Расхождение краев раны наступает сразу после снятия швов. Возникновение этого осложнения связано с понижением регенеративных процессов, авитаминозами, общим понижением защитных реакций организма. Часто наступает расхождение краев раны при снятии швов (при обычном ведении послеоперационного периода) в ранние сроки — через 4—5 дней после операции. Следует обратить внимание на то, что без применения стимуляторов регенерации снимать швы можно через 7 дней, ибо только к этому сроку начинает формироваться рубец (микроскопически обнаруживается созревание соединительной ткани). С применением метилурацила и инертного шовного материала мы снимаем швы через 4—5 дней и никогда* не получаем расхождения краев раны. Морфологические и физические методы исследования, выполненные в нашей лаборатории и во многих других учреждениях, показывают, что созревание соединительной ткани при лечении метилурацилом наступает на 2—3 дня раньше, чем в контрольных наблюдениях.
Кровотечение. Редким, но грозным осложнением является кровотечение из культи брыжейки отростка при соскальзывании лигатуры. В первые часы кровотечение бывает бессимптомным, и лишь при значительной потере крови появляются признаки острой кровопотери и весьма слабые боли по всему животу. Если кровотечение умеренное, то общее состояние больного бывает удовлетворительным. Боли же в животе, вначале слабые или умеренные, постепенно нарастают в силе, а при инфицировании излившейся крови становятся сильными, сопровождаются тошнотой, повторной рвотой, вздутием живота, задержкой стула и газов, т.е. появляется симптоматика нарастающего разлитого перитонита.
При объективном исследовании обращает на себя внимание некоторое беспокойство больного, бледность, учащенный пульс, обложенный язык. Живот в первое время имеет правильную форму, умеренно болезненный, с признаками раздражения брюшины. В отлогих местах живота иногда удается определить наличие свободной’ жидкости. Шумы перистальтики кишечника понижены. При исследовании пальцем через прямую кишку отмечается болезненность тазовой брюшины. В случае инфицирования крови появляются симптомы, свойственные перитониту.
Внимательное наблюдение за больным после операции и вдумчивое объяснение каждого симптома неблагополучия позволят своевременно поставить диагноз внутри-брюшного кровотечения. Диагностике часто мешают попытки врача объяснить боли в животе, признаки анемии, раздражение брюшины и другие симптомы выполненным оперативным вмешательством и повышенной чувствительностью больного. Следует подчеркнуть, что раздражение брюшины при наличии в брюшной полости крови в первые дни бывает слабым и может вовсе отсутствовать. В сомнительных случаях надо решать вопрос в пользу релапаротомии — повторного вскрытия живота. Большую роль в диагностике имеет почасовое наблюдение за больным с непременной записью следующих показателей:
1) состояние больного (лучше, хуже),2) пульс,3) состояние живота, в том числе и выраженность симптома Щеткина — Блюмберга.Такое наблюдение позволит в самый короткий срок разрешить сомнения в диагностике.
Понятно, что единственным методом лечения является ре- лапаротомия, во время которой выполняют ревизию, останавливают кровотечение и удаляют кровь и ее сгустки. В брюшную полость перед ушиванием целесообразно ввести раствор метилурацила с антибиотиками.
Инфильтраты и абсцессы. Чаще всего инфильтраты образуются в правой подвздошной области, около слепой кишки, после операций по поводу деструктивных аппендицитов при наличии выпота, фибринозно-гнойных наложений и вовлечении в процесс близлежащих органов. Способствуют образованию инфильтратов оставшиеся кусочки омертвевших тканей, выпавшее из отростка содержимое, толстые шелковые или кетгутовые лигатуры. Иногда инфильтраты образуются без видимых причин. В таких случаях надо думать о большой вирулентности инфекции, о понижении защитных сил организма.
Послеоперационные инфильтраты появляются через 5—6 дней после операции. У больных с первых дней заметно более тяжелое течение послеоперационного периода: они бледны, боли почти не исчезают, а через три дня становятся довольно сильными, температура повышается до 38—39°, пульс частый, стул задержан. К 5—6-му дню в брюшной полости определяется плотное болезненное образование. Тактика при лечении такая же, как и при аппендикулярных инфильтратах, образующихся до операции: двусторонняя поясничная новокаиновая блокада, антибиотики, холод на живот, покой. В последующем — тепловые процедуры.
Инфильтраты и абсцессы могут локализоваться и в других отделах брюшной полости: в малом тазу, между петлями тонкой кишки, под диафрагмой, под печенью. Довольно нередко инфильтраты образуются в дугласовом пространстве, у женщин и между прямой кишкой и мочевым пузырем у мужчин. Этот карман тазовой брюшины довольно глубокий и узкий, сверху перекрывается петлями тонкой кишки и частично слепой кишкой и сигмовидной, что способствует скоплению и задержке здесь выпота, гноя, а следовательно, и образованию инфильтратов и абсцессов. Чаще всего инфильтраты и абсцессы дугласова пространства образуются при деструктивных аппендицитах и низком положении слепой кишки. В таких случаях экссудат скапливается в тазовом кармане брюшины и становится причиной абсцесса, если не удаляется полностью во время операции. В дугласовом пространстве может отграничиваться гнойный экссудат, образующийся при разлетом или ограниченном перитонитах.
Общее состояние больного ухудшается, нарастает, бледность и слабость, больной заметно худеет, отказывается от пищи. Живот несколько выпячен над лоном или над пупартовой связкой, болезнен. Большие инфильтраты определяются при пальпации живота. Инфильтраты, располагающиеся глубоко в тазу, недоступны пальпации со стороны брюшной стенки, которая в таких случаях имеет обычную форму и может участвовать в дыхании. Большое значение в распознавании воспалительных инфильтратов дугласова пространства имеет исследование пальцем через прямую кишку у мужчин и детей и через влагалище — у женщин.
Определяется написание передней стенки прямой кишки или задней стенки влагалища (заднего свода) и плотный болезненный инфильтрат, который иногда резко деформирует полые органы малого таза (сдавливает их). При абсцедировании инфильтрата обнаруживается участок размягчения — зыбление (флюктуация) (рис. 91).
Аппендэктомия осложнения МЦПК Русаков В.И.
Надо помнить о необходимости пальцевого исследования прямой кишки у всех больных в послеоперационном периоде при необъяснимом повышении температуры, болях в животе и других симптомах, указывающих на неблагополучие со стороны брюшной полости.
Как и у всех больных с нагноительнымн осложнениями в послеоперационном периоде, при инфильтратах и абсцессах дугласова кармана имеются изменения в крови: лейкоцитоз, сдвиг в формуле белой крови влево, ускоренная РОЭ и т. д.
Если своевременно не вмешаться в течение инфильтрата, он абсцедирует, нагноительный процесс будет прогрессировать и может прорваться в брюшную полость — возникает молниеносно протекающий общий гнойный перитонит, заканчивающийся смертью больного. Длительный гнойный процесс, сопровождающийся гектической температурой и тяжелой интоксикацией, вызывает дистрофические изменения в жизненно важных органах, нарушает обменные процессы, что резко снижает защитные реакции организма. Поэтому прорыв гнойника и возникновение тяжелого перитонита является последним звеном в этой трагической ситуации. Даже немедленное распознавание прорыва гнойника в брюшную полость и предпринятая операция оказываются в таких случаях бесполезными — больной погибает в ближайшие часы.
Реже гнойники прорываются наружу через брюшную стенку, в тонкую или толстую кишку, и тогда может наступить выздоровление. Описан случай опорожнения огромного гнойника (выделилось около двух литров гноя) дугласова пространства через фаллопиеву трубу, матку и влагалище, закончившийся выздоровлением больной. Но на такие исходы рассчитывать нельзя. Надо вмешиваться в течение воспалительного процесса вначале консервативным, а затем, при появлении показаний, оперативным методами лечения.
Лечение инфильтратов дугласова кармана такое же, как и инфильтратов другой локализации. К дополнительным мерам относятся: теплые клизмы с фурацилином, клизмы с новокаином, горячие спринцевания у женщин.
К сожалению, инфильтраты дугласова пространства рассасываются редко. Они абсцедируют и требуют хирургического вмешательства. Операцию у мужчин выполняют со стороны прямой кишки, а у женщин — со стороны влагалища. Лучше всего оперировать под наркозом. Широко открывают прямую кишку крючками, тщательно обрабатывают 2%-ным раствором хлорамина и йодом. По средней линии прямой кишки в месте наибольшего выпячивания (там, где определяется размягчение) делают пункцию толстой иглой и, получив гной, по игле тупо разъединяют ткани и опорожняют гнойник. Полость обрабатывают 2%-ным раствором хлорамина и дренируют резиновой или полиэтиленовой трубкой, конец которой выводят через задний проход наружу. Еще лучше ввести две трубки, что позволит 2—3 раза в сутки промывать полость антисептической жидкостью или антибиотиками, к которым чувствительна флора у данного больного. Аналогичную операцию выполняют у женщин, но гиойник вскрывают со стороны влагалища, рассекая задний его свод. Гнойная полость, освобожденная от гнойных масс, уменьшается в размерах и постепенно заживает. Сразу после операции температура падает до нормальных цифр, и буквально на глазах больной поправляется, быстро освобождаясь от всех симптомов бывшего у него гнойного процесса.
Клиническая картина, диагностика и лечение инфильтратов и абсцессов других областей живота аналогичны описанным.
Разница состоит лишь в локализации процесса, что накладывает отпечаток на клиническое течение и выбор метода хирургического, лечения (подхода). Так, поддиафрагмальные абсцессы сопровождаются болезненностью при дыхании, сухим кашлем (симптом Троянова), расширением, выпячиванием и резкой болезненностью нижних межреберий (симптом Крюкова) и требуют при операции специальных подходов, из которых наилучшими надо считать внеплевральные и внебрюшинные. Каждый инфильтрат и абсцесс брюшной полости нужно глубоко изучить и вдумчиво выбрать метод лечения с учетом топографоанатомических данных и индивидуальных особенностей больного.
Перитонит
Самым грозным осложнением после аппендэктомии является перитонит — воспаление брюшины. Перитонит после операции по поводу аппендицита возникает редко и, как правило, у больных с деструктивными формами заболевания. Перитониты после аппендэктомии особенно тревожны. Эта опасность, эта тревога обусловлена тем, что симптомы перитонита появляются у больного, находящегося в послеоперационном периоде. У врача в определенной степени есть основание связывать боли, беспокойство больного и ухудшение состояния с особенностями послеоперационного периода, с неустойчивостью нервнопсихического статуса больного.
Как проявляется перитонит у больных после аппендэктомии? Ведущим симптомом перитонита является боль, которая постепенно усиливается, вместо того, чтобы через 1—2 суток после операции исчезнуть. Боли — постоянные, сильные, заставляющие больного стонать, вести себя беспокойно. Вскоре присоединяется тошнота и повторная, не дающая облегчения, рвота.
Послеоперационный перитонит часто сопровождает икота, что свидетельствует о распространении воспаления на диафрагмальную брюшину. Состояние больного ухудшается, пульс становится частым (не соответствует температуре), заостряются черты лица, язык становится сухим и обложенным коричневатым налетом, стул задержан, газы не отходят, живот вначале напряжен, а затем становится вздутым. При аускультации определяются редкие слабые шумы перистальтики, затем исчезающие вовсе. Отчетливо выражены симптомы раздражения брюшины. Ухудшается картина крови, резко изменяются ее биохимические показатели. Падает суточное количество мочи.
Приведенные симптомы, даже если они слабо выражены, диктуют необходимость немедленного хирургического вмешательства.
Надо делать релапаротомию. Никаких объяснений отказа от хирургического вмешательства при наличии симптомов перитонита быть не может, и если это правило хорошо за¬помнить и прочувствовать, то ошибки в тактике хирурга при лечении перитонитов, как дооперационных, так и послеоперационных, будут встречаться исключительно редко.
Прочие осложнения
В послеоперационном периоде возможны осложнения и со стороны других органов и систем. В весеннее и осеннее время нередко возникают бронхиты и пневмонии. Важнейшим профилактическим средством этих осложнений является лечебная гимнастика, которую надо начинать с первого дня после операции. В первые же часы после операции больному рекомендуют сгибать и разгибать ноги, делать дыхательную гимнастику, поворачиваться на бок. В последующие дни гимнастику проводит методист по специальной схеме и дает задание больным на целый день. Если методиста в отделении нет, занятия лечебной физкультурой поручаются медицинской сестре. Лечебная физкультура у подавляющего большинства больных, даже пожилых и ослабленных, обеспечивая хорошую вентиляцию легких и поддерживая нормальный тонус сердечно-сосудистой системы, предотвращает осложнения со стороны легких.
В наше время легочные осложнения встречаются редко. При появлении их назначают антибиотики, сульфаниламидные препараты, банки, сердечно-сосудистые и отхаркивающие средства, ингаляции. Наибольшие беспокойства вызывают легочные осложнения у пожилых людей. Лечение лучше проводить совместно с терапевтом.
После аппендэктомии может наступить задержка мочи, которая обусловливается рефлекторными влияниями со стороны операционной раны или неумением больного мочиться в лежачем положении. Робкие, стеснительные люди порою не говорят о задержке мочеиспускания и тяжело страдают. Они жалуются на боли внизу живота, ведут себя беспокойно. При объективном исследовании можно обнаружить вздутие живота, резкую болезненность при пальпации, напряжение, мышц и даже симптом Щеткина — Блюмберга. После, эвакуации мочи Вся тревожная симптоматика исчезает, больной успокаивается. Отсюда следует сделать вывод: надо непременно у каждого больного в послеоперационном периоде осведомляться о мочеиспускании. При задержке мочи применяют вначале самые простые методы: теплая грелка на низ живота, нежные мочегонные, уротропин (0,25), орошение наружных половых органов теплой’водой. Хороший эффект дает условнорефлекторное воздействие: больного увозят на каталке в перевязочную и открывают водопроводный кран или в палате тонкой струей льют воду из кувшина в тазик. Журчащая струя, воды оказывает рефлекторное влияние на функцию мочевого пузыря. Иногда для устранения задержки мочи бывает достаточным поднять больного на ноги. Если перечисленные. мероприятия не оказывают эффекта, тогда прибегают к катетеризации мочевого пузыря. Эту процедуру надо проводить в строго асептических условиях.



