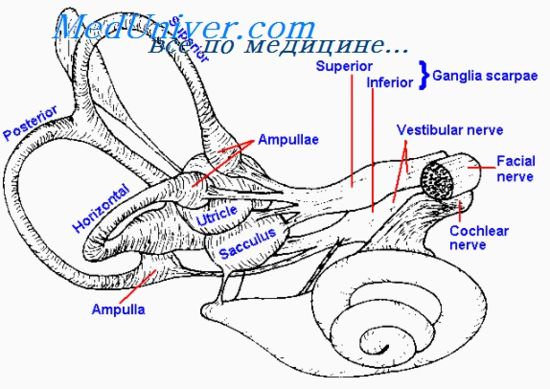
интенция что это в неврологии
Интенция что это в неврологии
КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ ПАЦИЕНТА
БУЗ ВО « Рамонская районная больница»
Аннотация. Статья «Клиническое обследование пациента с головокружением» посвящена актуальной проблеме обследования пациента с жалобами на головокружение с описанием клинической анатомии и физиологии вестибулярной системы, описаны методики проведения обследования наиболее значимых клинических тестов, применяемых для определения уровня поражения вестибулярного анализатора и постановки диагноза.
Ключевые слова: ЦНС – центральная нервная система, ПК – полукружный канал, ППК – передний полукружный канал, ЗПК – задний полукружный канал, ГПК – горизонтальный полукружный канал, ВЯ – вестибулярное ядро, ВОР – вестибулоокулярный рефлекс, SpN – спонтанный нистагм, ЧН – черепной нерв, ДОЗ – динамическая острота зрения, ДППГ – доброкачественное пароксизмальное позиционное головокружение.
Головокружение и расстройство равновесия могут быть проявлением более 80 различных заболеваний, в связи с чем обследование пациентов с подобными жалобами часто оказывается непростой задачей для врача. Первые трудности в диагностике возникают уже при подробном расспросе пациента о его субъективных ощущениях при головокружении.
Головокружение может характеризоваться как неустойчивость или неуверенность при ходьбе, дурнота, ухудшение ориентировки, потемнение в глазах, потеря равновесия, нечеткое видение окружающих предметов, их вращение или смещение в сторону, а также вращение собственного тела относительно окружающей среды и т.д. Столь неопределенное описание жалоб объясняется тем, что функция равновесия опирается на взаимодействие центральной нервной системы (ЦНС) сразу с несколькими сенсорными системами: зрительной, вестибулярной и мышечно-суставной ( проприоцептивной ).
Внешняя информация, поступающая от периферических рецепторов вестибулярного, зрительного и проприоцептивного анализаторов, сопоставляется и интегрируется на уровне ствола мозга, мозжечка, а также теменных и височных отделов коры больших полушарий. Интеграция информации обеспечивает стабилизацию взора, поддержание позы и управление балансом тела при движении человека относительно человека (пространственная ориентация). В связи с этим патология каждой из этих систем порождает самые разнообразные ощущения, которые часто формируются пациентом в одну единственную жалобу – жалобу на головокружение.
Клиническое обследование условно можно разделить на несколько этапов:
1. проведение стато-координаторных и статокинетических проб;
2. исследование глазодвигательной системы;
3. проведение провокационных проб;
4. проведение позиционных тестов;
6. исследование слуха.
Стато-координаторные и статокинетические пробы.
Все представленные ниже пробы можно разделить на две группы. Первая группа основана на анализе вестибулоспинального рефлекса и направлена на выявление поражения периферического отдела вестибулярного анализатора. Вторая группа направлена на выявление поражения центральных отделов вестибулярной системы, в особенности мозжечка. Следует отметить, что диагностическая ценность стато-координаторных и статокинетических проб значительно ниже тестов на глазодвигательные реакции. [7]
Отвлечение внимания в позе Ромберга позволяет отдифференцировать нарушение равновесия психогенного генеза. Пациенты с психогенным головокружением, как правило, демонстрируют в позе Ромберга вычурные чрезмерные отклонения в разные стороны, однако при отвлечении их внимания выполнение пробы значительно улучшается. Используются разные отвлекающие приемы: например, во время выполнения пробы врач может задавать пациенту математические задачи разной сложности, просить определить написанные пальцем цифры или буквы на спине или руке пациента.
Указательные пробы (пальценосовая, пальцепальцевая ).
В ходе проведения этих проб пациента просят попадать указательным пальцем сначала одной, потом другой руки либо в кончик своего носа (пальценосовая проба), либо в палец врача ( пальцепальцевая проба). Сначала оценивается выполнение пробы при открытых глазах, затем при закрытых. При периферическом одностороннем поражении вестибулярного анализатора характерным является гармоничное промахивание обеими руками в сторону пораженного лабиринта. Так, при поражении правого лабиринта в пальцепальцевой пробе будет наблюдаться промахивание правой рукой вправо от мишени и левой рукой вправо от мишени. Для мозжечковой атаксии будут характерны гиперметрия и интенционный тремор, дисгармоничное промахивание одной или двумя руками. [2]
При центральном поражении вестибулярной системы будут отмечаться выраженная атаксия при маршировке, отклонение в разные стороны, иногда падение или поворот в сторону патологического процесса при поражении мозжечка.
Пяточно-коленная проба. Пациенту, лежащему на спине с закрытыми глазами, предлагают высоко поднять одну ногу и затем пяткой этой ноги попасть в колено другой ноги. При поражении мозжечка пациент не может или ему с трудом удается попасть пяткой в колено другой ноги, особенно выполняя пробу ногой, ипсилатеральной пораженному полушарию мозжечка. В том случае, если пятка достигает колена, то предлагается провести ею, слегка касаясь передней поверхности голени, вниз к голеностопному суставу. При этом в случае мозжечковой патологии пятка все время соскальзывает с голени то в одну, то в другую сторону.
Быстрый толчковый тест. Пациент стоит в позе Ромберга с закрытыми глазами. Врач объясняет пациенту, что он будет стоять за ним и неожиданно быстро толкает его. Пациент при этом должен восстановить равновесие, а врач наблюдает за пациентом и страхует его от падения. Существуют два типа нормальной постуральной реакции: пациент наклоняется вперед или делает шаг назад или вперед, быстро восстанавливая равновесие. Постуральные реакции при поражении мозжечка и пресбиатаксии (возрастном изменении вестибулярной системы) могут быть замедленными и плохо координированными. Например, при толчке назад пациент может отклоняться назад, опираясь на обе пятки, не предпринимая никаких дополнительных движений для сохранения равновесия, вплоть до падения. Для предупреждения падения в таких случаях врач должен вовремя подхватить пациента, помочь ему восстановить равновесие.
Ходьба по прямой линии. Пациента просят сделать пять шагов по прямой линии вперед и назад обычной привычной ходьбой. Сначала тест выполняется с открытыми глазами, затем с закрытыми. При нарушении функции вестибулярного анализатора пациент отклоняется в сторону пораженного лабиринта. «Театральная», вычурная или осторожная походка в отсутствие других объективных отклонений позволяет заподозрить психогенное расстройство. Если пациент идет, широко расставляя ноги, испытывая выраженное затруднение, отклоняясь в разные стороны, особенно с закрытыми глазами, это может указывать на двустороннее выпадение вестибулярной функции (двустороннюю вестибулопатию ) или поражение мозжечка. [1,2]
Тандемная ходьба. Пациенту предлагают пройти по одной линии, последовательно приставляя пятку одной ноги к носку другой. Тест позволяет выявить легкую мозжечковую атаксию, при которой у пациента не получается пройти по прямой описанным образом. [3]
Исследование глазодвигательной системы.
Оценка наклона головы и положения глаз при взгляде прямо.
Оценка наклона головы и положения глаз при взгляде прямо ( ocular tilt reaction ) проводится путем определения положения головы относительно правого и левого плеча. Причиной патологического наклона головы у пациента с головокружением может быть косоглазие, проявляющееся в смещении визуальной оси одного глаза выше точки фиксации взгляда, что вызывает диплопию по вертикальной оси. Именно для уменьшения диплопии пациент наклоняет голову вбок. Такое косоглазие может быть следствием пареза верхней косой мышцы глаза или паралича блокового нерва, что вызывает наклон головы в здоровую сторону. Во всех остальных случаях такой патологический наклон головы получил название косая девиация ( skew deviation ).
При острой односторонней периферической вестибулопатии наклон головы наблюдается в сторону поражения, что происходит в результате нарушения афферентной импульсации от отолитовых рецепторов пораженной стороны и возникновения асимметрии между ВЯ. При косой девиации вследствие поражения центральных отделов наклон головы может быть как в сторону очага поражения (при очаге в продолговатом мозге), так и в сторону, противоположную очагу поражения (при очаге в области моста и среднего мозга).
Тесты, направленные на исследование глазодвигательных реакций, обладают наибольшей диагностической значимостью в отношении исследования системы равновесия. В некоторых случаях они обладают даже большей чувствительностью, чем магнитно-резонансная томография, не говоря уже о том, что в большинстве случаев позволяют отдифференцировать поражение центральных и периферических отделов вестибулярной системы.
Исследование спонтанного нистагма ( SpN ) при взгляде прямо и при отведении взора. SpN — это непроизвольные колебания глаз, состоящие из быстрой и медленной фаз. SpN является результатом асимметрии, возникающей между вестибулярными ядрами с двух сторон.
Центральный SpN наблюдается при наличии патологического очага в различных отделах ЦНС, участвующих в поддержании равновесия и глазодвигательных реакциях (мозжечок, медиальный продольный пучок, структуры ретикулярной формации и др.), при сохранной функции обоих вестибулярных анализаторов.
В некоторых случаях после возвращения глаз в центральное положение после отведения взора в сторону может регистрироваться непродолжительный рикошетный нистагм.
Таблица 1. Отличие физиологического установочного нистагма от патологического взориндуцированного нистагма.
Интенция что это в неврологии
Как известно, термином «тонус» обозначают состояние длительного укорочения или напряжения мышц, которое возникает и поддерживается рефлекторно и отличается малой утомляемостью и большой экономичностью (Е. К. Жуков). Наиболее простой пробой для определения тонуса мышц является наблюдение за состоянием вытянутых рук при закрытых глазах.
При этом опускание правой и левой руки должно происходить более или менее равномерно. Водак и Фишер указали, что если произвести раздражение вестибулярного аппарата, то в одной руке появится ощущение тяжести и она опустится вниз, тогда как другая рука поднимется вверх; для пробы Водак—Фишера характерно непостоянство результатов, так как мышечный тонус зависит от ряда других экстралабиринтных факторов.
Поэтому исследование нарушения мышечного тонуса в практических целях пока не имеет широкого распространения.
Пальце-носовая проба
Степень промахивания может быть измерена путем отсчета делений, нанесенных на линейку, расположенную перед больным (Барани); деления линейки отстоят друг от друга на расстоянии 5 см. Различают спонтанное и реактивное промахивание; реактивное промахивание, наступающее после раздражения лабиринта, направлено в сторопу медленного компонента нистагма; если же имеется нарушение преддверно-мозжечкового пути, то указанное направление реактивного промахивания изменяется; при заболеваниях лабиринта, мозжечка может наблюдаться спонтанное промахивание.
Калорическая проба
Эта проба широко применяется для исследования функции ушного лабиринта. Впервые она была предложена в 1904 г. Барани, хотя и до этого было известно, что после вливания в слуховой проход 10—15 мл холодной (температуры 17—18°) воды может возникнуть головокружение, рвота, неуверенная походка. Реакция на калоризацию состоит в том, что при охлаждении, например, правого наружного слухового прохода через некоторый период времени (латентный период), возникает лабиринтный нистагм, быстрый компонент которого направлен влево, а медленный— вправо; если после калоризации холодной водой предложить исследуемому коснуться указательным пальцем правой руки кончика носа, то будет промахивание вправо, т. е. в сторону медленного компонента нистагма.
Если же в правый слуховой проход вливать горячую воду (температуры 38—40°), то быстрый компонент лабиринтного нистагма будет направлен вправо, а медленный компонент—влево; промахивание после калоризации правого уха горячей водой будет происходить влево. Таким образом, независимо от того, производится ли калорическая реакция холодной или теплой водой, промахивание наступает в сторону медленного компонента нистагма.
Различают два варианта калорической пробы: 1) применение большого количества (80—100 мл) воды, 2) вливание небольшого количества (5 мл) воды—способ Кобрака (Kobrak). Техника получения калорического нистагма при использовании большого количества воды состоит в следующем. При помощи отокалориметра Брюшшгса или ушного шприца емкостью 80—100 мл, который наполняют кипяченой водой температуры 17—18°, после оттягивания ушной раковины исследуемого кверху и кзади для того, чтобы выпрямить слуховой проход, медленно вливают воду по задней стенке слухового прохода; вода стекает в почкообразный тазик, который исследуемый держит у ушной раковины.
Критерием степени возбудимости ушного лабиринта при калорической реакции служит количество воды, потребовавшееся для получения нистагма, и продолжительность последнего, а также длительность латентного периода; у большинства здоровых людей для получения калорического нистагма требуется 60—70 мл воды температуры 17—18°; однако колебания могут наблюдаться в довольно больших пределах (например, от 20 до 300 мл). Длительность нистагма обычно 50—60 секунд.
Пароксизмальные дискинезии: дифференциальный диагноз с эпилепсиями
Пароксизмальные дискинезии — это неврологические состояния с разнообразной клинической картиной, характеризующиеся внезапными атаками патологической непроизвольной двигательной активности (т. е. сопровождающиеся приступами гиперкинезов) в мышцах конечнос
Пароксизмальные дискинезии — это неврологические состояния с разнообразной клинической картиной, характеризующиеся внезапными атаками патологической непроизвольной двигательной активности (т. е. сопровождающиеся приступами гиперкинезов) в мышцах конечностей, туловища, лица, шеи [3]. Приступы гиперкинезов мы называем здесь «атаками гиперкинезов», чтобы не смешивать с термином «эпилептические приступы».
Уместность термина «пароксизмальные» обусловлена тем, что гиперкинезы внезапно появляются и также внезапно исчезают, принимая форму атак. Между атаками гиперкинезов двигательная сфера и поведение человека в целом остаются совершенно нормальными. Атаки гиперкинезов могут проявляться непроизвольными быстрыми нерегулярными подергиваниями (хореей); медленными змееподобными или червеобразными движениями, плавно перетекающими от одних мышц к другим (атетозом); повышением мышечного тонуса с повторными выкручивающими движениями и патологическими позами (дистонией); неконтролируемыми круговыми движениями в одной или нескольких конечностях (баллизмом) или любым сочетанием перечисленных гиперкинезов.
Пароксизмальные дискинезии делят на пароксизмальную кинезигенную дискинезию (ПКД) и пароксизмальную некинезигенную дискинезию (ПНКД). Атаки гиперкинезов при ПКД развиваются в результате провоцирующих факторов (триггеров), которые действуют неожиданно и внезапно. Напротив, при ПНКД атаки происходят спонтанно в состоянии покоя или прерывают повседневную двигательную активность; их выраженность усиливают алкоголь, кофе, стресс, бурные эмоции и т. д. [1]. Отдельно выделяют два вида пароксизмальных дискинезий: провоцирующиеся длительной или чрезмерной физической нагрузкой (ПКФН) и провоцирующиеся сном (гипногенная дискинезия — ПГД).
Пароксизмальные дискинезии характеризуются в зависимости от продолжительности атак (атаки бывают непродолжительными — менее 5 мин или длительными — более 5 мин), могут носить семейный характер, развиваться вследствие неясных причин (спорадические формы) или вторично, на фоне какого-либо заболевания (симптоматические формы).
ПКД раньше назывались пароксизмальным хореоатетозом, но современный термин более корректен, поскольку при ПКД развивается не только хореоатетоз, но и другие виды гиперкинезов. У многих пациентов с ПКД заболевание является идиопатическим (т. е. семейным или спорадическим), симптомы манифестируют до 20 лет, особенно часто — до 10 лет. В целом возраст дебюта варьирует от 6 мес до 40 лет. По литературным данным, мальчики болеют чаще девочек, но точная распространенность неизвестна из-за того, что заболевание встречается крайне редко.
Транзиторные атаки гиперкинезов при ПКД на ранних стадиях затрагивают мышцы рук и ног, но по мере течения заболевания, гиперкинезы охватывают также мышцы лица, шеи и туловища. Атаки могут быть односторонними или двусторонними, однако характерной является их несимметричность даже при билатеральном характере. Непроизвольное сокращение лицевых или оромандибулярных мышц проявляется гримасничаньем, нечеткостью речи (дизартрия) и даже мутизмом. Атаки никогда не сопровождаются изменением сознания. Гиперкинез, возникающий в ногах или туловище, приводит к внезапному падению и зачастую многочисленным травмам. Кроме внезапных двигательных атак, появляются автоматизмы — зевание, одышка, эхолалии, эхопраксии. Атаки учащаются под действием внешних факторов.
У большинства пациентов с ПКД атаки отмечаются днем. Их частота различна — от 1 в месяц или несколько месяцев до 100 ежедневно. В начале каждой атаки у некоторых пациентов возникают ощущения-предвестники (покалывание, жжение и другие парестезии; головокружение; мышечный спазм). После этого, как правило, развивается гиперкинез на том же участке тела.
Частота атак при ПКД с возрастом уменьшается. У большинства пациентов с ПКД атаки короткие — от нескольких секунд до 5 мин. Реже атаки гиперкинезов длятся несколько часов. ПКД с длительными и редкими атаками дебютируют в более позднем возрасте. Продолжительность атак может меняться. Приведем пример.
Девочка, П. К., 6 лет. Диагноз: аутосомно-рецессивная роландическая эпилепсия. Пароксизмальная дискинезия. Жалобы: пароксизмы гиперкинезов в левых конечностях и левой половине лица. Анамнез жизни: наследственность отягощена: по линии матери (у бабушки три двойни, недоношенность, выкидыши). Ребенок от первой беременности, протекавшей на фоне угрозы прерывания на ранних сроках, в 4 мес — кровянистые выделения (стационарное лечение), на фоне повторных острых респираторных вирусных инфекций (ОРВИ); первые срочные стремительные роды. Закричала сразу. Выписана на 7-е сутки. На естественном вскармливании до 1,5 мес. Вес набирала хорошо. Психомоторное развитие: голову держит — к 3 мес, сидит — к 7 мес, ходит — к 11 мес. Говорит соответственно возрасту.
Анамнез заболевания: в возрасте 1 года при каждом пробуждении появились подергивания левой ногой (несинхронные, иногда вращательные движения), через 2–3 мес подергивания стали возникать одновременно в ноге и руке, спустя несколько месяцев присоединились подергивания в лице с той же стороны. В 1,5 года поставлен диагноз — эписиндром, левосторонние джексоновские судороги. Назначены глюферал, затем конвульсофин, депакин, бензонал в виде моно- и политерапии (до трех препаратов одновременно) — без эффекта. На фоне лечения частота атак сохранялась от 1 до 15 в сутки, они возникали не только при пробуждении, но и во время бодрствования (на провокацию эмоциональной и физической нагрузкой); во время сна в фазe дремоты, перед пробуждением. Максимальная длительность до 30 с. Сознания не теряла. Атаки предчувствует.
В неврологическом статусе — очаговой симптоматики не выявлено.
Видеоэлектроэнцефалография (видео-ЭЭГ): фоновая ЭЭГ при закрытых глазах в затылочных отделах представлена гиперсинхронной альфа-активностью, амплитудой 150–200 мкВ, частотой 8 Гц. При проведении фотостимуляции частотой 18 Гц отмечаются генерализованные вспышки комплексов «пик-волна», не сопровождающиеся клиническими паттернами эпилептического припадка. Длительность вспышки — 1–3 с. На ЭЭГ сна зарегистрированы 1–3-я стадии сна. В 1–2-й стадиях регистрируются двухфазные острые волны, локализующиеся в центральной области с амплитудным преобладанием справа. Во сне также зарегистрированы генерализованные вспышки эпилептического характера, не сопровождающиеся клиническими проявлениями. При пробуждении и в состоянии бодрствования зафиксированы два эпизода движений в левой руке в виде хореоатетоза. Моторный феномен при пробуждении не сопровождался изменениями биоэлектрической активности (БЭА). Второй феномен совпал со вспышкой генерализованной эпилептической активности. Заключение: при видео-ЭЭГ-мониторинге выявлено два типа патологической активности: 1) локальные изменения в центральной области, которые могут быть характерны для роландической эпилепсии; 2) генерализованная эпилептическая активность. Двигательные феномены носили характер гиперкинезов (хореоатетоз) и, вероятно, не являются эпилептическими приступами.
Результаты обследования: биохимический анализ крови, электрокардиограмма (ЭКГ), ультразвуковое исследование (УЗИ) внутренних органов: без особенностей. Магнитно-резонансная томография (МРТ) головного мозга — без патологии. Офтальмолог: без изменений. Психолог: психологическое развитие соответствует возрастной норме. Обследована в лаборатории наследственных болезней обмена веществ медико-генетического центра РАМН: исключены GM1-ганглиозидозы, нейрональный цероидный липофусциноз 1 и 2, митохондриальные заболевания, болезнь Вильсона–Коновалова.
На фоне отмены противосудорожной терапии (карбамазепин, барбитураты) изменения частоты приступов не произошло. Введен наком. Приступы хореоатетоза в левых конечностях сохранялись с частотой 5–11 раз в сутки, в дневное и ночное время, периодически были связаны с движениями и эмоциональной нагрузкой (табл. 1). После выписки частота приступов снизилась. Спустя 6 мес проведена коррекция терапии (увеличение дозы накома, фризиума), приступы прекратились. В течение 1 мес приступов не было, затем они вновь возобновились, в основном в утренние часы, в связи с пробуждением, реже во время бодрствования.
 |
| Таблица 1. Дневник эпизодов в течение одного дня |
ЭЭГ на фоне терапии в катамнезе: отмечается положительная динамика в виде снижения представленности диффузных эпилептиформных разрядов, снижения амплитуды региональных центрально-вертексных разрядов, а также их урежения во время бодрствования.
ПНКД. Прежнее название — «пароксизмальный дистонический хореоатетоз». ПНКД чаще манифестирует до 20 лет, но возраст дебюта крайне вариабелен. Чаще болеют мальчики. Атаки характеризуются наличием любых гиперкинезов (хореи, атетоза, дистонии, баллизма). Необходимо подчеркнуть, что они никогда не сопровождаются нарушением сознания. Атаки бывают столь тяжелыми, что вызывают внезапное падение или нарушение походки и других видов двигательной активности, обусловливая тяжесть заболевания. Атаки при ПНКД развиваются внезапно, без каких-либо специфических триггеров, что отличает их от ПКД. Тяжесть атак может усугубляться при испуге, волнении, возбуждении, радости, охлаждении или перегревании, употреблении алкоголя, кофе, чая, шоколада и т. д. Частота атак ПНКД значительно реже, чем при ПКД, 2–3 раза в месяц; однако иногда они развиваются более 100 раз в день. Атакам предшествуют предвестники в виде необычных ощущений (покалывание, разливающееся тепло и др.), мышечное напряжение. Атаки при ПНКД длятся от 5 мин до нескольких дней. По длительности их подразделяют на короткие (менее 5 мин) и длительные (более 5 мин). С возрастом длительность атак постепенно уменьшается.
ПКФН — редкая форма пароксизмальных дискинезий, при которых атаки провоцируются длительной или чрезмерной физической нагрузкой (прежнее название — «промежуточная пароксизмальная дискинезия»).
У пациентов с идиопатической (семейной или спорадической) формой заболевание дебютирует в детском возрасте. Лишь при вторичных (симптоматических) формах возраст дебюта увеличивается до 30 лет. Чаще болеют девочки.
ПКФН характеризуется прежде всего внезапными транзиторными дистоническими атаками, проявляющимися непроизвольным повторным сокращением мышц с формированием патологических поз (часто болезненных). У некоторых пациентов атаки дистонии проявляются хореоатетозом. Атаки возникают на фоне сильной или длительной физической нагрузки (бег, прогулки на большие расстояния), иногда ПКФН провоцируются пассивными движениями в пораженных конечностях, усиливаются под действием внешних факторов. Атаки в основном возникают в ногах, но иногда, особенно при длительных эпизодах, вовлекаются мышцы лица, шеи, туловища. Как правило, поражаются симметричные части тела (билатеральные атаки), но бывают и асимметричные. Ощущений-предвестников при ПКФН не отмечено. Частота атак составляет 1–5 в месяц. Описаны случаи, когда атаки происходят 1–2 раза в день. Продолжительность атак — от 5 до 30 мин, реже менее 2 мин. Длительность атак уменьшается с возрастом, в целом они продолжаются от нескольких секунд (у взрослых) до нескольких дней (у детей). Приведем второй пример.
Девочка, К. Д., 9 лет. Диагноз: пароксизмальная кинезигенная дискинезия. Симптоматическая эпилепсия. Детский церебральный паралич (ДЦП), спастико-гиперкинетическая форма. Жалобы: отставание в психомоторном развитии, периодические приступы червеобразных насильственных движений, длящиеся от нескольких часов до суток. Анамнез жизни: ребенок от молодых здоровых родителей, первых преждевременных родов на 36-й неделе. При рождении вес — 3,0 кг, рост — 50 см. Развитие с задержкой психомоторных навыков. В 8 мес поставлен диагноз ДЦП. Систематически получает восстановительную терапию. Наследственность не отягощена.
Анамнез заболевания: в возрасте 7 лет на фоне ОРВИ развилась первая атака гиперкинезов в виде хореоатетоза, продолжавшаяся 3 сут. Из-за тяжести состояния (дыхательная аритмия, непрекращающиеся гиперкинезы) ребенок находился в отделении реанимации. На фоне терапии (тизерцин, финлепсин, депакин, циклодол) гиперкинезы начали ослабевать к концу 3-х суток и затем прекратились. Двигательная активность полностью восстановилась. Через 2–3 нед — повторная атака хореоатетоза, продолжительностью около 10 мин, менее тяжелая, без утраты сознания. Затем атаки гиперкинезов, продолжительностью несколько часов, повторялись 1 раз в месяц.
Неврологический статус: легкое расходящееся косоглазие, слабость конвергенции слева. Девиация языка вправо. Походка спастико-паретическая с пропульсией. Гемиатрофия конечностей справа. Мышечный тонус повышен по спастическому типу, с элементами пластики. Сухожильные и периостальные рефлексы повышены с расширением зон, выраженнее справа. Двусторонний клонус стоп. Патологические стопные рефлексы с обеих сторон. В позе Ромберга по тяжести состояния не исследована. Координаторные пробы выполняет с интенцией и дисметрией слева. Расстройств чувствительности не выявлено. Дистонические атаки в ответ на эмоциональную или физическую провокацию.
Результаты обследования. ЭКГ: без патологии. Биохимический анализ крови: без патологии. Офтальмолог: передний отрезок, преломляющие среды, глазное дно — без изменений. Нейропсихолог: дефицит кинестетической организации движений и речи, а также модально-специфические нарушения слухоречевой памяти и слабость предметного зрительного гнозиса. ЭЭГ-мониторинг дневного сна: в левой центрально-теменной области регистрируются единичные монофазные острые волны, частотой 1–2 в секунду, с последующим периодом учащения острых волн до 5 в секунду и появлением в их ряду отдельных комплексов «пик-волна». С учетом данных обследования атаки были расценены как приступы симптоматической эпилепсии; назначен депакин (600 мг/сут). На фоне депакина в течении 6 мес отмечалось полное отсутствие атак. На фоне острого ринофарингита появились гиперкинезы, усиливающиеся по интенсивности, частоте и амплитуде в течение 2 сут. Введение диазепама, затем аминазина не позволяли контролировать атаки гиперкинезов, которые повторялись каждые 5–10 мин и носили «статусный» характер, в связи с чем ребенок переведен в отделение реанимации. В отделении реанимации в связи с некупирующимися дистоническими атаками (баллизм, хореоатетоз) было принято решение о введение тиопентала, миорелаксантов, искусственной вентиляции легких (ИВЛ) по жизненным показаниям. Течение ОРВИ осложнилось явлениями верхнедолевой пневмонии. На фоне введения тиапридала внутривенно в дозе 300 мг/сут, в течение 5 дней дистонические атаки сохранялись. На 6-е сутки внутривенно введен аминазин 1,0 мл. Гиперкинезы продолжались. Внутривенное введение депакина, диазепама, натрия оксибутирата прекращали гиперкинезы на непродолжительное время. На 8– 10-е сутки проведена пульс-терапия метилпреднизолоном в дозе 400 мг/сут без эффекта. На 11-е сутки применили наком 1/8 таблетки (утром). Лечение в течениие 4 дней без эффекта. На 15-е сутки перорально назначены клоназепам — до 1,5 мг/сут, топамакс — 50 мг/сут, финлепсин — 300 мг/сут — без эффекта. На фоне временного прекращения инфузий тиопентала в течение 2 ч хореоатетоз сохранялся. Ребенок находился в сознании, реагировал на осмотр. Прекратить инфузии тиопентала не удавалось. На 15-е сутки к тиапридалу в дозе 600 мг/сут добавлен обзидан в дозе 0,5 мг/сут (на физрастворе 20,0 — через инфузомат), на следующий день проведена коррекция дозы обзидана — 0,7 мг/сут на физрастворе 20,0 (1 мл/ч) с отчетливым положительным эффектом в виде урежения гиперкинезов, появления «светлых промежутков». На 17-е сутки сохранялись лишь постоянные миоклонии конечностей и плечевого пояса. Доза обзидана доведена до 1 мг/сут. ЭЭГ-мониторинг в отделении реанимации: диффузные функционально-органические нарушения БЭА головного мозга. Данных, свидетельствующих о наличии региональной, генерализованной, диффузной эпилептиформной активности, нет. Зарегистрированные в ходе исследования многочисленные миоклонии, с учетом клинико-электроэнцефалографических коррелятов, расценивались как миоклонус неэпилептического генеза. В результате МРТ головного мозга выявлены: базально-височная атрофия слева, вторичное расширение базальных субарахноидальных пространств в данной области до степени кисты; диффузная корково-подкорковая субатрофия, реализованная диффузным расширением субарахноидальных пространств конвекситальных отделов коры и реактивным асимметричным, преимущественно правосторонним расширением боковых желудочков. Обследована генетиком: исключены GM1- и GM2-ганглиозидозы, NARP (нейропатия, атаксия, пигментный ретинит), органические ацидурии и аминоацидопатии, митохондриальные болезни, болезнь Вильсона–Коновалова, болезнь Галлевордена–Шпатца. На фоне терапии (тиопридал, обзидан, депакин) был прекращен тиопенталовый наркоз, гиперкинезы редуцировались. В целом длительность атаки составила 17 суток. В стабильном состоянии пациентка переведена из реанимации в отделение психоневрологии, где получала депакин — 600 мг/сут, анаприлин — 10 мг/сут, ноотропил — 600 мг 2 раза в сутки, тиапридал — 100 мг/сут. На фоне однократного снижения дозы тиапридала до 3,3 мг в утренний прием отмечалось усиление гиперкинезов. К моменту выписки из стационара неврологический статус ребенка не отличался от состояния при поступлении. Сохранялись небольшие дистонические атаки на провокацию. Наблюдение в катамнезе составило 3 года.
ПГД — редкий вариант болезни, характеризующийся транзиторными атаками непроизвольных движений во время NREM-фазы сна (фаза медленного сна). Изредка атакам ПГД предшествуют специфические ощущения-предвестники. Атаки часто связаны с периодами пробуждения (arousal); происходят во сне, при этом глаза больного открыты, а в конечностях и туловище возникают гиперкинезы. Иногда атаки сопровождаются вокализациями, нарушением дыхательного ритма, тахикардией. Затем продолжается нормальный сон, сами атаки полностью амнезируются. Тяжесть атак усугубляется под воздействием внешних факторов [4].
Идиопатические варианты дебютируют в детстве, причем семейные формы раньше, чем спорадические. Возраст дебюта варьирует от 2 до 23 лет — при семейных случаях и от 3 до 47 лет — при спорадических. Частота атак обычно составляет 4–5 раз в год, но иногда она возрастает до 4–5 раз за ночь. Атаки обычно короткие — от 20–50 с до 2 мин.
У некоторых пациентов наряду с ночными атаками отмечаются атаки в период бодрствования, кинезигенные или некинезигенные. Кроме того, при семейных вариантах у разных членов семьи могут отмечаться разные формы пароксизмальных дискинезий. Приведем еще один пример.
Ребенок, И. О., 6 лет. Диагноз: ДЦП, левосторонний гемипарез. Роландическая эпилепсия. Пароксизмальная дискинезия. Жалобы при поступлении на эпизоды «потягиваний» во время сна при перемене положения тела (тоническое напряжение в мышцах шеи и спины с последующим разгибанием туловища и запрокидыванием головы). Пароксизмы сопровождаются прекращением дыхания, вегетативными симптомами в виде похолодания кожи, оперкулярными автоматизмами (причмокивания). В утренние часы после ночных пароксизмов вялый, неловкий, спотыкается. Частота пароксизмов — 1 раз в месяц.
Из анамнеза: родители здоровы, наследственность не отягощена. Ребенок от 4-й беременности, характеризующейся патологическим течением (на фоне хронического гайморита, отита, угрозы прерывания с отслойкой плаценты во II триместре, гипотиреоза, резус конфликта), со стационарным лечением (гормональные препараты); вторых преждевременных родов на
34-й неделе путем экстренного кесарева сечения. Вес при рождении 2,7 кг, рост 52 см. Ребенок родился в тяжелой асфиксии, 7 дней находился на ИВЛ, перенес пневмонию. В связи с гемолитической болезнью новорожденных однократно проводилось заменное переливание крови. По данным нейросонографии, в период новорожденности отмечалось кровоизлияние в боковые желудочки мозга с исходом в перивентрикулярную лейкомаляцию. С рождения наблюдается у невролога. С 2 лет отмечаются ночные приступы в виде болей в животе, позывов на дефекацию, сопровождающихся перекосом лица и оперкулярными движениями в течение получаса, с последующим постприступным сном. С 3 лет приступы видоизменились (простые фокальные моторные в виде клонических судорог в левой верхней конечности продолжительностью 15 мин с последующим сном). Был назначен финлепсин ретард — 300 мг/сут, после чего появились ночные «потягивания» при перемене положения тела во сне. На фоне введения и увеличения дозы депакина хроно до 1000 мг/сут «потягивания» стали реже. В связи с развитием тромбоцитопении доза депакина хроно была снижена до 750 мг/сут и увеличена доза финлепсина до 400 мг/сут. В 4 года на фоне герпетического стоматита развились генерализованные тонико-клонические приступы с потерей сознания, частота приступов — 5 раз за ночь.
Неврологический статус: Сходящееся косоглазие. Мышечный тонус повышен по спастическому типу, сухожильные рефлексы высокие — S > D, патологические стопные симптомы. Гипотрофия мышц левых конечностей, больше в ноге. Плосковальгусная установка левой стопы, ретракция в левом голеностопном суставе. Ретракция в левом локтевом суставе с ротацией предплечья. Расторможен, эйфоричен, снижено чувство дистанции. Речь фразовая.
Проведено обследование: биохимический анализ крови, ЭКГ, УЗИ внутренних органов без патологии. По данным МРТ головного мозга: локальные атрофические, мультифокальные мелкоочаговые кистозно-глиозные изменения правой лобно-теменной области. Психолог: интеллектуальное развитие не соответствует возрастному уровню. Окулист: патологии не выявлено. ЭЭГ: умеренные функционально-органические изменения. Региональная эпилептиформная активность в правой центральной области, по морфологии схожая с роландической. Видео-ЭЭГ-мониторинг сна: выраженные изменения БЭА, выражающейся в задержке формирования основных ритмов, стойкой эпилептиформной активности в лобных отделах правого полушария головного мозга, усиливающейся во сне. Иктальная ЭЭГ характерна для пароксизмов эпилептической природы; вероятная локализация фокуса эпиактивности в дополнительной моторной зоне лобной доли правого полушария. Нельзя полностью исключить наличие ночной пароксизмальной дистонии.
Получает терапию: депакин хроно — 500 мг/сут, финлепсин ретард — 200 мг/сут, мидокалм 0,05 — 1 таблетка 3 раза в сутки, фенибут 0,25 — 1/2 таблетки на ночь, наком — 1/4 таблетки утром. На фоне лечения эпилептических приступов не наблюдается, сохраняются редкие дистонические атаки во сне.
Генетика пароксизмальных дискинезий представлена в таблице 2. Следует заметить, что в нашей стране генетическая диагностика пароксизмальных дискинезий пока не проводится. Истинная частота пароксизмальных дискинезий в общей популяции неизвестна, поскольку обычно эти состояния ошибочно диагностируются как другие заболевания. Упоминавшиеся выше пациенты долгое время наблюдались с диагнозом эпилепсии (та или иная форма) и длительно получали антиэпилептическую терапию, которая оказывала разное действие на атаки гиперкинезов. Этиология вторичных пароксизмальных дискинезий включает рассеянный склероз, перинатальные поражения головного мозга и ДЦП, психогении, черепно-мозговые травмы, энцефалиты, опухоли, патологию щитовидной железы и болезнь Фара, дисгенезии головного мозга, инсульты, сахарный диабет и др. В данном случае представлены истории болезни двоих детей с ДЦП (пароксизмальная дискинезия является симптоматической) [6].
Ведущим звеном патогенеза исследователи признают дисфункцию базальных ганглиев. У некоторых пациентов при проведении позитронно-эмиссионной томографии (ПЭТ) и однофотонной эмиссионной компьютерной томографии (СПЕКТ) выявлены изменения в обмене катехоламинов. Кроме того, у ряда пациентов эффективными оказались препараты леводопы (предшественник нейромедиаторов дофаминового ряда) или нейролептики (антагонисты дофамина). В исследованиях на животных при ПГД повышение активности главного тормозного нейромедиатора — γ-аминомасляной кислоты (ГАМК) уменьшает тяжесть и частоту атак. Известно, что ГАМКергическим действием обладают антиконвульсанты — фенобарбитал, вальпроаты, бензодиазепины. При клинических наблюдениях у пациентов с ПГД отмечалась эффективность антиконвульсантов, а в случаях ПНКД течение заболевания смягчалось при применении лишь вальпроатов и фенобарбитала. Это доказывает, что в основе форм пароксизмальных дискинезий лежат разные механизмы. Однако более детальных исследований их патогенеза до настоящего времени не проводилось.
Морфологический субстрат пароксизмальных дискинезий неизвестен. Поскольку участок 2 хромосомы (2q33–q35), поврежденный при пароксизмальных дискинезиях, содержит гены каналов мембраны, существует точка зрения, что они являются «каналопатиями», т. е. возникают в результате аномальной работы электрических каналов цитоплазматической мембраны [2]. Нарушение работы каналов приводят к изменениям концентраций ионов в клетке и внеклеточном пространстве. Мутации тех же генов обнаружены при некоторых других каналопатиях, например семейном гипер- или гипокалиемическом параличе, пароксизмальной атаксии.
Диагностика пароксизмальных дискинезий основана на клинических симптомах (продолжительность и частота атак, «провоцирующие» факторы; наличие сходных проявлений у родственников). Следует провести лабораторные анализы, ЭЭГ (желательно — мониторинг во время атаки гиперкинезов), МРТ — все это позволит исключить болезни со сходной клиникой, а также выявить текущие заболевания, при которых пароксизмальная дискинезия является вторичной. Для идиопатических пароксизмальных дискинезий не характерны изменения на МРТ или компьютерной томограмме. Остается открытым вопрос, являются ли пароксизмальные дискинезии эпилепсиями. Ряд исследователей относят пароксизмальные дискинезии к эпилепсиям, основываясь на клинических проявлениях (пароксизмальность, предвестники, эффект от антиэпилептических препаратов). Другие авторы указывают на то, что в период атаки нет изменений на ЭЭГ, отсутствуют изменения сознания и поведения после приступа. Описаны случаи регистрации у пациентов с пароксизмальными дискинезиями неспецифических патологических паттернов на ЭЭГ и «сосуществования» у одного пациента пароксизмальной дискинезии и эпилепсии [2, 4]. Особенно трудно отличить ночные атаки ПГК от ночных лобных приступов при эпилепсии, тем более что в обоих случаях эффективны антиэпилептические препараты. Единственный метод, позволяющий правильно установить диагноз, — ночной видео-ЭЭГ-мониторинг, который во время ночных атак гипногенной пароксизмальной дистонии не выявляет эпилептиформной активности [1]. Алгоритм дифференциальной диагностики представлен на рисунке. С нашей точки зрения, пароксизмальные дискинезии не являются эпилепсиями по нескольким причинам:
Лечение ПД очень сложно. Единые рекомендации по терапии не разработаны. По нашему мнению, трудность подбора терапии связана с выраженными колебаниями эндогенных катехоламинов в приступном и межприступном периодах. Возможно, поэтому для купирования атак гиперкинезов (в остром состоянии) лучше назначать нейролептики (препарат выбора — тиапридал), а для профилактики атак — комбинацию накома и антиэпилептического препарата (депакин/фризиум).
В то же время данную схему нельзя рассматривать в качестве «жесткой» рекомендации для каждого пациента, так как в некоторых случаях эффективны и другие препараты (финлепсин, пропранолол, высокие дозы пирацетама и др.). Безусловно, следует учитывать и вероятность возникновения побочных эффектов в результате лечения, поскольку атаки регрессируют с возрастом.
Литература
М. Ю. Бобылова
Е. С. Ильина, кандидат медицинских наук
С. В. Пилия
М. Б. Миронов, кандидат медицинских наук
И. А. Васильева
А. А. Холин, кандидат медицинских наук
С. В. Михайлова, кандидат медицинских наук
А. С. Петрухин, доктор медицинских наук, профессор
РГМУ, РДКБ Росздрава РФ, Москва