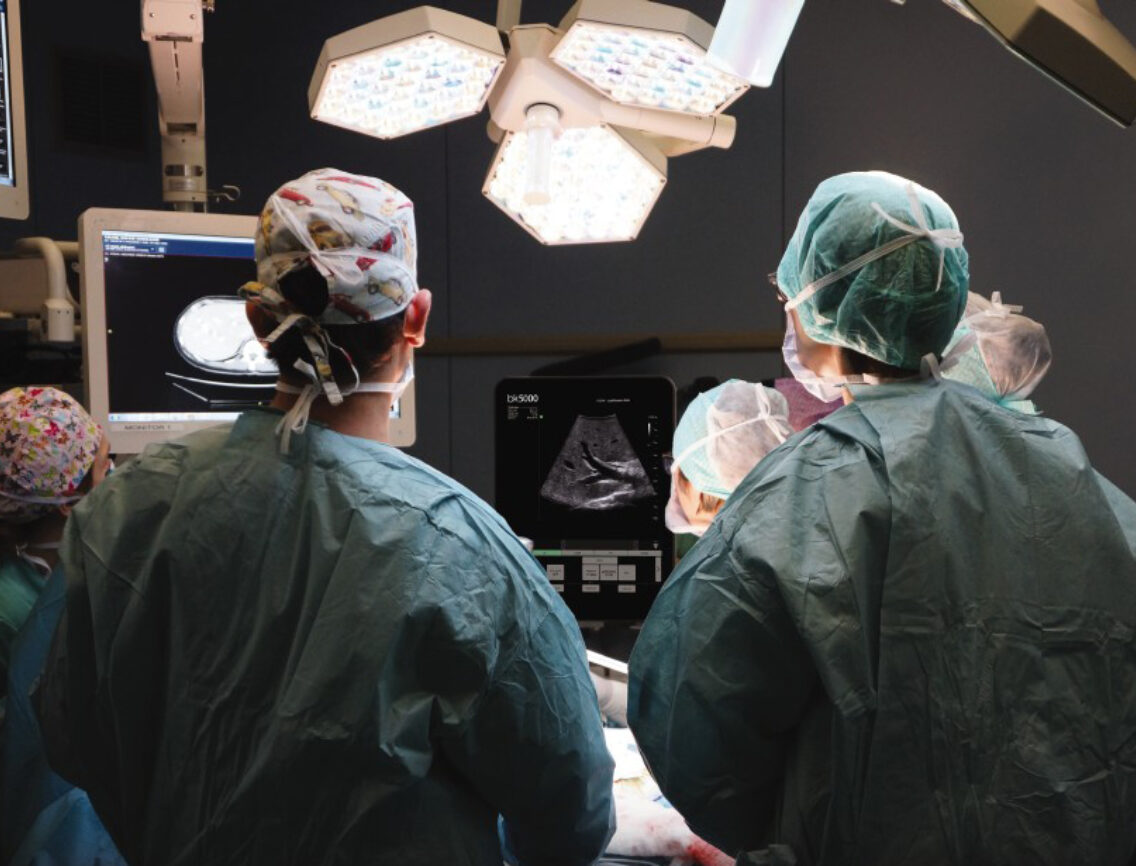
интраоперационная диагностика что это
Интраоперационная диагностика миомы матки.
| Миома матки является самой распространен ной доброкачественной опухолью женских половых органов, которая встречается с частотой 17—45% [1—3, 7, 9]. |
Миома матки относится к группе гормоноза висимых мезенхимальных опухолей [1] и является продуктом очаговой пролиферации, возникающей в том или ином участке камбиального соединительнотканного каркаса матки [2, 4]. Одним из основных факторов, провоцирующих возникновение локальной гипертрофии миометрия, является гипоксия как результат микроциркуля торных нарушений [7].
Для хирургического лечения миомы матки необходимы определенные показания, к которым относятся меноррагии и метроррагии со вторичной анемией, боли, нарушение функций соседних органов, величина более 12 недель беременности, быстрый рост, подозрение на злокачественное перерождение, шеечная локализация [6]. При лечении бесплодия основанием для лапароскопической консервативной миомэктомии является сам факт обнаружения миомы, независимо от ее размеров. Это обусловлено следующими соображениями:
— 43% женщин, имеющих миому, имели в анамнезе бесплодие [13];
— субмукозная или интрамуральная миома снижает эффективность проводимых вспомогательных репродуктивных технологий [17], нарушает транспорт гамет, обусловливает дисторсию полости матки, нарушает кровоснабжение эндометрия с возможным последующим его повреждением [15];
— после миомэктомии достоверно повышается частота вынашивания беременности (41% невынашивания до проведения операции и 19% после) [10];
— интерстициальные миоматозные узлы малых размеров могут провоцировать тонические сокращения матки, что, особенно в I триместре беременности, может привести к геморрагиче ской дегенерации или некротизации узла, выкидышу [5, 9]. Миома матки, особенно интерстициально-субмукозная, может вызвать преждевре менные роды [7].
В последнее время имеется тенденция к более раннему оперативному лечению, вследствие чего узлы миомы имеют меньший размер к моменту операции, чем при выжидательной тактике [11]. По данным разных авторов [1, 4, 7], множественная миома матки встречается значительно чаще (до 80% случаев), чем единичные миоматозные узлы. Это осложняет выявление узлов миомы во время операции.
Наиболее доступным и информативным методом дооперационной диагностики миомы матки на сегодняшний день является ультрасоно графия с использованием трансвагинального конвексного датчика, который позволяет диагностировать миому начиная с диаметра 4-5 мм [12]. Даже при выявлении узлов миомы на дооперационном этапе, выявление на лапароско пии небольших (диаметром до 2,5 см) интерстициальных и интерстициально-субмукозных узлов, не деформирующих наружных контуров матки или ее полости, может быть весьма затруднительным.
Особенностью лапароскопии являются двумерность изображения, ограничение визуализа ции поверхностью органов, невозможность определения их структуры. Из-за использования манипуляторов, искажающих тактильные ощущения, определение локализации миоматозных узлов крайне затруднено.
Для выявления узлов миомы в подобных ситуациях применяется интраоперационная ультрасонография [14].
Первые попытки интраоперационного ультразвукового исследования органов малого таза датируются серединой 60-х годов XX века [21], при этом исследование проводилось в А-режиме. В настоящее время ультразвуковой мониторинг лапароскопического вмешательства в основном выполняется трансвагинальным конвексным датчиком с частотой 5,0—6,5 МГц.
В последние годы используют методику лапароскопической инвазивной ультрасонографии с применением линейных датчиков с рабочей частотой 6-10 МГц, заключенных в полужесткие или гибкие чехлы. При выполнении подобного исследования датчик вводят непосредственно в брюшную полость через специальный троакар [11, 14]. Несмотря на то, что этот метод широко распространен в онкологической, гепатобилиарной, абдоминальной хирургии, активного применения в гинекологической лапароскопии он еще не нашел [14, 16, 18, 20].
Изложенное выше определило цель настоящего исследования: оценить целесообразность и эффективность интраоперационной ультрасоно графии при выполнении лапароскопической консервативной миомэктомии.
В исследование включены 154 пациентки с миомой матки и бесплодием. Средний возраст составил 36,4±2,3 года. На дооперационном этапе у 93 (60,39%) пациенток диагностирована множественная миома матки с числом узлов от 2 до 9, у 61 (39,61%) — единичные узлы миомы.
Всем пациенткам проводилось дооперацион ное ультразвуковое исследование на аппаратах Siemens sonoline prima трансвагинальным конвексным датчиком с частотой 6,5 МГц.
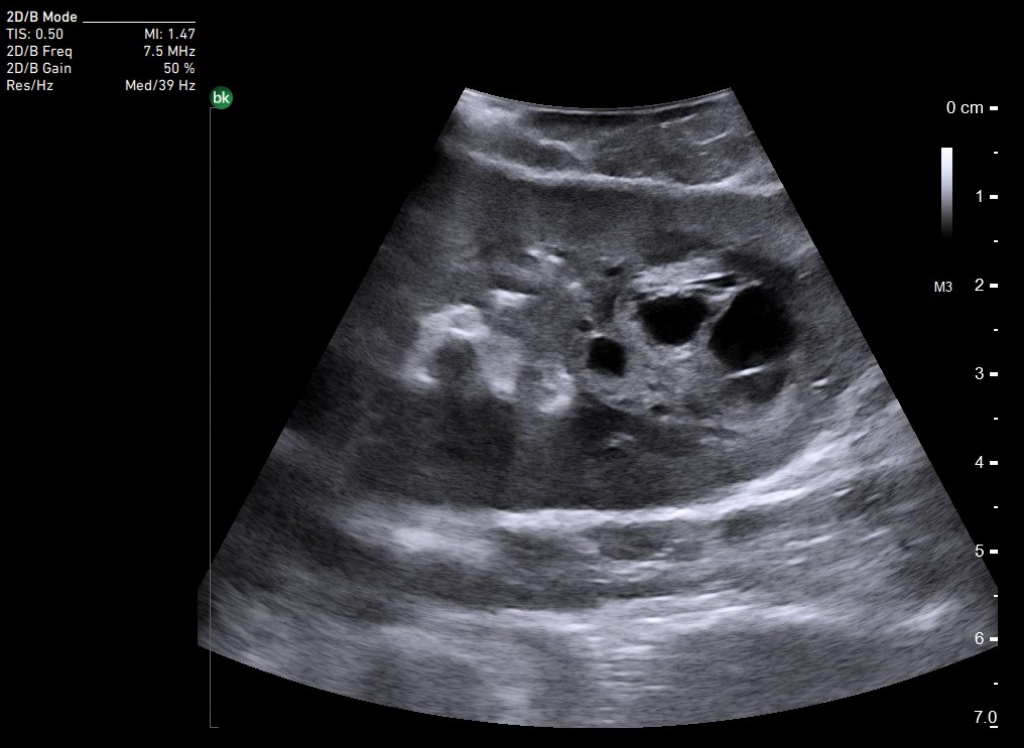
Интраоперационная ультрасонография выполнялась на аппарате Siemens sienna с использованием трансвагинального конвексного датчика с частотой 6,5 МГц и инвазивного линейного датчика с рабочей частотой 7,5 МГц. Исследова ние проводилось во время консервативной лапароскопической миомэктомии или гистерорезек тоскопической миомэктомии (аппаратура фирмы «Karl Storz», Германия).
При выполнении трансвагинальной эхографии пациентку переводили из положения Тренделенбурга в горизонтальное, при использова нии лапароскопического датчика положение пациентки не меняли.
Статистическая обработка материалов проведена с использованием программы Microsoft Excel 2000 с вычислением среднего.
Всем 154 пациенткам во время проведения лапароскопической консервативной миомэктомии выполняли интраоперационную ультрасоно графию. У 93 (60,39%) пациентов, имевших единичные миоматозные узлы, — после удаления узла и коагуляции его ложа. При множественной миоме, обнаруженной у 61 (39,61%) больной, — после удаления и коагуляции ложа узлов, определяемых визуально. Трансвагинальный датчик применялся 128 раз (83,12% интраоперационных эхографий), из которых в 6 (3,4%) случаях трансвагинальное исследование дополнялось инвазивным. Только инвазивный датчик использовался при выполнении 26 (16,88%) лапароскопий, всего в 32 (20,78%) случаях.
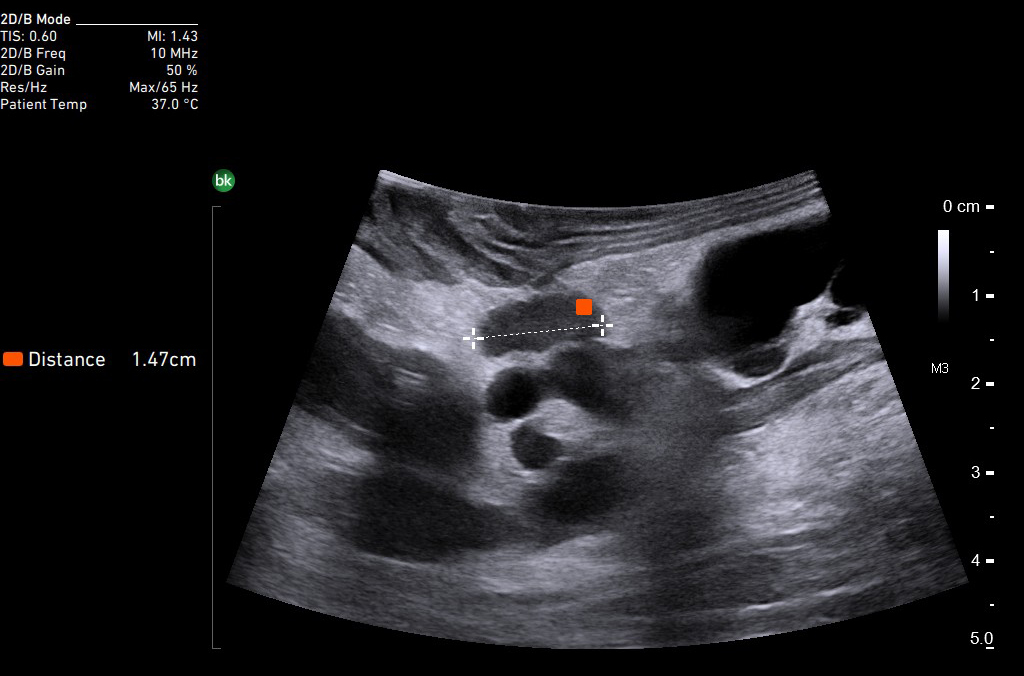
При использовании интраоперационной ультрасонографии была определена локализация миоматозных узлов, не деформирующих наружных контуров матки, у 74 (48,05%) больных. Помимо этого дополнительно обнаружено 32 миоматозных узла малых размеров (до 2,4 см в диаметре) у 24 (15,58%) пациенток, из которых у 11 (7, 14%) также выявлены и миоматозные узлы, до операции находившиеся в «акустической тени» более крупных, расположенных рядом узлов. Подобные узлы были обнаружены только после удаления крупных близлежащих миоматозных узлов. Размеры узлов, локализацию или наличие которых определили в результате интраоперационной ультрасонографии, колебались от 0,4 до 2,7 см в диаметре.
У 9 (5,84%) больных обнаружена очаговая форма аденомиоза вместо дооперационно диагностированной миомы. В ходе 5 (3,25%) операций миоматозные узлы, диагностированные до операции, не обнаружены.
В 4 (2,69%) случаях путем трансвагинально го УЗИ проводили поиск оставшихся фрагментов миомы после гистерорезектоскопии, при этом подтверждена адекватность удаления миоматозных узлов.
Таким образом, из 154 женщин, которым проводилось лечение бесплодия, у 109 (70,78%) подтверждена целесообразность в применении ультразвукового исследования в ходе лапароско пической консервативной миомэктомии.
В послеоперационном периоде осложнений не выявлено, субфебрильная гипертермия отмечена у 4 пациенток. Все пациентки получали антибактериальную терапию и были выписаны из стационара в удовлетворительном состоянии на 4-6-е сутки после операции.
Самым распространенным и информативным методом диагностики миомы матки на догоспитальном этапе является трансвагинальная ультрасонография. Четко определенная эхокартина миомы матки позволяет уверенно верифициро вать эту патологию — достоверность при достаточно крупных узлах составляет 95%. Точность ультрасонографии в определении миоматозных узлов малых размеров (до 2,0 см в диаметре) составила в нашем исследовании 75,13% (в ходе исследования интраоперационно дополнительно обнаружено 32 миомы у 24 пациенток). По данным литературы, информативность эхографии в выявлении миом малых размеров колеблется от 62,5% до 88% [19]. Эти значения нельзя признать удовлетворительными, так как существует вероятность того, что небольшие миоматозные узлы останутся неудаленными.
В проведенном исследовании из 32 случаев применения инвазивного датчика узлы миомы обнаружены в 30 случаях (эффективность — 93,75%). По данным применения этого метода в гастроинтестинальной, гепатобилиарной лапароскопии, эффективность лапароскопической эхографии достигает 95-98% [16, 18, 19].
У 9 (5,84%) больных интраоперационная эхография и цветовое допплеровское картирование позволили провести дифференциальную диагностику очаговой формы аденомиоза и миомы матки. В литературе сообщается о периодически возникающей необходимости в проведении подобного дифференциального диагноза [12].
Эхографический контроль при гистерорезек тоскопии, проведенный в нашем исследовании в 4 (2,69%) случаях, важен для предотвращения перфорации матки. Сообщается, что подобный контроль повышает безопасность проводимого вмешательства [8].
У 70,78% больных при лечении миомы матки и бесплодия интраоперационное ультразвуковое исследование во время лапароскопической консервативной миомэктомии имело решающее значение для выбора тактики и определения объема оперативного вмешательства.
Выполнение в ходе операции ультрасоногра фии позволяет точно установить локализацию узлов миомы малых размеров, не деформирующих наружных контуров матки, определить точное место разреза, что уменьшает хирургическую травму матки. Интраоперационная эхография позволяет подтвердить адекватность удаления миоматозного узла, способствует выявлению узлов, расположен ных в «акустической тени». Возможно проведение дифференциального диагноза между миоматозны ми узлами и очаговой формой аденомиоза.
Высокая эффективность инвазивной эхографии обусловлена отсутствием промежуточных тканей между датчиком и исследуемым органом, а также высокой частотой сканирования (7,5 МГц). За счет расположения датчика непосредственно на матке и сканирования узкого сектора матки значительно облегчается определение места и глубины расположения узла.
Интраоперационная ультрасонография облегчает выполнение операции, позволяет вносить коррективы в ее проведение, сокращает время хирургического вмешательства и, соответствен но, воздействие наркоза на пациентку и, таким образом, является методикой, достоверно повышающей эффективность и безопасность проведения оперативной лапароскопии.
Интраоперационное ультразвуковое исследование, история и практические аспекты
Ультразвуковое исследование является самым часто используемым неинвазивным методом диагностики, которое позволяет получить наиболее полную информацию о состоянии органов непосредственно во время операции.
В XXI веке ультразвуковой метод уже стал рутинным и используется в качестве повседневного исследования во всех сферах хирургии. Однако, не смотря на доказанную эффективность и простоту применения, ИОУЗИ рутинно в нашей стране проводят далеко не во всех хирургических стационарах. Целью данного обзора является аккумуляция опыта проведения интраоперационного ультразвукового исследования в иностранной и отечественной литературе с целью популяризации методики и активного его внедрения в ежедневную практику.
Оборудования для проведения ИОУЗИ
Ещё 20-25 лет назад ИОУЗИ выполняли только на стационарных массивных сканерах. В настоящее время появились специальные портативные ультразвуковые приборы, обладающие основными характеристиками для удобства их использования в условиях операционной: компактность, мобильность, возможность работы во всех режимах (В-режим, ЦДК,ЭДК, спектральный анализ кровотока).
Но основное внимание стоит уделять именно выбору датчиков для проведения ИОУЗИ. В зависимости от конкретных задач исследования выбирается форма и площадь рабочей поверхности. Основные формы интраоперационных датчиков, которые используют при открытой хирургии: L-образные, T-образные и I-образные. Чем они отличаются? Возьмем L-образный датчик в виде клюшки, им удобно исследовать открытые поверхности, например, поджелудочную железу, ткани легкого, но осмотреть поддиафрагмальные поверхности печени на предмет наличия метастатического поражения будет затруднительно. Для этих целей удобнее использовать T- или I-образные датчики.

При этом сама сканирующая поверхность может быть как линейной (ровной), так и конвексной (выпуклой над основной поверхностью). Какая удобнее? Безусловно, конвексные датчики при равных формах и размерах сканирующих поверхностей дают больший угол обзора, чем линейные, что значительно сокращает время осмотра.
Одним из основных требований является частота сканирования, которая должна быть обратно пропорциональна глубине зоны интереса. Чем выше частота сканирования, тем более поверхностные структуры можно детально осмотреть. При низкой частоте сканирования хорошо видны глубоко расположенные ткани, а то, что находится непосредственно под датчиком, будет визуализироваться хуже. Так как датчик устанавливается непосредственно на ткань органа, частота сканирования должна быть выше 10-12 МГц. Тогда как при исследовании более глубоких структур требуется снизить частоту сканирования до 8-10 МГц. На обычных стационарных приборах такой частотой обладают линейные датчики для осмотра поверхностно расположенных органов, поэтому на открытых операциях можно использовать их в качестве альтернативы, при отсутствии специализированных, чтобы отработать методику, оценить удобство и необходимость ИОУЗИ, определиться с показаниями.
Не менее важной характеристикой является возможность дезинфекции и обработки датчиков. Для соблюдения правил стерилизации в условия операционной датчики для ИОУЗИ должны иметь возможность стерилизовать полностью. Наиболее распространенный способ – полное погружение датчиков в дезинфицирующий раствор с последующей стерилизацией. Также допускается выполнение исследований нестерильным датчиком, помещенным либо в специальный стерильный пластиковый пакет, либо в стерильную перчатку и чехол.
Методика выполнения ИОУЗИ
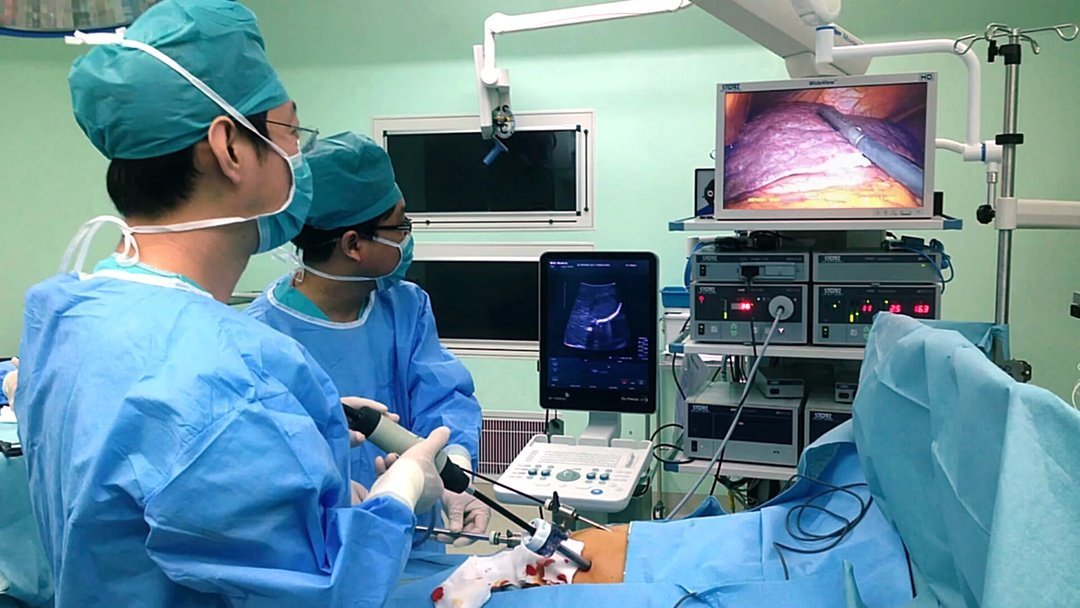
Кто же проводит ИОУЗИ? Исследование может выполнять врач ультразвуковой диагностики, который хорошо ориентируется в ультразвуковой анатомии и владеет нюансами осмотра, тогда можно получить детальную оценку области интереса за меньшее время, но оперирующему хирургу нужно будет объяснить, где и как расположены выявленные изменения. Или датчик может держать сам хирург, а врач ультразвуковой диагностики интерпретировать полученные изображения. При работе в таком тандеме появляется возможность сравнивать тактильные и визуальные ощущения хирурга с результатами инструментального исследования, что, безусловно, улучшает качество ориентации в зоне операции. Многие авторы подчеркивают необходимость интерпретации ИОУЗИ именно опытным специалистом [11].
Сложности в выведении на экран интересующих объектов легко нивелируются путем обучения оперирующих хирургов методике ИОУЗИ, включающими основные принципы – последовательность, полипозиционность и методичность осмотра. Задача врача ультразвуковой диагностики не только полноценно использовать режимы настройки и функциональные возможности прибора, но и объяснить как, куда, под каким углом поставить датчик, а так же в какую сторону, с какой скоростью его перемещать, процедура должна проводиться опытным оператором.
Примеры клинического применения ИОУЗИ в различных сферах хирургии
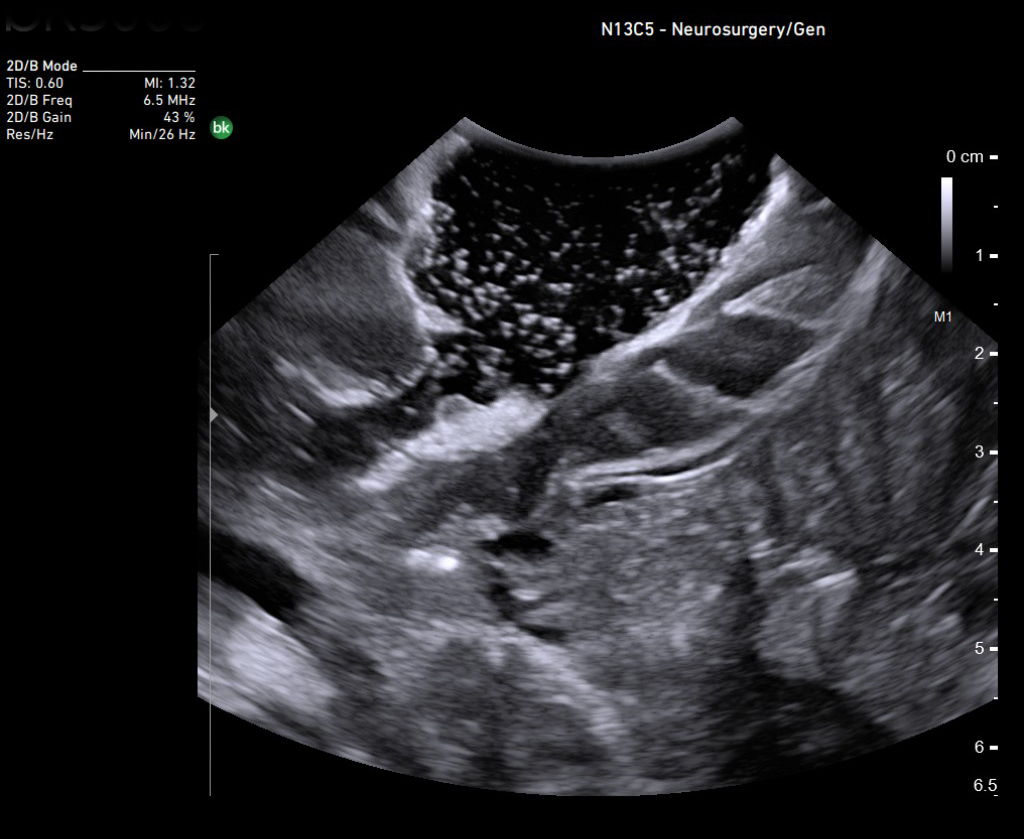
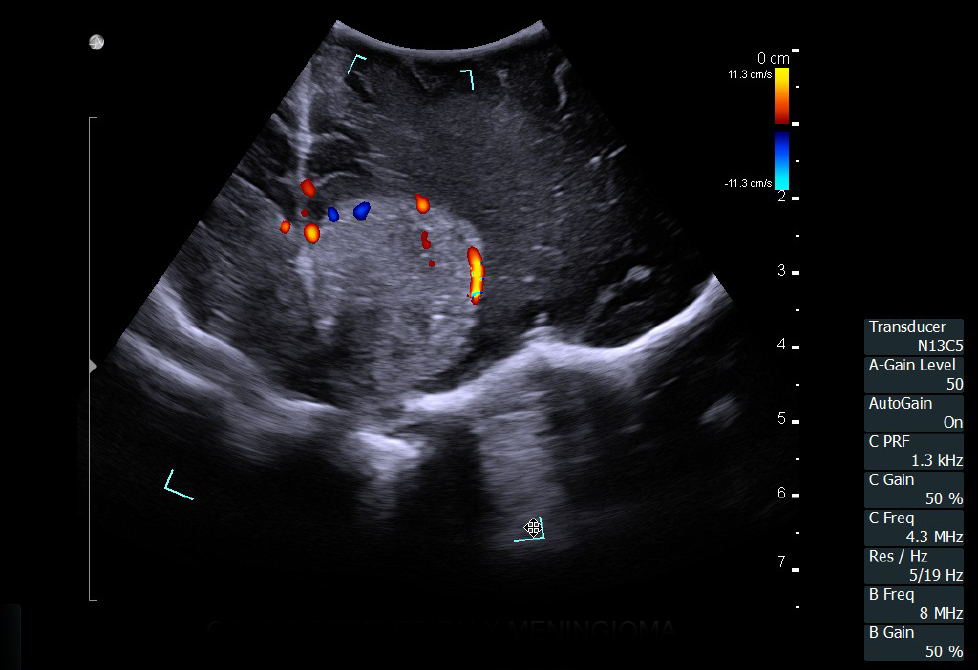
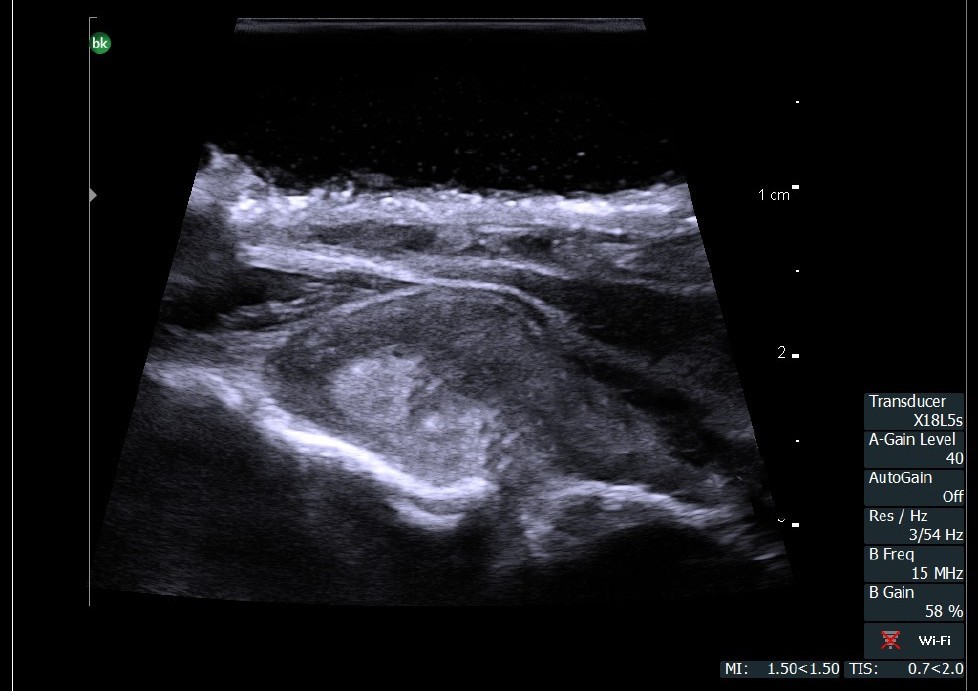
Нейрохирургия
Головной мозг после резекции глиомы. Сканирование нейрохирургическим датчиком 8862
ИОУЗИ помогает локализовать опухоль, определить ее границы, а также провести осмотр зоны после удаления на предмет наличия остаточной опухолевой ткани и оценки радикальности выполненного вмешательства [14,15]. Его основными ограничениями являются пространственное разрешение, ширина и ориентация поля зрения (разные от стандартных ортогональных плоскостей КТ и МРТ) и качества сканирования, которые зависят от оператора.
Гемангиома серпа головного мозга. Сканирование нейрохирургическим датчиком 8862
Отечественные и зарубежные авторы доказали высокий уровень корреляции между данными, полученными при интраоперационном УЗИ и послеоперационной МРТ с контрастным усилением при обнаружении остаточной опухолевой ткани [16,17]. При этом применение режимов допплерографии, а также контрастного усиления значимо повышают информативность исследования. Цветовое допплеровское картирование при сосудистых аномалия позволяет не только локализовать аневризму, но и вместе со спектральной допплерографией провести оценку гемодинамических показателей, например, после клипирования аневризмы.
Метастаз, граничащий со спинным мозгом. Сканирование интраоперационным датчиком 8809
Торакальная хирургия
Но может ли быть полезно и информативно ИОУЗИ при операциях на легких, особенно торакоскопических? Да, и есть несколько вариантов применения методики.
Если задача торакоскопического ИОУЗИ легкого найти небольшое периферическое образование, расположенное на глубине 1-2 мм от париетальной плевры, чтобы минимизировать объем операции, достаточно осмотреть поверхность легкого в зоне интереса, которая до операции обозначена на КТ. Изображение солидных образований на фоне воздушной легочной ткани имеет свои особенности практически анэхогенные чаще аваскулярные.
Спавшееся лёгкое. Сканирование лапароскопическим датчиком 8666
Легочный коллапс является важным фактором локализации образований, которые располагаются в центральных отделах легких, низкое давление и низкий поток CO2 в грудную клетку является безопасным способом вызвать коллапс легкого [18]. Во многих исследованиях приведены информативность ИОУЗИ в поисках образований легкого, которая по мнению разных авторов находится в пределах 93-97% [19]. По результатам, время интраоперационной ультразвуковой локализации было значительно короче, чем при пальпации (7,09 1,80 минут 9,67 2,62 минут: P
Отечественными авторами предлагается для детальной оценки, в случаях глубокого расположения патологического очага или его локализации вблизи легочной артерии, легочной вены, их крупных ветвей, бронхов крупного калибра пациента переводить на искусственную вентиляцию одного легкого, исследуемое легкое при этом выключалось из дыхания, коллабировалось и проводилось УЗИ-исследование. Перед началом исследования в один из торакопортов наливали теплый стандартный, стерильный физиологический раствор (NaCL) в количестве 800-1200 мл до полного покрытия поверхности исследуемого легкого жидкостью шириной 3-5 мм для улучшения контакта датчика с поверхностью органа [20].
Абдомиальная хирургия
Среди всех интраоперационных исследований основная доля приходится на ИОУЗИ печени. Главная задача – это выявление мелких непальпируемых вторичных образований до 1,0 см, которые трудно диагностируются на дооперационном этапе. Следует обращать внимание на любые изменения структуры и эхогенности паренхимы печени, т.к. картина метастатического поражения полиморфна и разнообразна в зависимости от первичного очага. Наиболее часто небольшие метастазы представляют собой гипо- или изоэхогенные округлые структуры, окруженные гипоэхогенных ободком, аваскулярные в режиме ЦДК. При осмотре крупных очагов оценивают их границы и взаимоотношение с крупными сосудистыми структурами [21]. Оценка границ поражения наиболее актуальна при операциях по поводу алвеококкоза, когда вероятность послеоперационного рецидива обратно пропорциональная радикальности выполненного вмешательства.
Метастаз печени. Сканирование интраоперационным датчиком 8816
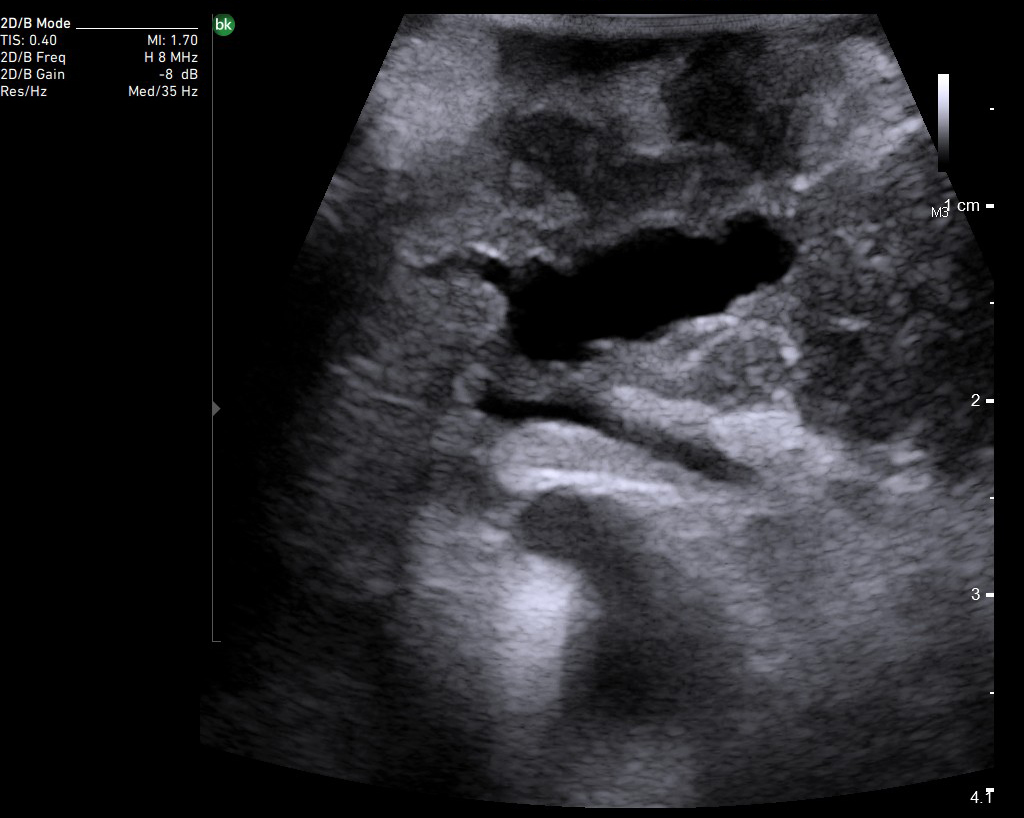
В панкреатологии ИОУЗИ применяют как при доброкачественных процессах, например, при хронических панкреатитах для локализации главного панкреатического протока, выявления вирсунголитиаза, поиска псевдокист в паренхиме поджелудочной железы и стенке двенадцатиперстной кишки, недоступных визуальному осмотру, так и при злокачественном поражении. Наиболее сложным является оценка измененной ткани головки поджелудочной железы с целью дифференциальной диагностики псевдотуморозного панкреатита и рака.
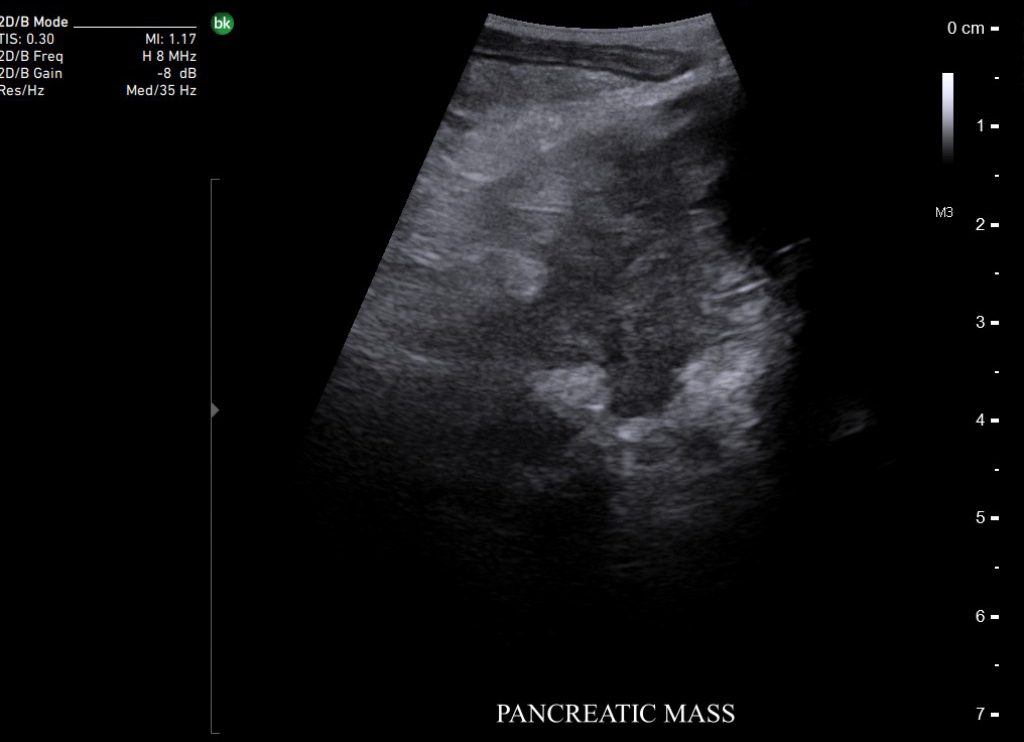
Опухоль поджелудочной железы. Сканирование интраоперационным датчиком 8824
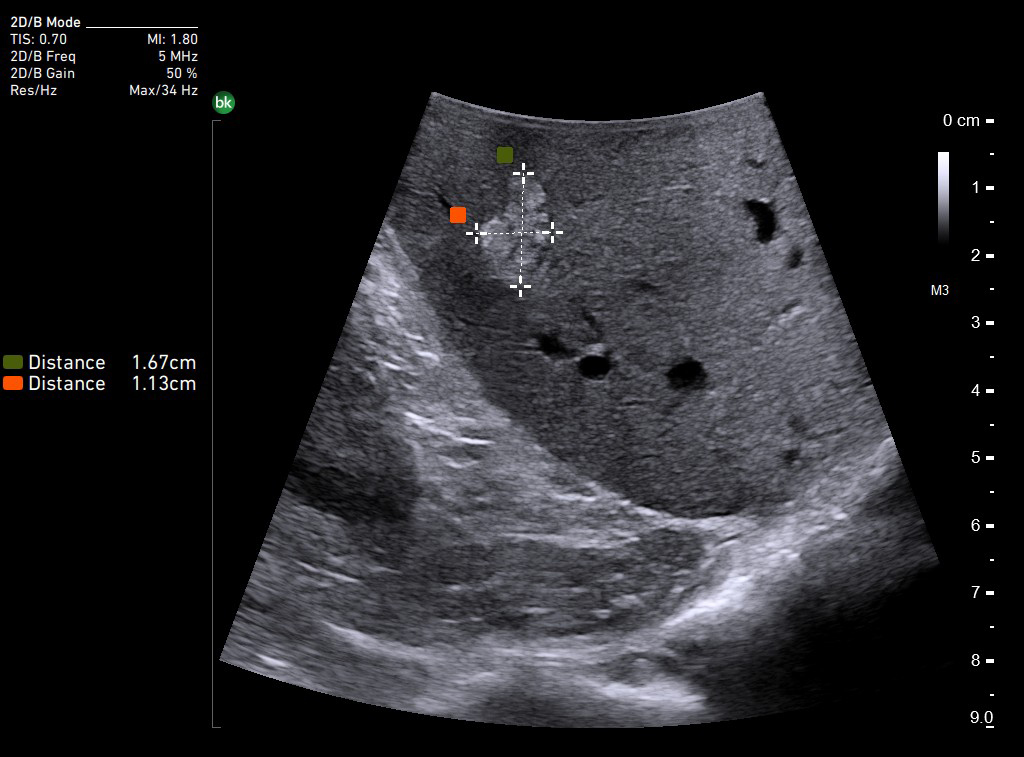
Расширенный панкреатический проток. Сканирование интраоперационным датчиком 8824
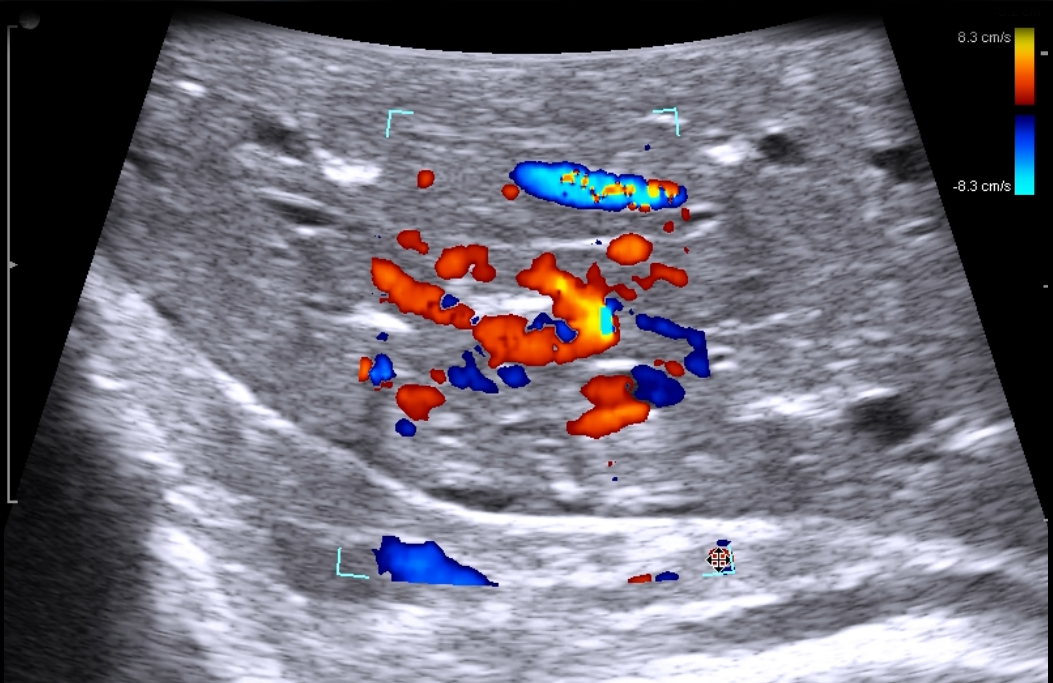
При злокачественных поражениях поджелудочной железы по данным ИОУЗИ проводят окончательную оценку резектабельности и операбельности образований [22]. Взаимоотношение опухоли с окружающими сосудистыми структурами выполняют в продольной и поперечной плоскости сканирования относительно оси сосуда. В первом случае оценивают протяженность контакта и измеряют спектральные характеристики кровотока, во втором – проходимость просвета сосуда и площадь контакта образования с окружностью. По последнему критерию разделяют резектабельные опухоли, когда площадь контакта составляет менее 25% (90º) окружности, условно-резектабельные – опухоль охватывает 25-75% (90º-270º) окружности, нерезектабельные циркулярное вовлечение сосуда более 75% (270º) окружности [23].
ИОУЗИ нейроэндокринных опухолей поджелудочной железы после пальпации является «золотым стандартом» в хирургии данного вида образований [24]. Если при ультразвуковом исследовании не удается четко выявить наличие гипоэхогенной гиперваскулярной опухоли с четкими контурами, которая интенсивно копит контраст в раннюю артериальную фазу, то можно высказать предположение о наличии незидиобластоза [25].
Ультразвуковое исследование селезенки проводят наиболее часто при паразитарных поражениях других органов для исключения наличия мелких эхиноккоковых кист, во время операций с перевязкой селезеночных сосудов, для оценки кровоснабжения паренхимы [26].
Важным моментом является интраоперационный осмотр зон лимфоотока. Лимфатические узлы брюшной полости могут претерпеть изменения как при воспалительных заболеваниях, так и при метастатическом поражении [27,28]. Интраоперационное исследование лимфатических узлов с целью дифференциальной диагностики изменений в узлах проводят во всех областях хирургии [29]. ИОУЗИ позволяет с высокой достоверностью говорить о наличие лимфаденопатии, однако четко определить характер поражения по данным ультразвукового исследования не всегда возможно.
Лимфатические узлы. Сканирование интраоперационным датчиком 8815
Урология
Органосохраняющие операции при образованиях почек должны сочетать в себе минимальный объем для сохранения функции почек и онкологические принципы лечения. Для определения объема вмешательства во всем мире активно используют ИУОЗИ не только при открытых и лапараскопических, но и роботических операциях [30, 31]. Оценивают не только объем поражения ткани почки, но и распространение на почечные сосуды, а также нижнюю полую вену [32].
Опухоль почки. Сканирование интраоперационным роботическим датчиком 8826
Методы локальной деструкции под ИОУЗ-навигацией
Ультразвуковой метод может быть использован в качестве навигации для диагностических пункций, биопсий, а также проведения локальной деструкции. В задачи ИУОЗИ входят локализация очага, определение взаимоотношения образования с окружающими тканями и крупными сосудами, а также определение наименее травматичный доступ к зоне интереса. Проводить пункцию образований можно методом «свободной» руки, который позволяет выбирать больше вариантов постановки датчика, есть возможность изменения траектории движения иглы и полипозиционной оценки. Для глубокорасположенных небольших образований лучше использовать специальные направляющие насадки для игл.
В качестве методов локальной деструкции наиболее широко применяется радиочастотная абляция и микроволновая абляция объемных образований, выполняемая под ультразвуковым контролем, как на этапе позиционирования иглы, так и в ходе выполнения термообработки за оценкой происходящих изменений. Наиболее затруднительным аспектом при оценке ультразвуковой картины в динамике и последующей трактовки наличия резидуальных фрагментов является «газовое облако», представленное пузырьками воздуха, появляющимися в процессе нагревания.
Лапароскопическая абляция опухоли под контролем УЗИ
Заключение
Интраоперационное ультразвуковое исследование используется в качестве навигации и уточнения локализации объектов, для поиска непальпируемых очагов, оценки распространенности опухолевого процесса, проведения постоянного контроля за манипуляциями, уточнения радикальности выполненной операции и проходимость сосудистых реконструкций. Использование специализированной аппаратуры упрощает, повышает эффективность и сокращает время проведения исследования. При этом тандем хирурга и врача ультразвуковой диагностики помогает в минимально короткое время провести полноценное исследование и ответить на все возникающие в ходе операции вопросы.