инвазия фасция герота что это
Инвазия фасция герота что это
Высокая степень диффе-
Таким образом, при локализованном новообразовании пациенты более молодого возраста чаще выявляются случайно при профилактическом УЗИ, при этом у них меньше размеры новообразования и более часто высокая степень дифференцировки раковых клеток по сравнению с местнораспространенной опухолью. Наибольшие изменения тактика лечения претерпела при раке почки, ограниченном пределами фиброзной капсулы. У этой группы пациентов пересмотрено положение об облигатности радикальной нефрэктомии. Новые методы диагностики, включая МСКТ и МРТ, позволили почти полностью отказаться от ангиографии и экскреторной урографии у этих пациентов при планировании органосохраняющей операции. Обсуждение тактики лечения особенно актуально для данной группы пациентов, у которых приходится делать выбор: нефрэктомия или резекция? Выбор органосохраняющего или органоуносящего оперативного пособия является тактической задачей при раке почки, ограниченном паранефральной клетчаткой, когда нет метастатического распространения опухоли, т.е. при стадиях Т1—3аN0М0. При Т2 стадии опухоль также ограничена фиброзной капсулой почки, но ее размеры превышают 7 см, т.е. новообразование замещает большую часть почки и выполнение органосохраняющей операции невозможно по техническим причинам. Число больных раком почки Т2 стадии, которым выполнена резекция почки, было крайне незначительным, в связи с чем они исключены из анализа.
Обсуждение правильности выбора лечебной тактики на основании анализа отдаленных результатов актуально для больных раком почки стадии Т1аN0М0, Т1бN0М0 и Т3аN0М0. Как известно, стадия Т1а отличается от Т1б только размерами новообразования (до 4 см и от 4 до 7 см), а Т3а — прорастанием опухоли в паранефрий вне зависимости от размеров новообразования. При размерах опухоли более 7 см в ряде наблюдений возможно выполнение резекции почки, если опухоль распространяется преимущественно экстраренально, но для этого должны быть абсолютные показания к органосохраняющей операции. Следовательно, при размере опухоли более 7 см выбор лечебной тактики не зависит от предпочтений хирурга-уролога. При этом функция как ипси- так и контралатеральной почки должна быть сохранна или снижена незначительно, чтобы исключить влияние этих факторов на тактику лечения. Соматический статус больного, а также наличие и выраженность интеркуррентных заболеваний зачастую заставляют планировать операцию в минимальном объеме и согласовывать тактику с анестезиологом. Для объективизации выбора нефрэктомии или резекции мы исключили из анализа пациентов пожилого и старческого возраста с выраженными интеркуррентными заболеваниями.
В последнее время появился термин «элективные», или избирательные показания к органосохраняющей операции, когда лечебная тактика зависит от предпочтений врача при информированном согласии пациента. Для объективизации правомочности выбора лечебной тактики необходимо сравнить отдаленные результаты в двух однородных по полу, возрасту, стадии заболевания группах больных.
Врач осуществляет выбор органосохраняющей или органоуносящей операции при информированном согласии пациента в следующих случаях:
Отдаленные результаты лечения больных раком почки рТ1а, рТ1б и рТ3а стадии при размерах опухоли 4 см предпочтительнее радикальная нефрэктомия. Мы согласны с мнением Н.А. Лопаткина и соавт., что «при технической возможности, достаточной функциональной значимости оставшейся части паренхимы и эффективной чашечно-лоханочной системы целесообразно выполнение резекции почки даже при интактной контралатеральной почке. Данное вмешательство является не менее радикальным, чем нефрэктомия».
Внастоящее время выбор лечебной тактики в подавляющем числе наблюдений осуществляется на основании из данных УЗИ и МСКТ, которые не позволяют достоверно дифференцировать Т1 и Т3а стадию. В то же время дифференциальная диагностика Т1 и Т3а стадии важна при размерах новообразования > 4 см. Применение этих двух методов для выбора нефрэктомии или резекции почки правомочно, так как они позволяют установить, возможна ли резекция почки в пределах здоровых тканей. Такая возможность определяется исходя из характеристик опухолевого процесса. Считаем, что после выявления объемного новообразования почки при УЗИ целесообразно выполнение МСКТ почек с контрастированием и трехмерной реконструкцией почечных сосудов и чашечно-лоханочной системы (при наличии технической возможности). В подавляющем большинстве наблюдений получаемой информации достаточно для определения лечебной тактики. Томографические методики дают представление о характеристиках опухолевого процесса и позволяют выбрать тактику лечения. Производится сравнение и дополнение данных УЗИ результатами томографии. Какова же точность используемых методов характеристики опухолевого процесса? Чтобы ответить на этот вопрос, мы оценили истинно-положительные и истинно-отрицательные результаты исследований. Точность УЗИ определена у 300 больных опухолью почки, МСКТ — у 250 и МРТ — у 90 (табл. 5).
Таблица 5. Точность (%) УЗИ, МСКТ и МРТ при характеристике опухолевого процесса
Можно отметить, что несмотря на широкое внедрение современных методов исследования, включая МСКТ и МРТ, имеются наблюдения (5—8%), когда характеристики опухолевого процесса по данным томографической методики были определены неточно. Полученные данные свидетельствуют о том, что информативность МСКТ и МРТ в отношении характеристик опухолевого процесса примерно одинакова (95%) и выше, чем УЗИ (89%). В то же время у ряда больных возможность осуществления органосохраняющей операции в пределах здоровых тканей окончательно может быть определена только интраоперационно. Мы считаем, что онкологическая операция должна быть радикальной, а лимфаденэктомия — обязательный компонент операции по поводу рака почки, какой бы характер (органосохраняющий или органоуносящий) она не носила. Из 493 больных раком почки, оперированных в нашей клинике за последние 10 лет, у 49 (10%) выявлены лимфогенные метастазы. Лишь у 19 (38%) больных до операции были данные о том, что лимфатические узлы увеличены и что данную клиническую ситуацию следует рассматривать, как распространенный рак почки. Таким образом, до операции у 474 больных раком почки лимфатические узлы не были увеличены.
Поясним, почему мы считаем лимфаденэктомию обязательной при неизмененных лимфатических узлах:
Вероятность наличия микрометастазов во внешне неизмененных лимфатических узлах — один из основных аргументов в пользу лимфаденэктомии.
Таким образом, можно сделать следующие выводы:
Авторы: Ю.Г. Аляев, А.А. Крапивин
Урологическая клиника ММА им. И.М. Сеченова
Материал взят из журнала «Онкоурология», №1, 2005
Рак почки
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Злокачественная опухоль, которая развивается либо из эпителия проксимальных канальцев и собирательных трубочек, либо из эпителия чашечно-лоханочной системы.
Все опухоли почек разделяют на:
Несмотря на то, что доброкачественные опухоли не дают метастазов, подход к их лечению должен быть такой же, как и при раке почки (хирургический). Это связано с тем, что доброкачественные опухоли часто сочетаются с раком почки, и высока вероятность малигнизации. Исключения составляют такие опухоли как ангиомиолипома и липома. В диагностике последних решающее значение имеет компьютерная томография (КТ), при котором определяются характерные для данных опухолей признаки: жировые включения. В таких случаях возможно динамическое наблюдение с ежегодным выполнением КТ. При появлении клинических признаков или увеличении опухоли в размерах показано хирургическое лечение.
Около 90 % всех злокачественных опухолей почек представляет рак почки (почечно-клеточный рак, гипернефроидный рак, почечно-клеточная карцинома). Все эти злокачественные новообразования развиваются из паренхимы почки. Несмотря на развитие лучевых методов диагностики и возможностей раннего выявления опухолей почек, у 25-30 % больных раком почки при первичном обращении имеются отдаленные метастазы. Таким образом, актуальность онкоскрининга для раннего выявления заболевания очень высока. А при выявлении опухоли очень важно правильно и быстро провести дообследование и выбрать вариант лечения, отвечающий всем онкологическим стандартам.
Выделяют следующие факторы риска развития злокачественной опухоли:
У мужчин, нередко одним из симптомов, а иногда и единственным, может быть появление варикоцеле. Это обусловлено тем, что опухоль почки сдавливает яичковую вену у места ее впадения в почечную вену.
Также, когда опухоль сдавливает почечные сосуды, у пациента появляется артериальная гипертензия, слабо реагирующая на стандартное терапевтическое лечение.
В тех случаях, когда опухоль не выявляется на ранних стадиях, клиническая картина может быть обусловлена опухолевым тромбозом нижней полой вены (НПВ), забрюшинной лимфоаденопатией и метастатическими очагами. Сдавление или опухолевый тромбоз проявляется синдромом сдавления нижней полой вены. Появляются отеки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей. Наиболее часто метастазирование происходит в легкие (появляется кашель и кровохарканье), кости (боли в костях, патологические переломы), головной мозг (неврологическая симптоматика), печень (желтуха).
Диагностика опухолей почек в настоящий момент стандартизирована
Для онкоскрининга выполняется ультразвуковое исследование (УЗИ) почек. При выявлении опухоли или в сомнительных случаях стандартным методом лучевой диагностики является КТ почек с контрастированием.
КТ дает информацию о распространении опухоли, степени накопления контраста, состоянии региональных лимфоузлов, контрлатеральной почки и надпочечника. Для определения степени распространенности опухолевого процесса больному показано выполнения Rg легких и УЗИ малого таза. При подозрении на метастатическое распространение дополнительно выполняют остеосцинтиографию, КТ легких и КТ (или МРТ) головного мозга.
Дополнительные методы обследования опухолей:
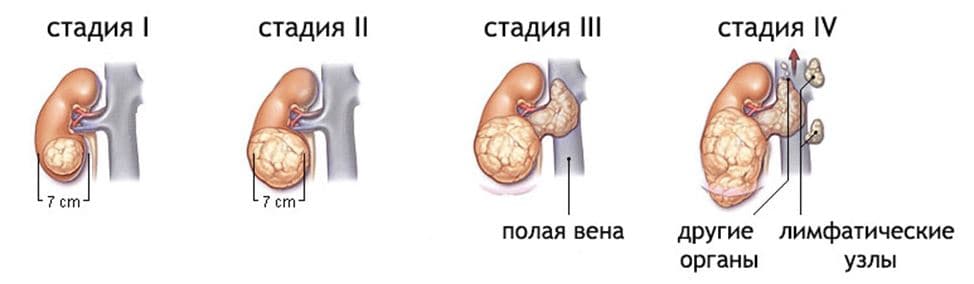
Классификация опухолей почек производится по общепринятой классификации TNM и распределения по стадиям.
(Схематическое изображение стадий)
Для оценки степени распространенности первичной опухоли (категория Т) и состояния регионарных лимфоузлов (категория N) используют:
После проведенного обследования можно оценить степень распространенности опухолевого процесса: локализованная, местно-распространенная и метастатическая (генерализованная) формы. Далее формулируют окончательный клинический диагноз с использованием TNM классификации, устанавливается стадия. Все это определяет наиболее оптимальный вариант лечения больного с впервые выявленной опухолью почки.
Показанием к радикальной нефрэктомии является локализованная (T1-2N0M0) опухоль более 4 см, при невозможности резекции и местно распространенная (T3-4N0-1M0) опухоль почки, а также инвазия в почечную и НПВ (Т3в-cN0 M0). Паллиативная нефрэктомия, при метастатической форме рака почки, выполняется отобранным пациентам (с благоприятным и промежуточным прогнозом по шкале MSKCC) как первый этап лечения с целью циторедукции, а в дальнейшем назначается таргетная терапия. В ряде случаев, нефрэктомия выполняется как единственная возможность уменьшения болевого синдрома или купирования гематурии.
Показания к удалению почки существуют:
К абсолютным показаниям относится единственная почка. К относительным показаниям:патология или снижение функции здоровой почки, хроническая болезнь почек. Однако в ряде случаев, даже при небольших опухолях (до 4 см) из-за неблагоприятного расположения опухоли резекцию почки выполнить невозможно, что связано как с техническими сложностями, так и высоким операционным риском и возможными послеоперационными осложнениями.
Существуют онкологические принципы выполнения нефрэктомии по поводу опухоли почки. Это первоочередная перевязка почечной артерии, а затем вены. Также, почку с опухолью и паранефральной клетчаткой, лимфоузлами и надпочечником (по показаниям) необходимо удалять единым блоком в пределах фасции Герота. При клинически неизмененных лимфоузлах, микрометастазы в них встречаются крайне редко (до 3,3%). Поэтому стандартно лимфодиссекция выполняется в том случае, если дооперационно, по данным лучевых методов исследования, лимфоузлы патологически изменены.
Операция может быть выполнена открытым (срединная лапаротомия, люмботомия и др.) или малоинвазивным способом (лапароскопически и робот- ассистированным доступом). Онкологический стандарт операции должен быть выполнен вне зависимости от выбранного доступа (открытый или малоинвазивный).
В нашем отделении приоритетным лечением всех ранних форм рака почки является выполнение операций лапароскопическим доступом (радикальная нефрэктомия). Это позволяет уменьшить болевые ощущения, которые связаны с открытыми оперативными вмешательствами и большими разрезами, и сократить период восстановления до 3-5 суток при сохранении всех онкологических принципов.
В нашей клинике пациенты имеют возможность получить бесплатное лечение по федеральной квоте.
Мы также занимаемся оперативным лечением «больших» опухолей почки, местно-распространенных и генерализованных форм. По показаниям выполняются паллиативные нефрэктомии и комбинированные операции с удалением соседних органов, вовлеченных в опухолевый процесс.
При невозможности выполнения хирургического лечения у больных раком почки (отказ пациента, выраженная сопутствующая патология, выраженный генерализованный процесс и др.) существуют альтернативные варианты лечения: активное наблюдение, аблятивные методики, эмболизация.
В нашем онкологическом центре комбинированных методов лечения Вы можете получить все виды высококвалифицированной хирургической помощи при лечении опухолей почек: пройти полное дооперационное обследование, бесплатное лечение по федеральной квоте и наблюдение в динамике с контрольными обследованиями.
Доброкачественные и злокачественные опухоли почки
Рак почки
Впервые подробно рак почки был описан P.Gravitz в 1883 г. Вследствие внешнего сходства опухоли с тканью надпочечника, раньше для обозначения рака почки часто употреблялся термин «гипернефроидный рак», или «гипернефрома». В современной медицинской литературе чаще всего используется понятие «почечно-клеточный рак».
Рак почки занимает третье место среди всех новообразований органов мочевой системы, при этом опухоль почки составляет около 3% всех новообразований, диагностируемых у взрослого человека. Заболеваемость раком почки в среднем составляет 4 человека на 100000 населения. В последнее время отмечен рост заболеваемости раком почки, который объясняется не только повышением качества диагностики, но и истинным ростом числа заболевших. Заболеваемость почечно-клеточным раком зависит от возраста и достигает максимума к 70 годам. Мужчины страдают данным заболеванием в два раза чаще, чем женщины. Пик заболеваемости приходится на возраст 40 – 60 лет. В структуре смертности населения от онкологических заболеваний рак почки среди мужчин составляет 2,7%, среди женщин – 2,1%.
Рак почки – причины
Наличие совокупности ожирения и артериальной гипертензии у курящих лиц достоверно повышает риск развития почечно-клеточного рака почти на 50%. Роль факторов питания, профессиональных вредностей и генетических альтераций активно изучается.
Унификация классификации болезни необходима для сравнения результатов лечения заболевания, а также для определения его прогноза. Двумя наиболее известными и широко используемыми классификациями рака почки являются TNM классификация и классификация Robson, которая более распространена в США.
Сегодня в России используется классификация TNM, предложенная Международным противораковым союзом (International union against cancer (UICC)). Применение данной системы стадирования дает возможность проводить адекватное сравнение результатов лечения в разных медицинских центрах, а также сопоставлять данные научных и клинических исследований. Классификация применима только для рака почечной паренхимы. При использовании этой классификации обязательно гистологическое подтверждение диагноза.
Для оценки категорий T, N и M применяются следующие методы: физикальный осмотр и различные методики медицинской визуализации.
TNM – клиническая классификация почечно-клеточного рака
T – первичная опухоль
Tx – недостаточно данных для оценки первичной опухоли
T0 – первичная опухоль не определяется
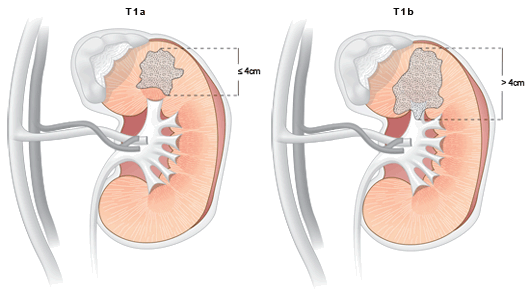
T1 – опухоль до 7 см в наибольшем измерении, ограниченная почкой
T1a – опухоль менее 4 см
T1b – опухоль более 4, но менее 7 см
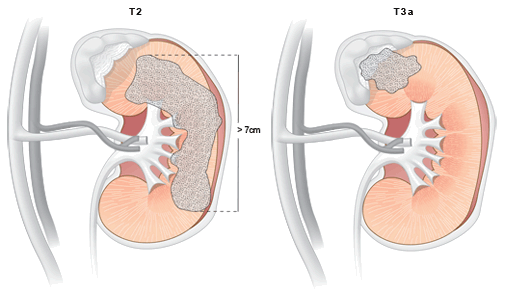
T2 – опухоль более 7 см в наибольшем измерении, ограниченная почкой
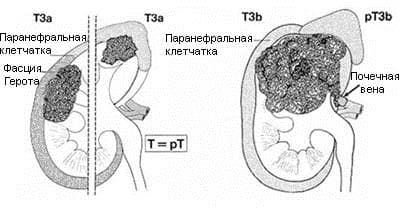
T3 – опухоль распространяется на крупные вены или надпочечники или околопочечные ткани (включая жировую ткань почечного синуса), но в пределах фасции Герота
T3a – опухоль распространяется на надпочечники или околопочечные ткани, но в пределах фасции Герота
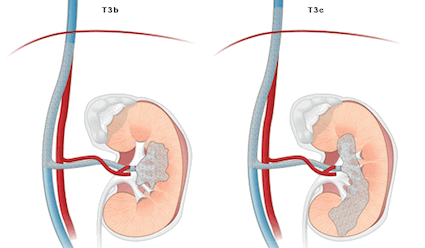
T3b – инвазия опухоли в почечную (включая сегментарные (с мышечной стенкой) ветви) или полую вены до диафрагмы
T3c – распространение опухоли на полую вену выше диафрагмы
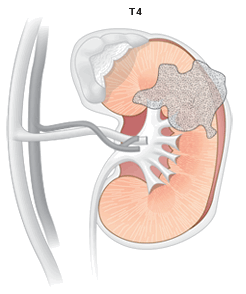
T4 – опухоль распространяется за пределы фасции Герота.
N – регионарные лимфатические узлы
Nx – недостаточно данных для оценки состояния регионарных лимфатических узлов
N0 – нет признаков поражения метастазами регионарных лимфатических узлов
N1 – имеются метастазы в одиночном регионарном лимфатическом узле
N2 – множественные метастазы в регионарных лимфатических узлах
М – отдаленные метастазы
Mx – отдаленные метастазы не могут быть оценены
M0 – нет отдаленных метастазов
M1 – отдаленные метастазы
G – степень дифференцировки опухоли.
G – гистопатологическая дифференцировка
Gx – степень дифференцировки не может быть оценена
G1 – высокодифференцированная опухоль
G2 – умеренно-дифференцированная опухоль
G3-4 – низкодифференцированная/недифференцированная опухоль
Существуют также классификации рака почки на основе его гистологической структуры. Согласно ее выделяют: светлоклеточный, хромофильный, папиллярный, хромофобный и нейроэндокринный рак, а также онкоцитому и рак из протоков Беллини.
Опухоль почки может иметь в своей структуре массивные зоны некроза и кровоизлияния, т.е. при визуализации может иммитироваться полостная структура. Кроме того, возможно изначально самостоятельное развитие опухоли почки в стенке кисты (кистозная форма рака почки). С внедрением современных систем медицинской визуализации (МСКТ, МРТ), сформулировано множество дополнительных критериев, характеризующих кистозные образования почек. Для их систематизации в практической деятельности используется классификация, предложенная Bosniak М.А. (1986):
Типичная картина одиночной (солитарной) кисты почки с четкими ровными контурами, внутренние структуры отсутствуют.
Киста имеет диаметр не более 30 мм, в ее структуре отмечаются одна или две перегородки с толщиной не более 1 мм; могут быть единичные кальцинаты в стенках или перегородках; или киста имеет более плотное содержимое вследствие повышенного содержания в кистозной жидкости белка или крови. Накопление контрастного вещества элементами образования отсутствует.
Жидкостное образование с толстыми стенками неоднородной структуры, возможно увеличение плотности после внутривенного контрастирования; отмечается неравномерная их кальцификация; единичные пристеночные дополнительные структуры; мультилокулярные кисты.
Неоднородные по составу кистозные структуры с необычно толстыми, накапливающими контрастный препарат стенками, имеющие дополнительные солидные включения.
При кистозном образовании с характеристиками III и IV группы необходимо исключать рак почки. По результатам научных исследований около 40% кист, имеющих признаки III группы, в итоге были представлены злокачественными новообразованиями.
Доброкачественные опухоли почки
Самыми частовстречаемыми и наиболее значимыми для клинической практики доброкачественными опухолями почек являются ангиомиолипомы. Причины их появления и развития во многом остаются неясными. Однако, возникновение данного вида опухолей часто ассоциировано с имеющейся наследственной патологией, называемой туберозным склерозом.
Ангиомиолипомы составляют примерно 0,3% от всех объемных образований почек. Женщины болеют в 2,5 раза чаще мужчин. В 13–30% случаев ангиомиолипомы носят множественный характер, а у 15% больных бывает двустороннее поражение. Размеры опухолевого узла могут составлять от 5–7 мм до 20 см и более.
Гистологически данная доброкачественная опухоль почки обычно представлена зрелой жировой тканью, кровеносными сосудами и гладкомышечными структурами в различных пропорциях.
Несмотря на то, что ангиомиолипомы обычно четко отграничены и растут, раздвигая и сдавливая окружающие ткани, известны случаи их роста, как в направлении лоханки, так и с прорастанием почечной капсулы и околопочечной клетчатки. Метастазирования при типичной ангиомиолипоме не бывает. По данным научной литературы, известны всего три наблюдения развития саркомы почки на фоне ангиомиолипомы, однако имеются описания случаев развития рака почки на фоне ангиомиолипомы как параллельного процесса.
Солитарная фиброзная опухоль при клиническом обследовании может быть ошибочно принята за почечноклеточную карциному или саркому почки, так как имеет большие размеры, сходные рентгенологические признаки и часто сопровождается «безболевой» макрогематурией – примесью крови в моче.
К числу редких доброкачественных опухолей почки принадлежат также метанефрогенная аденома и метанефрогенная аденофиброма.
Наиболее распространенными доброкачественными новообразованиями почек эпителиального генеза являются онкоцитома и папиллярная аденома. Однако, они составляют всего 5% от общего числа всех опухолей почки.
Опухоль почки – симптомы
В настоящее время многими учеными отмечается бессимптомность течения данного заболевания. По видимому, это связано, в первую очередь, с улучшением диагностики, широкому внедрению ультразвукового сканирования, которое является основным скрининг-методом в выявлении многих патологических процессов.
Выделяют местные и общие симптомы раковой опухоли почки. К местным симптомам относятся:
Боль в поясничной области
Боль в поясничной области. Причиной ее является прорастание опухолью фиброзной капсулы почки, компрессия сосудов почечной ножки с нарушением кровообращения в органе, а также структур чашечно-лоханочной системы, что приводит к нарушению уродинамики. Кроме того, опухоль в процессе своего роста инвазирует околопочечную клетчатку, мышцы и соседние органы, что также может являться причиной болевого синдрома. Интенсивность боли варьирует в довольно широком диапазоне. Может носить постоянный характер.
Определяется при локализации опухоли в нижнем сегменте почки. Имеет плотную консистенцию, подвижность определяется степенью распространения на окружающие органы. Также может пальпироваться неизмененный нижний сегмент почки при отдавливании последней вниз объемным образованием, локализующимся в ее верхнем сегменте.
При появлении примеси крови в моче необходимо срочно обратиться к врачу. Возникнув однажды, гематурия может прекратиться сама и возникнуть снова через достаточно продолжительный промежуток времени. Пациент успокаивается и откладывает свой визит к врачу. Но болезнь продолжает развиваться! Помните об этом!
Данная группа симптомов ранее обозначалась как «классическая» триада. При одновременном наличии всех ее компонентов, как правило, имела место одна из поздних стадий заболевания. В настоящее время встречается редко.
Группа общих (другое название – экстраренальных) симптомов опухоли почки включает в себя следующие:
Повышение температуры тела
Является наиболее частым неспецифическим признаком наличия опухолевого процесса. Как правило, лихорадка носит субфебрильный характер (диапазон Т тела от нормальной до 37,9 С), длительная, постоянная. Причиной ее является постоянное попадание в кровь продуктов жизнедеятельности и распада опухолевых клеток.
Данный симптом регистрируется примерно у пятой части пациентов с опухолью почки. Причина кроется в нарушении кровообращения в пораженном органе в результате компрессии почечных сосудов разрастающейся опухолью, что в свою очередь запускает каскад ренин-ангиотензиновой системы. Как правило, плохо поддается лечению стандартными препаратами.
Потеря аппетита, похудание, слабость являются неспецифическими проявлениями опухоли почки, но часто наиболее ранними и порой единственными.
При обнаружении у себя одного из вышеуказанных признаков показано срочное обращение к врачу. Я буду искренне рад, если выясниться, что Ваша повышенная утомляемость или потеря аппетита обусловлены всего лишь кратковременным стрессом на работе.
Опухоль почки – диагностика
Современный алгоритм обследования пациента с подозрением на опухоль почки включает в себя следующие основные пункты:
На сегодняшний день является общедоступным, массовым, неинвазивным и безвредным методом обследования. Позволяет визуализировать опухоль, уточнить ее размеры, локализацию, отношение к основным структурам почки и окружающим тканям. Кроме того, в режиме цветного допплеровского картирования позволяет оценить параметры кровотока в опухолевом узле, состояние почечных сосудов, в частности почечной вены для исключения наличия в ней признаков опухолевого тромбоза.
Компьютерная томография (КТ)
Компьютерная томография (КТ). В настоящий момент является основным диагностическим и визуализирующим методом при опухоли почки. По возможности, цеелесообразно выполнять исследование на мультиспиральном томографе (МСКТ). Данная методика позволяет получать срезы с шагом до 1 мм, за счет количества и скорости оборота детекторов появляется возможность качественного выполнения сосудистой фазы исследования. Кроме того, имеется возможность получать изображения высокого качества в режимах 3D-реконструкции и мультипланарной реформации, что важно для детальной визуализации всех аспектов патологического процесса и тщательного планирования предстоящего лечения. Исследование, при отсутствии противопоказаний, должно быть выполнено с внутривенным контрастированием. Противопоказаниями являются хроническая почечная недостаточность, аллергия на йодсодержащие контрастные препараты.
Магнитно-резонансная томография (МРТ)
Является методом выбора у пациентов при наличии противопоказаний для МСКТ с контрастированием, а также уточняющей методикой в сложных диагностических случаях, когда МСКТ не дает однозначной трактовки полученных результатов, в том числе при наличии образований почки с жидкостным компонентом и при подозрении на ангиомиолипому. Исследование целесообразно выполнять с контрастированием. Йод в контрастных препаратах для МРТ отсутствует.
Позволяет выяснить функциональное состояние почек. Это важно в свете планирования оперативного лечения и предварительной оценки резервных возможностей здоровой почки в случае выполнения нефрэктомии.
Используется для поиска костных метастазов при подозрении на их наличие.
Рентгенография органов грудной клетки или компьютерная томография легких
Позволяет исключить наличие метастатического поражения легких.
Хирургическое вмешательство до настоящего времени остается основным и единственным радикальным методом лечения локализованного и местнораспространенного рака почки. В случае удовлетворительного функционального состояния здоровой почки, операцией выбора в большинстве случаев является радикальная нефрэктомия (удаление почки), которая предполагает при ее выполнении обязательное соблюдение следующих принципов:
В настоящее время видеоэндоскопические методики получили широкое применение в хирургии. Многолетний опыт показал преимущества видеоэндоскопического лечения многих заболеваний перед традиционным открытым способом. В настоящий момент происходит широкое внедрение этой технологии при выполнении операций по поводу объемных образований почек.
Предоперационная подготовка не отличается от таковой при открытых операциях. Более подробно ее основные этапы изложены на отдельной странице.
При накоплении достаточного опыта время операции при лапароскопической нефрэктомии соответствует времени открытой операции сопоставимого объема при значительно меньшей травматичности эндоскопического доступа. Потребность в наркотических анальгетиках практически отсутствует, а при оценке качества жизни в послеоперационном периоде лапароскопическая нефрэктомия имеет значительное преимущество по сравнению со стандартным пособием.
Онкологические результаты операций у пациентов, пролеченных лапароскопическим доступом, полностью сопоставимы с результатами открытых операций. Общая и специфическая 5-ти летняя выживаемость пациентов составляет около 98 и 81% соответственно.
Дискутабельным остается вопрос — с какой стадией онкопроцесса в почке может быть оперирован пациент лапароскопическим доступом? По мнению большинства хирургов это больные со стадией процесса T1-2N0. Собственный опыт позволяет констатировать успешность лечение в подавляющем большинстве случаев у пациентов со стадией опухоли почки pT3a.
Лапароскопическая резекция почки
Значительно реже лапароскопический метод применяется при выполнении органосберегающих операций при опухоли почки. Опубликованные в последние годы исследования отдаленных результатов показали, что при выполнении органосохраняющей операции по поводу рака почки в пределах здоровых тканей, 5-летняя онкоспецифическая выживаемость составляет 78-90,5% против 66-79% при радикальной нефрэктомии.
Актуальным остается вопрос: «Какова оптимальная тактика при локализованном (pT1a, pT1b и pT2 стадии), а также местнораспространенном (pT3a стадия) раке почки и сохранном противоположном органе?» Полностью поддерживаю принципы, сформулированные академиком Н.А. Лопаткиным : «При технической возможности, достаточной функциональной значимости оставшейся части паренхимы и эффективной чашечно-лоханочной системе, целесообразно выполнение резекции почки даже при интактной контралатеральной почке. Данное вмешательство является не менее радикальным, чем нефрэктомия». Для хирурга важно осознание того, что «лишних» органов у человека не бывает.
Резекция почки, каким бы доступом она не выполнялась (лапароскопическим или открытым) может быть проведена по абсолютным, относительным или элективным показаниям, сформулированным член-корр. РАМН, профессором Аляевым Ю.Г.
Абсолютные показания к органосохраняющей операции при опухоли почки:
Относительные показания к органосохраняющей операции:
Элективным показанием является ситуация, когда противоположная почка сохранна, а новообразование монофокальное и имеет стадию pT1bNoMo.
Органосохраняющая операция не показана если противоположная почка сохранна, а новообразование мультифокальное или монофокальное в стадии pT1bNoMo и размер его больше 4 см, а также при отсутствии техничекой возжности осуществления ее в пределах здоровых тканей.
В качестве одного из аргументов сторонники органосохраняющих операций приводят тот факт, что качество жизни пациентов выше после органосохраняющих операций нежели после органоуносящих.
И так, удаление почки или ее резекция в сочетании с преимуществами лапароскопического доступа? Решение вопроса требует индивидуального подхода и строго персонифицированного решения.