ишемический шок что это такое
Транзиторная ишемическая атака: причины, симптомы и лечение
Транзиторная ишемическая атака головного мозга является временным острым расстройством центральной нервной системы. В медицинской практике такую патологию могут еще называть микроинсультом. Единственное отличие заключается в продолжительности проявления симптоматики. В случае с транзиторной ишемией признаки исчезают в течение часа, они не несут необратимых последствий. Чаще всего такого рода нарушения обнаруживаются у лиц пожилого возраста.
Диагностика осуществляется на основании совокупности всех сведений, получаемых путем медицинских исследований: компьютерной, магнитно-резонансной томографии, результатов УЗДГ, ПЭТ отделов головного мозга. Дополнительно могут назначать лабораторные процедуры. Обследование желательно проходить в специализированных неврологических центрах.
Лечение транзиторной ишемической атаки головного мозга может быть консервативным, симптоматическим и оперативным. Все зависит от возраста пациента, наличия сопутствующих заболеваний и общего состояния. Терапия необходима для того, чтобы исключить риск развития инсульта. По статистике, у больного по истечении 2 дней после приступа риск инсульта составляет 4 %, через 30 дней — 8 %, в течение 5 лет — 29 %.
Код МКБ-10
ТИА в МКБ-10 (Международная классификация болезней 10-го пересмотра) звучит следующим образом: Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы (G45). ТИА входит в группу эпизодических и пароксизмальных расстройств (G40- G47).
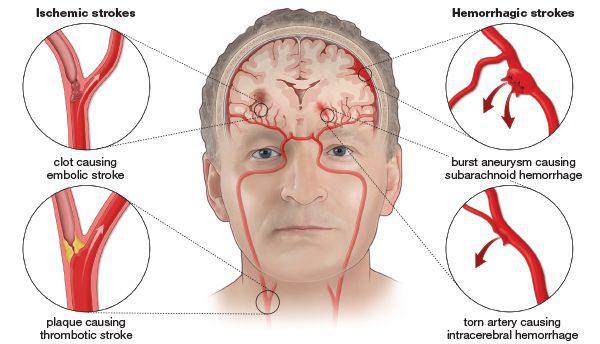
Транзиторная ишемическая атака происходит в результате блокировки какого-либо сосуда, питающего головной мозг. В сосуде могут образовываться атеросклеротические бляшки или тромбы, мешающие нормальному движению крови. Редко ТИА происходит в результате кровоизлияния. Однако в этом случае кровообращение восстанавливается достаточно быстро.
Причины
ТИА не является самостоятельным заболеванием, ее появление связано с патологиями сердечно-сосудистой системы, проблемами свертываемости крови, травмированием сосудов и большой кровопотерей.
Причины тромбоэмболии чаще всего связаны с:
ТИА может наблюдаться у пациентов с:
Факторы риска
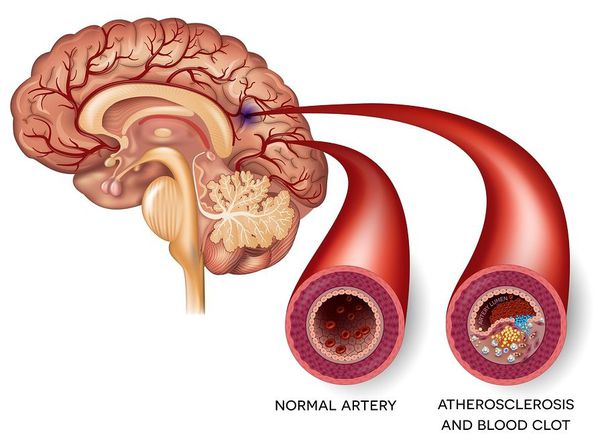
В большинстве случаев транзиторная ишемическая атака вызвана перекрытием мелких кровеносных сосудов атеросклеротическими бляшками.
В группу риска развития транзиторной ишемической атаки входят лица, страдающие следующими заболеваниями и состояниями:
По данным статистики, транзиторные ишемические атаки чаще поражают больных мужского пола среднего возраста. Однако симптомы могут проявляться также в детском возрасте и у молодых людей, страдающих сердечно-сосудистыми заболеваниями.
Диагностика транзиторной ишемической атаки осуществляется на основании сведений, полученных при проведении медицинских исследований:
Для постановки максимально точного диагноза дополнительно могут быть назначены лабораторные процедуры.
Клинические проявления
Транзиторная ишемическая атака способствует возникновению временной неврологической симптоматики. Поэтому на момент консультации у невролога все признаки отсутствуют, специалист отталкивается лишь от жалоб пациента при опросе. В зависимости от места локализации патологии будет меняться и клиническая картина.
Нарушения в вертебробазилярном бассейне (ВББ) вызывает шаткость походки, неустойчивость, головокружение, дизартрию (нечеткую речь), проблемы со зрением, сенсорные аномалии.
Изменения в каротидном бассейне приводят к резкому ухудшению зрения, временной слепоте одного из органов, нарушениям подвижности в конечностях, редко судорогам. Эти признаки носят кратковременный характер.
ТИА в зоне сетчатки, когда патология затрагивает артерию органов зрения, что приводит к преходящей слепоте. Пациенты жалуются на возникновение препятствия в виде «шторки».
Приступ ТИА длится не больше 15–20 минут, после чего все неврологические проявления исчезают. Именно из-за такого кратковременного недомогания люди и не обращают на него внимания и не посещают клинику. Это расстройство может случиться раз в жизни или повторяться регулярно (до трех раз в день). Проявлений ТИА выделяют столько, сколько существует функций у головного мозга. Временные отклонения могут наблюдаться в речи, памяти, поведении.
Общие признаки
К общим признакам ТИА можно отнести:
У пациентов отмечается бледность кожи, рассеянность, невозможность сосредоточиться. Если патология локализуется в шейном отделе, то ситуативные приступы вызывают появление резкой мышечной слабости — пациент может упасть, потерять возможность свободно двигать конечностями, чаще всего пострадавший находится в полном сознании. В тяжелых случаях человеку требуется срочная неотложная помощь.
Нехарактерные симптомы
Для ТИА является не характерной следующая симптоматика:
Подозрение на диагноз транзиторная ишемическая атака требует принятия соответствующих мер, чтобы предотвратить дальнейшие нежелательные осложнения.
Критерии тяжести
Существует 3 степени тяжести ТИА. Именно они свидетельствуют о положительной или отрицательной динамике заболевания:
По МКБ-10 транзиторная ишемическая атака имеет стандартную классификацию:
Разновидность и степень тяжести местного снижения кровообращения в голове может установить только квалифицированный медицинский работник.
Диагностика
Если следовать рекомендациям Всемирной организации здравоохранения, то всех больных с подозрением на ТИА должны доставить в региональный сосудистый центр. Скорость обследования (в течение 24 часов) значительно повысит шансы узнать картину общих изменений.
Список процедур включает в себя:
Дополнительные процедуры включают в себя:
Критерии диагностики транзиторной ишемической атаки ориентированы на шкалу ABCD2, которая получила широкое применение в странах Западной Европы и США. С ее помощью можно спрогнозировать риск развития инсульта у пациентов, которые перенесли ТИА.
Оценочная школа выглядит следующим образом:
Такой подход позволяет объективно оценить как мягкие, так и более тяжелые проявления ишемии.
Полное обследование пациента позволит провести дифференциацию ТИА от других заболеваний, таких как:
Существует спектр значимых признаков, с помощью которых можно с большей вероятностью говорить о правильном разграничении острой ВББ от других болезней. К ним относятся:
Для ТИА характерным является присутствие нескольких признаков, поэтому состояние пациента требует качественного анализа.
Лечение
Самое главное — вовремя оказать пострадавшему соответствующую помощь, так как с первого взгляда поставить диагноз сложно. Следует знать, что существует неотложная помощь. Это ряд определенных действий, направленных на стабилизацию состояния пациента и его госпитализацию:
Пострадавшему стоит дать возможность свободно дышать: ослабить галстук или расстегнуть верхние пуговицы одежды, открыть окно. Обязательно принять горизонтальное положение или положение «полусидя». При наличии рвоты — очистить дыхательные пути. Больному можно давать небольшое количество воды.
Целью терапии ТИА является предупреждение последующих приступов с развитием осложнения. В первую очередь купируется снижение кровоснабжения с последующим восстановлением. Врачи подбирают лечение к основному недугу: сахарному диабету, артериальной гипертензии, тромбоэмболии или другим патологиям.
Длительность лечения зависит от конкретного случая. Пациент может проходить период восстановления амбулаторно либо в клинике. Ему могут назначать:
По показаниям может проводиться симптоматическое лечение, которое назначается индивидуально.
Лечащий врач может назначать физиотерапевтические процедуры, среди которых:
По показаниям могут применять массажные процедуры, направленные на улучшение циркуляции крови.
Хирургическое вмешательство назначается при атеросклеротическом поражении экстракраниальных сосудов. Такая процедура имеет 3 разновидности:
Больному, страдающему от ТИА, требуется профессиональная консультация у соответствующих специалистов.
Лечение после транзиторной ишемической атаки будет зависеть от причины возникновения приступа, частоты и возрастных показателей пациента. Если симптоматика слабо выражена и приступы единичны, то восстановление проходит быстро.
Неврологическая реабилитация после транзиторной ишемической атаки в Юсуповской больнице
Клиника реабилитации Юсуповской больницы является уникальным медицинским учреждением, специалисты которой направляют все свои усилия на восстановления у пациентов утраченных вследствие заболевания функций организма.
В схему реабилитационных мероприятий наши врачи-реабилитологи включают уникальные восстановительные программы, инновационные медицинские технологии и методики.
Физические упражнения после транзиторной ишемической атаки и инсульта
Лечебная физкультура (ЛФК) является обязательным и очень мощным инструментом восстановления после транзиторной ишемической атаки. Её проведение врачи-неврологи Юсуповской больницы назначают уже в первые дни после приступа. ЛФК должна выполняться на всех этапах лечения, а в идеале – всю последующую жизнь.
По силе своего положительного воздействия регулярные физические упражнения после транзиторной ишемической атаки и инсульта могут конкурировать даже с самыми современными медикаментами.
Физические упражнения после транзиторной ишемической атаки и инсультов имеют следующие задачи:
Лечебная физкультура является действенным, однако не единственным методом реабилитации после транзиторной ишемической атаки и инсульта. Наиболее высокая эффективность достигается если ЛФК сочетается с массажем, мануальной терапией, трудолечением, социальной и психологической адаптацией.
Реабилитация после транзиторной ишемической атаки в Юсуповской больнице – это полноценная восстановительная программа, которая позволяет избежать развития тяжелых последствий нарушения мозгового кровообращения.
Профилактика
Чтобы предотвратить развитие транзиторных ишемических атак, следует выполнять рекомендации специалистов:
Чтобы транзиторная ишемическая атака не имела последствий, следует вести активный и здоровый образ жизни:
Если придерживаться всего вышеперечисленного, то прогноз на полное выздоровление будет положительным.
Юсуповская больница расположена недалеко от центра Москвы. Здесь принимают пациентов круглосуточно. Записаться на прием и получить консультацию специалистов можно по телефону клиники.
Ишемический шок что это такое
КЛИНИЧЕСКАЯ КОНЦЕПЦИЯ ИШЕМИЧЕСКИХ ШОКОВ
Воробьев К.П., hbo_vorobyov@mail.ru, Луганск, областная клиническая больница.
Фундаментальные биологические науки создают новое знание для медицинской практики. К настоящему времени накоплено достаточно знаний и эмпирических фактов для создания клинической концепции ишемических шоков (ИШ). Анестезиологи декларируют, что их специальность основана на патологической физиологии. Именно это обязывает анестезиолога обобщать данные фундаментальных биологических наук в виде клинических концепций.
Понятие «Ишемический шок»
Какие же системные механизмы объединяют различные шоки?
Главным общим механизмом различных шоков является двухфазность патологического процесса: вначале распространенное возбуждение нейронов, затем угнетение (эректильная и торпидная фаза). Нарушения кровообращения наступают вторично, в результате изменения обратной афферентации (повреждение афферентных рецепторов органа мишени).
Насколько нам известно, патофизиологическую концепцию ИШ впервые предложила Марианна Владимировна Биленко в своей замечательной монографии: «Ишемические и реперфузионные повреждения органов». В свое время в этой книге были наиболее полно описаны механизмы реперфузионных повреждений органов и тканей, но вот уже более тринадцати лет эта монография является, с моей точки зрения, лучшим руководством для анестезиолога-барофизиолога, потому что наиболее полно описывает патогенез оксидантного стресса.
ИШ является патофизиологической категорией, которая пока не получила удовлетворительных проекций в клинику, продолжает активно изучаться как биологами, так и медиками. Несмотря на огромный научный интерес исследователей к данной проблеме, до сих пор очень мало работ обобщающего характера, исходя из которых, можно создать клиническую концепцию ИШ.
Предпосылки для создания новой концепции ИШ
Напомню, что М.В.Биленко относит к ИШ:
Методы изучения модели ИШ
Моделирование является универсальным путем познания. Мы создаем модели на каждом шагу, когда пытаемся определить главные особенности какого либо объекта. При моделировании исследователь выделяет наиболее важные характеристики изучаемого объекта и проводит их анализ. Фундаментальные исследования кислородного статуса в норме и при патологии составляют содержательное описание нашей модели ИШ.
Анализ моделей ИШ с позиций новых физиологических данных является первым методическим приемом моделирования. Эти данные кратко обозначены в разделе «ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ ГБО С ПОЗИЦИЙ НОВЫХ ФУНДАМЕНТАЛЬНЫХ ЗНАНИЙ».
Вторым методологическим приемом изучения моделей ИШ является эмпирическая интерпретация новой модели, то есть проверка правильности модельного представления об объекте путем сопоставления новой модели с реальными экспериментальными и клиническими данными. Новая модель должна удовлетворительно объяснять любое достоверное знание.
Основные положения новой клинической модели ИШ
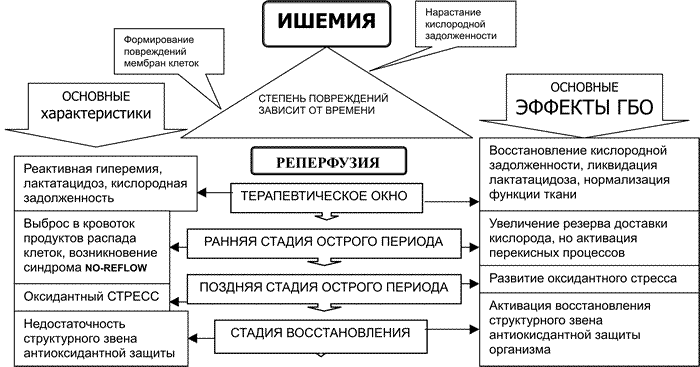
Мы выделяем четыре стадии ИШ
— стадию «терапевтического окна»,
— острый период, который разделяется на раннюю и позднюю стадии и период восстановления.
В поздней стадии острого периода ИШ, при выраженных повреждениях клеточных мембран может существенно нарушится обратная афферентация (см. физиологическую модель) и в этом случае развивается выраженная дисрегуляция, которая при нарастающих структурных повреждениях характеризует органную дисфункцию и терминальное состояние.
Эти рассуждения о категориях функциональных состояний имеют решающее значение в определении стратегии лечения не только методом ГБО, но и при определении общей стратегии коррекции и управления кислородным гомеостазом.
Понятие терапевтического окна часто связывается с определенным периодом, на протяжении которого будет эффективна выбранная терапия.
Абстрактная клиническая модель ИШ описывается следующим образом. В первой, ишемической фазе в тканях происходят нарушение функций органел клеток вследствие энергетической недостаточности, создаются условия для активации перекисного окисления липидов (ПОЛ).
Во второй, реперфузионной фазе, благодаря увеличению доставки кислорода происходит активация ПОЛ в поврежденных клетках, но и ликвидация кислородной задолженности в клетках с сохраненной структурой биомембран.
В первый период реперфузии мы делаем допущение, что в нашей модели еще не произошли необратимые повреждения мембран клеточных структур. Для периода терапевтического окна характерен гипердинамиченский тип кровообращения. Сама природа стремится создать относительную гипероксию для ликвидации кислородной задолженности. Длительность терапевтического окна зависит от различных факторов: длительности и степени ишемии, особенностей метаболизма ишемизированной ткани, предшествующего функционального состояния организма и пр. Этот период ИШ является абсолютным показанием для проведения ГБО.
Синдром no-reflow является началом ранней стадии острого периода ИШ. Для этого периода характерно развитие синдрома оксидантного повреждения ишемизированной ткани. В ранней стадии острого периода ИШ значительное увеличение кислородной емкости крови во время ГБО создает дополнительную нагрузку на механизмы гемодинамической ауторегуляции ишемизированной ткани. Срыв этих механизмов приводит к усилению свободнорадикального кислородного повреждения тканей, системным нарушениям и органной дисфункции. Поэтому применение ГБО в этот период ИШ является проблематичным, а эффект лечебной гипероксии зависит от дозы ГБО.
В следующией поздней стадии острого периода произошло необратимое повреждение части клеток и восстановление аэробного обмена в других ишемизированных клетках. Главной доминантой является защита организма от свободнорадикальных кислородзависимых цепных реакций, распада поврежденных клеток и выброса продуктов ПОЛ в системный кровоток. В этот период необходимо поддерживать механизмы ауторегуляции ишемизированной ткани и в случае тяжелой ишемии защищать ткань от гипероксии. При обширных ИШ и срыве механизмов ауторегуляции организм переходит в терминальное состояние. Применение ГБО в этот период, чаще всего, вызывает ухудшение функционального состояния организма, приводит к срыву механизмов ауторегуляции и нарастанию органной дисфункции.
Ключевые позиции модели ИШ изображены на рис.1
Клинические следствия
Представленная модель ИШ является основой для создания клинической концепции ИШ. Эта концепция будет моделью более высокого порядка, которая с учетом типовых клинических ситуаций позволит разработать стратегические правила лечения различных ИШ.
В данной публикации лишь обозначены основные методологические направления создания моделей ИШ. Тем не менее, это позволяет выработать ряд правил лечения ИШ. При определении стратегии применения ГБО они сводятся к следующему:
Несмотря на то, что большинство специалистов декларируют раннее применение ГБО, чаще всего применение оксигенобаротерапии начинают после периода терапевтического окна. Например, при инфаркте миокарда терапевтическое окно составляет 30-60 минут. При самой лучшей организации медицинской помощи практически невозможно провести ГБО в первый час после возникновения инфаркта миокарда. Поэтому попытки доказать эффективность ГБО при этом заболевании в клинике не увенчались успехом, при этом в лабораторных условиях на животных показана эффективность ГБО в первые 30 минут после коронарной окклюзии. Аналогичным образом обстоит вопрос с лечением ишемий головного мозга без нарушения сосудистой проходимости.
Уровень достоверности нового знания
Каждое знание претендует на определенный уровень достоверности. Вышепредставленная модель является гипотетическим знанием, которое основано на физиологической модели, удовлетворительно объясняет многие известные факты нарушений кислородного гомеостаза и носит системный характер. До тех пор, пока знание удовлетворительно объясняет известные факты, оно может претендовать на уровень парадигмы.
Если это не так, покажите конфликт этой новой парадигмы с каким либо фактом, а еще лучше предложите альтернативное знание.
В любом случае нам нужна рабочая гипотеза для повседневной научной и практической деятельности.
Что такое ишемический инсульт (инфаркт мозга)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год.
Определение болезни. Причины заболевания
Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
Причины инсульта
Причины возникновения ишемического инсульта:
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
Симптомы ишемического инсульта
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
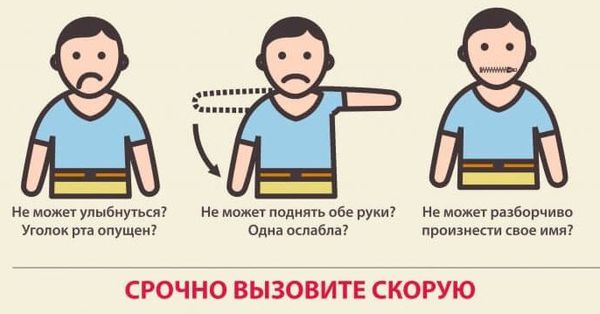
Как распознать инсульт у человека
Первые признаки инсульта:
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Изменения глаз:
Также при инсульте могут наблюдаться и другие симптомы:
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
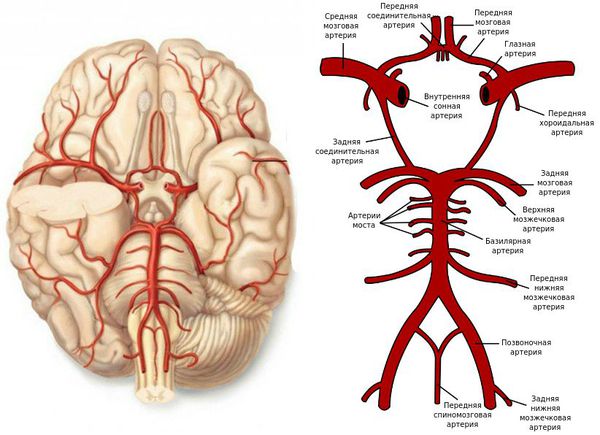
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
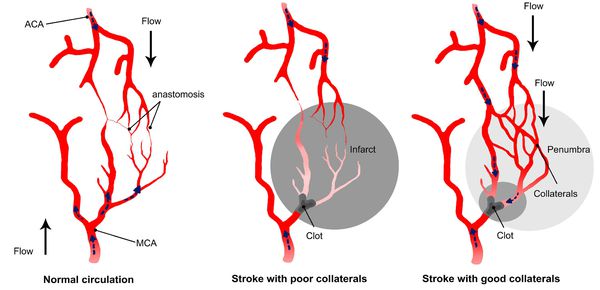
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом ( неконтролируемыми колебательными движениями глаз ), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
Патогенез ишемического инсульта
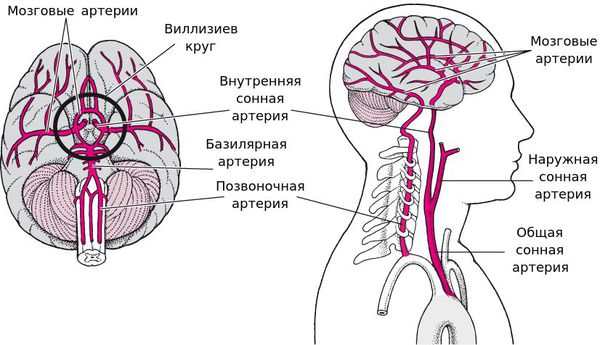
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы. [11]
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
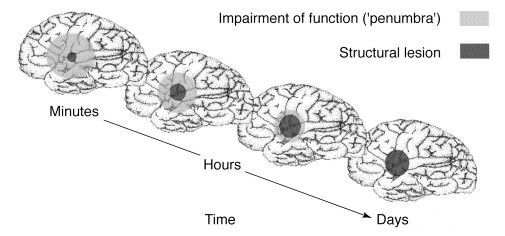
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
По локализации инсульта выделяют:
По стороне поражения:
По характеру поражения:
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в о стром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
Антиагреганты
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
Хирургическое лечение
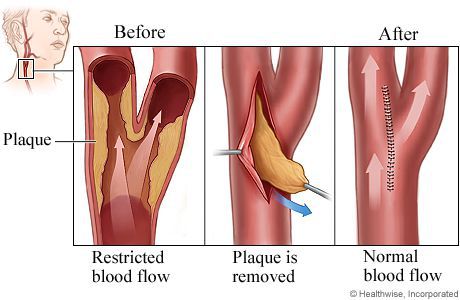
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
Основные принципы реабилитации после инсульта:
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме «дневного стационара» при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, боле зни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.