После гортани что идет
Рак ротоглотки
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
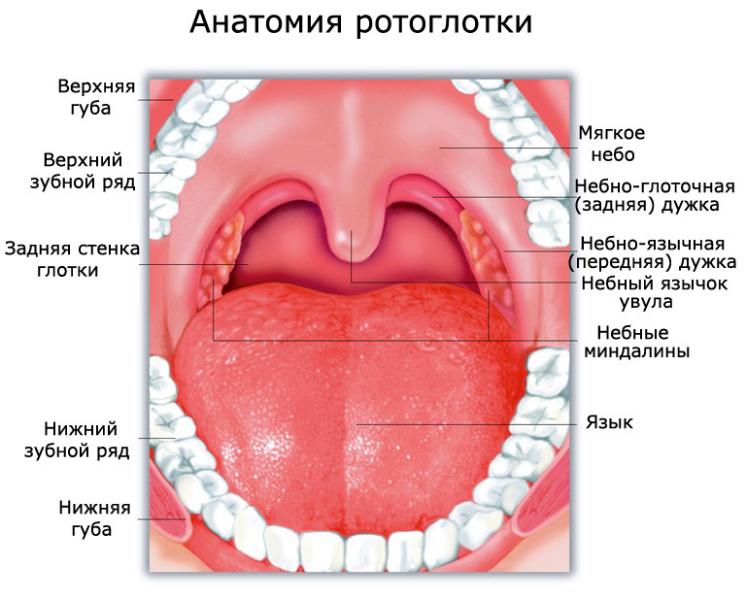
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
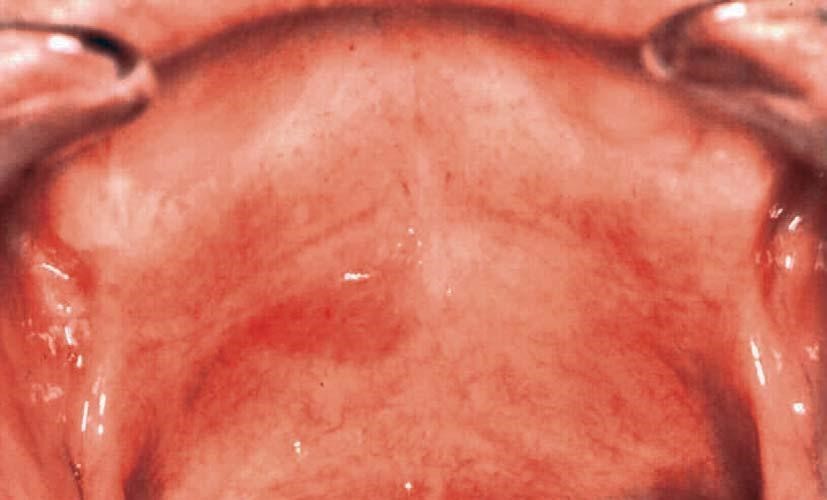
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
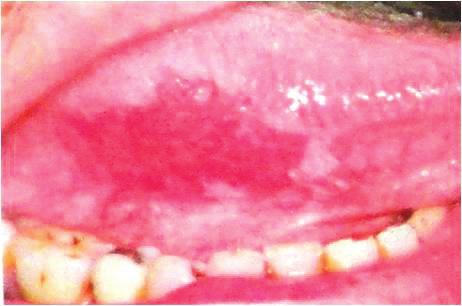
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
Рисунок 1. Лейкоплакия
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
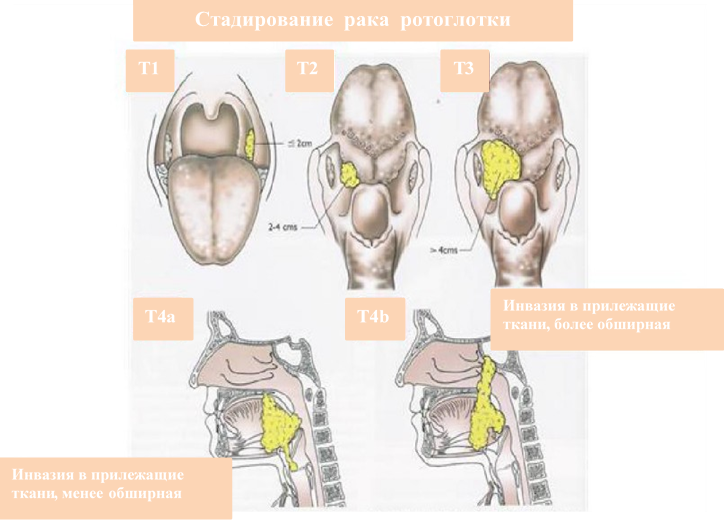
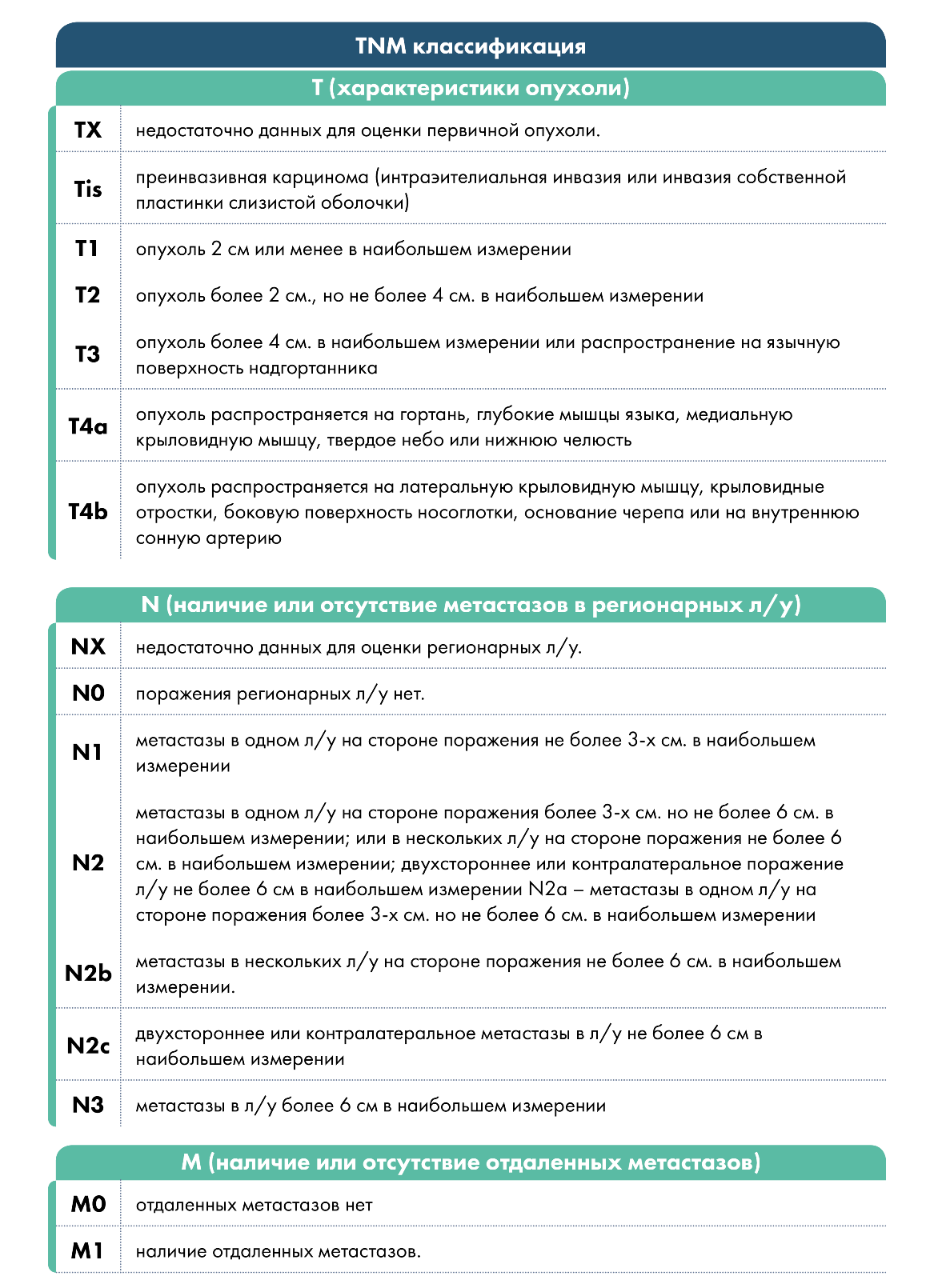
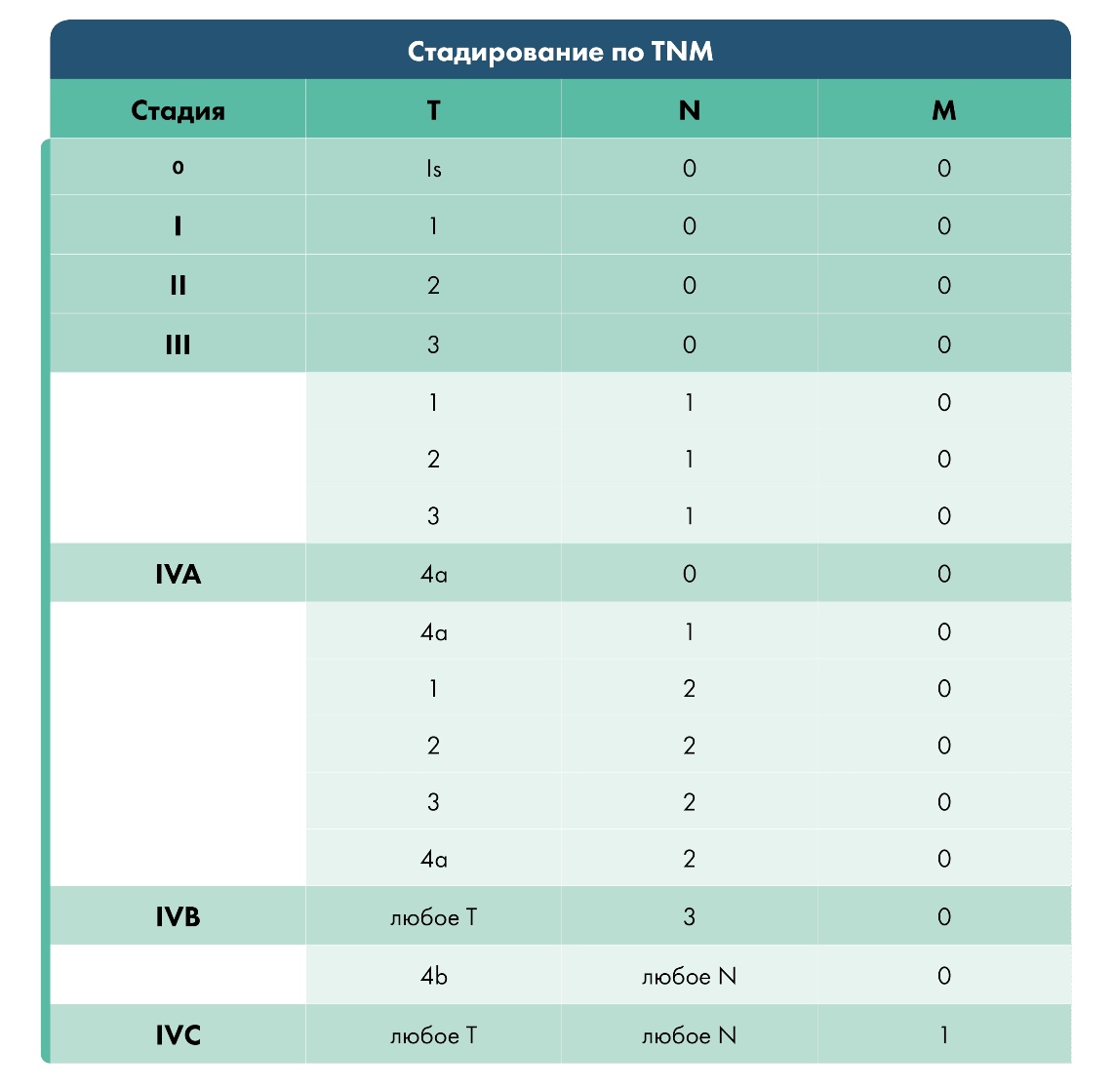
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Диагностика рака горла
К онкологическим поражениям горла относятся различные злокачественные новообразования, которые локализуются в зоне глотки и гортани. Эта патология встречается довольно часто среди опухолей недоброкачественного характера. Статистические данные указывают на то, что данное заболевание встречается в 10 раз чаще у мужчин, нежели у женщин. Рак гортани на запущенной стадии может привести к летальному исходу, поэтому так важно своевременно диагностировать болезнь и принять все необходимые меры. Чем раньше вы начнете лечение, тем больше у вас будет шансов на полное выздоровление.
Симптоматика
Чаще всего новообразования такого типа наблюдаются у мужчин 40-60 лет.
Рак горла на начальной стадии определить сложно, поскольку симптоматика очень похожа на обыкновенное простудное заболевание. Больной может ощущать:
Если на начальном этапе игнорировать симптомы рака, то далее он может проявиться в виде:
При первых симптомах злокачественной опухоли горла следует безотлагательно обратиться к соответствующему специалисту.
Как определить наличие рака гортани?
Методов диагностики рака горла достаточно много. Однако перед более глубокими исследованиями каждый пациент должен пройти визуальный осмотр у специалиста и пальпацию шеи. Важную роль при постановке диагноза играют жалобы больного, по ним можно понять локализацию опухоли и стадию развития. Все это важно для того, чтобы специалист мог спрогнозировать последующее развитие опухоли.
Если пациент ощущает мешающий комок в горле и болезненные ощущения при глотании, то опухоль может находиться в вестибулярной зоне гортани.
Когда эти симптомы дополняет боль в ухе, то можно предположить, что новообразование находится на летеральной стенке горла с одной стороны. Деформация голоса говорит о патологии голосового отдела.
Так, по различным симптомам можно установить точное место поражения.
Следующий информативный метод – это пальпация шеи, которая позволяет:
Рак гортани может метастазировать на все лимфатические узлы. Чтобы поставить окончательный диагноз, следует провести еще общее медицинские обследование.
Методы диагностики
Сдача анализов – на ранней стадии именно анализ крови пациента может предупредить о наличии патологий в его организме. Пациент сдает кровь на общий анализ, а также на наличие онкологических маркеров. Зачастую о раке может говорить пониженный гемоглобин или слишком высокий уровень лейкоцитов в крови.
Биопсия – позволяет наиболее точно поставить диагноз. Данная методика позволяет не только выявить наличие онкологического процесса, но и гистологический характер опухоли. Эти данные дают возможность подобрать наиболее эффективное лечение в каждом отдельном случаев.
Визуальные методы – чтобы сформировать более полную картину о размерах новообразования, лимфоузлов, состоянии близлежащих тканей, специалист обычно назначает больному:
После прохождения всех необходимых исследований лечащий врач определяет стадию развития опухоли и назначает больному подходящий метод лечения.
Стадии развития заболевания
В зависимости от локализации и объема поражений, выявляют несколько стадий:
0 стадия – выявление рака на данной стадии бывает достаточно редко, поскольку симптоматика практически отсутствует. Если все-таки у пациента определили развитие онкологического процесса на этом этапе, то можно гарантировать полное излечение. Выживание в течение 5-ти лет наблюдается в 100% случаев.
1 стадия – новообразование распространяется на слизистую оболочку горла, но не задевает близлежащие ткани. Грамотно назначенное лечение рака 1-й степени позволяет сохранить жизнь пациенту в течение 5 лет в 80% случаев.
2 стадия – рак переходит на какой-либо участок гортани и полностью поражает его. Голосовые связки при этом еще функционируют. Больной проживает как минимум 5 лет в 70% случаев.
3 стадия – новообразование дает метастазы и поражает соседние органы. Больной ощущает проблемы с голосом, который может вообще исчезнуть. Выживаемость в течение 5 лет при данной степени заболевания составляет 60%.
4 стадия – опухоль достигает больших размеров и может перекрывать всю гортань. Болезнь на этой стадии практически не поддается лечению. Облегчить состояние больного могут только обезболивающие средства. Прожить еще 5 лет с данным диагнозом могут лишь 25% больных.
Ларингофарингеальный рефлюкс
Ларингофарингеальный рефлюкс (ЛФР) — это заброс желудочного содержимого (кислоты и таких ферментов, как пепсин) в гортань, приводящий к появлению охриплости, ощущению кома в горле, затруднению глотания, кашлю, ощущению слизи в гортаноглотке.
Рефлюкс, как причина вышеописанных симптомов без гастроэзофагеальной рефлюксной болезни (ГЭРБ), постоянно ставится под сомнение. Руководства, выпущенные специализированными обществами в области ларингологии и гастроэнтерологии, представляют разные точки зрения. Обе группы признают, что интерпретация существующих исследований затрудняется из-за неопределенных диагностических критериев ЛФР, различных показателей ответа на лечение и значительного эффекта плацебо при проводимом лечении.
Имеются относительно ограниченные данные о распространенности ЛФР: примерно у 30% здоровых людей могут фиксироваться эпизоды рефлюкса на суточной pH-метрии или обнаруживаться характерные изменения в гортани.
ЛФР может прямо или косвенно вызывать гортанные симптомы. Прямой механизм включает раздражение слизистой оболочки гортани едкими веществами — рефлюксатами (кислота, пепсин). Косвенный механизм включает раздражение пищевода, что приводит к гортанным рефлексам и появлению симптомов.
Инфекция Helicobacter pylori также может вносить свой вклад. Распространенность H. pylori среди пациентов с ЛФР составляет около 44%.
Ларингофангеальный рефлюкс и ГЭРБ
Хотя кислота желудка является общей как для ЛФР, так и для ГЭРБ, существует много различий, что делает ЛФР отдельным клиническим объектом.
Между слизистой оболочкой пищевода и гортани есть существенные различия.
Симптомы ларингофарингеального рефлюкса
Некоторые исследователи считают, что хроническое раздражение гортани может приводить к развитию карциномы у пациентов, не употребляющих алкоголь или не курящих, хотя данных, подтверждающих это, нет.
Симптомы, характерные для ЛФР, также могут быть обусловлены следующими состояниями:
Диагностика
Существуют значительные разногласия по поводу подходящего способа диагностики ЛФР.
Большинству пациентов диагноз ставится клинически — на основании симптомов, связанных с ЛФР.
При ларингоскопии (осмотре гортани) отмечается отечность и гиперемия (краснота) различной степени. Однако относительно слабая корреляция между симптомами и эндоскопическими данными является аргументом против использования эндоскопических методов диагностики.
Шкала рефлюксных признаков и индекс рефлюксных симптомов хорошо подходят как для диагностики, так и для мониторинга ответа на терапию.
Суточная Ph-метрия зондом с двойным сенсором, несмотря на превосходную чувствительность и специфичность, ставится под сомнение, так как результаты этого диагностического метода зачастую не коррелируют с тяжестью симптомов.
Еще одним вариантом диагностики может быть эмпирическое назначение терапии ИПП.
Лечение ларингофарингеального рефлюкса
Изменение образа жизни и диета являются основным подходом при лечении ЛФР и ГЭРБ. Роль медикаментозной терапии более противоречива. Нуждаются ли в лечении пациенты без симптомов заболевания, со случайно выявленными признаками ЛФР, неизвестно. Существуют теоретические опасения, что ЛФР может увеличить риск злокачественных новообразований, но это пока не доказано. В любом случае, пациентам с бессимптомный ЛФР рекомендуется соблюдение диеты.
Пациентам рекомендуется отказаться от курения, алкоголя, исключить продукты и напитки, содержащие кофеин, шоколад, мяту. К запрещенным продуктам также относятся большинство фруктов (особенно цитрусовых), помидоры, джемы и желе, соусы для барбекю и большинство заправок для салатов, острая пища. Питание рекомендуется дробное.
Следует избегать физических упражнений в течение как минимум двух часов после еды, воздерживаться от еды и питья за три часа до сна.
Медикаментозная терапия обычно включает ингибиторы протонной помпы (ИПП), блокаторы H2 и антациды. ИПП рекомендуется принимать в течение шести месяцев для большинства пациентов с ЛФР. Данная цифра основана на результатах эндоскопических исследований (именно это время необходимо для уменьшения отека гортани), а также высоком проценте рецидива в случае трехмесячного курса терапии. Прекращение терапии следует проводить постепенно.
Если терапия ИПП и блокаторами Н2 оказалась безуспешна, следует рассмотреть вариант лечения трициклическими антидепрессантами, габапентином и прегабалином, так как один из возможных механизмов развития рефлюкса — повышенная чувствительность гортани.
Как проходит лечение ларингофарингеального рефлюкса в клинике Рассвет?
Все пациенты с жалобами на охриплость, ощущение кома в горле, затруднение глотания, кашель, ощущение слизи в гортаноглотке осматриваются оториноларингологом и гастроэнтерологом.
Проводится эндоскопическое исследование полости носа, носоглотки и гортани для исключения других заболеваний, которые, помимо ЛФР, могут провоцировать эти симптомы. Гастроэнтеролог также назначает весь необходимый спектр обследований, в том числе исключает инфекцию H. Pylori.
Залог успешной терапии — совместное ведение пациента оториноларингологом, гастроэнтерологом, в ряде случаев психиатром и психотерапевтом.
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Эпиглоттит
Эпиглоттит — острое воспалительное заболевание надгортанника и прилегающих структур, которое может приводить к опасной для жизни обструкции дыхательных путей.
В случае инфекционной природы заболевания воспаление возникает в результате бактериемии и/или прямой инвазии микроорганизма в слизистую оболочку надгортанника.
В результате отека и накопления воспалительных клеток между эпителиальным слоем и хрящом надгортанника последний увеличивается в размере. Отек быстро прогрессирует и охватывает все преддверие гортани (область гортани ниже голосовых складок обычно не затрагивается), дыхательные пути сужаются вплоть до полной обструкции, приводящей к остановке сердца и смерти.
Этиология
Эпиглоттит могут вызывать бактериальные, вирусные и грибковые патогены.
У здоровых детей в большинстве случаев эпиглоттит вызывает бактериальная инфекция. Наиболее распространенным возбудителем является гемофильная палочка — Haemophilus influenzae типа b (Hib). Другие возбудители — пневмококки, стрептококки (включая бета-гемолитический стрептококк группы А, БГСА), золотистый стафилококк (включая его метициллин-резистентные штаммы, MRSA).
У взрослых эпиглоттит ассоциируется с широким спектром бактерий, вирусов, грибковых инфекций, а также их сочетаний.
Среди неинфекционных причин эпиглоттита чаще всего диагностируются травматические: проглатывание инородного тела, термический ожог, ожог кислотой или щелочью.
Эпиглоттит может быть одним из проявлений хронических гранулематозных заболеваний (полиангиит, саркоидоз, системная красная волчанка и др.).
Распространенность
Заболеваемость эпиглоттитом резко снизилась после введения в программу плановой иммунизации детей вакцины против Hib. До появления вакцины заболеваемость составляла приблизительно 5 на 100 000 детей в возрасте до 5 лет. Среди иммунизированных детей встречаемость эпиглоттита колеблется от 0,6 до 0,8 случаев на 100 000. Средний возраст детей с эпиглоттитом увеличился с 3 до 6–12 лет.
Заболеваемость эпиглоттитом у взрослых в последние несколько десятилетий в основном стабильна: от 0,6 до 1,9 случаев на 100 000 человек ежегодно.
Факторы риска
У детей к факторам риска относятся неполная иммунизация против Hib и иммунодефицитные состояния.
У взрослых — артериальная гипертония, сахарный диабет, иммунодефицитные состояния.
Симптомы
Клинические особенности эпиглоттита различаются в зависимости от этиологии, возраста, степени тяжести заболевания.
У маленьких детей обычно диагностируется респираторный дистресс-синдром — прогрессирующее расстройство дыхания, проявляющееся одышкой, западением грудной клетки на вдохе, цианозом, бледностью кожных покровов, хрипами при дыхании. Для облегчения дыхания ребенок принимает сидячее положение с наклоненным вперед туловищем, шея вытянута, подбородок выдвинут вперед. Может отмечаться слюнотечение.
У детей старшего возраста, подростков и взрослых эпиглоттит чаще проявляется болью в горле, слюнотечением. При фарингоскопии (осмотре глотки) зачастую отсутствуют гиперемия и отек — ротоглотка выглядит здоровой.
Для эпиглоттита у детей характерно резкое начало и быстрое прогрессирование заболевания. Как правило, от момента первых признаков до госпитализации проходит 12-24 часа.
Основные симптомы заболевания у детей:
Основные симптомы заболевания у взрослых:
Обследование
У подростков и взрослых — ларингоскопия (осмотр гортани) и фиброларингоскопия (осмотр гортани гибким эндоскопом, который вводится через полость носа) являются общепринятым стандартом для диагностики эпиглоттита.
У детей — метод диагностики зависит от возраста и тяжести заболевания. Выполнение ларингоскопии не всегда возможно и безопасно, поэтому зачастую диагноз устанавливается на основании клинической картины. При необходимости подтверждается рентгенологическим исследованием шеи в боковой проекции.
При ларингоскопии врач выявляет воспалительные изменения в области гортани, отек надгортанника, хрящей гортани, вестибулярных складок. Пальпация передней поверхности шеи может быть чувствительна, особенно в области подъязычной кости.
Пациентов с эпиглоттитом (особенно при подозрении на Hib-инфекцию) всегда следует обследовать на наличие внегортанных очагов инфекции: пневмонии, шейного лимфаденита, септического артрита, реже — менингита.
Лабораторная оценка должна включать общий анализ крови с лейкоцитарной формулой, посев крови на стерильность, у интубированных пациентов — бактериологическое исследование с забором материала из области надгортанника.
Дифференциальная диагностика
Истинный круп (дифтерия). Клиническая картина дифтерии иногда аналогична картине эпиглоттита. Симптомы — боль в горле, недомогание и субфебрильная температура — обычно появляются постепенно. Дифтерия чрезвычайно редка в странах с высоким уровнем иммунизации против дифтерии, столбняка и коклюша.
Ложный круп. Основной симптом — лающий кашель. При эпиглоттите он не наблюдается. Дети с крупом обычно чувствуют себя комфортно в положении лежа на спине.
Бактериальный трахеит. Отмечается острое начало, быстрое нарастание обструкции верхних дыхательных путей, лихорадка, что схоже с эпиглоттитом. При осмотре не выявляется изменений в гортаноглотке, а на рентгенограммах диагностируются неровности стенки трахеи, отсутствуют изменения в надгортаннике.
Паратонзиллярный абсцесс. У детей с паратонзиллярным абсцессом или другими инфекциями ротоглотки (заглоточный абсцесс, острый тонзиллофарингит) развитие заболевания более медленное, дыхание в начале заболевания не затруднено, интоксикация выражена в меньшей степени, чем при эпиглоттите.
Инородные тела в гортани, трахее и пищеводе могут вызвать полную или частичную обструкцию дыхательных путей, которая требует немедленного лечения.
Ангионевротический отек (отек Квинке). Характерно быстрое начало без предшествующих симптомов простуды или лихорадки. Основные проявления — отек губ и языка, крапивница, дисфагия без хрипоты.
Травма верхних дыхательных путей, включая термические ожоги.
Лечение эпиглоттита
При подозрении на эпиглоттит пациенту необходима неотложная медицинская помощь.
Основная цель ведения пациентов с эпиглоттитом — установление окончательного диагноза и немедленное лечение (до наступления обструкции дыхательных путей).
В стандартных случаях эмпирическая антибактериальная терапия назначается с учетом наиболее распространенных возбудителей, приоритет отдается цефалоспоринам III поколения. В случаях тяжелого течения, наличия сепсиса, менингита, высокой вероятности MRSA-эпиглоттита назначается антибиотик Ванкомицин. Для пациентов с иммунодефицитами (в том числе с ВИЧ-инфекцией) антибиотики подбираются с учетом наиболее распространенных возбудителей у данной группы больных, а также по результатам бактериологического исследования, если возможно его проведение.
Оптимальная продолжительность антибактериальной терапии эпиглоттита неизвестна. Большинство клиницистов проводят лечение в течение 7–10 дней, в зависимости от состояния пациента.
Как проходит лечение эпиглоттита в клинике Рассвет?
При подозрении на эпиглоттит пациент немедленно госпитализируется. В стационаре проводится полноценное обследование и лечение.
При тяжелой степени обструкции дыхательных путей, угрожающей жизни, выполняется интубация, трахеостомия.
При клиническом улучшении состояния пациента мы рекомендуем заменять парентеральное введение антибиотиков на пероральное (антибиотик в таблетированной форме, той же группы).
Доказанных данных о пользе рутинного назначения бронходилятаторов и глюкокортикоидов пациентам с эпиглоттитом пока нет. Эти препараты не сокращают длительность и тяжесть заболевания.
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Сегодня были в клинике Рассвет у доктора Чекалдиной Елены Владимировны. На приёме были и дочка, и я. Доктор очень понравилась: осмотрела, всё объяснила, рассказала, дала рекомендации, всё по делу, ничего лишнего. Также хочется побладорить администрацию, по телефону сразу сориентировали к какому доктору стоит обратиться, и как быть с дальнейшей вакцинацией! Теперь только к вам!
На странице Клиника Рассвет публикуются посты от докторов этой клиники. В каждом рассказывается о полезном для пациентов. О медицинской проблеме с точки зрения доказательной медицины, но простыми словами. Это важно, на мой взгляд.
Но я давно не вижу там фото доктора Мирошниченко, а это, на минуточку, классный ЛОР (и в целом мужик отличный, это я как мама мальчика говорю))
Мы с Егором побывали у него уже недели три назад, руки не доходили написать. у меня громкий (кто слышал хоть раз, уже не забудет)) Плюс недоверчивый — натерпелся от врачей в своё время, теперь опасается.
Предстояло эндоскопическое исследование мальчишечьего носа на предмет аденоидов — штука не болезненная (говорят), но явно неприятная. Но лучше рентгена, так как мы и так его сделали за день до, лишнее облучение вредно. Да и в целом эта процедура — золотой стандарт при нашей проблеме.
Как всё было (у кого такие же недоверчивые и ненавидящие инвазивное вмешательство дети, читайте внимательно😁)
После чего довольная деточка уселась в кресло по первой же просьбе и без звука позволила мне себя немного подержать, плюс завести гибкую трубку на первые сантиметры. Потом, конечно, стало неприятно, но я уже писала про умение доктора заговаривать зубы, да?))
В общем, до того, как сын взбунтовался и полез выдирать трубки и отталкивать руки, всё, что надо, удалось рассмотреть! скажет «фигня, легкотня», но у этого не было, значит, боящихся докторов мальчишек и огромного желания сохранить в мальчишках умение постоять за себя.
В общем, доктору Мирошниченко — ещё раз спасибо, в письменном, так сказать, виде😁
PS: ещё мы там были у доктора Ерошкиной Mariya Er, об этом тоже напишу. У доктора Сергей Бутрий (Sergey Butriy) были, но Бутрий он и есть Бутрий, гений от педиатрии, рупор детской доказательной медицины… что про него писать, ленивый только не похвалил, наверное))