Сырая вакцина что значит
Живые и неживые вакцины
Сегодня перед каждым родителем встает важнейший вопрос вакцинирования ребенка. Да и самим взрослым периодически необходимо ставить прививки. Многие сторонники «естественной медицины» уверяют, что вакцинация — это опасное и вредное мероприятие, которое служит ослаблению иммунитета и направлено на финансирование медицинских экспериментов. Но давайте отложим все «теории заговора» и подойдем к вопросу о вакцинировании честно и беспристрастно.
Цель вакцинации
Прежде чем рассуждать о типах вакцин, следует разобраться в том, что такое вакцина вообще.
Вакцина — это вещество, которое позволяет организму приобрести временную или постоянную невосприимчивость к тому или иному виду вирусов. Механизм работы вакцины довольно прост и понятен — вещество, содержащее в себе мизерную долю микроорганизмов или продуктов их жизнедеятельности, вводится в организм человека. Организм «знакомится» с таким веществом и при встрече с настоящим вирусом проявляет стойкий иммунитет.
Вакцинация помогает защититься от тяжелых вирусных заболеваний: туберкулеза, оспы, полиомиелита, паротита. Организм вырабатывает иммунитет к этим заболеваниям и становится устойчив к вирусам.
Опасности вакцинации
Следует сказать пару слов об опасностях вакцинирования. Действительно, некоторые люди, особенно дети, могут проявить аллергические реакции после введения вакцины. Обычно они выражаются в раздражении кожи, зуде, покраснении. Однако следует отметить, что:
Состав вакцины
Для выработки иммунитета ученые используют следующие типы раздражителей:
Живые и неживые вакцины
Живыми называют вакцины, в составе которых есть настоящие естественные микроорганизмы. Неживыми — все остальные. Многие родители предполагают, что живые вакцины более эффективны и безопасны для ребенка, однако на самом деле это правда лишь отчасти. Давайте рассмотрим различия между живыми и неживыми вакцинами.
Чем опасна вакцинация от коронавируса
Что известно о COVID-19?
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
Эти неприятные симптомы исчезают в течение нескольких дней.
Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.
Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Что такое вакцина
Знаете ли вы, что такое прививка?
Вакцинация (прививка) – это введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням.
Предлагаем разобрать каждую часть этого определения, чтобы понять, что же такое вакцина и как она работает.
Часть 1. Медицинский иммунобиологический препарат
Все вакцины — это медицинские иммунобиологические препараты, т.к. они вводятся под контролем врача и содержат обработанные по специальной технологии возбудители заболеваний (биологические), против которых планируется создать иммунитет (иммуно-).
Кроме возбудителей или их частей-антигенов, вакцины иногда содержат специальные разрешенные консерванты для сохранения стерильности вакцины при хранении, а также минимальное допустимое количество тех средств, которые использовались для выращивания и инактивации микроорганизмов. Например, следовые количества дрожжевых клеток, используемых в производстве вакцин против гепатита В, или следовые количества белка куриных яиц, которые в основном используются для производства вакцин против гриппа.
Стерильность препаратов обеспечивают консерванты, рекомендованные Всемирной организацией здравоохранения и международными организациями по контролю безопасности лекарственных средств. Эти вещества разрешены для введения в организм человека.
Полный состав вакцин указан в инструкциях по их применению. Если у человека имеется установленная тяжелая аллергическая реакция на какой-то из компонентов конкретной вакцины, то обычно это является противопоказанием к её введению.
Часть 2. Введение в организм
Для введения вакцины в организм используются разные методы, их выбор определяется механизмом формирования защитного иммунитета, а способ введения указан в инструкции по применению.
Кликните на каждый из способов введения, чтобы больше о нем узнать.
Внутримышечный путь введения вакцин
Наиболее часто встречающийся путь для введения вакцин. Хорошее кровоснабжение мышц гарантирует и максимальную скорость выработки иммунитета, и максимальную его интенсивность, поскольку большее число иммунных клеток имеет возможность «познакомиться» с вакцинными антигенами. Удаленность мышц от кожного покрова обеспечивает меньшее число побочных реакций, которые в случае внутримышечного введения обычно сводятся лишь к некоторому дискомфорту при активных движениях в мышцах в течение 1-2 дней после вакцинации.
Место введения: Вводить вакцины в ягодичную область не рекомендуется. Во-первых, иглы шприц-доз многих вакцин недостаточно длинны для того, чтобы достичь ягодичной мышцы, в то время, как известно, и у детей, и у взрослых кожно-жировой слой может иметь значительную толщину. Если вакцина вводится в ягодичную область, то она, возможно, будет введена подкожно. Следует также помнить о том, что любая инъекция в ягодичную область сопровождается определенным риском повреждения седалищного нерва у людей с нетипичным его прохождением в мышцах.
Предпочтительным местом введения вакцин у детей первых лет является передне-боковая поверхность бедра в средней его трети. Это объясняется тем, что мышечная масса в этом месте значительна, при том, что подкожно-жировой слой развит слабее, чем в ягодичной области (особенно у детей, которые еще не ходят).
У детей старше двух лет и взрослых предпочтительным местом введения вакцин является дельтовидная мышца (мышечное утолщение в верхней части плеча, над головкой плечевой кости), в связи с небольшой толщиной кожного покрова и достаточной мышечной массой для введения 0,5-1,0 мл вакцинного препарата. У детей первого года жизни это место обычно не используется в связи с недостаточным развитием мышечной массы.
Техника вакцинации: Обычно внутримышечная инъекция проводится перпендикулярно, то есть под углом 90 градусов к поверхности кожи.
Преимущества: хорошее всасывание вакцины и, как следствие, высокая иммуногенность и скорость выработки иммунитета. Меньшее число местных побочных реакций.
Недостатки: Субъективное восприятие детьми младшего возраста внутримышечных инъекций несколько хуже, чем при других способах вакцинации.
Пероральный (т.е. через рот)
Классическим примером пероральной вакцины является ОПВ – живая полиомиелитная вакцина. Обычно таким образом вводятся живые вакцины, защищающие от кишечных инфекций (полиомиелит, брюшной тиф).
Техника пероральной вакцинации: несколько капель вакцины закапываются в рот. Если вакцина имеет неприятный вкус, ее могут закапывать либо на кусочек сахара, либо печенья.
Преимущества такого пути введения вакцины очевидны: нет укола, простота метода, его быстрота.
Недостатками Недостатками перорального введения вакцин можно считать разлив вакцины, неточность дозировки вакцины (часть препарата может выводиться с калом, не сработав).
Внутрикожный и накожный
Классическим примером вакцины, предназначенной для внутрикожного введения, является БЦЖ. Примерами вакцин с внутрикожным введением также являются живая туляремийная вакцина и вакцина против натуральной оспы. Как правило, внутрикожно вводятся живые бактериальные вакцины, распространение микробов из которых по всему организму крайне нежелательно.
Техника: Традиционным местом для накожного введения вакцин является либо плечо (над дельтовидной мышцей), либо предплечье – середина между запястьем и локтевым сгибом. Для внутрикожного введения должны использоваться специальные шприцы со специальными, тонкими иглами. Иголочку вводят вверх срезом, практически параллельно поверхности кожи, оттягивая кожу вверх. При этом необходимо убедиться, что игла не проникла под кожу. О правильности введения будет свидетельствовать образование специфической «лимонной корочки» в месте введения – белесый оттенок кожи с характерными углублениями на месте выхода протоков кожных желез. Если «лимонная корочка» не образуется во время введения, значит вакцина вводится неверно.
Преимущества: Низкая антигенная нагрузка, относительная безболезненность.
Недостатки: Довольно сложная техника вакцинации, требующая специальной подготовки. Возможность неправильно ввести вакцину, что может привести к поствакцинальным осложнениям.
Подкожный путь введения вакцин
Довольно традиционный путь введения вакцин и других иммунобиологических препаратов на территории бывшего СССР, хорошо известный всем уколами «под лопатку». В целом этот путь подходит для живых и инактивированных вакцин, хотя предпочтительно использовать его именно для живых (корь-паротит-краснуха, желтая лихорадка и др.).
В связи с тем, что при подкожном введении может несколько снижаться иммуногенность и скорость выработки иммунного ответа, этот путь введения крайне нежелателен для введения вакцин против бешенства и вирусного гепатита В.
Подкожный путь введения вакцин желателен для пациентов с нарушениями свертывания крови – риск кровотечений у таких пациентов после подкожной инъекции значительно ниже, чем при внутримышечном введении.
Техника: Местом вакцинации могут быть как плечо (боковая поверхность середины между плечевым и локтевым суставами), так и передне-боковая поверхность средней трети бедра. Указательным и большим пальцами кожа берется в складку и, под небольшим углом, игла вводится под кожу. Если подкожный слой у пациента выражен значительно, формирование складки не критично.
Преимущества: Сравнительная простота техники, незначительно меньшая болезненность (что несущественно у детей) по сравнению с внутримышечной инъекцией. В отличие от внутрикожного введения, можно ввести больший объем вакцины или другого иммунобиологического препарата. Точность введенной дозы (по сравнению с внутрикожным и пероральным способом введения).
Недостатки: «Депонирование» вакцины и как следствие — меньшая скорость выработки иммунитета и его интенсивность при введении инактивированных вакцин. Большее число местных реакций — покраснений и уплотнений в месте введения.
Аэрозольный, интраназальный (т.е. через нос)
Считается, что подобный путь введения вакцин улучшает иммунитет во входных воротах воздушно-капельных инфекций (например, при гриппе) за счет создания иммунологического барьера на слизистых оболочках. В то же время, созданный таким образом иммунитет не является стойким, и в то же время общий (т.н. системный) иммунитет может оказаться недостаточным для борьбы с бактериями и вирусами, уже проникшими в организм через барьер на слизистых оболочках.
Техника аэрозольной вакцинации: несколько капель вакцины закапывают в нос либо распыляют в носовых ходах с помощью специального устройства.
Преимущества такого пути введения вакцины очевидны: как и для пероральной вакцинации, для аэрозольного введения не требуется укола; такая вакцинация создает отличный иммунитет на слизистых оболочках верхних дыхательных путей.
Недостатками интраназального введения вакцин можно считать существенный разлив вакцины, потери вакцины (часть препарата попадает в желудок).
Часть 3. Специфическая невосприимчивость
Вакцины защищают только от тех заболеваний, против которых они предназначены, в этом заключается специфика иммунитета. Возбудителей же инфекционных заболеваний множество: они делятся на различные типы и подтипы, для защиты от многих из них уже созданы или создаются специфичные вакцины с разными возможными спектрами защиты.
Так, например, современные вакцины против пневмококка (одного из возбудителей менингита и пневмонии) могут содержать по 10, 13 или 23 штамма. И хотя ученым известно около 100 подтипов пневмококка, вакцины включают самые часто встречающиеся у детей и взрослых, например, самый широкий на сегодня спектр защиты — из 23 серотипов.
Однако нужно иметь в виду, что привитой человек имеет вероятность встретиться с каким-то редким подтипом микроорганизма, который не входит в вакцину и может вызвать заболевание, так как вакцина не формирует защиту против этого редко встречающегося микроорганизма, не входящего в её состав.
Означает ли это, что прививка не нужна, раз не может защитить от всех болезней? НЕТ! Вакцина дает хорошую защиту от наиболее распространенных и опасных из них.
Календарь прививок, подскажет вам, против каких инфекций необходима вакцинация. А мобильное приложение «Беби-Гид» поможет не забыть о сроках детских прививок.
Вакцина от коронавируса COVID-19: принцип работы, эффективность, противопоказания
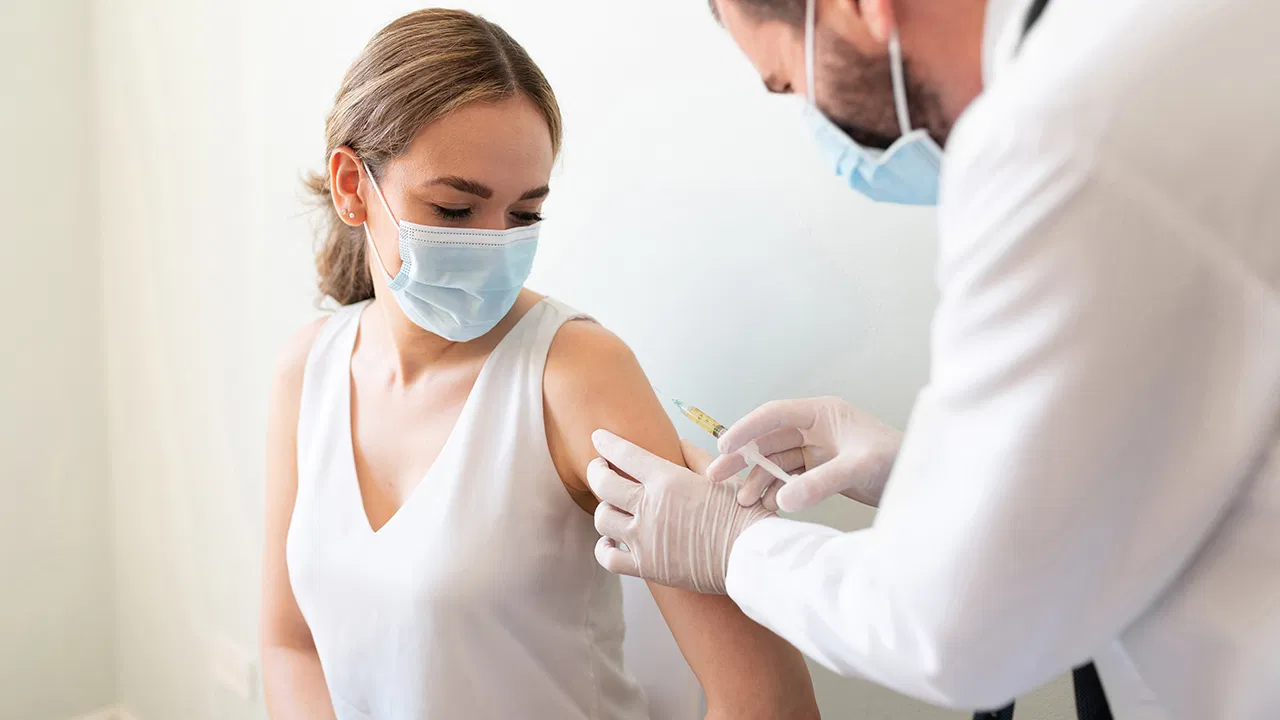
Вакцина – единственный надежный способ избежать заражения или осложненного течения заболевания. Вакцинацию применяют против множества инфекций, а с недавних пор – и против коронавируса COVID-19. Даже если привитый человек заболеет, вероятность развития осложнений и тяжелого течения заболевания будет практически равна нулю.
Что нужно знать перед вакцинацией от коронавируса
Все существующие на данный момент вакцины от ковида – двухфазные, то есть для максимальной защиты требуется введение второй дозы. Такая тактика в медицине существует многие десятилетия. Введение повторной дозы, называемой «бустерной» (англ. booster, от boost — поднимать, повышать, усиливать), позволяет сформировать более выраженный иммунный ответ и сохранить защиту от инфекции на длительный период времени.
Однако некоторые страны решили отложить вакцинацию второй дозой, чтобы привить как можно больше людей. Что будет, если не пройти второй этап вакцинации? Насколько эффективна такая тактика?
Чтобы ответить на эти вопросы, мы расскажем, как именно работают вакцины от коронавируса, и что заставляет наш иммунитет сопротивляться вирусу.
Как работает вакцина от ковида?
Вторая – бустерная – доза вакцины запускает вторую часть иммунного ответа, в результате чего организм вырабатывает больше Т-клеток и формирует долгосрочную иммунную память. Этот процесс также «тренирует» В-клетки быстрее реагировать на вирусное вторжение, скорее делиться и вырабатывать более эффективные антитела.
Результаты крупных медицинских исследований всех имеющихся на сегодняшний день вакцин от COVID-19, показывают, что вторая доза увеличивает степень защиты в несколько раз. Израильские ученые пришли к выводу, что уровень антител у пациентов, получивших обе дозы вакцины от коронавируса, в 6-12 раз выше, чем у тех, кто привился разово. Как мы видим, второй этап вакцинации принципиально важен для надежной защиты.
Что будет, если получить только одну дозу?
На сегодняшний день нет обширных исследований, которые предоставили бы точные цифры об эффективности разовой вакцинации от COVID-19. Пока неизвестно, насколько долгим будет иммунитет от одной дозы вакцины. Также надо понимать, что любой вакцине требуется время, чтобы она начала действовать.
По данным исследования Pfizer, в течение двух недель после первой инъекции защита формировалась в 52% случаев. Для истинной оценки иммунитета после одной вакцины этих данных недостаточно. Также пока неизвестно, насколько долго эта защита остается эффективной.
Как себя вести после первой прививки от коронавируса?
На этот счет ученые дают четкую инструкцию: после первой дозы вакцины придется соблюдать все меры предосторожности – то есть вести себя так, как будто не прививались. Это необходимые меры, потому что, во-первых, нет надежных доказательств, что одна доза обладает достаточным воздействием на иммунную систему, а во-вторых, даже полная вакцинация не может на 100% предотвратить заражение и передачу вируса.
Эффективность вакцин главным образом оценивается по их способности предотвращать тяжелые симптомы. А как мы знаем, ковид может протекать бессимптомно, при этом человек заразен и опасен для окружающих.
Я привился – значит, защищен?
К сожалению, ни одна вакцина не может дать стопроцентной гарантии от заражения, хотя и существенно снижает риски. Грамотная вакцинация (с соблюдением нужного интервала между дозами) способна натренировать иммунную систему реагировать на вирус должным образом. Поэтому, даже если заражение все же произойдет, болезнь пройдет в значительно более легкой форме, а вероятнее всего – бессимптомно.
Однако нельзя забывать, что бессимптомные пациенты могут быть переносчиками инфекции. Поэтому, чтобы защитить непривитых окружающих вас людей, необходимо продолжать соблюдать социальное дистанцирование и носить маски даже после вакцинации.
Чтобы вакцина сработала, иммунитет должен правильным образом на нее среагировать – дать адекватный иммунный ответ.
Кому противопоказана прививка?
При любой вакцинации необходимо взвешивать потенциальные риски и пользу. Вакцина от ковида с осторожностью применяется при хронических заболеваниях печени, почек, сердечно-сосудистой системы, эндокринных нарушениях, эпилепсии и заболеваниях ЦНС. При наличии любого хронического заболевания решение о вакцинировании принимается индивидуально, после консультации с лечащим врачом.
Недавно список противопоказаний дополнили аутоиммунные и онкологические заболевания в анамнезе. Влияние вакцины на течение онкологического заболевания на данный момент до конца не изучено. Риски связаны с тем, что иммунная система онкологических больных ослаблена и разбалансирована, вторжение вакцины может в теории запустить нежелательные процессы. Если пациент находится на этапе устойчивой ремиссии, он может обсудить вакцинацию со своим ведущим онкологом.
Абсолютными противопоказаниями для вакцинации от коронавируса остаются возраст до 18 лет, беременность и период лактации, индивидуальная непереносимость компонентов вакцины, обострение хронических заболеваний, острые инфекционные заболевания.
Вакцина предназначена для людей, не перенесших заболевание, вызванное коронавирусом. В рекомендациях Минздрава отсутствует требование проводить предварительное исследование на наличие иммуноглобулинов IgG и IgM. Однако это единственный способ узнать, переболел ли человек.
Среди обязательных этапов подготовки к вакцинации – измерение температуры и общий осмотр у врача. Если в течение последних 14 дней был контакт с инфицированным коронавирусом, или если у пациента были симптомы COVID-19 или ОРВИ (кашель, температура, общее недомогание), необходимо перед прививкой сдать ПЦР-тест на ковид.
Рассекречен доклад о коронавирусе с закрытого форума реаниматологов
Профессор Царенко: «Если иммунитет стерильный, прививка не нужна»
О стерильном и нестерильном иммунитете, о том, кому и какими вакцинами от коронавируса следует прививаться, говорили на днях российские анестезиологи и реаниматологи на съезде своей федерации в Москве. Один из самых компетентных врачей по лечению от COVID-19, доктор медицинских наук, профессор МГУ им. Ломоносова Сергей Царенко рассказал о самых актуальных проблемах лечения ковида в третью волну пандемии и дал советы, как избежать заражения.
В первую очередь Сергей Васильевич отметил, что пока все говорят о третьей волне COVID-19, в Москве, похоже, наступила уже четвертая волна.
За почти полтора года медики выработали определенный подход к лечению больных с коронавирусной инфекцией, но теперь, с приходом нового Дельта-штамма, требуется некий его пересмотр.
«С весны этого года резко изменилась клиническая картина, и это все связали с Дельта-штаммом. О том, что это произойдет, мы говорили еще в декабре прошлого года, и вот эти изменения настали», – сказал доктор. Затем он привел основные признаки отличия нового штамма от предыдущих — уханьского и английского, которыми заражались россияне.
Во-первых, Дельта-штамм вызывает более быстрое поражение легких: «Больные от КТ-1 до КТ-4 проходят в течение считанных дней (если их не лечить)».
Во-вторых, диагностика болезни носит смазанный характер: «Если в первую волну многие из нас четко знали, что, если человека перестало лихорадить, значит, он выздоравливает, то сейчас это не так. Очень часто на фоне как бы умеренной температуры (к примеру, 37 с небольшим) и вроде бы с положительной динамики С-реактивного белка (он показывает наличие воспалительного процесса — Авт.), у больного продолжает прогрессировать поражение легких.
Сейчас можно быть спокойным только в том случае, если С-реактивный белок находится в норме в течение нескольких дней. Во всех остальных случаях – все смазано, и клиническая картина может ухудшаться с нарастанием дыхательной недостаточности».
В-третьих, наработанные в первую и вторую волну алгоритмы лечения сейчас демонстрируют пониженную эффективность: «Взять, к примеру, антицитокиновые препараты. Если прошлой весной можно было разделить флакон актемры пополам между двумя пациентами, то сейчас требуются большие дозы препарата».
Царенко добавил, что любые сопутствующие заболевания – от гипертонии до перенесенного инсульта, трансплантированных органов – это факторы серьезного прогноза и ухудшения состояния пациента. «Одышка, учащение дыхания — это уже поздний симптом, говорящий о поражении около 30% легких, а также о том, что время для своевременной госпитализации упущено. Болеют и умирают по-прежнему в основном пожилые, но в эту волну у нас появились и пациенты от 18 до 30 лет».
«Двое из 100 умирают»
По тяжести заболевания ковидом больные распределились следующим образом: 80% — бессимптомные легкие формы, не требующие госпитализации, 15% – среднетяжелые формы, требующие госпитализации, 5% — тяжелые формы.
«Состояние больного может ухудшаться уже после попадания в стационар, – говорит профессор, – отсюда вытекает сложность последующего взаимодействия с родственниками, которые порой упрекают нас, говорят: «Он пришел к вам своими ногами, а сейчас в реанимационном отделении!». Увы, но именно с такими пациентами бывает связан рост летальности.
Мы уверены: 100 процентов больных с ИВЛ умирать не должны. Тем не менее двое из каждых ста человек умирает. Это аргумент тем людям, которые до сих пор раздумывают, надо ли прививаться. Ковид намного хуже, чем обычная простуда».
Последствия болезни
Третьей распространенной проблемой после перенесенного коронавируса является всплеск аутоиммунных заболевания, что не удивительно. Любая красная волчанка, по сути, не очень отличается от ковида — это тоже атака иммунитета против своего организма, гипериммунная ситуация.
Четвертым тревожным фактором является мультисистемный воспалительный синдром у детей. Большинство наших детей вирус все-таки щадит, но уже накапливается группа, страдающая этим синдромом. Это рецидивирующие артриты, асциты, плевриты, требующие достаточно мощной иммуносупрессивной и кортикостероидной терапии».
Лечить больных начинают моноклональными антителами
Сергей Царенко отметил, что несмотря на негативизм, который испытывает медсообщество по поводу терапии такими средствами, как ремдесивир и фавипировир, они находятся на первой линии доступности и пока применяются в больницах. «Я не считаю, что это золотая пуля, но тем не менее при среднетяжелых формах эффект от них существует. Если специалист в клинике назначает эти препараты, а какой-нибудь «знакомый доктор» говорит: «Не пей эту фигню, у тебя сядет печень», – это некорректные вещи. Никаких таких последствий не существует».
Что касается использования плазмы переболевших, по поводу нее доктор сказал следующее: «Мы давно отказались от такой плазмы при уровне заболевания с КТ-2 и выше. Ее эффективность изменилась, видимо, за счет того, что антитела, появившиеся против предыдущих штаммов, уже не так работают против новых штаммов. Отношусь к ней сдержанно-положительно. Хотя среди моих коллег есть и те, кто отрицает ее».
«Мы очень любим антибиотики и бережем их как зеницу ока»
Доктор Царенко отметил, что мейнстримом в лечении тяжелых форм ковида являются антицитокиновые препараты, но «печаль в том, что болезней стало больше, а препаратов меньше». Что касается применения антибиотиков, по поводу них Сергей Васильевич пошутил: «Мы очень любим антибиотики в своей больнице и бережем их как зеницу ока. При самостоятельном дыхании они нужны гораздо реже, чем их назначают. Мы назначаем антибиотики только при положительной гемокультуре (бактериальном заражении организма) и после перевода пациента на ИВЛ».
Что касается респираторной поддержки пациентов, профессор отметил две крайности — ранний перевод на ИВЛ и длительное использование неинвазивных способов респираторной поддержки (через маски): «Истина – посредине. Дело в том, что и неинвазивные способы могут быть повреждающими».
Вакцины
Они делятся на три типа: инактивированные (классические), векторные традиционные и векторные-РНК-вакцины и пептидные. Надо честно говорить, что они стоят и какая их эффективность. Если не будем честными, то нам и верить не будут.
Принцип любой векторной вакцины в том, что имеется вектор («ракета-носитель»), на который прикреплен антиген. Это «устройство» заражает эпителиальную клетку, и через некоторое время у вакцинированного возникает иммунный ответ как на вектор, так и на антиген».
Как устроен отечественный «Спутник V»
«Спутник V» устроен из двух частей — праймера и бустера. Праймер — это аденовирус человека А26 (вектор). В нем сделано две модификации. Первая: обрезаны органы размножения, и поэтому он не воспроизводит себя, вторая: в аденовирус вставлен кусочек ДНК с S-белком коронавируса. В результате через три недели у 70 процентов вакцинированных возникает антительный ответ на аденовирус и на S-белок. Этого маловато, и чтобы повысить эффективность вакцинации, проводится бустеринг (усиление).
Для этого берется уже другой аденовирус — А5 (чтобы антитела против А26 не помешали А5 проникнуть в эпителиальную клетку). В него тоже внедрена ДНК с S-белком. Таким образом, в эпителиальную клетку дважды презентуется S-белок, в результате чего антитела появляются уже у 92-х процентов привитых».
Иностранные векторные вакцины
«Вакцины «Джонсон и Джонсон» (США) и «Конвиденция» (Китай) — это то же самое, что наш «Спутник Лайт» (то есть, праймер «Спутника V»). Эффективность их тоже 70 процентов, как у половинки «Спутника V».
Вакцина от компании «АстраЗенека» создана на аденовирусе обезьян. Создатели хотели, чтобы он лучше проникал в клетку, опасаясь, что с вектором А26 или А5 люди уже встречались раньше. Ее эффективность оказалась 92%, как и у нашего «Спутника V» при двукратном введении».
Как устроены РНК-вакцины
«Берется вектор, только на этот раз он представляет собой липидный комплекс (взвесь капелек жира), в котором растворяется матричная РНК. Эффективность такой вакцины – выше 92% после двух введений (как у «Пфайзера», так и у «Модерны»).
ЭпиВакКорона (новосибирский вектор)
«Разработчики взяли S-белок коронавируса и раскрошили его на части. Из 20 таких частей, кусочков пептидов, взяли всего три и смастерили трехмерную конструкцию при помощи белка сверчка. По сути, такая вакцина лучше переносится, но менее эффективна по сравнению с теми, в которых используется целый S-белок. И чем дальше будет меняться вирус, тем меньше будет антительный ответ у такой вакцины».
Инактивированные вакцины
«Это «КовиВак» (НИИ им. Чумакова) и «Синофарм» (Китай). Для их создания взяли живой вирус, денатурировали его при помощи химического вещества, – появился частично поврежденный вирус. Его и вводят в организм. По данным китайцев, после такой вакцины антительный ответ появляется у 55% привитых, наши про эффективность «КовиВака» пока молчат.
Если мы понимаем, как работает иммунитет, после введения инактивированных вакцин антитела формируются на искаженный S-белок, и поэтому они оказываются менее эффективными, когда сталкиваются с живым S-белком. Это нормально, любая инактивированная вакцина менее эффективна, чем векторная. Вспомните, сколько раз нас прививали от полиомиелита».
Стерильный иммунитет
Меньшим или нестерильным иммунитетом обладают люди, у которых антител к коронавирусу уже немного, они не защищают от заражения, но в ходе болезни организм вновь наращивает их количество за счет предшествующего контакта с антигенами вируса. «Такой человек заболеет не тяжелой формой COVID-19, если не столкнется с особо сильным штаммом».
Если у предыдущих версий короны инкубационный период был около двух недель, и за это время иммунитет успевал «проснуться», то Дельта-штамм ускоряется до 3-4 дней. За это время, если у человека мало антител, он успевает заболеть».
Почему заболевают вакцинированные?
По словам доктора медицинских наук, это происходит, во-первых, если не хватило времени на формирование антительного ответа (3 недель после бустера), во-вторых, если антительный ответ успел упасть или вовсе не поднялся до должного уровня (часто это касается пожилых, организмы которых могут не вырабатывать антитела должным образом, и потому им надо прививаться чаще).
Большинство же привитых все-таки болеют легко, так называемым «вакцинным насморком». И это — их дополнительный шанс добрать антительный ответ.