Термальный больной что значит
Публикации в СМИ
Cостояние терминальное
Терминальное состояние — критический уровень расстройства жизнедеятельности с катастрофическим падением АД, глубокими нарушениями газообмена и метаболизма. В ходе оказания хирургической помощи и проведения интенсивной терапии возможно острое развитие расстройств дыхания и кровообращения крайних степеней с тяжёлой быстро прогрессирующей гипоксией головного мозга.
Патогенез. При разделении шока по параметрам систолического АД важно выделять уровни 70 и 50 мм рт.ст • При систолическом АД выше 70 мм рт.ст. сохраняется перфузия жизненно важных органов (уровень относительной безопасности) • При 50 мм рт.ст. и ниже значительно страдает кровоснабжение сердца, головного мозга, и начинаются процессы умирания.
Клиническая картина
• Предагональное состояние •• Общая заторможённость •• Нарушение сознания вплоть до сопора или комы •• Гипорефлексия •• Снижение систолического АД ниже 50 мм рт.ст •• Пульс на периферических артериях отсутствует, но пальпируется на сонных и бедренных артериях •• Выраженная одышка •• Цианоз или бледность кожных покровов.
• Агония •• Сознание утрачено (глубокая кома) •• Пульс и АД не определяются •• Тоны сердца глухие •• Дыхание поверхностное, агональное.
Первичные клинические признаки чётко выявляются в первые 10–15 с с момента остановки кровообращения •• Внезапная утрата сознания •• Исчезновение пульса на магистральных артериях •• Клонические и тонические судороги.
Вторичные клинические признаки • Проявляются в последующие 20–60 с и включают: •• Расширение зрачков при отсутствии их реакции на свет. Зрачки могут оставаться узкими и спустя длительное время после развития клинической смерти: ••• При отравлении фосфорорганическими веществами ••• При передозировке опиатов •• Прекращение дыхания •• Появление землисто-серой, реже цианотичной окраски кожи лица, особенно носогубного треугольника •• Релаксация всей произвольной мускулатуры с расслаблением сфинктеров ••• Непроизвольное мочеотделение ••• Непроизвольная дефекация • Достаточно достоверным для практически бесспорного диагноза клинической смерти считают сочетание: •• Исчезновения пульса на сонной артерии •• Расширения зрачков без их реакции на свет •• Остановки дыхания.
ЛЕЧЕНИЕ
Тактика ведения • Оживление (реанимация) — комплекс экстренных мер, используемых при выведении пациента из клинической смерти • Успех реанимационной помощи определяется прежде всего фактором времени • Успешное выведение пациента из клинической смерти возможно только тогда, когда меры по оживлению применяет первый человек, на глазах у которого прекратилось кровообращение и исчезло сознание.
Мероприятия по выведению пациента из терминального состояния.
• На 1 этапе — мероприятия высшей срочности •• ИВЛ •• Массаж сердца.
• Схема сердечно-лёгочной реанимации (схема АВС, см. также Примечание) •• Цель — возобновление циркуляции крови, достаточно насыщенной кислородом, прежде всего в бассейнах мозговых и венечных артерий •• А (Air ways). Обеспечение проходимости верхних дыхательных путей ••• Запрокидывание головы с переразгибанием шеи ••• Выведение вперёд нижней челюсти ••• Использование дыхательной трубки (носового или ротового S-образного воздуховода) ••• Интубация трахеи (в условиях операционной или палаты интенсивной терапии) •• В (Breath). ИВЛ ••• Экспираторными методами: изо рта в рот, изо рта в нос, изо рта в воздуховод ••• Различными дыхательными приборами: мешок Амбу, аппараты ИВЛ •• С (Circulation). Поддержание циркуляции крови ••• Вне операционной — закрытый массаж сердца ••• В условиях операционной, особенно при вскрытой грудной клетке, — открытый массаж сердца ••• Во время лапаротомии — массаж сердца через диафрагму.
• На 2 этапе: •• Сердечно-лёгочная реанимация по схеме АВС •• Избирательное медикаментозное и инфузионное лечение •• Цель: закрепление успеха оживления, если он достигнут и самостоятельное кровообращение восстановилось в результате насосной функции миокарда пациента.
• На 3 этапе в условиях достаточно эффективного кровообращения с восстановлением ЧСС и субнормального или даже нормального системного АД •• Лекарственные •• Трансфузионные •• Хирургические воздействия •• Цели ••• Закрепить достигнутый успех реанимации ••• Предотвратить рецидив остановки кровообращения ••• Провести коррекцию ранних проявлений болезни оживлённого организма.
Последовательность действий после диагностики клинической смерти
• Освободить дыхательные пути от возможных препятствий.
• Изменить наполнение правых камер сердца, особенно при наличии у пациента критической кровопотери •• Поднять ноги пострадавшего на 50–70 см выше уровня сердца (если он лежит низко) •• Перевести в положение Тренделенбурга.
• Произвести 3–4 вдувания в лёгкие пациента.
• Проверить наличие признаков остановки кровообращения.
• Нанести 1–2 прекардиальных удара кулаком по грудине.
• Осуществить 5–6 компрессий грудной клетки.
• Последующий рабочий ритм реаниматора — 2 вдувания и 10 компрессий на протяжении 10–15 мин.
• На фоне продолжающейся реанимации установить в доступную периферическую вену инфузионную систему с кристаллоидным р-ром.
• Ввести в трахею 1–2 мг эпинефрина, разведённого в кристаллоидном р-ре, проколом ниже щитовидного хряща по средней линии.
• Если к этому моменту больной интубирован, ввести 3–4 мг эпинефрина в интубационную трубку.
• Подключить ЭКГ-монитор (если он есть поблизости) и оценить характер расстройств сердечной деятельности •• Асистолия •• Фибрилляция желудочков.
• Только при фибрилляции — дефибрилляция (электрическая деполяризация).
• Из-за высокой частоты осложнений (пневмоторакс, повреждение венечных артерий, миокардиальный некроз после введения эпинефрина или кальция хлорида) внутрисердечное введение препаратов применяют как мероприятие последнего резерва.
Признаки эффективности реанимации • Отчётливые ритмичные толчки, совпадающие с ритмом массажа сердца, на сонной, бедренной или лучевой артерии • Кожа носогубного треугольника розовеет • Зрачки сужаются, проходя при этом этапы анизокории и деформации • Восстановление самостоятельного дыхания на фоне закрытого массажа сердца.
Непосредственный успех реанимации • Восстановление самостоятельных сердечных сокращений • Определение пульсации на периферических артериях • Отсутствие грубых изменений ритма сердечных сокращений •• Значительной брадикардии •• Предельной тахикардии • Чёткое определение уровня системного АД • Как только непосредственный успех достигнут, можно: •• Завершить необходимое экстренное хирургическое вмешательство •• Перевести пациента в палату интенсивной терапии.
Окончательный успех реанимации • Восстановление: •• Самостоятельного дыхания •• Рефлекторной активности •• Сознания умиравшего • Такой вариант успешной реанимации может выявиться не сразу после проведённых мероприятий, а спустя некоторое время.
МКБ-10 • R57 Шок, не классифицированный в других рубриках • R57 Шок, не классифицированный в других рубриках. Примечание. Указанные коды применяются только при отсутствии установленного или предполагаемого диагноза. В остальных случаях состояние кодируют по вызвавшему его заболеванию.
Примечание к схеме ABC: на госпитальном этапе различают ступень D (Definitive treatment: defibrillation, drugs, diagnostic aids) — специализированные реанимационные мероприятия (дефибрилляция, лекарственная терапия, диагностические исследования [мониторинг сердечной деятельности, выявление нарушений ритма и пр.]).
Код вставки на сайт
Cостояние терминальное
Терминальное состояние — критический уровень расстройства жизнедеятельности с катастрофическим падением АД, глубокими нарушениями газообмена и метаболизма. В ходе оказания хирургической помощи и проведения интенсивной терапии возможно острое развитие расстройств дыхания и кровообращения крайних степеней с тяжёлой быстро прогрессирующей гипоксией головного мозга.
Патогенез. При разделении шока по параметрам систолического АД важно выделять уровни 70 и 50 мм рт.ст • При систолическом АД выше 70 мм рт.ст. сохраняется перфузия жизненно важных органов (уровень относительной безопасности) • При 50 мм рт.ст. и ниже значительно страдает кровоснабжение сердца, головного мозга, и начинаются процессы умирания.
Клиническая картина
• Предагональное состояние •• Общая заторможённость •• Нарушение сознания вплоть до сопора или комы •• Гипорефлексия •• Снижение систолического АД ниже 50 мм рт.ст •• Пульс на периферических артериях отсутствует, но пальпируется на сонных и бедренных артериях •• Выраженная одышка •• Цианоз или бледность кожных покровов.
• Агония •• Сознание утрачено (глубокая кома) •• Пульс и АД не определяются •• Тоны сердца глухие •• Дыхание поверхностное, агональное.
Первичные клинические признаки чётко выявляются в первые 10–15 с с момента остановки кровообращения •• Внезапная утрата сознания •• Исчезновение пульса на магистральных артериях •• Клонические и тонические судороги.
Вторичные клинические признаки • Проявляются в последующие 20–60 с и включают: •• Расширение зрачков при отсутствии их реакции на свет. Зрачки могут оставаться узкими и спустя длительное время после развития клинической смерти: ••• При отравлении фосфорорганическими веществами ••• При передозировке опиатов •• Прекращение дыхания •• Появление землисто-серой, реже цианотичной окраски кожи лица, особенно носогубного треугольника •• Релаксация всей произвольной мускулатуры с расслаблением сфинктеров ••• Непроизвольное мочеотделение ••• Непроизвольная дефекация • Достаточно достоверным для практически бесспорного диагноза клинической смерти считают сочетание: •• Исчезновения пульса на сонной артерии •• Расширения зрачков без их реакции на свет •• Остановки дыхания.
ЛЕЧЕНИЕ
Тактика ведения • Оживление (реанимация) — комплекс экстренных мер, используемых при выведении пациента из клинической смерти • Успех реанимационной помощи определяется прежде всего фактором времени • Успешное выведение пациента из клинической смерти возможно только тогда, когда меры по оживлению применяет первый человек, на глазах у которого прекратилось кровообращение и исчезло сознание.
Мероприятия по выведению пациента из терминального состояния.
• На 1 этапе — мероприятия высшей срочности •• ИВЛ •• Массаж сердца.
• Схема сердечно-лёгочной реанимации (схема АВС, см. также Примечание) •• Цель — возобновление циркуляции крови, достаточно насыщенной кислородом, прежде всего в бассейнах мозговых и венечных артерий •• А (Air ways). Обеспечение проходимости верхних дыхательных путей ••• Запрокидывание головы с переразгибанием шеи ••• Выведение вперёд нижней челюсти ••• Использование дыхательной трубки (носового или ротового S-образного воздуховода) ••• Интубация трахеи (в условиях операционной или палаты интенсивной терапии) •• В (Breath). ИВЛ ••• Экспираторными методами: изо рта в рот, изо рта в нос, изо рта в воздуховод ••• Различными дыхательными приборами: мешок Амбу, аппараты ИВЛ •• С (Circulation). Поддержание циркуляции крови ••• Вне операционной — закрытый массаж сердца ••• В условиях операционной, особенно при вскрытой грудной клетке, — открытый массаж сердца ••• Во время лапаротомии — массаж сердца через диафрагму.
• На 2 этапе: •• Сердечно-лёгочная реанимация по схеме АВС •• Избирательное медикаментозное и инфузионное лечение •• Цель: закрепление успеха оживления, если он достигнут и самостоятельное кровообращение восстановилось в результате насосной функции миокарда пациента.
• На 3 этапе в условиях достаточно эффективного кровообращения с восстановлением ЧСС и субнормального или даже нормального системного АД •• Лекарственные •• Трансфузионные •• Хирургические воздействия •• Цели ••• Закрепить достигнутый успех реанимации ••• Предотвратить рецидив остановки кровообращения ••• Провести коррекцию ранних проявлений болезни оживлённого организма.
Последовательность действий после диагностики клинической смерти
• Освободить дыхательные пути от возможных препятствий.
• Изменить наполнение правых камер сердца, особенно при наличии у пациента критической кровопотери •• Поднять ноги пострадавшего на 50–70 см выше уровня сердца (если он лежит низко) •• Перевести в положение Тренделенбурга.
• Произвести 3–4 вдувания в лёгкие пациента.
• Проверить наличие признаков остановки кровообращения.
• Нанести 1–2 прекардиальных удара кулаком по грудине.
• Осуществить 5–6 компрессий грудной клетки.
• Последующий рабочий ритм реаниматора — 2 вдувания и 10 компрессий на протяжении 10–15 мин.
• На фоне продолжающейся реанимации установить в доступную периферическую вену инфузионную систему с кристаллоидным р-ром.
• Ввести в трахею 1–2 мг эпинефрина, разведённого в кристаллоидном р-ре, проколом ниже щитовидного хряща по средней линии.
• Если к этому моменту больной интубирован, ввести 3–4 мг эпинефрина в интубационную трубку.
• Подключить ЭКГ-монитор (если он есть поблизости) и оценить характер расстройств сердечной деятельности •• Асистолия •• Фибрилляция желудочков.
• Только при фибрилляции — дефибрилляция (электрическая деполяризация).
• Из-за высокой частоты осложнений (пневмоторакс, повреждение венечных артерий, миокардиальный некроз после введения эпинефрина или кальция хлорида) внутрисердечное введение препаратов применяют как мероприятие последнего резерва.
Признаки эффективности реанимации • Отчётливые ритмичные толчки, совпадающие с ритмом массажа сердца, на сонной, бедренной или лучевой артерии • Кожа носогубного треугольника розовеет • Зрачки сужаются, проходя при этом этапы анизокории и деформации • Восстановление самостоятельного дыхания на фоне закрытого массажа сердца.
Непосредственный успех реанимации • Восстановление самостоятельных сердечных сокращений • Определение пульсации на периферических артериях • Отсутствие грубых изменений ритма сердечных сокращений •• Значительной брадикардии •• Предельной тахикардии • Чёткое определение уровня системного АД • Как только непосредственный успех достигнут, можно: •• Завершить необходимое экстренное хирургическое вмешательство •• Перевести пациента в палату интенсивной терапии.
Окончательный успех реанимации • Восстановление: •• Самостоятельного дыхания •• Рефлекторной активности •• Сознания умиравшего • Такой вариант успешной реанимации может выявиться не сразу после проведённых мероприятий, а спустя некоторое время.
МКБ-10 • R57 Шок, не классифицированный в других рубриках • R57 Шок, не классифицированный в других рубриках. Примечание. Указанные коды применяются только при отсутствии установленного или предполагаемого диагноза. В остальных случаях состояние кодируют по вызвавшему его заболеванию.
Примечание к схеме ABC: на госпитальном этапе различают ступень D (Definitive treatment: defibrillation, drugs, diagnostic aids) — специализированные реанимационные мероприятия (дефибрилляция, лекарственная терапия, диагностические исследования [мониторинг сердечной деятельности, выявление нарушений ритма и пр.]).
Терминальное состояние
Терминальное состояние — это обратимое угасание жизни организма, которое предшествует клинической смерти. Восстановление жизнедеятельности органов и предотвращение летального исхода возможно при своевременном оказании медицинской помощи. Врачи Американской Медицинской Клиники готовы оказать срочную реабилитацию и провести скорую терапию при терминальном состоянии больного.
Определение терминального состояния
Как определить терминальное состояние больного? Для этого необходимо знать его симптомы. Симптоматика терминального состояния зависит от его стадии:
Предагональному состоянию характерны:
Агональному состоянию характерны:
Клиническая смерть — прекращение функционирования всех органов, однако больного еще можно оживить. Продолжается в течение 5-7 минут, затем следует летальный исход.
Терминальное состояние требует оказания неотложной помощи. В этом случае счет идет буквально на минуты. Крайне важно восстановить деятельность организма в кратчайшие сроки. Последняя возможность это сделать — стадия клинической смерти, которая длиться 5-7 минут и следует за агональным состоянием. Затем следует летальный исход. Обратитесь в Американскую Медицинскую Клинику — наши специалисты прибудут в кратчайшие сроки и сделают все возможное для того, чтобы вернуть больного к жизни.
Причины терминального состояния
Причины терминального состояния больного разнообразны:
Терминальное состояние возможно предотвратить если своевременно приступить к лечению заболеваний головного мозга, кровеносных сосудов и т.д. Не доводите себя до крайнего состояния. В случае каких-либо недомоганий обращайтесь в Американскую медицинскую клинику — мы предотвратим развитие болезни на ранней стадии.
Почему стоит выбрать Американскую Медицинскую Клинику?
Питание в терминальной стадии, при деменции или в состоянии бодрствующей комы
Представляем фрагмент книги Жана Доменико Боразио «О смерти. Что мы знаем. Что мы можем сделать. Как нам к ней подготовиться», изданной при участии благотворительного фонда «Вера». Книга, ставшая бестселлером в Швейцарии, адресована специалистам, а также родственникам тяжелобольных пациентов.
Вопрос кормления и обеспечения больного достаточным количеством жидкости в терминальной стадии – очень болезненная, эмоционально трудная тема. Причиной можно считать то, что для человека утоление голода и жажды принадлежит к одним из самых первых опытов привязанности (к матери – прим.), так что сама тема питания отсылает к архетипам человеческой жизни. Какие страшные эти слова – «голод» и «жажда»! Их «малюют», как пресловутого черта, ими нас пугают с детских лет – вследствие чего спокойно воспринимать информацию о преимуществах и недостатках искусственного питания и гидратации в терминальной фазе нам всем очень и очень сложно. Федеральная медицинская ассоциация Германии уже в 2004 году внесла на рассмотрение, а в 2011 году утвердила следующее из своих основных положений, касающихся паллиативной помощи: «Помощь состоит в паллиативном уходе и, соответственно, в заботе о больном и обеспечении базового ухода. К этому уходу не всегда относятся кормление и гидратация в терминальной стадии, поскольку для больного это может стать тяжелой нагрузкой. Однако если у больного появляются субъективные ощущения голода или жажды, то следует утолить жажду и голод»[1].
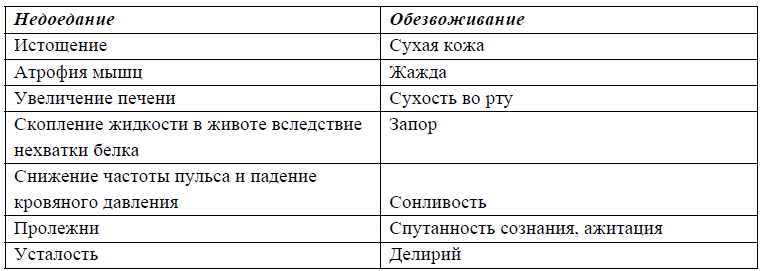
Недостаточное количество пищи и жидкости: что это значит для здорового человека и для умирающего
Таблица 5.1. Последствия недоедания и обезвоживания для здорового человека
Этот устрашающий список симптомов не имеет, однако, никакого значения для стадии умирания. Здесь, скорее, встает следующий вопрос: а страдают ли умирающие от мучительного чувства голода или жажды, если они больше не могут принимать пищу и жидкость? И необходимы ли в терминальной фазе искусственное питание и гидратация, чтобы предотвратить эти страдания? Ответ в обоих случаях: нет.
В терминальной фазе, в особенности у людей преклонного возраста, тело потребляет больше энергии, чем может получить (так называемое катаболическое состояние обмена веществ), поскольку организм уже не может перерабатывать даже нормальное количество пищи. Здесь уже не поможет высококалорийное питание, поэтому в конце жизни не избежать потери веса. Чтобы утолить голод и жажду, уже хватает ничтожного количества пищи и жидкости. На протяжении самого процесса умирания пациенты обычно не испытывают чувства голода.
Чувство жажды в конце жизни возникает из-за сухости слизистой оболочки рта, а не вследствие недостатка жидкости. Вызывать сухость слизистой оболочки рта могут: медикаменты, грибковые инфекции, локальное облучение, подача кислорода или дыхание через рот. Следовательно, предотвратить и устранить у пациента ощущение жажды в терминальной фазе можно путем устранения сухости во рту (а не путем искусственной гидратации).
Как предотвратить и устранить сухость во рту:
Сокращение гидратации пациента в конце жизни имеет целый ряд преимуществ: меньше рвоты, меньше кашля и слизи, меньше скопления воды (отеков) в тканях, легких и животе, а также меньше болей (например, у онкологических пациентов в результате уменьшения отека вокруг опухоли и метастазов и связанного с этим уменьшения давления на окружающие ткани).
Кроме того, в результате сокращения количества вводимой жидкости в мозге происходит повышенный выброс эндорфинов (аутогенных медиаторов), обладающих болеутоляющим и поднимающим настроение действием. В общем и целом умирание в состоянии легкого обезвоживания представляется наименее обременяющей с физиологической точки зрения формой процесса умирания. И напротив, гидратация в терминальной стадии, в особенности в сочетании с ненужной подачей кислорода, может привести к значительному увеличению страданий.
Интересны в этом отношении результаты исследования, проведенного в доме престарелых в Нидерландах. В исследовании участвовали пациенты с прогрессирующей деменцией. В рамках эксперимента решено было отказаться от искусственного питания и гидратации пациентов[2].
Оценка результатов проводилась при помощи шкалы, специально разработанной для пациентов с деменцией, на которой отмечались усиление или ослабление страданий. Вследствие отсутствия возможности коммуникации с пациентами использовались результаты наблюдения за ними. После принятия решения о прекращении искусственного питания и гидратации шкала показывала длительное, устойчивое снижение интенсивности страданий. Возникало четкое ощущение, что после принятия этого решения пациент вплоть до момента смерти чувствует себя значительно комфортнее.
Еще один источник информации – публикация из «The New England Journal of Medicine», посвященная опыту медсестер хосписа, работавших с пациентами, осознанно отказавшимися от потребления пищи и жидкости[3].
Конечно, в медицине ни одно правило не обходится без исключений, но каждое из этих исключений следует рассматривать отдельно. Показания к искусственной гидратации и количество вводимой жидкости всегда зависят от состояния пациента в данный момент. Это иллюстрирует следующий пример.
Кроме того, так как пациентка не могла самостоятельно глотать, все медикаменты ей также вводились внутривенно, каждый в своем определенном небольшом количестве (так называемая короткая инфузия, как правило, 300 мл). А это было достаточно большое количество медикаментов, в том числе антибиотики, болеутоляющие средства, медикаменты, препятствующие образованию слизи, лекарства против тошноты, а также медикаменты для улучшения вывода жидкости из организма. Последнее казалось очень целесообразным, ведь если прибавить все объемы жидкости, требуемые для введения данных медикаментов, к количеству потребляемой пациенткой питательной смеси, то получалось еще 3050 мл. В итоге пациентке в день давали более 4 л жидкости, чем объяснялась причина ее тяжелого состояния. После сокращения получаемого количества жидкости менее чем на четверть ей стало значительно лучше, удушье прошло, и ее перевели в отделение реабилитации.
[1] Bundesärztekammer: Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung. Deutsches Ärzteblatt 2004, Jg. 101, S. A1298, sowie 2011, Jg. 108, S. A346.
[2] Pasman H.R., Onwuteaka—Philipsen B.D., Kriegsman D.M. et al. Discomfort in nursing home patients with severe dementia in whom artificial nutrition and hydration is forgone. Archives of Internal Medicine 2005, Bd. 165, Heft 15, S. 1729–1735.
Терминальная стадия болезни
Терминальная стадия болезни
Болезни также могут приводить к летальному исходу. Терминальная стадия болезни – это последняя стадия, прогноз которой неблагоприятный. Рассмотрим, что это такое и какой терминальный уход необходим больному?
Что такое терминальное состояние?
Пограничное состояние между жизнью и смертью называют терминальным. Оно характеризуется триадой симптомов, нарушениями сознания, дыхания и сердечной деятельности. Летальный исход при этом может наступить очень быстро, например, при анафилактическом шоке, коллапсе.
Различают несколько стадий:
Остановка кровообращения, дыхания, постепенно приводят к нарушению питания клеток, гипоксии. Наиболее чувствительны к гипоксии клетки коры головного мозга, они погибают первыми, поэтому если реанимационные мероприятия запоздали, пытаться восстановить дыхание и работу сердца можно, но сознание уже не восстановится.
Конечно если у больного терминальная стадия болезни, то проводить реанимационные мероприятия не имеет смысла, поскольку это только продлит агонию, и принесет пациенту дополнительные страдания. Противопоказанием к реанимационным мероприятиям является также поражение мозговых структур, олигофрения. Но помогать умереть, даже если терминальный больной просит об этом, ни в коем случае нельзя. Это неэтично и со стороны родственников и со стороны медицинского персонала.
Причины
К терминальному состоянию могут привести травмы, хронические заболевания, инфекции. Каждый патологический процесс по-своему воздействует на организм. Так, при циррозе, которым сопровождаются многие соматические заболевания, отравления, алкоголизм и другие, нарушается функция печени и развивается печеночная недостаточность. Терминальная стадия болезни характеризуется нарушением производства белков, снижение альбуминов плазмы, протромбинового индекса. У больного могут возникать кровотечения, тромбозы, снижаться сопротивляемость к инфекциям (пневмонии, сепсис).
Наши пансионаты:
Хроническая почечная недостаточность может возникнуть не только у больных с поражением почек, но и при заболеваниях сердечнососудистой системы, мозга, двигательных функций. Лежачие пациенты находятся в группе риска, поскольку при недостаточном уходе, они чаще всего погибают от урогенитального сепсиса. Нарушение работы почек, почечная недостаточность приводит к задержке продуктов обмена в организме, интоксикации, что и приводит к летальному исходу.
Инфекционные процессы также могут приводить к смерти, в основном причиной смерти бывает интоксикация организма, вызывающее поражение всех клеток. Возможны явления почечной печеночной недостаточности, нарушения работы сердца, мозга. Так, одной из смертельных инфекций является вирус иммунодефицита человека (ВИЧ). Помимо интоксикации, кахексии, выраженной энцефалопатии, лихорадки, возможно присоединение банальной инфекции, развитие опухоли. Больные погибают от осложнений.
Сердечно сосудистые заболевания очень опасны и смертность при них очень высока. С развитием современных методов лечения ее удалось уменьшить, но все равно излишний вес, неправильное питание, повышенных холестерин, физические и психические нагрузки в любой момент могут привести к инфаркту. Своевременное выявление, лечение помогают во многих случаях оттянуть это. Если больной будет следить за собой, вовремя принимать лекарственные средства, то даже с серьезными нарушениями ритма, после операций на сердце, тяжелой гипертонией больные могут жить годами, пока сердечная недостаточность не станет причиной поражения всех органов и систем.
Уход за больными в терминальном состоянии
Терминальные стадии болезни характеризуются нарушением основных функций. Остановка сердца или дыхания быстро приводит к смерти, но в некоторых случаях, на первый план выходит поражение клеток мозга. Больной теряет сознание и у него развивается кома. В коме он может находиться от нескольких часов до нескольких дней. Если это острое состояние проводится специализированное лечение в реанимационном отделения, в случае, когда причиной является неизлечимая болезнь, реанимационные мероприятия не проводят. Уход за пациентом включает мероприятия, которые показаны лежачим.