Тест сарс что это
Экспресс-тест на выявление антигена SARS-CoV-2
Экспресс-тест на выявление антигена SARS-CoV-2 – быстрый способ диагностики COVID-19 на ранних стадиях заболевания методом иммунохроматографического анализа.
О тестировании
Иммунохроматографический анализ (ИХА) – качественный анализ, основанный на реакции между антигеном (вещество, определяемое организмом как чужеродное) и соответствующим ему антителом в биологическом материале человека.
Другими словами, исследование методом ИХА выявляет белки вируса, распознаваемые иммунной системой человека.
Чувствительность теста: 84.38%
Экспресс-тест на выявление антигена SARS-CoV-2 относится к основным этиологическим методам лабораторной диагностики новой коронавирусной инфекции, официально одобрен Минздравом РФ и соответствует Временным методическим рекомендациям «Профилактика и лечение новой коронавирусной инфекции (COVID-19)» версия 9 от 26.10.2020 г. и СП 3.1.3597-20 «Профилактика новой коронавирусной инфекции (COVID-19)» с изменениями от 16.11.2020.
Для чего проводится?
Результат экспресс-тестирования на выявление антигена SARS-CoV-2 приравнивается к ПЦР в соответствии с СП 3.1.3597-20 «Профилактика новой коронавирусной инфекции (COVID-19)» с изменениями от 16.11.2020.
Результаты экспресс-теста на выявление антигена SARS-CoV-2 не будут приняты для выписки/закрытия больничного, по возвращении из-за границы. Уточните заранее в организации, куда вы планируете предоставлять результат, подходит ли он или требуется результат ПЦР-диагностики.
Чем отличается от ПЦР-диагностики?
Как и ПЦР, экспресс-тест на антиген позволяет определить наличие в организме новой коронавирусной инфекции на ранних стадиях заболевания, только гораздо быстрее – всего за 15-30 минут.
Преимущества:
Необходимый биоматериал
Мазок из носоглотки и ротоглотки.
Подготовка к анализу
До взятия мазков запрещается:
Как проводится тестирование?
Забор биоматериала проводится двумя стерильными зондами. Мазки берутся со слизистой нижнего носового хода и из ротоглотки. Взятый биоматериал помещается в раствор на несколько минут, после чего 3 капли выделенного образца наносятся на специальную тестовую кассету. Результат оценивается в течение 15-30 минут.
Где проводится:
Результат анализа
Выявляет инфицирование или отсутствие инфицирования непосредственно на момент проведения тестирования:
Стоимость
Экспресс-тест на выявление антигена SARS-CoV-2 в клинике
Экспресс-тест на выявление антигена SARS-CoV-2 на дому
*Цена включает стоимость исследования и забора мазков в амбулатории.
**Цена включает стоимость исследования и забора мазков на дому. Стоимость выезда рассчитывается в зависимости от адреса, дня недели (будний/выходной) и времени (утро/день/вечер) выезда. Окончательную стоимость услуги по вашей заявке уточняйте при записи.
Тест сарс что это
Исследование предназначено для количественного определения антигена нуклеокапсидного белка (N) вируса SARS-CoV-2 в образце биоматериала. Тест является эффективной альтернативой ПЦР-тестированию и предназначен для диагностики COVID-19 у людей любого возраста без признаков ОРВИ. Анализ позволяет выявить специфический вирусный белок – нуклеокапсидный антиген SARS‑CoV‑2 в мазке биоматериала. Актуален для тех, кто беспокоится о своем здоровье и хочет быстро узнать свой COVID‑статус. Выполняется на полностью автоматизированном высокотехнологичном оборудовании и имеет очень высокую чувствительность и специфичность.
Результат теста выдается в количественном формате, позволяющем дополнительно к COVID-статусу определить вирусную нагрузку.
Антиген N вируса SARS-CoV-2, быстрый тест на ковид, антигенная детекция вируса SARS-CoV-2, определение антигена N вируса SARS-CoV-2, диагностика коронавирусной инфекции (COVID-19).
Синонимы английские
SARS-CoV-2 Antigen, SARS-CoV-2 Ag, Ag-RDTs (diagnostics tests) for COVID-19.
Иммунохемилюминесцентный анализ (ИХЛА).
Какой биоматериал можно использовать для исследования?
Мазок из ротоглотки и носоглотки.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Коронавирусная инфекция (COVID-19) — это острая респираторная инфекция, вызываемая РНК-содержащим вирусом SARS-Cov-2.
Коронавирус SARS-CoV-2 попадает в организм человека через клетки-мишени, имеющие на своей поверхности рецепторы ангиотензинпревращающего фермента II типа (ACE2). Такие рецепторы располагаются на клетках эпителия дыхательного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Однако основной и быстродостижимой мишенью являются альвеолярные клетки II типа (AT2) легких, что определяет развитие пневмоний.
Большинство людей с COVID-19 переносят заболевание в легкой и неосложненной форме, однако примерно у 14 % зараженных развивается тяжелая форма болезни, требующая госпитализации и кислородной поддержки. Около 5 % пациентов нуждается в лечении в условиях палаты интенсивной терапии. При тяжелом течении заболевание может быть осложнено острым респираторным дистресс-синдромом, сепсисом, полиорганной недостаточностью (острое поражение почек и сердца). Распространение SARS-CoV-2 из системного кровотока или через пластинку решетчатой кости может привести к поражению головного мозга. Изменение обоняния (гипосмия) на ранней стадии заболевания может свидетельствовать о поражении ЦНС. Пожилые пациенты и пациенты с сопутствующими состояниями (сердечно-сосудистые заболевания, сахарный диабет и др.) имеют повышенный риск развития тяжелой формы COVID-19 и летального исхода. Молодые люди и дети часто могут переносить инфекцию бессимптомно, что способствует распространению COVID-19 среди населения.
К основным симптомам COVID-19 относятся:
Реже заболевание проявляется диареей, тошнотой и рвотой.
Лабораторная диагностика коронавирусной инфекции проводится с использованием молекулярно-генетических и серологических методов, которые позволяют выявить генетический материал вируса, специфические антитела к SARS-CoV-2 и антигенные структуры вируса. Согласно рекомендациям ВОЗ и управлению по санитарному надзору за качеством пищевых продуктов и медикаментов (Food and Drug Administration, США), количественное определение антигена нуклеокапсидного белка (N) вируса SARS-CoV-2 методом иммунохемилюминесцентного анализа является высокоэффективным тестом для диагностики коронавирусной инфекции. Показатели диагностической чувствительности и специфичности данного метода не уступают таковым при проведении ПЦР-анализа на РНК вируса SARS-CoV-2. Антигенная детекция вируса SARS-CoV-2 позволяет в сжатые сроки подтвердить/исключить наличие коронавирусной инфекции.
Тест на антиген может определить наличие COVID-19, если вирусная нагрузка высокая, т.е. в носоглотке находятся сотни тысяч и миллионы копий вируса, что чаще бывает в самом начале заболевания или в период пика коронавирусной болезни. При средней или низкой вирусной нагрузке результат теста может быть ложноотрицательным.
Положительный результат теста на антиген, если имеются симптомы заболевания, свидетельствует о том, что человек болен COVID-19. Однако если результат положительный, а симптомов нет, необходимо в течение ближайших двух дней выполнить ПЦР-анализ для подтверждения результатов.
Отрицательный результат теста на антиген не исключает инфицирования COVID-19:
Тест на антиген не рекомендуется лицам с подозрением на COVID-19 без клинических проявлений, у которых количество вируса в носоглотке может быть небольшим и тест не сможет его выявить.
Отрицательный результат теста на антиген не является свидетельством о выздоровлении от коронавирусной инфекции, документом для снятия самоизоляции в случае прибытия из стран «красной зоны». В этих случаях требуется результат ПЦР.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Причины положительного результата:
Причины отрицательного результата:
Кто назначает исследование?
Инфекционист, педиатр, врач общей практики, анестезиолог-реаниматолог.
Тест сарс что это
Своевременная и качественная диагностика – один из ключевых факторов в борьбе с COVID-19: диагностика необходима и для оценки общей эпидемиологической ситуации, и в случае принятия решения по каждому конкретному пациенту. По данным сайта стопкоронавирус.рф на 12.05.2020 г. проведено более более 5,8 миллионов тестов на наличие нового коронавируса. Цифра огромная. Однако, насколько достоверны результаты? Появляется все больше историй о типичной картине COVID-19 при отрицательных анализах. Почему так может происходить?
Сначала поговорим о ПЦР-тестах, которые специфически выявляют РНК вируса в пробах.
Взятие пробы для ПЦР
Показано, что для выявления нового коронавируса подходят смывы из носоглотки – из ротоглотки вероятность ложноотрицательного анализа немного выше [ 1 ]. Один из важнейших аспектов – время взятия материала. Проведенные исследования показывают, что при взятии материала у больного в первый день проявления симптомов COVID-19 положительный диагноз поставят с вероятностью 94 %, а вот к 10-му дню это будет всего лишь 67 %! [ 2 ].
Существует четкая закономерность: чем позже от возникновения симптомов взят материал, тем меньше шансов обнаружить в нем вирусную РНК.
Есть и хорошие новости: в течение первой недели от возникновения симптомов носоглоточные смывы имеют порядок от 100 000 до 1 000 000 копий вирусной РНК в 1 мл, что делает их легко обнаруживаемыми даже не самыми чувствительными системами. Исследования также показали, что вирусная нагрузка в верхних дыхательных путях может быть одинаковой у людей с проявленной симптоматикой и при бессимптомном течении болезни [ 3 ].
Транспортировка и хранение проб для ПЦР
Точность разных ПЦР-тест-систем
После попадания образцов в лабораторию правильность диагноза будет зависеть во многом от тест-системы, которую там используют. На сегодняшний день помимо двух тест-систем, разработанных еще в январе в ГНЦВБ «Вектор», зарегистрировано 8 ПЦР-тест систем [ 5 ]:
Из них системы «Вектора» и «Вектор-Беста» (последняя через сеть лабораторий «Инвитро» [ 6 ]) используются для исследования проб от государственных медицинских организаций. Здесь хочется отметить, что система «Вектора» не содержит в своем составе внутреннего контрольного образца, который должен добавляться во все пробы для контроля правильности выделения РНК и реакции обратной транскрипции [ 7 ]. Отсутствие такого контроля может также потенциально приводить к некоторому количеству ложноотрицательных результатов. Хорошая новость заключается в том, что остальные зарегистрированные тест-системы имеют в своем составе внутренний контроль, а также, по-видимому, обладают более высокой чувствительностью, т.е. дают меньше ложноотрицательных результатов.
Таким образом, в городах, где представлены сетевые лаборатории, есть возможность сдать анализ частным образом и надеяться на точность проведения процедуры. В первые дни появления симптоматики точность будет выше.
Экспресс-системы
Что касается экспресс-тест-систем, то есть опасения, что созданные в сжатые сроки «уникальные» тесты по своему качеству будут уступать системам, основанным на обычной ПЦР. Насколько надежны эти системы покажет время, однако уже сейчас количество ложноотрицательных результатов ПЦР в совокупности с длительностью ожидания результата привело к тому, что в клиниках страны диагноз стали ставить не на основе ПЦР-анализа, а на основе результатов компьютерной томографии (КТ).
КТ
Преимущество КТ-диагностики при наличии клинической картины – это скорость постановки диагноза и более высокая чувствительность по сравнению с реальностью ПЦР-диагностики: 97,2 % против 83,3 % согласно данным небольшого китайского исследования [ 12 ]. Начиная с 4-5 дня заболевания можно различить так называемый симптом «матового стекла», на стадии прогрессирования такие участки консолидируются, возникает симптом «булыжной мостовой», «обратного ореола», а в пиковая стадии – «белое легкое» [ 13 ]. Возникает закономерный вопрос: отличается ли картина пневмонии, вызванной именно новым коронавирусом, от заболеваний другой вирусной природы. Ответ – нет. Вирусные пневмонии, будь то аденовирус, грипп или другие респираторные вирусы, выглядят на КТ одинаково.
Однако в условиях пандемии, когда подавляющее большинство вирусных пневмоний имеют коронавирусную природу, использование КТ для диагностики становится более чем оправданным. В последней версии методических рекомендаций Минздрава по профилактике, диагностике и лечению COVID-19 указано, что «наличие клинических проявлений в сочетании с характерными изменениями в легких по данным КТ или обзорной рентгенографии органов грудной клетки вне зависимости от результатов однократного лабораторного исследования на наличие РНК SARS-CoV-2 и эпидемиологического анамнеза» является клинически подтвержденным случаем COVID-19 [ 14 ]. Отметим также, что объем поражения легких при РГ и КТ может не иметь прямой корреляции с клинической тяжестью заболевания.
ИФА (иммуноферментный анализ)
ПЦР-тест-системы, как и КТ-диагностика выявляет COVID-19 в острой фазе. Однако весьма актуальна и информация об уже переболевших, на основании которой можно судить об охвате населения заболеванием, а также о числе бессимптомных случаев. Ответы на эти, а также на многие другие вопросы, может дать тест-система на антитела. На сегодняшний день разработкой таких тест-систем помимо «Вектора» занимаются такие организации как «Вектор-Бест», «НПО «Диагностические системы», ФНКЦ ФХМ ФМБА России, «МБС-Технологии», а также «Генетико» и Институт молекулярной биологии РАН [5]. К сожалению, тест-системы на антитела требуют намного больших усилий и времени на разработку, чем ПЦР-системы, а их чувствительность и специфичность оставляет желать лучшего. Так, проведенное в США исследование доступных система на антитела показало, что лишь 3 из 14 систем дают надежные результаты (т.е. не более 1% ложноположительных результатов), но при этом их чувствительность не превышает 90% относительно положительных контрольных образцов [ 15 ]. Какова будет чувствительность и специфичность разрабатываемых российских систем – пока неизвестно.
Итак, самое разумное, что вы можете сказать клиентам:
Регистрируйся на нашем сайте и получай доступ ко в сем материалам о COVID-19 в специальном разделе.
Отвечаем на вопросы в прямых эфирах Вконтакте: https://vk.com/pharmznanie
Обсудить последние новости со всеми коллегами России вы можете в чатах:
Интерпретация диагностических тестов на SARS-CoV-2
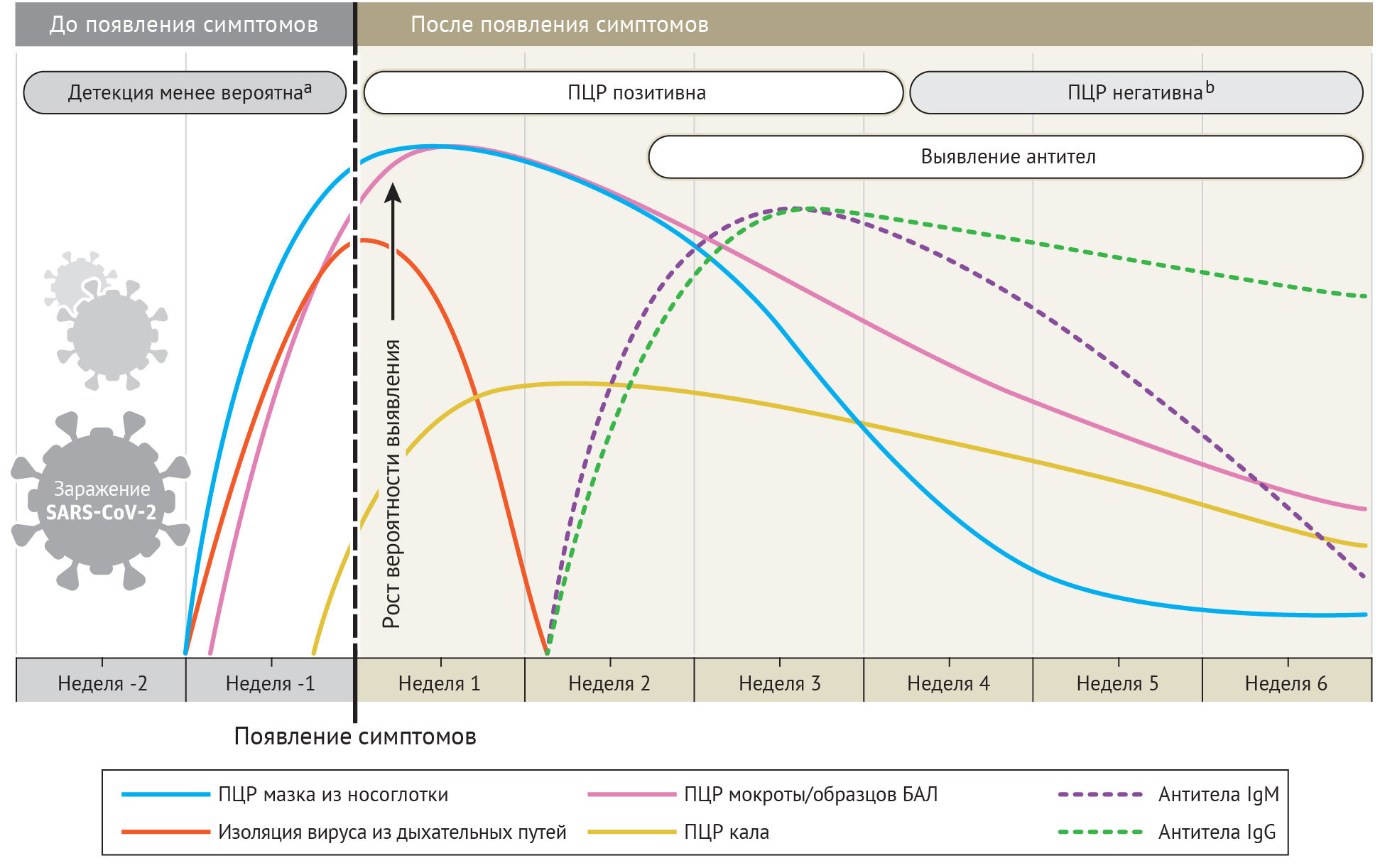
Пандемия коронавирусной инфекции 2019 года (COVID-19) продолжает оказывать свое влияние на весь мир. Знания о диагностических тестах на SARS-CoV-2 по-прежнему расширяются, и крайне важным является понимание смысла этих тестов и правильная интерпретация их данных. Этот материал объясняет, как интерпретировать два типа диагностических тестов, обычно используемых для диагностики инфекции, вызванной SARS-CoV-2 — ПЦР с обратной транскрипцией и ИФА для определения IgG и IgM — и как их результаты могут изменяться с течением времени.
.
Определение вирусной РНК методом обратной транскрипции
На сегодняшний день наиболее часто используемый и достоверный тест для диагностики COVID-19 — это ПЦР с обратной транскрипцией. В качестве материала для исследования чаще всего используют мазок из носоглотки или реже другие образцы из верхних дыхательных путей, например, мазок из ротоглотки или слюну. Производители используют разные целевые гены в структуре РНК, но большинство тестов определяет наличие таких генов, как env, spike (S), ORF1, ген нуклеокапсида (N) и ген РНК-зависимой РНК полимеразы (RdRp). По данным сравнительного исследования, тесты сопоставимо чувствительны к различным индивидуальным генам; исключение составляет зонд RdRp-SARSr, который обладает меньшей чувствительностью (вероятно, из-за несоответствия нуклеотидов в обратном праймере).
У большинства людей с симптомами коронавирусной инфекции нагрузка вирусной РНК в мазке из носоглотки определяется по порогу числа циклов (cycle treshold, Ct), выявляется со дня появления симптомов и становится максимальной в течение первой недели. Ct — это количество циклов репликации, необходимое для формирования флюоресцентного сигнала. При этом наименьший показатель Ct соответствует наибольшей нагрузке вирусной РНК. Показатель Ct менее, чем 40, клинически соответствует положительной ПЦР. Этот уровень начинает снижаться к третьей неделе заболевания и вскоре становится неопределяемым. Показатель Ct у госпитализированных пациентов с тяжелыми случаями инфекции ниже такового при легко протекающих формах; в тяжелых случаях положительная ПЦР может отмечаться более трех недель с момента начала заболевания, тогда как большинство легких случаев в это время будут показывать негативный результат. Как бы то ни было, положительная ПЦР отражает только присутствие вирусной РНК и не обязательно показывает наличие жизнеспособных вирусов.
В некоторых случаях вирусная РНК определяется методом ПЦР с обратной транскрипцией даже через шесть недель после первого позитивного теста. В нескольких случаях тест был положителен после двух последовательных негативных тестов ПЦР, проведенных с разницей в 24 часа. Неясно, было это обусловлено ошибкой в исследовании, реинфекцией или реактивацией. В исследовании девяти пациентов попытки изолировать вирус в культуре после восьмого дня с момента начала заболевания не увенчались успехом, что объясняется снижением инфекционных свойств вируса после первой недели. Отчасти поэтому «стратегия, основанная на симптомах» Центра по контролю и профилактике заболеваний показывает, что «медицинские работники могут приступить к работе, если как минимум три дня (72 часа) прошло с момента выздоровления: отсутствие лихорадки без применения антипиретиков и снижение респираторных симптомов (кашель, затруднение дыхания); и как минимум 10 дней прошло с того момента, как симптомы впервые появились».
Временная шкала изменения результатов ПЦР изменяется, если в качестве образцов используют не мазок из носоглотки. «Позитивность» ПЦР снижается медленнее в мокроте и может быть выявлена даже после того, как мазки из носоглотки уже отрицательны. В одном исследовании ПЦР была позитивна в образцах кала у 55 из 96 инфицированных пациентов (57 %) и оставалась позитивной после получения отрицательного результата в мазке из носоглотки с медианой 4–11 дней. При этом обнаружение позитивной ПЦР в кале не коррелировало с клинической тяжестью процесса. По оценкам Wolfel с соавт. длительность выявления положительной ПЦР в мокроте и кале одинакова.
В исследовании 205 пациентов с подтвержденной коронавирусной инфекцией вирусная нагрузка, выявленная ПЦР с обратной транскрипцией, была высокой в образцах, полученных методом бронхоальвеолярного лаважа (93 %), в мокроте (72 %), назофарингеальных мазках (63 %) и глоточных мазках (32 %). Ложноотрицательные результаты в основном появлялись при несоблюдении временного интервала забора образцов и нарушении техники забора, особенно в случае мазков из носоглотки. Специфичность большинства тестов ПЦР с обратной транскрипцией составляет 100 %, потому что дизайн праймеров высоко специфичен к геномной последовательности SARS-CoV-2. Случайные ложнопозитивные результаты могут появляться вследствие технических ошибок или контаминации образца.
Выявление антител к SARS-CoV-2
Инфицирование коронавирусом также может быть определено непрямым способом — путем исследования иммунного ответа пациента. Серологический диагноз особенно важен для пациентов с легкими или среднетяжелыми формами, которые могут начать наблюдаться поздно, по прошествии первых двух недель от начала заболевания. Серологический диагноз также становится важным инструментом для понимания степени распространения COVID-19 в популяции и выявления лиц, иммунизированных и «защищенных» от заражения.
Наиболее чувствительным и ранним серологическим маркером является общий уровень антител. Уровни IgM и IgG начинают нарастать со второй недели с момента появления симптомов; ИФА для их определения обычно становится положительным раньше, на четвертый день после появления симптомов, достигая максимального уровня на 2–3 недели заболевания.
Как было показано на 23 пациентах в исследовании To и соавт. и 85 пациентах в исследовании Xiang с соавт., сероконверсия IgM и IgG появляется у всех пациентов между третьей и четвертой неделями заболевания. К этому времени уровень IgM начинает снижаться, достигает наименьшего значения к 5 неделе и полностью исчезает к седьмой неделе, тогда как IgG выявляется позже седьмой недели. В исследовании 140 пациентов, чувствительность комбинации методов ПЦР и ИФА в отношении антигена нуклеокапсида (NC) составила 98,6 % в сравнении с таковой в 51,9 % у одной ПЦР. В течение первых 5,5 дней количественная ПЦР имеет более высокий рейтинг выявления положительных случаев, чем ИФА, затем этот показатель меняется.
ИФА для определения IgM и IgG имеет более чем 95 % специфичность для диагностики COVID-19. Первоначальная ПЦР, исследование парных сывороток и второе исследование через две недели могут повысить точность диагностики. Как правило, большинство антител продуцируются против наиболее интенсивно вырабатываемого протеина вируса — нуклеокапсида. Поэтому тесты, которые выявляют антитела к нуклеокапсиду, должны быть более чувствительными. С другой стороны, белок RBD-S — это белок прикрепления из организма хозяина, и исследование антител к нему должно быть более специфичным. Исследование одного или обоих антигенов для выявления IgG и IgM должно повысить общую чувствительность. Антитела могут, однако, показывать перекрестную реактивность в отношении SARS-CoV-2 и других коронавирусов.
Экспресс-тесты для детекции антител широко разрабатываются и продаются, имея при этом разный уровень качества. Многие производители не раскрывают природу используемых антигенов. Эти тесты редко показывают результат в качественном отношении; как правило, ими можно выявить только присутствие или отсутствие антител против SARS-CoV-2. Наличие нейтрализующих антител может показать только реакция нейтрализации, но высокие титры IgG в ИФА могут позитивно коррелировать с уровнем нейтрализующих антител. Длительность существование и функционирования нейтрализующих антител остается неизвестной.
Выводы
С использованием доступных доказательств была выработана клинически применимая временная шкала диагностических маркеров для детекции COVID-19. Большинство доступных сведений актуальны для взрослых не иммунокомпрометированных лиц. Время обнаружения положительной ПЦР и сероконверсии может изменяться у детей и некоторых групп взрослых, включая большое число бессимптомных пациентов, диагностика коронавирусной инфекции у которых требует активного вмешательства. Остается много вопросов, например, как долго сохраняется иммунитет у перенесших COVID-19 лиц с симптомами и без таковых.
Тест сарс что это
Оптимальный тест для оценки иммунного ответа на возбудителя COVID-19 и установления факта перенесенной инфекции. Одновременное определение антител нескольких классов (IgA, IgG, IgM) повышает информативность теста, поскольку сроки появления иммуноглобулинов различных классов при COVID-19 индивидуальны. Антитела IgA и IgM появляются первыми при контакте с вирусом и, как правило, являются маркером ранней стадии инфекции. Антитела IgG появляются позже и могут циркулировать в крови длительное время. Выявление IgG позволяет судить о наличии защитного иммунитета, который может сформироваться как после перенесенного заболевания, так и после вакцинации. Тест нацелен на выявление антител к спайковому (S) белку, именно они являются нейтрализующими (уничтожают вирус) и имеют большую клиническую значимость. Определение трех классов наиболее значимых антител одновременно позволяет снять неопределенность иммунного статуса в отношении COVID-19 и необходимость дальнейшего обследования. Тест является оптимальным скринингом перед вакцинацией, в том числе для выявления лиц с бессимптомной формой инфекции. При положительном результате и выявлении антител IgG данные можно использовать как точку отсчета в целях последующего наблюдения за динамикой уровня антител. Отрицательный результат исследования достоверно подтвердит отсутствие антител. Выдается единый результат для IgA, IgM, IgG (без уточнения класса выявленных антител) в качественном формате: «положительный»/«отрицательный». Дополнительно для IgG выдается результат в количественном формате.
Антитела к антигенам COVID-19, иммуноглобулины к антигенам вируса SARS-CoV-2, антитела к S1/S2 антигенам вируса SARS-CoV-2, ковид, ковидная инфекция.
SARS-CoV-2 antibodies, Coronaviridae, Coronavirus.
ОЕ/мл (относительная единица на миллилитр).
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Коронавирусная инфекция COVID-19 – это инфекционное заболевание, вызывается новым штаммом вируса SARS-CoV-2, который был выявлен в декабре 2019 года.
COVID-19 распространяется между людьми воздушно-капельным путем при прямом контакте или по воздуху на расстоянии около полутора метров друг от друга. После инфицирования симптомы COVID-19 могут появиться в течение двух недель, в основном это лихорадка, кашель, одышка. Среди других симптомов отмечают насморк, потерю обоняния, головную боль, слабость, диарею и тошноту. Считается, что пожилые люди, беременные женщины, люди с хроническими заболеваниями, курильщики находятся в группе повышенного риска.
Также встречается бессимптомное носительство вируса, носителями чаще всего становятся дети и молодые взрослые. Они могут передавать вирус другим людям при контакте, при этом у них самих не развиваются симптомы заболевания.
Анализ крови на антитела к вирусу SARS-CoV-2 – исследование, которое позволяет проверить наличие антител в крови к возбудителю новой коронавирусной инфекции COVID-19.
Инфекционный процесс сопровождается выработкой антител двух типов: IgM и IgG.
IgM-антитела производятся первыми, их уровень быстро нарастает в начале инфекции, достигая максимума в острый период болезни, а затем постепенно снижается, полностью исчезая к моменту выздоровления. Таким образом, они остаются в крови около недели и положительный анализ означает, что человек подвергся инфекции недавно, она в острой форме.
IgG-антитела также появляются в крови в острой стадии инфекционного процесса, но максимальная их выработка происходит обычно через 10-14 дней после перенесенной инфекции. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией.
Качественное исследование отображает наличие или отсутствие антител в крови, но не определяет их концентрацию. Для этого выполняют количественный тест, который показывает титры антител, что позволяет определить стадию инфекционного процесса и дает возможность рассчитать напряженность иммунитета, то есть уровень невосприимчивости к данной инфекции.
1. 107 После вакцинации или перенесенного COVID-19, нейтрализующие антитела к коронавирусу SARS-CoV-2, спайковый (S) белок, IgG, количественно. Иммуноглобулины класса G (IgG) начинают появляться в крови примерно через 3-4 недели после инфицирования и могут сохраняться длительное время. Наличие IgG указывает на ранее перенесенную инфекцию. Как правило, при заболевании антитела вырабатываются как к нуклеокапсидному (N), так и к спайковому (S) белку коронавируса. Выявление IgG к спайковому (S) белку позволяет судить о наличии защитного иммунитета, который может сформироваться как после перенесенного заболевания, так и после вакцинации. Высокочувствительный полностью автоматизированный количественный тест для выявления антител IgG к вирусу SARS-CoV-2 позволяет отслеживать динамику уровня антител, в том числе после вакцинации, и оценить, насколько меняется со временем устойчивость иммунного ответа к COVID-19. Качественное исследование отображает наличие или отсутствие антител в крови, но не определяет их количество. Для этого и выполняют данный количественный тест на IgG, который показывает концентрацию антител, что позволяет определить стадию инфекционного процесса и дает возможность рассчитать напряженность иммунитета, то есть уровень невосприимчивости к данной инфекции.
Для чего используется исследование?
Когда назначается исследование?