Ткм что это в лечении
Когда нужна пересадка костного мозга?
Пересадка костного мозга — это метод лечения, который используется при различных заболеваниях крови, преимущественно онкологического характера. Его актуальность постоянно растет, поскольку, согласно данным ВОЗ, только лейкемией и лимфомой заболевают до 600 тыс. человек ежегодно. На сегодняшний день количество трансплантаций, выполненных в мире, приближается к 2 млн.
Что такое костный мозг?
Он представляет собой мягкую губчатую ткань внутри костей. В костном мозге из стволовых клеток производится большая часть клеток крови. На самом раннем этапе развития стволовые клетки называются плюрипотентными — они способны превратиться в любую другую клетку нашего организма. Суть пересадки костного мозга как раз и состоит в том, чтобы у человека появились новые, здоровые плюрипотентные стволовые клетки взамен поврежденных.
Что такое пересадка костного мозга?
Первая успешная трансплантация такого рода была проведена еще в 1968 году. С тех пор процедура многократно совершенствовалась. Сегодня в ней выделяют три этапа:
Зачем нужна трансплантация?
Костный мозг пациента может быть поврежден из-за воздействия многих факторов. Наиболее частым из них становится онкологическое заболевание, которое поражает стволовые клетки, в результате чего они теряют способность дифференцироваться и превращаться в зрелые, функционально полноценные клетки крови.
Иногда ткани костного мозга могут необратимо повреждаться под действием длительной химиотерапии или интенсивного лучевого лечения других типов злокачественных опухолей. Соответственно, пересадка может использоваться для:
Важно понимать, что операция по пересадке костного мозга — крайне сложная медицинская манипуляция. Применять ее следует только при наличии строгих показаний. В каждом отдельном случае риски и преимущества такого лечения должны быть тщательно взвешены в ходе обсуждения с лечащим врачом и специалистами по трансплантации.
При каких заболеваниях показана такая пересадка?
Чаще всего процедуру проводят при следующих патологиях:
Типы трансплантации костного мозга
Классифицируют такие процедуры по типу донора и выделяют следующие виды манипуляций:
Центр трансплантации костного мозга клиники «Анадолу»
На базе нашего медицинского центра с 2010 года функционирует специализированный центр пересадки костного мозга. В среднем врачи «Анадолу» проводят 250 пересадок в год у пациентов от 16 лет и старше.
В состав центра входят амбулатория, клиническое отделение трансплантации костного мозга и три лаборатории: генетического типирования, гемофореза, криоконсервации и обработки стволовых клеток. Наши специалисты — высококвалифицированные трансплантологи и гематологи, владеющие всеми современными методиками пересадки костного мозга. В своей работе они неукоснительно следуют международным протоколам лечения онкологических заболеваний крови и соблюдают все меры предосторожности и безопасности.
Отделение трансплантации костного мозга «Анадолу» работает не только с международным, но и турецким банком костного мозга, который позволяет максимально быстро — всего за несколько недель — подобрать подходящего донора. В мировом регистре этот процесс может занимать несколько месяцев.
Материал подготовлен по согласованию с врачом медицинского центра «Анадолу» профессором Зафером Гюльбашем.
Трансплантация костного мозга и стволовых клеток
Общие принципы
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
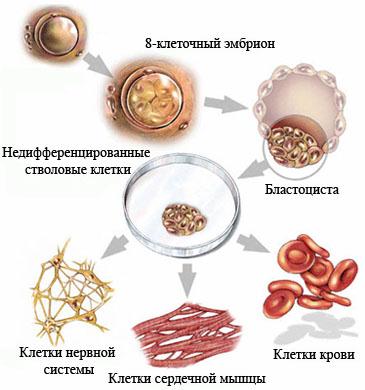
Недифференцированная стволовая клетка, происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).
Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.
 Колонии стволовых кроветворных клеток (электронная микроскопия) | 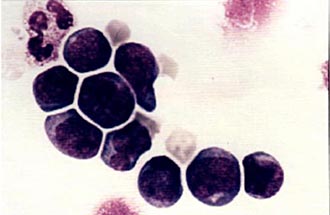 Мононуклеарная фракция, обогащенная клетками CD34, окрашена по Маю-Грюнвальду с докраской по Гимзе. Стволовые клетки, несущие маркер CD34, внешне напоминают малые и средние лимфоциты. |
ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d»Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
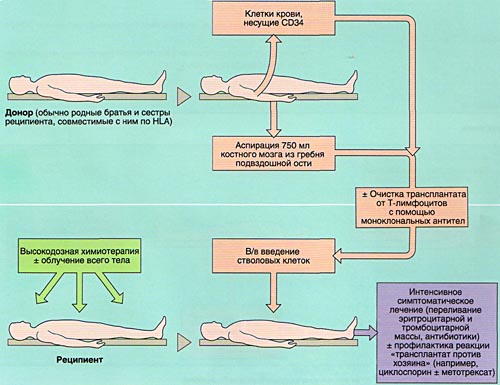
ВЫБОР ДОНОРА
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
 А) |  Б) |
А) специальный сосуд (дюар) с жидким азотом для транспортировки контейнеров с костным мозгом
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.
ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Трансплантация (пересадка) костного мозга
Трансплантация (пересадка) костного мозга
Трансплантация костного мозга (ТКМ) – процедура, помогающая в лечении многих тяжелых заболеваний, которые еще совсем недавно считались летальными. Предпочтение подобному вмешательству отдается, если собственный костный мозг больного уже не способен производить форменные элементы крови. В этом случае костный мозг, полученный от донора, берет на себя функцию погибших структур.
Костный мозг является важнейшей составляющей кроветворной системы человека, помогает в создании новых клеток крови взамен старых, отмирающих. Костный мозг содержит большое количество так называемых незрелых клеток, которые также известны как стволовые клетки.
Что такое трансплантация костного мозга
ТКМ – непростая процедура. Но сложность заключается не столько в самом переносе новых клеток в тело больного, сколько в подготовке, которая проводится до операции и после нее. Сегодня выделяют два основным вида ТКМ:
Процесс трансплантации не представляет сложностей, и сегодня с успехом выполняется даже маленьким детям. Основная часть процедуры напоминает обычное переливание крови. Полностью же ТКМ состоит из трех основных этапов.
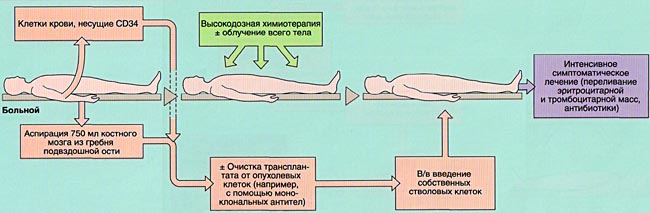
Подготовительный этап предполагает оценку всех жизненных функций пациента, компенсацию сопутствующих заболеваний, избавление от любых инфекционных процессов. Также на этапе подготовки выполняется химиотерапия, направленная на уничтожение собственного костного мозга больного.
На этом этапе материал для пересадки забирается у донора и переносится в тело пациента. Новые клетки поступают непосредственно в кровеносную систему пациента через специальный катетер.
В период реабилитации врачи наблюдают за состоянием пациента, компенсируют возникающие побочные реакции с помощью медикаментов, следят, чтобы не развились осложнения, и новый костный мозг успешно прижился.
Показания к выполнению пересадки костного мозга
Трансплантация костного мозга – медицинское вмешательство, проводимое по строгим показаниям. Ее рекомендуют выполнять, если:
Решая вопрос о необходимости трансплантации костного мозга, врачи всегда учитывают не только наличие заболевания, являющегося показанием к вмешательству. Учитываются также сопутствующие заболевания пациента, его общее состояние.
Результаты ТКМ
После трансплантации костного мозга пациент все еще не может считаться полностью здоровым. Организму необходимо время для того, чтобы адаптировать новые клетки костного мозга под себя. В этот период велик риск отторжения трансплантата. Чтобы предотвратить его, доктора назначают пациенту препараты из группы иммуносупрессоров, следят за тем, чтобы больной не заразился никакой инфекцией, так как в период ослабления иммунитета она может стать фатальной, даже если здоровые люди от нее не умирают.
К сожалению, не исключен рецидив заболевания. Врачи отмечают, что риск рецидива ниже, если выбран аллогенный способ трансплантации. Связано это с тем, что хоть генетический материал у пациента и донора сходен, он все же не является аналогичным, и с большой долей вероятности избавлен от тех проблем, которые привели к необходимости пересадки костного мозга у конкретного больного.
Цены на трансплантацию костного мозга в России и за рубежом
Трансплантация костного мозга – дорогая, но вместе с тем эффективная процедура. В разных странах цена на нее разнится.
Аллогенная трансплантация (от донора)
Трансплантация костного мозга
Костный мозг — это человеческий орган, отвечающий за образование новых клеток клеток крови. Костный мозг находится в полости костей и содержит стволовые клетки — незрелые клетки, которые могут развиваться в любой орган или ткань организма. Одной из разновидностей стволовых клеток являются.
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Трансплантация костного мозга — что это?
Трансплантация костного мозга (ТКМ) — процедура имплантации здоровых гемопоэтических клеток в организм больного с целью возобновления процесса кроветворения.
Показания к трансплантации:
Противопоказания к пересадке:
Пересадка костного мозга детям проводится по тем же показаниям и противопоказаниям, что и взрослым пациентам.
Какие бывают виды пересадок?
Принято различать такие виды пересадки костного мозга:
Как происходит подготовка к трансплантации?
Подготовка пациента к пересадке
Важнейший этап подготовки к пересадке — кондиционирование. Это терапия, которая проводится при онкологических заболеваниях. Она заключается в приеме химиотерапевтических препаратов и иммуносупрессоров. Это угнетает иммунитет больного для того, чтобы не произошло отторжение пересаженного материала. Также метод помогает уничтожить раковые клетки и освобождает место для трансплантата.
В случае трансплантации собственных клеток, сперва делается забор, а после материал замораживается до окончания курса химиотерапии.
Диагностические процедуры перед операцией по пересадке костного мозга:
При необходимости больной проходит лечение у дантиста. Это необходимо чтобы полностью исключить инфекции, поскольку после пересадки их наличие смертельно опасно.
Подготовка к донорству
Донор проходит рутинную диагностику чтобы исключить какие-либо заболевания, которые могут передаться реципиенту.
Если забор будет производиться из периферической крови, донору назначаются специальные препараты, которые необходимо принимать в течение 5 дней. Они способствуют активному выходу клеток в кровоток.
Возможны побочные эффекты приема этих препаратов. Обычно это непродолжительные боли в костях.
Как проводится трансплантация?
1 этап. Забор
Костный мозг берут под общей анестезией. Сперва доктор делает небольшой разрез, а затем с помощью широкой иглы делает пункцию материала из бедренной кости.
Также донор может выбрать вариант забора клеток из периферической крови. Для этого донора на несколько часов подключают к аппарату, который качает кровь. Через специальный сепаратор клетки костного мозга отделяются от крови и собираются в отдельный резервуар.
2 этап. Пересадка
Костный мозг пересаживают путем внутривенной инъекции. Процедура длится до 2 часов.
3 этап. Период приживления
Введенные клетки со временем приживаются и начинают вырабатывать новые здоровые клетки крови.
Госпитализация длится около 3 месяцев.
Кто может стать донором для пересадки костного мозга?
Родственным донором может быть родной брат или сестра пациента. Однако, даже такой донор совместим не всегда. В редких случаях проводят гаплоидентичную пересадку. Донором для нее может выступать отец или мать пациента.
Для неродственной пересадки подбор кандидата происходит через базу данных банка доноров костного мозга. Поиск обычно занимает около 2 недель. Крупнейшими являются Банк доноров костного мозга США, Европейский и Немецкий банки. Обычно подбирают 2-3 человек, поскольку потенциальный кандидат может иметь временные противопоказания, отказаться от процедуры или его может не быть в стране.
Стоит отметить, что бывают случаи, когда найти подходящего кандидата не удается.
Противопоказаниями к донорству являются:
Какие могут быть осложнения после процедуры?
Наиболее серьезные осложнения после трансплантации костного мозга — это отторжение трансплантата организмом и атака пересаженных клеток на организм пациента (реакция “трансплантат против хозяина”). Чтобы предотвратить обе эти реакции, больному назначают иммуносупрессоры — препараты, подавляющие иммунитет.
Такая терапия, в свою очередь, подвергает организм больного риску заражения инфекцией. Для того, чтобы максимально снизить этот риск, пациента помещают в стерильный бокс. Это изолированная стерильная палата, оснащенная противобактериальными фильтрами.
Для донора никакого риска осложнения при пересадке костного мозга не существует. Однако есть незначительные побочные эффекты. Возможны ощущения слабости, тошноты Госпитализация донора длится один день. Болевые ощущения в месте пункции проходят спустя несколько дней. Объем клеток костного мозга донора возобновляется после 2 недель.
Последствия трансплантации для пациента зависят от ряда факторов:
Если все необходимые меры предосторожности были соблюдены, а лечение проводилось в хорошо оснащенном центре под руководством опытного доктора, шансы на выздоровление высоки. Это касается в том числе и пациентов со злокачественными заболеваниями.
Как проходит реабилитация после трансплантации кровеобразующих клеток?
Выводы об успешности пересадки можно делать только по прошествии нескольких недель после операции. За это время трансплантат приживается в организме пациента. На период приживления трансплантата больному назначается поддерживающая терапия в виде противовирусных и противогрибковых препаратов, а также антибиотики.
Пересадка костного мозга требует восстановления не только физического, но и психологического. Больной на протяжении длительного времени испытывает сильную слабость. Это состояние сказывается на его психическом самочувствии, поэтому крайне важно получать в этот период профессиональную помощь психолога. Также необходимо, чтобы родные пациента поддерживали его в это время.
Жизнь после пересадки костного мозга
Жизнь пациентов, которые перенесли пересадку мало чем отличается от повседневной жизни обычного человека. Какое-то время необходимо соблюдать предписания врача, но это существенно не влияет на качество жизни.
Какой прогноз жизни после трансплантации?
Выживаемость после пересадки костного мозга зависит, прежде всего, от первоначального диагноза. Также, имеет значение опыт онкогематолога, который пересаживает клетки. Так, в немецких и турецких клиниках средний показатель выживаемость больных после пересадки составляет более 90%.
Продолжительность жизни после пересадки костного мозга определить невозможно, поскольку этот показатель зависит от многих факторов. Человек считается полностью излечившимся, пережив рубеж 5 лет после процедуры.
Рецидив после пересадки костного мозга
Вероятность рецидива после пересадки костного мозга существует. Этот показатель значительно колеблется в зависимости от клиники, в которой проводят процедуру. Так, в зарубежных центрах пересадки костного мозга статистика возникновения рецидива намного меньше, чем такой же показатель в клиниках СНГ.
Чем больше времени прошло после пересадки — тем ниже вероятность возникновения рецидива. Если болезнь возвращается, трансплантация проводится повторно. Риск безрецидивной выживаемости после повторной пересадки зависит от промежутка времени между первой пересадкой и первым рецидивом. Если этот период длился более года, шансы на выздоровление высоки.
Где делают операцию по пересадке костного мозга?
Booking Health выделил для вас 2 лучших по нашему мнению клиники для пересадки костного мозга в лидирующих странах.
Германия
Ведущей немецкой клиникой в области пересадки кроветворных клеток является Университетская клиника Ульма. Отделение гематологии, онкологии, паллиативной медицины, ревматологии и инфектологии является частью Центра комплексного лечения рака Ульм и сертифицировано Немецким онкологическим обществом и Немецкой организацией по борьбе с раком.
Турция
Одна из ведущих турецких клиник в области онкогематологии — Клиника Мемориал Шишли, Стамбул. В Отделении детской гематологии и пересадки костного мозга Клиники Мемориал Шишли проводятся все виды пересадки костного мозга у детей. Главный врач отделения, профессор Атилла Танели, состоит в Европейском обществе по трансплантации костного мозга и организации JACIE по аккредитации медицинских учреждений, занимающихся пересадкой костного мозга.
Сколько стоит трансплантация костного мозга?
Цены на пересадку в немецких клиниках стартуют от €212000. При этом пересадка от неродственного донора будет стоить дороже, поскольку отдельно оплачивается поиск донора.
Цены на пересадку в Турции начинаются от €97000. Цена зависит от типа пересадки, диагноза и общего состояния пациента.
Цена на пересадку костного мозга детям в любой из стран может несколько отличаться. Кроме того, некоторые зарубежные центры проводят пересадку детям только после полной предоплаты медицинской программы.
Донорство костного мозга — цена
Существует заблуждение, будто услуги доноров оплачиваются. На самом деле донор не получает никакого материального вознаграждения. Донорство основано на альтруистических побуждениях. Попытка покупки/продажи каких-либо органов, в том числе и костного мозга, расценивается как уголовное преступление в любой стране.
Между тем отдельной оплаты требует поиск донора через один из регистров. Обычно подбор кандидата стоит порядка €12 000.
Организация пересадки костного мозга за границей
При необходимости проведения пересадки костного мозга возникает целый ряд вопросов. В какой стране сделать пересадку? Нужна ли виза? Нужна ли предоплата? Возможно ли срочно выехать на лечение? Где найти донора? Как попасть к лучшему специалисту?
Для того чтобы решить все эти вопросы, свяжитесь с менеджером Booking Health. Наши специалисты подберут для вас лучшее решение.
ЧТО СЛЕДУЕТ ЗНАТЬ О ПЕРЕСАДКЕ КОСТНОГО МОЗГА
В народе когда говорят «пересадка костного мозга», подразумевают пересадку стволовых клеток. В этом смысле костный мозг понимается как источник стволовых клеток. У взрослых источником стволовых клеток может выступать кровь. Также стволовые клетки извлекаются из пуповинной крови.

При каких заболеваниях требуется пересадка костного мозга?
— Первую группу составляют заболевания крови. На первом месте стоит лейкемия. При лейкемии, которая не поддается лечению, или рецидивирующей лейкемии, особенно при таких заболеваниях, как острый лимфобластный лейкоз, острый миелоидный лейкоз и хронический миелоидный лейкоз трансплантация костного мозга имеет важное значение. Хотя при диагнозе «острый лимфобластный лейкоз» пересадка может быть первым методом лечения. Заболевания, при которых костный мозг вообще не вырабатывает клетки крови, таких как апластическая анемия, трансплантация костного мозга является единственным методом лечения. Этот вид заболевания может быть врожденным, а также может развиться со временем. Некоторые вирусы, химические вещества и лекарства могут привести к апластической анемии. При врожденных заболеваниях крови пересадка костного мозга также занимает важное место. В лечении талассемии, известной как средиземноморская анемия, серповидно-клеточной анемии и при некоторых других редких заболеваниях крови пересадка костного мозга применяется как единственный метод лечения.
Следом за болезнями крови идут онкологические заболевания. Наблюдаемая у детей неходжкинская лимфома возглавляет этот перечень, следом идут болезни, не поддающиеся лечению другим образом или рецидивирующие, лимфома Ходжкина в случае рецидива. Для пациентов с такими диагнозами трансплантация костного мозга является единственным шансом на спасение.
Кто может быть донором костного мозга?
— В донорстве костного мозга может использоваться пуповинная кровь, сохранившаяся в плаценте и пупочной вене после рождения ребенка.

Существует ли опасность для донора?
— Вокруг трансплантации костного мозга существует много заблуждений относительно вреда для донора. Также как и при пересадке печени или почек, подобная ошибочная информация приводит к тому, что люди не хотят выступать донорами. Однако процедура трансплантации не несет в себе никакого вреда. Тем не менее, дети возрастом до 2 лет и те, кто старше 60 лет, не рассматриваются в качестве донора костного мозга. Перед забором стволовых клеток проводятся анализы крови, при которых изучаются ее показатели. Для оценки общего состояния пациента, проводятся медицинские обследования, в ходе которых исследуется печень, почки и кровь.
Аллогенная трансплантация проводится в операционной. Забор стволовых клеток осуществляется с помощью специальной иглы, которая вводится непосредственно в тазовую кость, где располагается основной резервуар костного мозга. Затем контейнер содержащей стволовые клетки доставляется в лабораторию для отбора стволовых клеток. Отбор стволовых клеток проводится на аппарате афереза. После этого оценивается количество живых клеток, на основании чего определяется, подходит ли отобранное количество для рецепиента. Если количество достаточное, то начинается подготовка к трансплантации. Количество костного мозга после забора у донора восстонавляется в течении 2-х недель.
Как осуществляется пересадка?

Что ожидает пациентов после трансплантации?
— В случае если у пациента онкологическое заболевание крови, для подавления деффектных клеток больному проводят курс лечения ХТ благодоря, которой разрушаются не только раковые клетки пациента, но и здоровые клетки костного мозга. Только после такого рода лечения, становиться возможным пересадка здорового донорского костного мозга. После начинается период иммунносупрессивной терапии, направленная на подавление иммунной системы пациента, которая может считать пересаженные клетки чужеродными.
Однако, это делает человека беззащитным перед инфекциями из внешнего мира. Поэтому основные усилия направлены на то, чтобы пациент ничем не заразился.
На 14-й дней после трансплантации определяется, воспроизводятся пересаженные клетки или нет. Однако, до достижения определенного количества клеток крови в течение 30-40 дней пациент содержится в стерильной среде. Если количество клеток увеличилось, то процедура трансплантации считается успешной. За этот период происходит увеличение числа кровяных клеток, вырабатываются эритроциты, лейкоциты и тромбоциты, а также если никакой инфекции не обнаружено, пациент может использовать общую среду с другими пациентами в больнице и переводится из бокса в отделение. Пациент находиться в клинике в течение 45-60 дней. После лечения, если состояние пациента удовлетворительное, больной выписывается. Следует так же отметить, что в течении года после выписки, пациенту необходимо находиться под потоянным контролем врача для обеспечения защиты от инфекций и контроля его восстановления.
Очень повезло, что у меня есть братья!
История 16 летней девочки из Аданы Х.Ф. с диагнозом лейкемия, которая выздоровела благодаря пересадке костного мозга от старшего брата.
Проф.Док. Бюлент Антмен знает эту пациентку в течение четырех лет. Отец на пенсии, мать домохозяйка, в семье 9 детей, Х.Ф. родилась шестой. Рассказывая о том, как началась ее болезнь, она говорит следующее: «В то время я училась в шестом классе. Был экзамен. У меня кружилась голова, тошнило. Я не смогла ответить на вопросы, хотела все выбросить из головы и уйти домой. Ушла из школы, с трудом добралась до дома. В аптеке купили лекарство от тошноты. Не помогало, пошли в больницу, оттуда отправили на обследование в Медицинский факультет университета Acibadem. Лечащим врачом стал доктор Бюлент Антмен…»

Доктор принял решение для первой попытки пересадки взять клетки у старшего брата, если будет отторжение, тогда у сестры. Первая попытка оказалась успешной.
Х.Ф. безостановочно рассказывает о своих планах после выздоровления: «Хочу пойти в школу. Поступлю в лицей. Я вижу своих друзей и волей-неволей расстраиваюсь. Вначале переживала из-за волос, но теперь не думаю об этом, как бы то ни было заново отрастут. Эта болезнь меня многому научила. Вместо того, чтобы жаловаться, пытаюсь смотреть на ситуацию с хорошей стороны. Хочу выучиться и получить профессию».