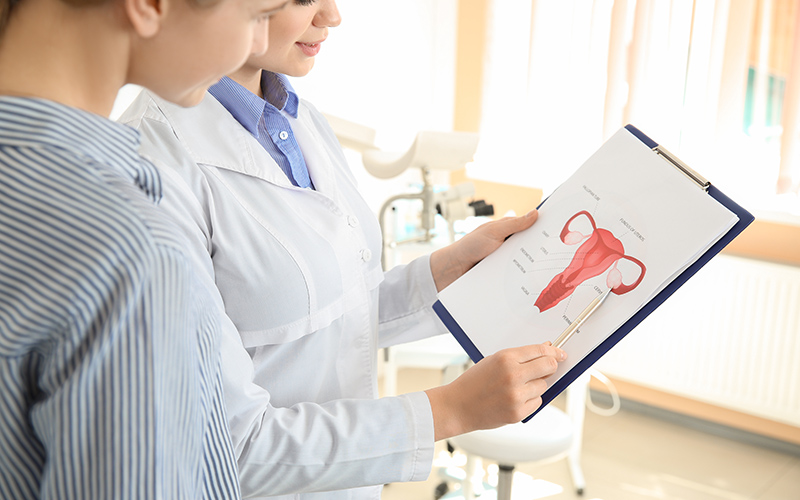
Тонкая стенка матки что это
Гиперплазия эндометрия – симптомы и лечение

Основная причина чрезмерного разрастания эндометрия – это повышенная выработка эстрогенов и недостаток прогестерона. Чаще всего, данная патология диагностируется у женщин в предменопаузе и у девочек- подростков. Оба состояния связаны с гормональной перестройкой организма. Для гиперплазии эндометрия характерен ановуляторный цикл – отсутствие овуляции.
Что может спровоцировать гиперплазию эндометрия?
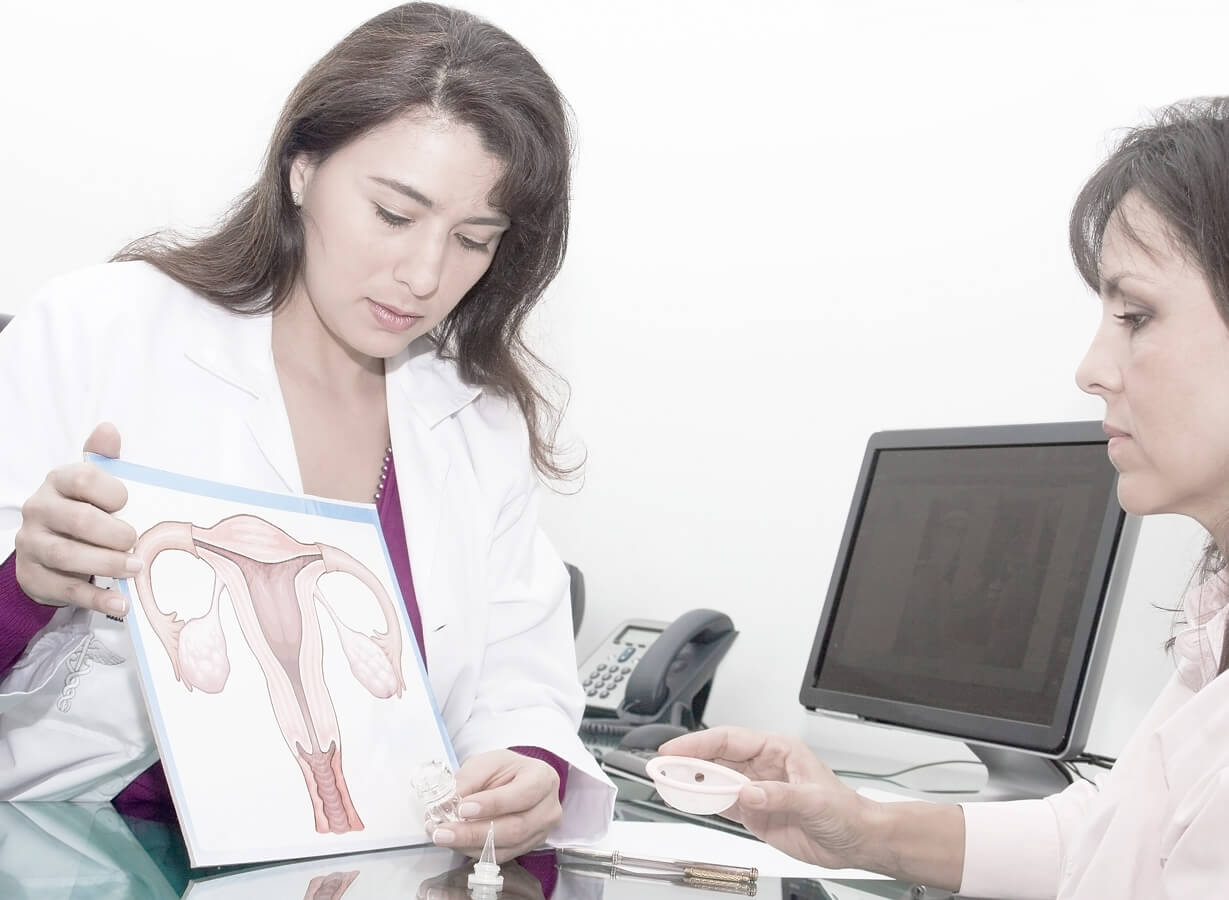
Какие симптомы характерны для гиперплазии эндометрия?
Все эти симптомы могут сопровождать миому матки или даже выкидыш на раннем сроке, поэтому необходимо сделать УЗИ малого таза, чтобы определить причину нециклических выделений.
Способы диагностики гиперплазии эндометрия
Узи органов малого таза влагалищным датчиком определяет толщину эндометрия. Толщина эндометрия меняется на протяжении всего цикла, в период перед месячными фиксируется самое высокое значение. Для диагностики следует проводить УЗИ в первой половине цикла, обычно на 7-10 день. Толщина свыше 15 мм дает повод заподозрить патологию и направить пациентку на гистероскопию – внутреннее обследование матки гистероскопом (специальным оптическим прибором), сопровождающееся диагностическим выскабливанием эндометрия и исследование полученного материала для типирования гиперплазии. Так УЗИ дает лишь 68 процентов информативности при гиперплазии, а для гистероскопии это значение достигает 94 процентов.
Аспирационная биопсия – еще один метод диагностики, когда кусочек эндометрия, взятый из полости матки, направляется на гистологическое исследование.
В некоторых случаях гинеколог может направить пациентку на анализ крови на гормоны: эстроген и прогестерон, гормоны щитовидной железы и надпочечников.
Лечение гиперплазии.
Самым эффективным способом лечения гиперплазии эндометрия является раздельное диагностическое выскабливание. Проводится в условиях стационара, обычно под наркозом. Затем полученный эндометрий отправляется на гистологию, и в зависимости от полученного результата исследования назначается гормональное лечение.
Гормонотерапия нужна для подавления разрастания эндометрия и регулирования гормонального фона. Гормональное лечение зависит от возраста пациентки. Так женщинам до 35 лет назначают комбинированные оральные контрацептивы.
Лечение гестагенами – еще один способ гормонотерапии, подходит для лечения гиперплазии эндометрия любого типа. Спираль Мирена – это один из таких вариантов. Но существует и таблетированная форма – это назначение препаратов Утрожестан или Дюфастон.
Не следует пренебрегать гормональной терапией, так как процент рецидивов высок (полипы могут возникнуть вновь после их удаления и не один раз), а обильные кровотечения осложняются анемией.
Как нарастить тонкий эндометрий для зачатия
Одной из распространенных патологий слизистой оболочки матки является ее истончение. Тонкий эндометрий у женщин репродуктивного возраста зачастую вызывает бесплодие.
Возможно ли увеличить эндометрий и как это сделать?
Немного физиологии
Эндометрий — слизистая оболочка матки, выстилающая орган изнутри. Оболочка снабжена большим количеством крупных кровеносных сосудов. Основная ее задача — создание благоприятных условий для имплантации плодного яйца. Средняя нормальная толщина эндометрия — 7 мм. И утолщение, и истончение данного слоя приводит к неудачам в плане зачатия.
Примерно в середине цикла, когда количество эстрогенов находится на пике, происходит овуляция — созревшая яйцеклетка выходит в брюшную полость, затем — в ампулярную часть маточной трубы, где происходит зачатие.
На месте лопнувшего фолликула возникает желтое тело, вырабатывающее прогестерон. Под его воздействием в эндометрии начинается созревание желез — слизистая оболочка готовится к имплантации оплодотворенной яйцеклетки. Если зачатие не наступило, уровень прогестерона и эстрогена начинает постепенно снижаться. Как только он достигнет минимума, функциональный слой снова начнет отторгаться. Начнется новый менструальный цикл.

Диагностика
Диагностика тонкого эндометрия базируется на трех принципах:
При опросе доктор детализирует все жалобы, уточнит их характер, время и возможную причину появления, динамику. Затем последует гинекологический осмотр, в ходе которого врач может выявить некоторые причины тонкого эндометрия, например, недоразвитие матки или врожденные аномалии.
Из дополнительных методов исследования применяют:
Опираясь на результаты дополнительных методов исследования, доктор поставит окончательный диагноз и назначит лечение.

Лечение. Как же нарастить эндометрий?
Первое, что нужно сделать — немного изменить образ жизни. Ежедневно выполняйте физические упражнения — они усиливают кровоток в матке и помогают нарастить слизистую. Даже небольшая физическая активность (бег, упражнения на пресс, плаванье) в течение получаса помогает улучшить ситуацию. Если из-за работы вы вынуждены долго сидеть, постарайтесь вставать и ходить по 3–5 минут в час.
Обратите внимание на ваш сон — он должен длиться не менее 7–8 часов в сутки. Дело в том, что баланс эстрогена и прогестерона восстанавливается именно во время сна. Ложитесь и вставайте в одно и то же время, примерно в 10–11 вечера. Не смотрите в кровати телевизор и не читайте книги — спальня должна ассоциироваться только со сном. Выработайте определенные привычки, которые помогут вам засыпать. Это может быть теплый душ, сеанс массажа и другие своеобразные ритуалы. Лучше всего засыпать в прохладной и темной комнате.
Постарайтесь снизить уровень психоэмоциональных нагрузок. Химические вещества, вырабатывающиеся во время стресса, повышают тонус кровеносных сосудов и нарушают гормональный баланс. Как следствие, — ухудшается кровоток в матке, эндометрий истончается. Если полностью избавиться от стрессов невозможно, постарайтесь пересмотреть свое отношение к ним, используйте различные методы релаксации, например, йогу, ароматерапию. Это поможет укрепить здоровье и нарастить эндометрий.
Измените рацион. Наше питание значительно влияет на возможность зачатия. Увеличьте количество цельнозерновых продуктов, свежих овощей и фруктов, особенно богатых витамином С, нежирных сортов мяса и рыбы. Максимально ограничьте или вовсе исключите употребление трансжиров и обработанных продуктов. Строго дозируйте количество простых углеводов, и вы сможете нарастить слизистую оболочку. Принимайте пищевые добавки на основе трав. К сожалению, растительные препараты на сегодняшний день не имеют доказательной базы. Тем не менее множество врачей советуют своим пациенткам биологически активные добавки, которые способствуют выработке эстрогенов. Перед приемом пищевых добавок необходимо проконсультироваться с лечащим врачом. Он подберет наиболее эффективные средства.
Увеличьте содержание витамина Е в рационе. Второе название вещества — токоферол, или витамин плодовитости. Найти его можно в различных видах орехов, сырых семенах тыквы, подсолнечника и кунжута, мангольде, шпинате, листовой горчице, петрушке, авокадо, оливках, практически во всех растительных маслах. Дозу токоферола и длительность приема нужно узнавать у доктора.
Чтобы нарастить эндометрий — пройдите сеанс иглоукалывания. Здесь важно правильно выбрать специалиста, который хорошо ориентируется в локализации биологически активных точек, отвечающих за кровоток. Иглоукалывание способствует расширению сосудов и улучшению кровоснабжения матки. Как и перед приемом БАДов, перед иглоукалыванием следует проконсультироваться с доктором.
Избегайте всего, что негативно отражается на состоянии кровеносных сосудов:
Обратитесь к врачу. Даже если у вас регулярные менструации, но зачатие не наступает, это повод посетить гинеколога. У бесплодия есть множество причин. Доктор поможет установить именно вашу и назначит лечение.
PRP-терапия (плазмотерапия) для наращивания эндометрия
Плазмотерапия (PRP) — лечебная методика, цель которой — увеличить толщину эндометриального слоя матки и улучшить его структуру. Суть плазмотерапии сводится к введению плазмы, полученной от пациента, и обогащенной тромбоцитами (PRP), в полость матки.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Диагностическая и лечебная тактика у пациенток с патологией эндометрия в периоде перименопаузы
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе? Какие дополнительные методы исследования можно применять для уточнения диагноза? Рисунок 1. Железиста
Какие методы исследования применяются на первом диагностическом этапе при обследовании женщин с отягощенным онкоанамнезом в перименопаузе?
Какие дополнительные методы исследования можно применять для уточнения диагноза?
 |
| Рисунок 1. Железистая гиперплазия эндометрия климактерического периода (трансабдоминальное сканирование) |
Предшествующий менопаузе продолжительный период постепенного перехода к полному угасанию репродуктивной функции женщины имеет свои особые характеристики, проявляющиеся в изменении отдельных звеньев нейрогуморального контроля функций определенных органов и систем.
На современном уровне развития медицинской науки удается регистрировать самые незначительные отклонения в «нормальном» течении данного процесса с позиции обнаружения патологических изменений, требующих своевременной медицинской коррекции для профилактики предшественников и рака эндометрия.
До сегодняшнего дня в гинекологии не удается радикально изменить онкоэпидемиологическую ситуацию и разработать стратегию, которая позволила бы решить проблему ранней диагностики и эффективного лечения рака эндометрия — опухоли, уносящей ежегодно более 5 тыс. жизней. При этом нельзя не отметить, что вопросы ранней диагностики рака эндометрия в менопаузе решаются достаточно эффективно ввиду разработки и внедрения оптимального алгоритма диагностического исследования.
Между тем возникновение патологических состояний эндометрия начинается задолго до наступления менопаузы, чему предшествует не только широкий спектр доброкачественных заболеваний органов женской половой системы, но и определенный, наследуемый по родительской линии генетический фон, что в совокупности позволяет создать диагностический алгоритм раннего обнаружения предшественников и начального рака эндометрия.
Период перименопаузы остается еще недостаточно изученным по совокупности оценки нейрогуморальных процессов, происходящих в организме женщины и проявляющихся в органах-мишенях, одним из которых является матка и собственно эндометрий.
Нельзя не отметить, что различные аспекты проблемы перименопаузального периода постоянно находятся в зоне повышенного внимания онкологов. Это касается и вопросов выяснения причин аномальных маточных кровотечений этого периода, изучения состояния эндометрия с помощью современных диагностических методов — УЗИ, гистероскопии, МРТ и морфологического исследования, а также определения терапевтической тактики при сопутствующих перименопаузе симптомах и заболеваниях, включая тонкие методы генного анализа и др.
 |
| Рисунок 2. Диагностические маршруты больных с гиперпластическими процессами эндометрия в перименопаузальный период |
Поэтому важно формирование индивидуализированной концепции клинического подхода к признакам патологических состояний этого периода, и в частности аномальных маточных кровотечений, доминирующими причинами развития которых являются гиперпластические процессы и рак эндометрия.
Диагностическое выскабливание, традиционно выполняемое при аномальных маточных кровотечениях, оказывается малоэффективным в диагностике начальных форм рака эндометрия, провоцирует развитие внутреннего эндометриоза, миомы матки, усугубляя и осложняя их течение, что экономически обременительно для гинекологических стационаров.
Вместе с тем практически повсеместное назначение гормонотерапии при гиперпластических процессах, сопровождающихся аномальными маточными кровотечениями, в свою очередь не всегда оправданно, так как существенно повышает стоимость лечения и может оказывать отрицательное влияние на психосоматическое состояние больных, обострять течение хронических заболеваний органов сердечно-сосудистой системы и свертывающей системы крови.
Поэтому сегодня необходимо совершенствование традиционных подходов к диагностике и лечению больных с гиперпластическими процессами эндометрия в перименопаузальном периоде, сопровождающимися аномальными маточными кровотечениями, в строгом соответствии с возрастными характеристиками обследуемых и учетом факторов риска.
Научное рассмотрение данной проблемы, в частности, стало возможным благодаря привлечению современных подходов к оценке реальной клинической ситуации с использованием возможностей компьютерного анкетирования, трансабдоминальной/трансвагинальной сонографии, цветного доплеровского картирования, гистероскопии с прицельной биопсией и морфологического изучения картины эндометрия в периоде перименопаузы в сочетании с анализом результатов остеоденситометрии.
На основе привлеченного клинического материала, обобщающего наблюдения за 392 женщинами в возрасте 45-55 лет в перименопаузальном периоде, нами изучены признаки, характеризующие состояние эндометрия в перименопаузальном периоде в сочетании с оценкой показателей минеральной плотности костной ткани.
Рассматривая ультразвуковое исследование основным, неинвазивным и безвредным, что позволяет применять метод многократно, исследовали объем и качество диагностической информации, предоставляемой с его помощью у женщин перименопаузального периода. При проведении этих работ были выявлены следующие моменты, касающиеся больных с клиникой аномальных маточных кровотечений.
1. Традиционное трансабдоминальное сканирование должно являться первым диагностическим этапом при появлении каких-либо симптомов в течение перименопаузального периода и обязательным для пациенток данной возрастной группы (45-55 лет), особенно при наличии положительных онкоанамнестических данных.
Этот метод позволил установить без диагностического выскабливания подслизистую миому (27,6%), внутренний эндометриоз (9,2%) и в сочетании с аспирационной биопсией — атрофию эндометрия (36,2%), а также осуществлять динамическое наблюдение за больными в рамках диагностического центра.
2. Стойкое увеличение размеров срединных маточных структур (М-эхо) более 7 мм с эхографическими признаками нечеткости М-эхо (появление гиперэхогенных структур и утрата визуализируемой границы эндометрий — миометрий) у 19,3% обследованных потребовало подключения уточняющих современных ультразвуковых технологий — трансвагинального УЗИ, доплеровского цветного картирования. Это позволило уточнить размеры и структуру эндометрия, обнаружить наличие полипов эндометрия (14,3%), а также зон эндометрия, наиболее подозрительных с позиции пролиферативных процессов, не свойственных данному периоду жизни женщины, — атипическая гиперплазия — у 3%, рак эндометрия — у 2% обследованных.
Эффективность трансабдоминального УЗИ в перименопаузальном периоде составила по критерию точности 82,5%, чувствительности — 78,4% и специфичности — 87,3%. Эти показатели выявили целесообразность использования примерно у 15% больных перименопаузального периода возможностей трансвагинального и доплеровского УЗИ, подтвердивших, что размеры М-эхо, устойчиво определяемые при динамическом УЗИ в перименопаузе 6-8 мм с утратой четкости контура эндометрий/миометрий свидетельствуют о вероятности злокачественной трансформации, что особенно согласуется с динамическим снижением индекса резистентности с 0,6-0,8 до 0,4-0,5 при доплеровском сканировании.
 |
| Рисунок 3. Клинические подходы к индивидуальному лечению гинекологической патологии перименопаузального периода |
По данным морфологического исследования, причинами кровотечений в перименопаузальном периоде была и атрофия эндометрия — 5,1%, и полипоз эндометрия — 14,3%, а в части случаев — рак эндометрия — 2%. Однако у большинства больных имели место гиперпластические процессы эндометрия, среди которых потенциальная опасность, по нашим данным, связана с морфологическими признаками эстрогенной стимуляции — 98 (25%) обследованных. Наличие повышенной минеральной плотности костной ткани у таких больных (7,4% из числа обследованных) явилось одной из причин их включения в группу риска по онкопатологии эндометрия.
Таким образом, для периода перименопаузы характерны следующие признаки состояния эндометрия:
Морфологические признаки атипической гиперплазии, обнаруживающиеся в процессе мониторинга при длительном приеме прогестагенов, также свидетельствуют о персистенции патологического процесса, особенно в конце перименопаузального периода.
На основе анализа полученных данных были разработаны индивидуальные диагностические маршруты, позволившие с привлечением соответствующих современных методов исследования уточнить состояние эндометрия у каждой конкретной больной на основе принципов функционально щадящего лечения, исключив применение инвазивных и агрессивных методик при отсутствии объективных медицинских показаний к их использованию.
Интерпретация полученных нами клинико-диагностических данных дала возможность распределить всех обследуемых в перименопаузе пациенток, как обращающихся впервые, так и направленных специалистами других областей, на три самостоятельных потока:
1. Благоприятный анамнез и показатели УЗИ, морфологического исследования аспирата и минеральной плотности костной ткани (М-эхо менее 7 мм, четкие границы; морфология аспирата — атрофия, гиперплазия эндометрия с децидуоподобной реакцией; нормальная или сниженная минеральная плотность костной ткани) ограничивают объем диагностических мероприятий ежегодным трансабдоминальным УЗ-контролем;
2. У женщин до 50 лет с благоприятным онкоанамнезом и показателями трансабдоминального и трасвагинального УЗИ и денситометрии (остеопения, остеопороз, норма) с морфологически верифицированной железистой, железисто-кистозной гиперплазией эндометрия с/без микрофокусов атипической гиперплазии эндометрия в начале перименопаузального периода возможно консервативное ведение с УЗ-контролем в условиях цветного доплеровского картирования с гистероскопией и прицельной биопсией эндометрия;
3. УЗ-признаки увеличения М-эхо с появлением его гетерогенности, снижением индекса резистентности менее 0,5 и атипической гиперваскуляризацией в сочетании с морфологической картиной атипической гиперплазии 2-3-й степени и повышением минеральной плотности костной ткани — специальное лечение.
Была разработана индивидуальная терапевтическая тактика для пациенток перименопаузального периода с различными показателями комплексного динамического диагностического исследования:
1. При благоприятном онкоанамнезе, УЗ-признаках нормального течения перименопаузы или атрофии эндометрия специальное лечение не показано;
2. УЗ-признаки симптомной миомы матки и симптомного внутреннего эндометриоза (неэффективное гормональное лечение) не требуют диагностического выскабливания, а состояние эндометрия оценивают по результатам аспирационной биопсии (по показаниям после гистероскопии) — хирургическое лечение в гинекологическом стационаре;
3. УЗ-признаки гиперплазии эндометрия у больных моложе 50 лет при благоприятном онкоанамнезе и морфологической картине железистой гиперплазии с фокусами атипической гиперплазии 1-й степени и индексом резистентности более 0,5 позволили на I этапе, после терапевтической аблации эндометрия, ограничиться гормонотерапией прогестагенами и ультразвуковым контролем каждые три месяца в условиях диагностического центра;
4. Ультразвуковые морфологические признаки прогрессирующей атипической гиперплазии эндометрия перименопаузального периода требуют хирургического лечения в специализированном стационаре.
Таким образом, данная стратегия позволяет повысить эффективность обнаружения доброкачественных и злокачественных заболеваний эндометрия с обоснованным привлечением современных диагностических методов, а также индивидуализировать тактику ведения женщин перименопаузального периода с патологическими процессами эндометрия.
Эндометриоз: причины, симптомы, лечение
Эндометриоз – хроническое, прогрессирующее, гормонозависимое заболевание женской репродуктивной системы, основной чертой которого является разрастание ткани эндометрия за пределы слизистой оболочки матки. Патология проявляется болевым синдромом, усиливающимся во время менструаций, и бесплодием. В зависимости от формы эндометриоза, степени разрушения поражаемых им органов больной нуждается в медикаментозном и хирургическом лечении.
Причины
Классификация
Симптомы
Основной признак эндометриоза – боль. В подавляющем большинстве случаев она связана с менструальным циклом, появляется или усиливается во время месячных. При этом характер и продолжительность менструаций не меняется.
При потере большого количества крови возможно развитие анемии. У больной нарастает слабость, кожа и слизистые оболочки становятся бледными, могут приобретать желтушный оттенок, появляются головокружение, сонливость, раздражительность и психическая возбудимость.
Генитальная форма заболевания сопровождается болью ноющего, дергающего, режущего характера в нижних отделах живота и спины, крестце, отдающей в ногу, прямую кишку. Пациентка может также отмечать болезненные ощущения во время интимной близости, при мочеиспускании и дефекации, мажущие кровянистые выделения за несколько дней до менструации и после нее. Для эндометриоза матки характерны очень болезненные, обильные менструации.
Симптомы экстрагенитального эндометриоза зависят от локализации патологического процесса. Чаще они носят циклический характер, появляясь лишь во время месячных. Женщину, помимо боли, беспокоят быстрая утомляемость, запоры, диарея, вздутие живота и тошнота.
Эндометриоидный очаг представляет собой полое образование, выстланное аналогично матке эпителиальной тканью. Под влиянием гормонального фона при менструации последняя отслаивается, что сопровождается кровоизлиянием в полость очага. Так, при легочном эндометриозе может быть кровохарканье, а в случае локализации процесса в почке или мочевом пузыре — кровь в моче. При прорастании ткани эндометрия в коже появляются болезненные инфильтраты или пузырьки синюшного цвета.
Осложнения
Для эндометриоза характерно прорастание ткани эндометрия в различные органы с их разрушением, нарушением функции и рубцовыми изменениями. В брюшной полости могут образовываться спайки.
Кровоизлияния, рубцовые процессы и иммунологические нарушения при эндометриозе увеличивают риск возникновения бесплодия и самопроизвольного аборта при беременности. Роды могут осложняться кровотечением, слабостью родовой деятельности.
Диагностика
Диагностикой и лечением эндометриоза занимается врач-гинеколог. Он беседует с пациентом, уточняя характер жалоб, имеющиеся симптомы болезни, их периодичность и продолжительность. Также проводится оценка акушерского и гинекологического анамнеза (наличие заболеваний репродуктивной системы, течение беременности и родов в прошлом), а также наследственности.
Дополнительные диагностические мероприятия проводятся при подозрении на экстрагенитальную форму заболевания с глубоким инвазивным ростом в пораженные органы. Для уточнения локализации эндометриоидного очага могут потребоваться вспомогательные тесты, такие как колоноскопия, цистоскопия, ректальная ультрасонография и МРТ.
Специфических маркеров для лабораторной диагностики эндометриоза не существует. Онкомаркер СА125 может быть повышен при данном заболевании, однако его увеличение возможно и при множестве других патологий.
Лечение
Хирургическое вмешательства проводятся для удаления эндометриоидных очагов и коррекции осложнений. Методом выбора при эндометриозе считается лапароскопическая операция. После лечения эндометриоз может рецидивировать, потому необходимо регулярное наблюдение у гинеколога.