Торакотомия что это такое диагностическая
Торакотомия что это такое диагностическая
Показания к диагностической торакотомии можно схематично разделить на три группы:
1) пробные торакотомии, при которых обнаруживается прорастание или метастазирование рака легкого, препятствующее выполнению радикальной операции. К этой группе относится основная масса диагностических операций;
2) торакотомии при неустановленной дифференциальной диагностике между раком легкого и заболеваниями, также требующими резекции легкого («шаровидные образования», рак и ателектаз на фоне хронического воспалительного процесса и т. п.). Особенностью подобных операций является требующаяся подчас срочная интраоперационная гистологическая диагностика для определения объема вмешательства;
3) собственно диагностические торакотомии при неустановленном диагнозе, когда не удается подтвердить или отвергнуть дооперационный диагноз рака легкого, а дифференциальная диагностика проводится между раком и заболеванием, при котором не показана резекция легкого (очаговый пневмосклероз, силикоз и т. п.). Эта группа показаний имеет наименьший удельный вес, но, хотя операции подобного рода особенно подчеркивают несовершенство наших диагностических методов, если обследование не позволяет отвергнуть диагноз новообразования легкого, так называемому динамическому наблюдению следует предпочесть диагностическую торакотомию.
Мы не останавливаемся на технических деталях диагностической торакотомии, так как считаем, что оперативный доступ в подобном случае не должен чем-нибудь отличаться от принятого в данном учреждении доступа при резекции легкого. Необходимым условием для получения полноценных сведений при диагностической торакотомии является широкий обзор с обязательной ревизией средостения. Хорошо известно, что для вынесения окончательного суждения об операбельности рака легкого подчас необходимо бывает рассечь медиастинальную плевру и приступить к выделению бронхов и сосудов.
Что касается выбора оперативных доступов, таких, как задне-боковой, передне-боковой, боковой и т. п., то каждый из них имеет свои преимущества и недостатки, но очевидно, что хирург сумеет наилучшим образом произвести ревизию из того доступа, которым он обычно пользуется.
Иммунология заболеваний легких
Хронические заболевания системы внешнего дыхания вызывают заметные сдвиги в иммунологическом состоянии организма, обусловленные как проявлениями дыхательной недостаточности, так и выраженными в различной степени при раке, нагноениях и туберкулезе легких явлениями интоксикации. Клинические методы определения степени интоксикации и вызванных последней иммунологических сдвигов лишь ориентировочны и в клинике легочной хирургии не могут обеспечить получения необходимых сведений.
Подробное изучение иммунологического состояния организма с помощью специальных биохимических и иммунологических методик позволяет получить ценные данные о течении заболевания и в то же время дает возможность уточнить степень операционного риска, определить эффективность предоперационной подготовки, предвидеть и предупредить некоторые осложнения в послеоперационном периоде.
Известно, что иммунологическое состояние организма определяется прежде всего уровнем белкового обмена. Поэтому ведущее значение в данной области имеет исследование общего белка, белковых фракций, глюко- и липопротеидов сыворотки крови. Не менее важным в практической работе представляется определение фагоцитарной активности лейкоцитов, титра комплемента, реакции на С-реактивный белок.
Торакотомия
Торакотомия – что это, показания, наркоз, осложнения
Торакотомия – это хирургическая операция по открытию грудной клетки. Его можно проводить в диагностических или лечебных целях. Доступ к груди между ребрами. Обычно торакотомия используется при диагностике и лечении рака легких.

Как выглядит торакотомия?
Затем разрез расширяют специальным ретрактором. После такого открытия грудной клетки можно произвести резекцию опухоли, удалить долю легкого или удалить все легкое. С помощью этого метода также можно выполнять процедуры на переднем средостении (например, операции на тимусе), средостении (оно включает сердце и крупные сосуды) и верхнем средостении.
Только боковая торакотомия
Заднебоковая торакотомия отличается от предыдущего метода тем, что разрез выполняется от передней подмышечной линии до угла лопатки. Из этого доступа возможны операции на пищеводе и части трахеи.
Подмышечная торакотомия
Подмышечная торакотомия, также называемая малой торакотомией (англ. Mini-thoracotomy ), представляет собой метод получения доступа к верхушке легких. Это бережная для мышц процедура с хорошим косметическим эффектом. Этот доступ используется, в частности, при хирургическом лечении рецидивирующего спонтанного пневмоторакса и терапевтической симпатэктомии, то есть перерезании ветвей симпатических нервов. Во время подмышечной торакотомии пациента также кладут на бок, а его рука на прооперированной стороне поднимается под углом 90 градусов. Грудь открывается между 3-м и 4-м ребром.
Промежуточная торакотомия
Промежуточная торакотомия, или стернотомия, – наиболее распространенный метод вскрытия грудной клетки, используемый в кардиохирургии, например, для имплантации шунтирования или хирургии клапана. Он заключается в перерезке грудины. Выполняется частичная стернотомия – от верхнего края грудины до линии между III и IV или тотальными ребрами. В дополнение к кардиохирургии этот доступ также позволяет удалить вилочковую железу, щитовидную железу, расположенную за грудиной, операции на перикарде или части трахеи.
Когда проводится торакотомия – по каким показаниям?
Торакотомия может иметь множество показаний. Это не только для удаления опухолей легких. Открытие грудной клетки и средостения позволяет хирургу получить доступ к сердцу, легким, пищеводу, верхнему отделу аорты и передней части позвоночника.
В показании к торакотомии включает:
Экстренная торакотомия – это спасительная процедура при массивном кровотечении в грудную клетку. Когда экстравазированная кровь сдавливает сердце (тампонада) или легкие, это препятствует нормальной работе этих органов, что может быть фатальным. Это может произойти в результате травм грудной клетки или ножевых ранений. Открытие грудной клетки позволяет эвакуировать пролившуюся кровь и контролировать кровотечение.
Диагностическая торакотомия
Торакотомия – восстановление после операции
После процедуры пациент отправляется в палату восстановления, где постоянно контролируется частота сердечных сокращений, артериальное давление и частота дыхания. Возможно, вам придется провести первые сутки после операции в отделении интенсивной терапии. После стабилизации показателей жизнедеятельности пациента переводят в обычную палату, где он находится в течение нескольких дней. Возможные осложнения контролируются во время пребывания в больнице. Комплаенс и реабилитация имеют очень большое влияние на выздоровление. Следует избегать интенсивных упражнений в течение нескольких недель после операции.
Торакотомия – осложнения и побочные эффекты
Возможные осложнения торакотомии (не считая осложнений после удаления легкого) включают:
Невролог высшей квалификационной категории (стаж работы 14 лет), врач нейрофункциональной диагностики (стаж работы 12 лет); автор научных публикаций по вертеброневрологии; участникнаучных конференций по неврологии и функциональной диагностике всероссийского и международного значения.
Торакотомия
Торакотоми́я (от др.-греч. θώραξ — грудь и τομή — разрез, рассечение) — хирургическая операция, заключающаяся во вскрытии грудной клетки через грудную стенку для обследования содержимого плевральной полости или выполнения хирургических вмешательств на легких, сердце или других органах, расположенных в грудной клетке (рис. 1). Входит в число торакальных доступов в торакальной хирургии, предусматривающих проникновение к органам грудной клетки через грудную стенку (в отличие от внеторакальных и комбинированных доступов).
Содержание
Разновидности торакотомии
Переднебоковая торакотомия
Удобна широким доступом к передней поверхности лёгкого и сосудам корня лёгкого.
Преимущества: Малая травматичность, удобство положения тела больного для проведения наркоза и оперативного вмешательства, предупреждение попадания бронхиального содержимого в противоположное лёгкое, удобство выделения главного бронха и удаления трахеобронхиальных лимфоузлов.
Недостатки: Доступно только переднее средостение, трудности при ушивании и герметизации раны.
Заднебоковая торакотомия
Положение больного на столе: На животе.
Техника выполнения: Разрез между внутренним краем лопатки и позвоночником. Рассекаются трапециевидная и обе ромбовидные мышцы. Угол лопатки огибается до средней подмышечной линии (до края большой грудной мышцы). Производится поднадкостничная резекция VI ребра, рересекаются шейки V и VII рёбер.
Преимущества: Удобна для вмешательства на бронхиальном дереве, имеется возможность соединения обширной резекции] грудной стенки с торакопластикой без изменения положения тела больного.
Недостатки: Высокая травматичность.
Боковая торакотомия
Является наиболее распространённой.
Техника выполнения: Разрез кожи по ходу V ребра от угла лопатки или задней подмышечной линии, ниже и на 2-3 см кнутри от соска (у женщин — огибая молочную железу снизу) до среднеключичной линии (рис. 3). Широчайшая мышца спины рассекается лишь на 3-4 см. Тупым путём расслаиваются мышечные волокна передней зубчатой мышцы. Межрёберные мышцы рассекаются по передней поверхности грудной клетки, а кзади от передней подмышечной линии пальцем разрываются до головок рёбер (возможно такое разделение и по передней поверхности до грудины). Плевральная полость вскрывается в V межреберье (рис. 4).
Применение: Различные по объёму операции на лёгких независимо от локализации патологического процесса, а также операции на органах средостения и диафрагме.
Преимущества: Малотравматична. Позволяет подойти к любому анатомическому образованию плевральной полости и средостения. Создаёт хорошие условия для манипуляций во всех отделах плевральной полости.
Недостатки: Опасность попадания бронхиального содержимого в противоположное лёгкое при отсутствии раздельной интубации.
Аксиллярная торакотомия
Относится к малоинвазивным доступам.
Техника выполнения: Рарез от края широчайшей мышцы спины сверху вниз в косом направлении к боковому краю большой грудной мышцы. Рассекается или расслаивается передняя зубчатая мышца. Вскрытие плевральной полости производится в IV или V межреберье.
Применение: Небольшие оперативные вмешательства на поверхности лёгкого.
Преимущества: Отсутствие в зоне разреза большого мышечного массива, малозаметность послеоперационного рубца.
Парастернальная торакотомия
Положение больного на столе: На спине с подложенным вдоль позвоночника с отступом на 3-5 см валиком на опрерируемой стороне.
Техника выполнения: Разрез параллельно и на 3 см латеральнее края грудины длиной 6 см с последующей субперихондральной резекцией 2 (или более) рёберных хрящей на протяжении 2-3 см. Внутренние грудные артерия и вена отводятся медиально. Обнажённая плевра отводится латерально или, при необходимости, вскрывается.
Применение: Парастернальная биопсия, медиастиноскопия, ревизия и биопсия опухолей средостения.
Осложнения
Торакотомия что это такое диагностическая
а) Показания для заднебоковой торакотомии:
— Плановые: операции на легком, сердце, аорте и пищеводе (правая сторона).
— Альтернативные операции: подмышечная торакотомия: визуализация хуже (подходит, например, для резекции верхней доли, атипичной резекции, диссекции пищевода); стернотомия.
б) Предоперационная подготовка. Предоперационное обследование: зависит от основного заболевания.
в) Специфические риски, информированное согласие пациента:
— Переломы ребер
— Межреберная невралгия
— Пневмоторакс
г) Обезболивание. Общее обезболивание (интубация): рассмотрите возможность интубации двухпросветной трубкой.
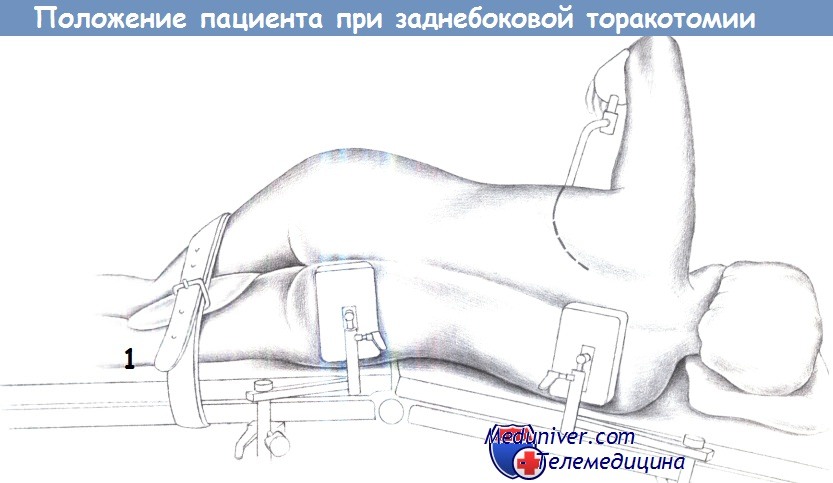
д) Положение пациента. На боку с рукой над головой.
Предупреждение: опасайтесь повреждения плечевого сплетения.
е) Доступ при заднебоковой торакотомии. Криволинейный разрез кожи на 2-3 см ниже лопатки.
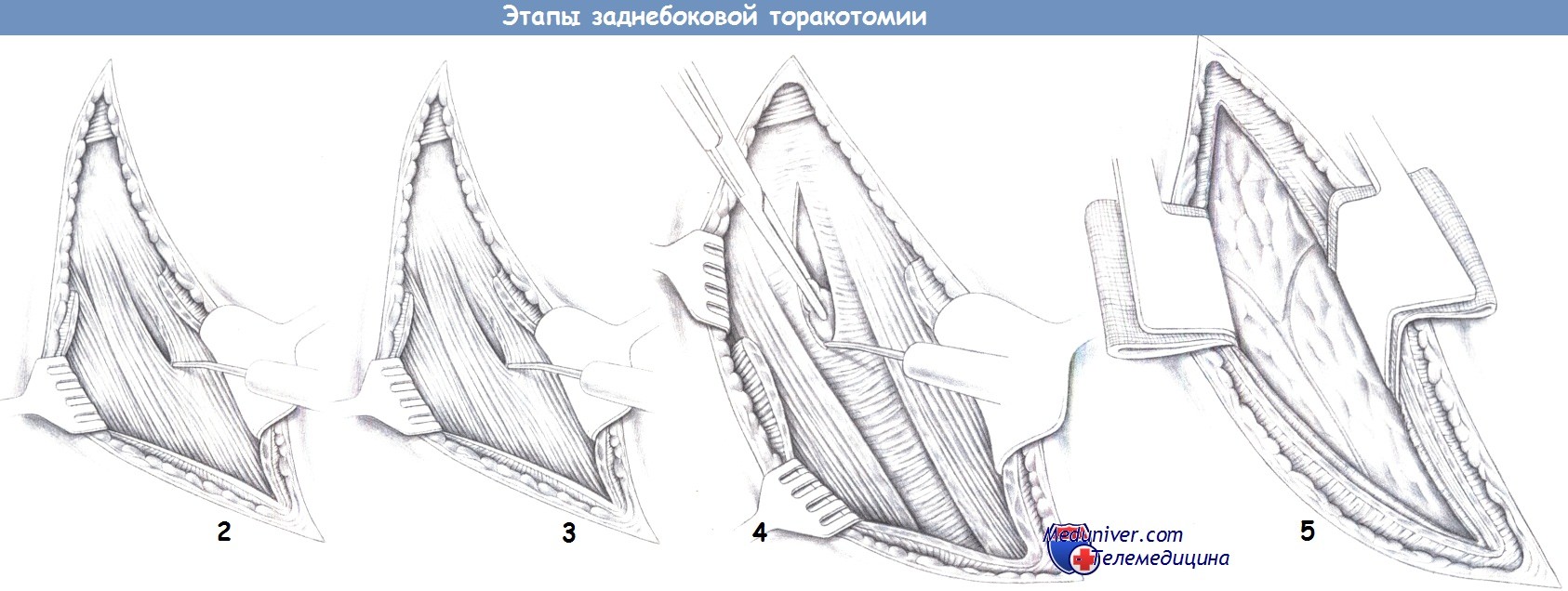
ж) Этапы заднебоковой торакотомии:
— Положение пациента
— Пересечение широчайшей мышцы спины
— Пересечение передней зубчатой мышцы
— Пересечение межреберных мышц
— Введение реберного ретрактора
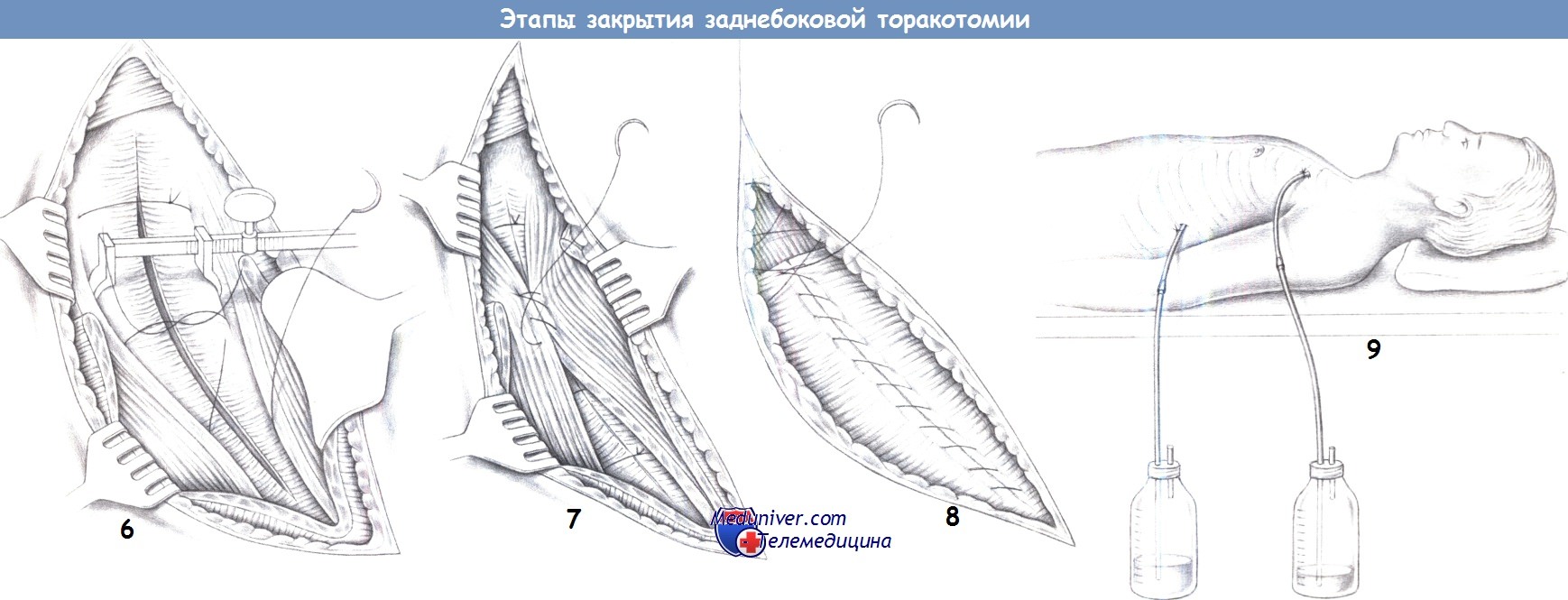
— Закрытие грудной стенки
— Непрерывный шов зубчатой мышцы
— Шов широчайшей мышцы спины
— Ушивание кожи
и) Меры при специфических осложнениях. В случае повреждения межреберных сосудов при рассечении межреберных мышц, для гемостаза применяйте околореберную трансфиксацию.
к) Послеоперационный уход после заднебоковой торакотомии. Медицинский уход: в зависимости от основного заболевания.
л) Оперативная техника заднебоковой торакотомии:
— Положение пациента
— Пересечение широчайшей мышцы спины
— Пересечение передней зубчатой мышцы
— Пересечение межреберных мышц
— Введение реберного ретрактора
— Закрытие грудной стенки
— Непрерывный шов зубчатой мышцы
— Шов широчайшей мышцы спины
— Ушивание кожи
1. Положение пациента. Пациент располагается на контралатеральной стороне, на столе, переломленном на уровне пупка. Разрез начинается с передней подмышечной линии и проводится вокруг лопатки, а затем продолжается косо до середины расстояния между позвоночником и лопаткой.
2. Пересечение широчайшей мышцы спины. После полного рассечения кожи широчайшая мышца спины захватывается крючком и частично пересекается электрокаутером до лежащей под ней передней зубчатой мышцы.
3. Пересечение передней зубчатой мышцы. После пересечения широчайшей мышцы лежащая под ней передняя зубчатая мышца рассекается до костных структур грудной клетки. Для этого мышечные волокна выделяются до ребер, и мышца смещается в дорзальном направлении.
4. Пересечение межреберных мышц. После обнажения ребер межреберные мышцы пересекаются диатермией (предупреждение: опасность повреждения межреберных сосудов). Для защиты лежащего ниже легкого рекомендуется введение тупфера.
5. Введение реберного ретрактора. После полного отделения межреберных мышц и плевры для экспозиции места операции вводится реберный ретрактор. Ретрактор должен раздвигаться постепенно (предупреждение: перелом ребер).
6. Закрытие грудной стенки. При закрытии грудной стенки для сопоставления ребер вводится ребросближатель Бейли. Ребра фиксируются в этом положении надкостничными швами (2 PGA).
7. Непрерывный шов зубчатой мышцы. Передняя зубчатая мышца сопоставляется непрерывным швом (1 PGA), это самый нижний ряд мышечных швов.
8. Шов широчайшей мышцы спины. Широчайшая мышца спины сопоставляется над зубчатой мышцей непрерывным швом (1 PGA), тем самым восстанавливается мышечный покров грудной стенки. Непрерывный подкожный шов сопоставляет кожные края раны.
9. Ушивание кожи. Кожа закрывается скобками, операцию завершает введение двух плевральных дренажей с водяным замком.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Торакоскопия диагностическая
Диагностика с помощью торакоскопии
Диагностическая торакоскопия – это современный метод диагностики патологий в плевральной полости, осуществляемый с помощью специального прибора – торакоскопа. В отличие от торакотомии (вскрытие грудной клетки), торакоскопия проводится через небольшой прокол стенки грудной клетки. Этим достигается меньшее травмирование тканей и сокращается продолжительность реабилитации пациента. В нашем медицинском центре применяются современные инструменты, поэтому осложнения после этого эндоскопического метода диагностики возникают редко.
В каких случаях проводится исследование
Диагностическая торакоскопия проводится в случаях, когда другие методы диагностики не дают точного результата. Показаниями к применению торакоскопии в диагностических целях являются:
В диагностических целях при проникающих ранениях грудной клетки, чтобы исключить вероятные повреждения наружной оболочки сердца или органов средостения, проводят диагностическую торакоскопию. Если у врача возникает сомнение в необходимости вскрытия грудной клетки с целью обследования плевральной полости, то предварительно также проводится торакоскопия.
Подготовка к обследованию
Пациенты нашей клиники перед проведением диагностической торакоскопии в обязательном порядке проходят предварительное обследование. Проводится клинико-лабораторное исследование и рентгенологическое обследование. Делается это с целью выявления возможных противопоказаний к проведению торакоскопии:
При одновременном ранении брюшной полости противопоказанием является перитонит и внутрибрюшинное кровотечение. Также противопоказанием является общее тяжелое состояние больного.
Если препятствий к проведению этого метода диагностики нет, врачи нашей клиники назначают дату проведения торакоскопии. При этом обязательным условием является письменное согласие пациента или его родственников на проведение подобной диагностики. За 10 часов до назначенного времени пациенту рекомендуется воздержаться от принятия пищи.
Проведение торакоскопии
Торакоскопия проводится под общим или интубационным наркозом. Выбор метода обезболивания зависит от особенностей пациента. Подросткам, детям и людям с неустойчивой психикой исследование проводят только под общим наркозом. В остальных случаях, чаще всего, проводится интубационный наркоз с возможностью отключения оперируемого легкого от вентиляции.
После достижения общей анестезии, на коже (между ребрами) врач делает надрез и вводит в плевральную полость троакар. Место определяется с учетом расположения патологии в грудной клетке. При этом врачи клиники подбирают места, наиболее удобные с анатомической точки зрения. Такой подход позволяет нанести меньший ущерб тканям и органам пациента, что существенно снижает риск развития осложнений. После введения троакара через его гильзу в полость вводят торакоскоп.
В зависимости от характера патологии и ее локализации врач выбирает место для введения второго, третьего и последующих торакопортов. За тем, что происходит в плевральной полости, хирург и его ассистенты наблюдают на мониторе. В нашей клинике используются камеры с высоким разрешением, потому изображение на экране четкое. Это позволяет проводить полноценную диагностику, а при необходимости – оперативное вмешательство.
Возможные осложнения
Несмотря на всевозможные меры предосторожности, в некоторых случаях у пациента возникают осложнения после диагностической торакоскопии:
Вероятность появления послеоперационных последствий зависит от индивидуальных особенностей организма человека. Осложнения устраняются во время послеоперационной интенсивной терапии.
Особенности послеоперационного периода
После проведения диагностической торакоскопии необходим контроль за состоянием пациента. Поэтому в нашей клинике определение физиологических показателей осуществляется каждые 15 минут в течение первого часа. Затем интервал увеличивается и на протяжение двух часов контроль проводится раз в полчаса. Через три часа после проведения торакоскопии физиологические показатели проверяют раз в 4 часа. Такой подход позволяет выявить возможные осложнения и своевременно принять меры.