Тотальная панкреатэктомия что это
Тотальная панкреатэктомия что это
Многие хирурги являются сторонниками тотальной панкреатэктомии по Whipple при карциноме головки поджелудочной железы лишь при экстрапанкреатических периампулярных опухолях. Вот несколько аргументов сторонников тотальной панкреатэктомии:
1. Карцинома поджелудочной железы часто имеет многоочаговое происхождение.
2. При резекции поджелудочной железы может остаться неудаленной опухоль по линии пересечения поджелудочной железы.
3. Иссечение всей железы исключает возможность метастазирования опухоли в более отдаленные области.
4. Поскольку панкреатический проток не пересекается, нет опасности вытекания секрета поджелудочной железы, содержащего опухолевые клетки, которые могут имплантироваться в брюшную полость.
5. При тотальной панкреатэктомии нет необходимости накладывать анастомоз протока или культи с пищеварительным трактом, что исключает возможность расхождения швов анастомоза и, следовательно, помогает избежать увеличения количества осложнений и послеоперационной летальности.
6. Сокращается время операции.
7. Сторонники тотальной панкреатэктомии утверждают, что экзокринная секреция не является совершенно необходимой и может быть заменена пероральным приемом ферментов.
8. Диабет, вызванный эндокринной недостаточностью, легко поддается коррекции.
9. Тотальная панкреатэктомия — более радикальная операция, поскольку она включает более полную лимфаденэктомию.
10. Нет опасности развития острого панкреатита оставшейся культи поджелудочной железы. Несмотря на эти преимущества, которые являются скорее теоретическими, чем практическими, тотальная панкреатэктомия при карциноме головки поджелудочной железы не уменьшает тяжести заболевания и смертности, не улучшает она и показатель выживаемости.
С другой стороны, в хирургических центрах, имеющих большой опыт в этой области, где небольшая группа хирургов занимается хирургией поджелудочной железы, количество осложнений и смертность после операции Whipple в последние годы значительно снизились. Опубликованный уровень смертности составляет 5%, 2% или еще меньше.
Тот аргумент, что операция Whipple, по мнению некоторых авторов, приводит к большому количеству осложнений и высокой смертности, в настоящее время не соответствует действительности. Кроме того, в последние годы процент 5-летней выживаемости после панкреатодуоденальной резекции по поводу карциномы головки поджелудочной железы увеличился.
Наиболее существенным недостатком тотальной панкреатэктомии является очень трудно контролируемый диабет, непредсказуемость его развития, с дневной или — еще хуже — ночной гипогликемией, которая может привести к смерти. Даже спустя много лет диабет у таких пациентов требует постоянной коррекции. Несмотря на то, что эти пациенты редко нуждаются в более чем 15-25 ЕД инсулина ежедневно, чувствительность к этому гормону может быть столь велика, что увеличения дневной дозы на 2-3 ЕД достаточно, чтобы вызвать гипогликемическую кому. Пациенты, перенесшие панкреатэктомию, так же как и члены их семей, вынуждены стоять перед лицом этой проблемы и быть постоянно бдительными. Ведение этих пациентов в раннем и позднем послеоперационном периоде должно осуществляться опытным эндокринологом. У пациентов, подвергшихся тотальной панкреатэктомии. необходимо с профилактической целью поддерживать сахар крови выше 2%, чтобы, насколько это возможно, избежать опасной гипогликемии или даже смерти. Такая форсированная гипергликемия часто приводит к атеросклерозу, изменениям в почках, катаракте, жировому перерождению печени и другим осложнениям.
Хирург, планирующий тотальную панкреатэктомию, должен более строго подходить к постановке диагноза, чем при операции Whipple, потому что эта операция будет причиной диабета, который трудно поддается коррекции и непредсказуем в своем развитии.
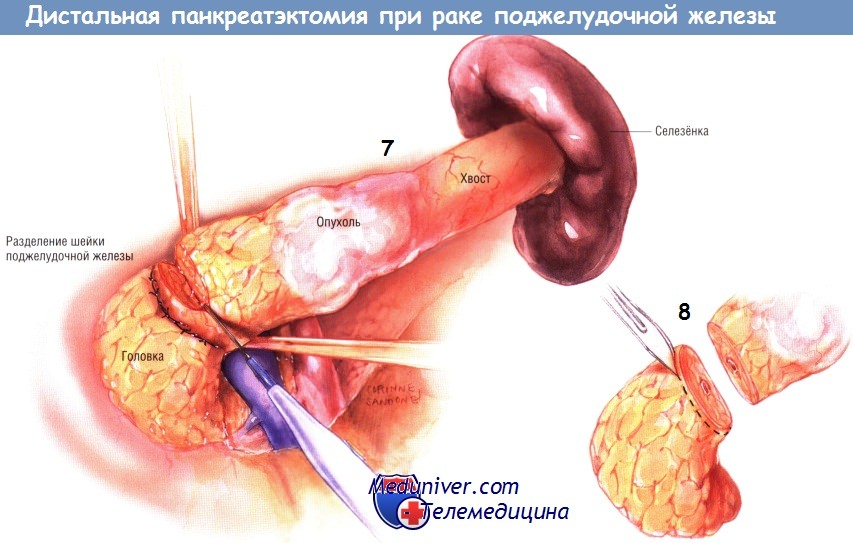
Далее мы опишем этапы тотальной панкреатэктомии, которые отличаются от классической панкреатодуоденальной резекции: обе операции похожи, за исключением того, что тотальная панкреатэктомия включает удаление тела и хвоста поджелудочной железы, селезенки и большей части большого сальника, так как перевязка селезеночной и желу-дочно-двенадцатиперстной артерий лишает большой сальник кровоснабжения.
Тотальная панкреатэктомия что это
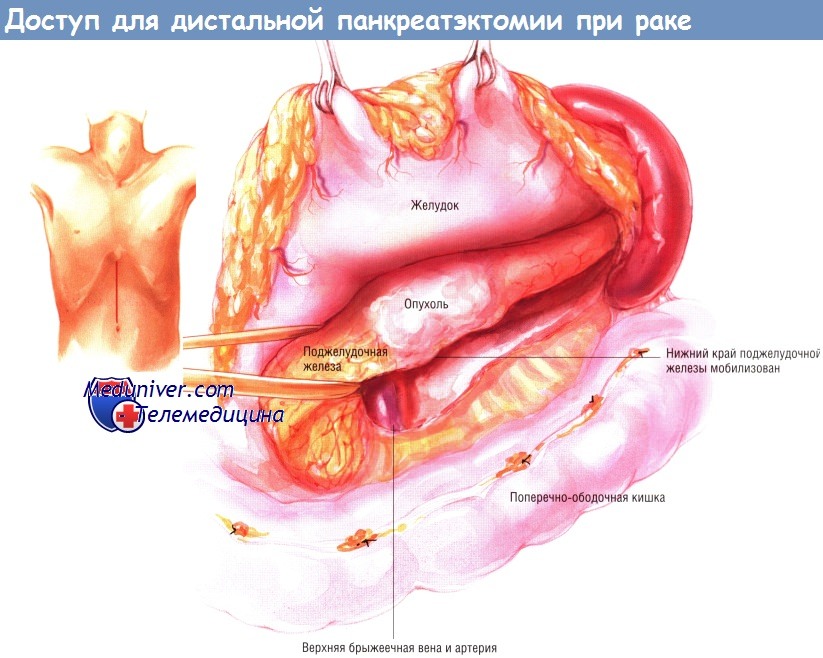
Используют верхнюю срединную лапаротомию. После лапаротомии проводят поиск признаков диссеминации опухоли. Если нет метастазов в печень или диссеминации по брюшине, опухоль обнажают, отсекая сальник от поперечной ободочной кишки. Когда опухоль будет открыта в полости малого сальника, её можно будет захватить рукой и проверить её подвижность.
Нередко такие опухоли растут по направлению к шейке поджелудочной железы. Поэтому необходимо обнажить верхнюю брыжеечную и воротную вены, чтобы убедиться в том, что опухоль не врастает в эти структуры.
Мобилизуют нижний край шейки поджелудочной железы, находят верхнюю брыжеечную вену. Последнюю осторожно отделяют тупым путём от задней поверхности шейки поджелудочной железы. Воротную вену находят путём препарирования циркулярной площадки вокруг верхней границы шейки поджелудочной железы. После её идентификации области диссекции воротной вены и верхней брыжеечной вены соединяют и проводят за шейкой железы малый дренаж Пенроуза.
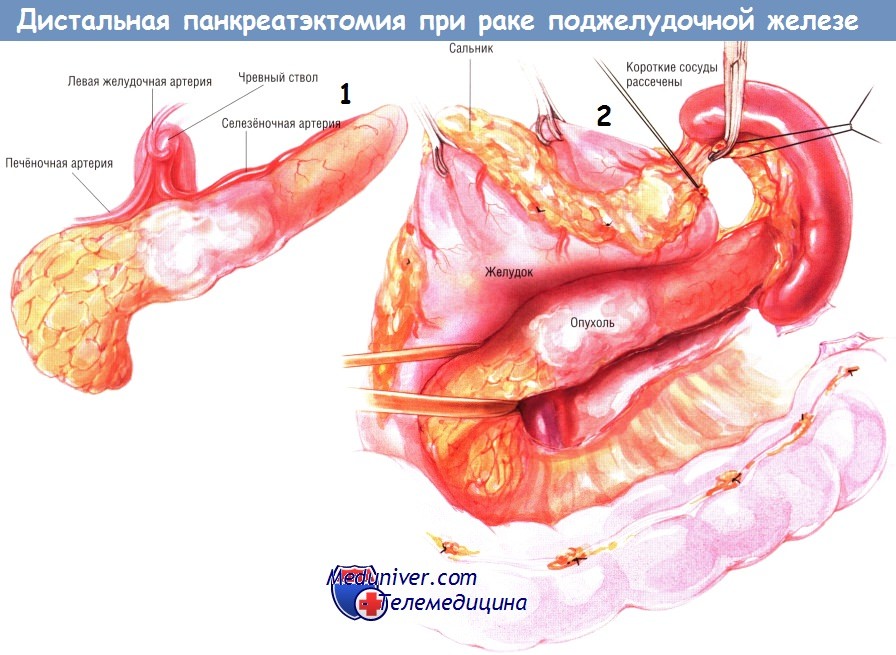
Отсечение сальника от поперечной ободочной кишки продолжают по направлению к селезёночному углу толстой кишки вплоть до полной его мобилизации. Селезёночный левый угол толстой кишки оттягивают книзу. В этот момент сальник рассекают спереди от ворот селезёнки между зажимами Келли и перевязывают шёлком № 2/0.
Затем селезёнку мобилизуют из забрюшинного пространства путём рассечения брюшинных связок с латеральной и задней поверхностями селезёнки. Обычно это можно сделать без большой кровопотери. Во время диссекции и мобилизации хвоста железы хирург должен убедиться в том, что левый надпочечник, прилегающий к хвосту поджелудочной железы, не повреждён. Кровотечение из левого надпочечника иногда трудно остановить.
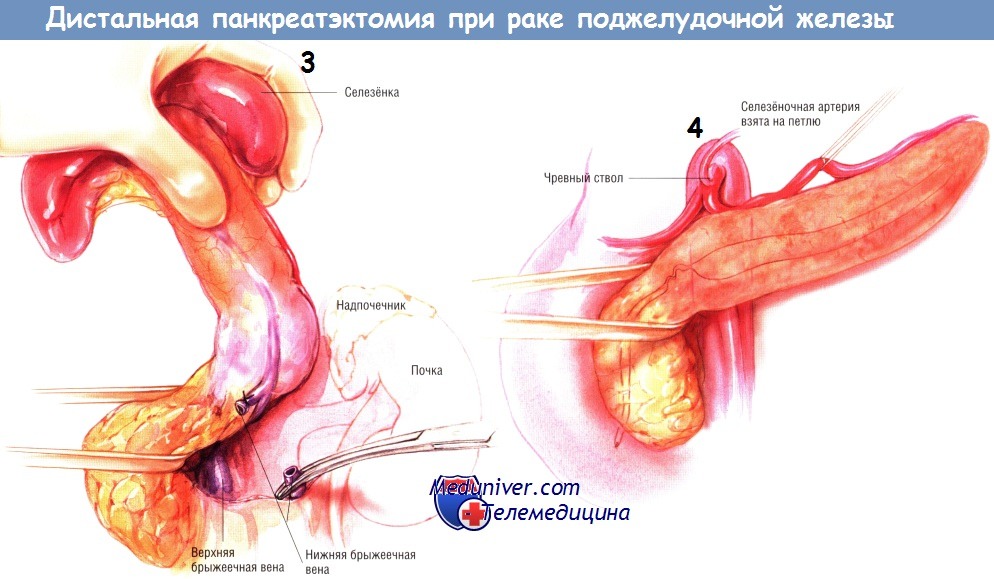
При врастании опухоли в селезёночную вену, приводящем к её тромбозу и спленомегалии, либо при больших размерах опухоли хирургу может понадобиться найти селезёночную артерию около её отхождения от чревного ствола и перевязать её до начала мобилизации селезёнки и хвоста поджелудочной железы. Хирург должен быть абсолютно уверен в том, что он перевязывает именно селезёночную, а не печёночную артерию. Идентификация селезёночной артерии может быть трудна, поскольку очень часто она уходит за поджелудочную железу сразу же после отхождения от чревного ствола, и единственная крупная артерия над верхним краем поджелудочной железы — печёночная артерия.
Селезёнку, хвост и тело поджелудочной железы продолжают мобилизовать. Если обнаруживают, что нижняя брыжеечная вена проходит через опухоль по направлению к селезёночной вене, её можно пересечь между зажимами и перевязать шёлком № 2/0. Если же нижнюю брыжеечную вену можно сохранить без особых трудностей, это следует сделать, хотя при необходимости её можно перевязать без последствий. Когда хвост и тело поджелудочной железы будут мобилизованы до шейки, следует перевязать и пересечь селезёночную артерию — если это не было сделано ранее.
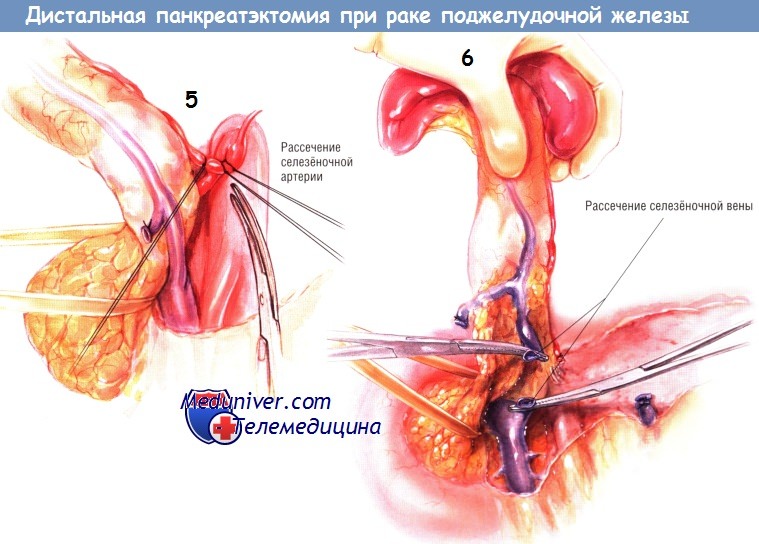
Напомним вновь о необходимости нахождения печёночной артерии в том месте, где она отходит от чревного ствола, до начала тройного лигирования и пересечения селезёночной артерии.
Когда селезёночная артерия будет пересечена, можно будет найти селезёночную вену там, где она лежит под шейкой поджелудочной железы. Её пережимают, пересекают и лигируют трижды. Затем пересекают шейку железы электроножом. Всю линию среза шейки поджелудочной железы нужно отправить для экстренного гистологического исследования с целью исключения наличия опухолевой ткани по границе пересечения органа.
В проксимальной культе железы следует найти панкреатический проток. После дистальной панкреатэктомии кожные панкреатические свищи возникают гораздо чаще, чем после операции Уиппла. Вероятность образования свища может быть минимальной, если панкреатический проток будет найден и перевязан нитью.
Культю поджелудочной железы закрывают двумя рядами одиночных узловых швов из синтетических рассасывающихся нитей № 3/0. Первый ряд — перекрывающие горизонтальные матрацные швы, а второй ряд — восьмиобразные швы. К культе поджелудочной железы подводят две дренажные трубки из силиконового пластика, подключённые к закрытой аспирационной системе. Специфическую лимфаденэктомию во время дистальной панкреатэктомии, как правило, не выполняют. Однако вместе с опухолью удаляют большой объём прилежащих тканей, особенно из забрюшинного пространства, чтобы быть уверенным в отсутствии раковой ткани по тыльной границе резекции.
Видео техники лапароскопической дистальной панкреатэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тотальная панкреатэктомия что это
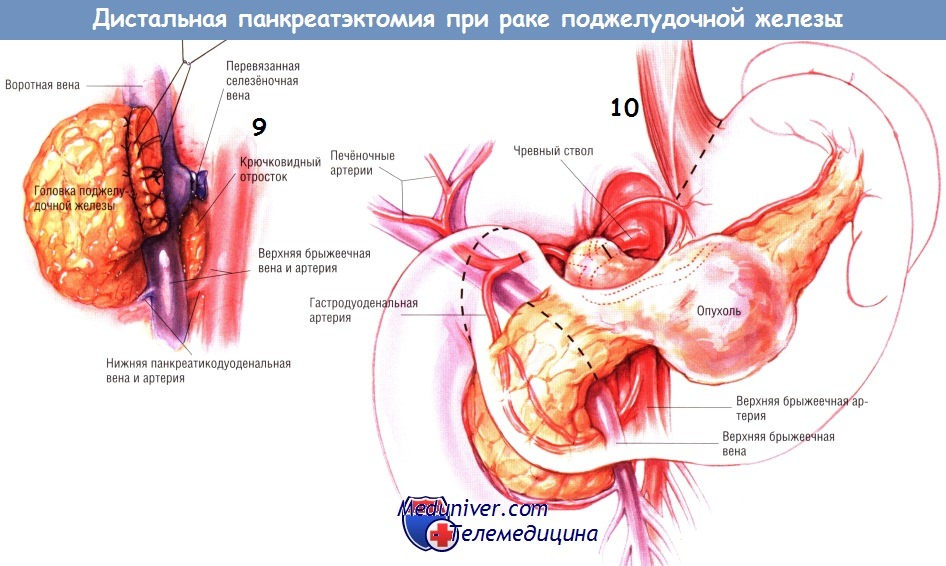
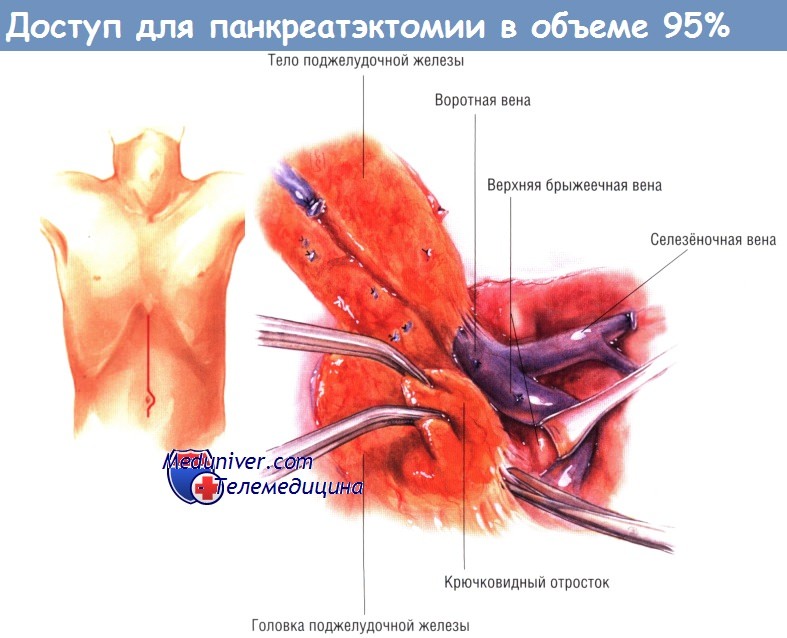
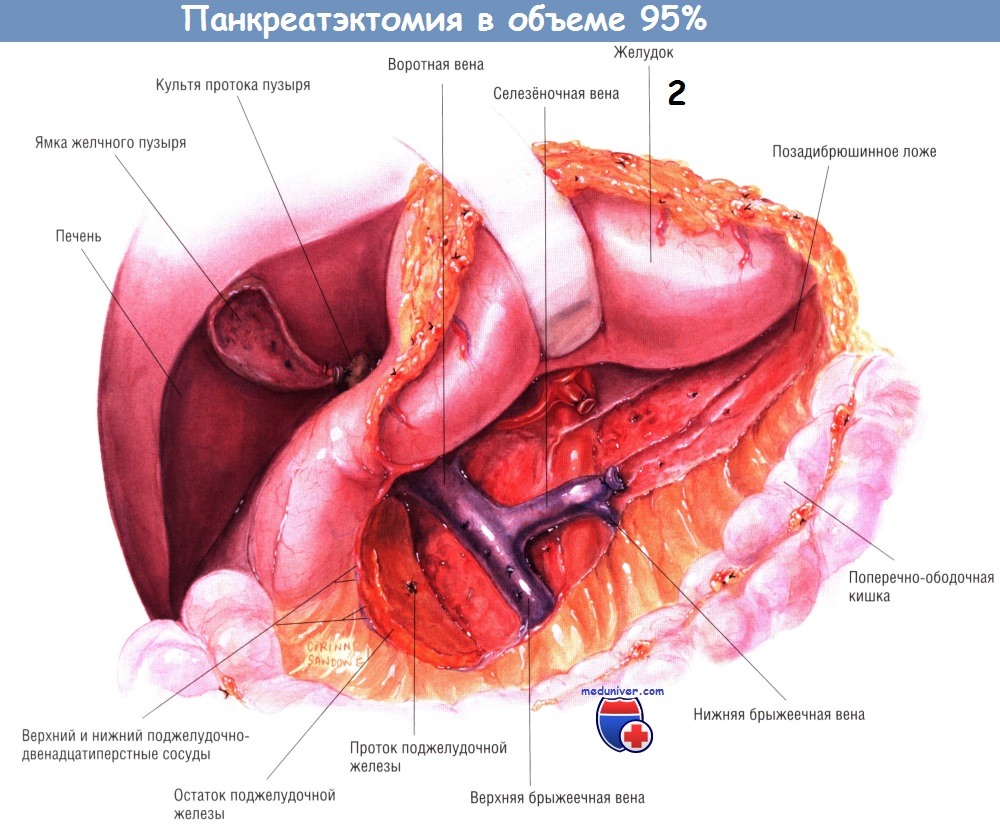
Панкреатэктомию в объеме 95% описывают как вмешательство, расширяющее объём дистальной панкреатэктомии при хроническом панкреатите. После того, как хвост, тело и шейка поджелудочной железы будут отделены от селезёночной, воротной и верхней брыжеечной вен, выделяют крючковидный отросток путём диссекции латеральной и задней поверхностей верхней брыжеечной вены от ткани поджелудочной железы.
Верхнюю брыжеечную вену следует отодвинуть медиально настолько, чтобы стала доступна верхняя брыжеечная артерия, лежащая сзади и к центру от неё. Этот приём позволяет отделить крючковидный отросток от верхней брыжеечной артерии. Препарирование производят левой рукой, вводимой сзади, между двенадцатиперстной кишкой, значительно мобилизованной по Кохеру, и головкой поджелудочной железы.
Когда крючковидный отросток полностью отделён от верхней брыжеечной артерии, вся ткань поджелудочной железы (за исключением её части, лежащей на подкове двенадцатиперстной кишки) оказывается мобилизованной. Хвост, тело и шейка поджелудочной железы окажутся выделенными из забрюшинного пространства.
Крючковидный отросток будет отделён от нижележащих верхней брыжеечной и воротной вен, а латеральный край верхней брыжеечной артерии будет находиться на расстоянии от него.
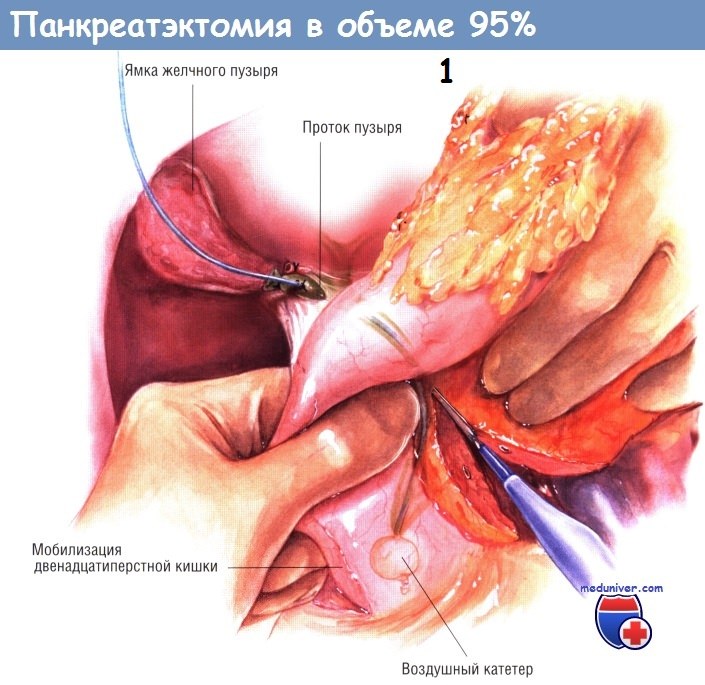
Прежде чем начать разделение поджелудочной железы и подковы двенадцатиперстной кишки, необходимо установить в общий желчный проток дилататор Bakes или желчный баллонный катетер Фогарти, которые проводят через фатеров сосок в двенадцатиперстную кишку.
Если ранее больному не была сделана холецистэктомия, её производят на этом этапе, при этом желчный катетер Фогарти продвигают через пузырный проток до ампулы большого дуоденального сосочка. Такой приём позволяет хирургу определить локализацию общего желчного протока в зоне его прохождения через тыльную сторону поджелудочной железы, медиально от вертикальной ветви подковы двенадцатиперстной кишки до того места, где он поворачивает кнаружи, чтобы влиться в кишку через ампулу фатерова соска.
Если желчный пузырь был удалён ранее, следует выполнить холедохотомию и провести дилататор Bakes через ампулу сосочка в двенадцатиперстную кишку. Когда путь общего желчного протока будет найден, тогда при помощи электроножа поджелудочную железу отделяют как можно ближе к подкове двенадцатиперстной кишки, с особой тщательностью соблюдая дистанцию до общего желчного протока.
Нижние и верхние панкреатодуоденальные сосуды проходят в борозде на границе между поджелудочной железой и медиальной стенкой подковы двенадцатиперстной кишки. Вероятность ранения этих сосудов невелика, поскольку хирург должен отступить несколько миллиметров от подковы двенадцатиперстной кишки, чтобы не ранить общий желчный проток. Панкреатодуоденальных аркад две (передняя и задняя), и до тех пор, пока сохраняется какая-либо из них, о жизнеспособности двенадцатиперстной кишки можно не беспокоиться.
Таким путём ткань поджелудочной железы будет удалена почти полностью, останется лишь её полоска на стенке дуоденальной подковы. Панкреатический проток находят и перевязывают матрацным швом шёлком № 3/0. Сохраняется небольшая часть поджелудочной железы. Исключение составляют случаи со значительным увеличением головки поджелудочной железы, при которых остаётся достаточно широкий слой железы.
Именно у больных этой группы впоследствии могут рецидивировать симптомы хронического панкреатита. Однако в большинстве случаев большую часть ткани поджелудочной железы можно «сбрить» с подковы двенадцатиперстной кишки, не рискуя повредить общий желчный проток или сосуды, кровоснабжающие двенадцатиперстную кишку. К остатку поджелудочной железы подводят две дренажные трубки из силиконового пластика, выводимые через колотые раны в верхнем левом квадранте брюшной стенки, присоединённые к закрытой аспирационной системе.
Видео техники тотальной панкреатэктомии с реконструкцией чревного ствола и воротной вены
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Тотальная панкреатэктомия что это
Уровень послеоперационных осложнений и летальности, а также неудовлетворительные отдаленные результаты лечения на заре развития хирургической панкреатологии в середине XX века явились причинами расширения объема выполняемых операций вплоть до полного удаления органа. В основе этой концепции лежали две теоретические предпосылки: 1) повышение радикальности, которое достигается большим объемом удаляемых перипанкреатических тканей и исключением рецидива болезни при (как предполагалось ранее) часто встречающемся мультицентрическом опухолевом поражении поджелудочной железы; 2) значительное улучшение непосредственных результатов, что связывалось с отсутствием необходимости формирования на реконструктивном этапе наиболее прогностически неблагоприятного и сложного в техническом исполнении панкреатикодигестивного анастомоза. Однако опыт применения и клинические исследования не смогли в полной мере раскрыть преимущества использования ТПЭ, а тяжелые метаболические нарушения, возникающие в большинстве наблюдений после ее выполнения, и отсутствие возможности их адекватной коррекции явились причиной, не позволившей осуществить ее широкое внедрение [20, 21, 23, 25].
Впервые практическое исполнение ТПЭ описано в 1943 г. E. Rockey [24]; к сожалению, течение послеоперационного периода у пациента осложнилось желчным перитонитом, он умер на 15-е сутки. Первое успешное наблюдение опубликовано в 1944 г. и принадлежит J. Priestley [22], осуществившему вмешательство при наличии у пациента органического гиперинсулинизма. В отечественной литературе первое упоминание о ТПЭ относится к 1982 г., авторы описывают начало применения операции в этом объеме с 1975 г. [3]. Анализ архивных данных нашего учреждения выявил, что Н.Н. Блохин в 1969 г. в ходе выполнения гастропанкреатодуоденальной резекции по поводу протокового рака после срочного исследования края резекции поджелудочной железы (при котором были найдены опухолевые клетки) с целью достижения радикализма прибегнул к удалению оставшейся части органа и спленэктомии. В последующие годы им было выполнено несколько ТПЭ, однако широкого распространения они не получили.
Современные достижения в области периоперационного ведения пациентов, а также появление ряда эффективных препаратов для замещения как экзокринной, так и эндокринной функции поджелудочной железы позволили пересмотреть взгляды на роль и место в клинической практике ТПЭ при различных видах поражения органа.
Материал и методы
В хирургическом отделении опухолей печени и поджелудочной железы Российского онкологического научного центра им. Н.Н. Блохина за период с 1991 по 2015 г. произведено около 1200 операций (проксимальная и дистальная резекция поджелудочной железы) по поводу опухолевого поражения органов и структур билиопанкреатодуоденальной локализации. Хотя первая ТПЭ в нашем отделении выполнена в 1991 г. и эпизодически воспроизводилась в последующие годы, более или менее серийно она стала использоваться только с 2008 г. Это обстоятельство можно объяснить тем, что изначально ТПЭ была скорее вынужденной операцией в случае наличия опухолевых клеток, найденных при срочном гистологическом исследовании в крае резекции поджелудочной железы при радикальном вмешательстве, и невозможности добиться «чистого» края с помощью ререзекции. Ее целесообразность при тотальном первичном или метастатическом поражении органа не была однозначно определена в клинической практике. Появление сообщений об эффективном использовании вмешательства такого объема и новые подходы, касающиеся заместительной терапии, позволили нам расширить показания к его применению.

У 8 больных ТПЭ выполняли как завершающий этап гастропанкреатодуоденальной резекции в случае выявления опухолевых клеток по линии пересечения поджелудочной железы при срочном гистологическом исследовании и невозможности получения гистологически «чистого» края с помощью серийных ререзекций. Мы выполняли от 1 до 4 ререзекций с шагом 0,3-0,5 см (вплоть до субтотальной резекции поджелудочной железы) с последующей микроскопией. Использование такого подхода позволяет в большинстве наблюдений обойтись без экстирпации культи поджелудочной железы.
Двухэтапные вмешательства выполнены в 3 наблюдениях при нейроэндокринном раке. Операции, произведенные на первом этапе, имели радикальный характер. Поводом для осуществления второго этапа служило наличие рецидива в оставшейся части поджелудочной железы при отсутствии иных отдаленных проявлений заболевания. Интервал между операциями составил 14, 32 и 93 мес.
Трудности, возникающие при выполнении двухэтапных вмешательств, обусловлены выраженным рубцово-спаечным процессом и связанным с этим изменением топографоанатомических взаимоотношений органов и структур.
Циркулярная резекция ВБВ/ВВ при ТПЭ выполнена в 14 (56%) наблюдениях, медиана протяженности резекции составила 5 см (2,5-7 см). В большинстве наблюдений реконструкцию осуществляли путем сшивания резецированных вен конец в конец и только у одного больного использовали синтетический сосудистый протез.
Коррекцию экзо- и эндокринной недостаточности осуществляли поэтапно. Целевое значение концентрации глюкозы в крови от 6 до 10 мкмоль/л. Интраоперационно эти значения достигали путем подкожного введениям инсулина короткого действия. В послеоперационном периоде на фоне парентерального питания инсулин короткого действия вводили внутривенно непрерывно со скоростью до 2 ЕД в час. Уровень гликемии контролировали каждые 2 ч, при необходимости подкожно вводили инсулин. На 2-5-е сутки энтерального питания переходили на подкожное введение инсулина короткого действия с контролем глюкозы крови каждые 4 ч. Схему коррекции гипергликемии и дозу инсулина подбирали индивидуально в зависимости от суммарной суточной потребности препарата в раннем послеоперационном периоде. С 6-10-х суток рекомендовали прием пероральных ферментных препаратов. По завершении послеоперационной инфузионной поддержки (на 7-12-е сутки) дополнительно подбирали дозу инсулина средней продолжительности действия, а также проводили обучение пациента принципам заместительной терапии.
Результаты
При протоковой аденокарциноме степень дифференцировки соответствовала высокой у 4 (19%), средней у 11 (52,4%), низкой у 6 (28,6%) больных. Плановый пересмотр в одном наблюдении не подтвердил наличия опухолевых клеток по линии изначально выполненной резекции поджелудочной железы. Инвазия стенки двенадцатиперстной кишки и общего желчного протока отмечена у 17 (80,95%) пациентов. Метастазы в регионарные лимфатические узлы выявлены у 13 (61,9%) больных. Медиана количества удаляемых лимфатических узлов составила 16 (6-48). Хотелось бы отметить, что ни в одном наблюдении не было опухолевого поражения лимфатических узлов ворот селезенки. В ходе морфологического исследования удаленного материала в 10 (71,4%) наблюдениях подтверждена истинная опухолевая инвазия стенки ВВ/ВБВ.
Послеоперационная профилактическая химиотерапия проведена у 17 (77,3%) больных с протоковой аденокарциномой.

Больные, оперированные по поводу первично-множественного поражения (рак тела-хвоста поджелудочной железы и большого сосочка двенадцатиперстной кишки), метастазов рака почки в поджелудочную железу, муцинозной цистаденомы и нейроэндокринного рака, живы по настоящее время. Сроки наблюдения 4, 49, 49 и 65 мес соответственно.
Один из пациентов, перенесших двухэтапную ТПЭ, умер через 32 мес после операции, другие живы в сроки наблюдения 28 и 19 мес.
Обсуждение
1. Опухолевое поражение поджелудочной железы (Tumors).
2. Технические проблемы, связанные с возможностью формирования панкреатикодигестивного анастомоза (Technical Problems).
3. Трудности, возникающие в периоперационном периоде: панкреонекроз, несостоятельность панкреатико- или билиодигестивного анастомоза и др. (Troubles in the Perioperative Period).
4. Клинические ситуации, обусловленные наличием болевого панкреатогенного синдрома, не купируемого медикаментозно (Therapy-Refractory Pain).
Несколько ранее J. Tracey и соавт. [7] описали возможные показания к ТПЭ, конкретно в случае опухолевого поражения поджелудочной железы:
1) определяемое с помощью визуализирующих методов и/или интраоперационной ревизии мультицентрическое поражение органа;
2) редкие большие опухоли, такие как цистаденома, цистаденокарцинома и саркома, поражающие практически всю железу;
3) внутрипротоковые папиллярные муцинсекретирующие опухоли, распространяющиеся по всей железе (IPNM);
4) выявление опухолевых клеток в крае резекции поджелудочной железы при панкреатодуоденальной резекции;
5) при наличии у больного длительно существующего инсулинзависимого сахарного диабета.
К абсолютным противопоказаниям авторы отнесли наличие метастазов в печени и по брюшине; опухолевую инвазию чревного ствола, верхней брыжеечной и печеночной артерий; наличие метастазов в парааортальных лимфатических узлах и вовлечение близлежащих органов, включая желудок, толстую кишку, почку и селезенку, что исключает возможность выполнения радикальной операции; отсутствие достаточного опыта у хирургической бригады; отсутствие у пациента необходимых для коррекции сахарного диабета готовности, интеллектуальных способностей и желания.
После пересмотра тактики лечения некоторых заболеваний появились сообщения о целесообразности выполнения ТПЭ при тотальном или множественном поражении поджелудочной железы нейроэндокринными опухолями, особенно на фоне болезни Гиппеля-Ландау (оперативное вмешательство возможно у больных с инвазией магистральных артерий и наличием неподдающихся коррекции отдаленных проявлений болезни). Также отмечается, что это вмешательство показано в случае изолированного множественного метастатического поражения при раке почки при невозможности выполнения операции в меньшем объеме [9, 11, 13, 16].
Крайне неблагоприятный прогноз при протоковом раке поджелудочной железы и недостаточная информативность методов ранней диагностики послужили предпосылкой для внедрения в клиническую практику профилактической ТПЭ, выполняемой пациентам с отягощенным семейным анамнезом [26].
Главным моментом, определяющим целесообразность оперативного вмешательства при протоковой аденокарциноме поджелудочной железы, является наличие условий для его радикального выполнения. Современные методы диагностики, хотя и обладают значительным спектром возможностей в оценке распространенности опухолевого процесса и вовлечения близлежащих органов и структур, не всегда позволяют адекватно определить характер изменений в ткани поджелудочной железы, особенно при протоковом раке, и правильно планировать объем операции [4]. С учетом этого обстоятельства срочное гистологическое исследование замороженных срезов краев резекции органа стало «золотым стандартом» при выполнении гастропанкреатодуоденальной резекции [29, 30], однако это положение в настоящее время подвергается сомнению [19]. Методика довольно проста в техническом исполнении и в большинстве наблюдений облегчает принятие решения об объеме операции, однако при ее использовании возможно получение определенного количества ложноотрицательных результатов. Так, в работе A. Cioc и соавт. [10] они отмечены в 1,2% наблюдений. C. Schmidt и соавт. [28] сообщают об их частоте менее 1% и, учитывая клиническую значимость достижения гистологически «чистого» края резекции, поднимают вопрос о необходимости повторного вмешательства с целью его получения.
Анализ нашего материала выявил ложноотрицательные ответы в 1,5% наблюдений, но (на что следует обратить большое внимание) мы имеем одно наблюдение ложноположительного результата исследования, которое повлекло за собой выполнение ТПЭ.
Следует учитывать ряд клинических особенностей, возникающих в периоперационном периоде при выполнении ТПЭ. Так, важным моментом, требующим интраоперационного контроля, является определение степени нарушения кровообращения остающейся части желудка, так как перевязываются основные источники его кровоснабжения и магистрали венозного оттока. Помимо ишемических изменений, отмечавшихся в том числе и у одной из наблюдавшихся нами пациенток, существует риск выраженного венозного застоя [31], ведущего в ряде наблюдений к гастрэктомии или адекватной венозной реконструкции [6].
Анатомические особенности расположения опухоли, требующей выполнения ТПЭ (связанные с поражением перешейка железы), обусловливают более частое вовлечение в процесс крупных венозных сосудов с необходимостью их резекции в ходе операции [2, 18]. В нашей работе циркулярная резекция ВБВ/ВВ при ТПЭ выполнена в 14 (56%) наблюдениях, с этим же мы связываем относительно высокие показатели интраоперационной кровопотери (медиана 2200 мл) и продолжительности вмешательства (медиана 280 мин).
Проблемы, возникающие в послеоперационном периоде, в большей мере объясняются нарушениями метаболизма на фоне полной экзо- и эндокринной панкреатической недостаточности. Сахарный диабет, обусловленный ТПЭ (характеризуется отсутствием в организме эндогенного инсулина и глюкагона), имеет особую лабильную форму течения с длительными клинически значимыми гипогликемическими эпизодами [12].
В работе L. Barbier и соавт. [6] показано, что больше половины пациентов были повторно госпитализированы в ближайшем послеоперационном периоде из-за декомпенсации диабета с целью коррекции инсулинотерапии. Также авторы отмечают, что в среднем гипогликемические состояния возникали до 10 раз в месяц, а у 40% больных они сопровождались потерей сознания. Вместе с тем перестройка глюконеогенеза, развивающаяся на фоне гипоглюкагонемии, позволяет обходиться меньшими суточными дозами инсулина по сравнению с таковыми у больных сахарным диабетом другой этиологии; при данном типе изменений также значительно реже отмечаются выраженный кетоацидоз и диабетические ангиопатии. В ходе двухэтапного удаления поджелудочной железы отмечается более стабильный и легко поддающийся коррекции уровень гликемии в послеоперационном периоде, что, возможно, связано с некоторой адаптацией метаболических процессов в организме.
Снижение массы тела, обусловленное ТПЭ, является сложной и многогранной проблемой. С одной стороны, непосредственное влияние оказывает экзокринная недостаточность, требующая серьезной корректировки диеты с учетом наличия сахарного диабета и подбора современной заместительной ферментной терапии. С другой стороны, определенный вклад вносит диарея, среди причин которой, помимо сложностей с подбором адекватной энзимной коррекции, можно отметить нарушения иннервации тонкой кишки, являющиеся следствием более широкой обработки ствола ВБА (с диссекцией левой его полуокружности).
Существенное влияние на функции и цитоархитектонику печени оказывают метаболические нарушения, провоцируя возникновение стеатоза и стеатогепатита. Описаны даже случаи гибели больных после ТПЭ от неалкогольного цирроза печени [12].
Иллюзии в отношении существенного продления жизни, изначально существовавшие у идеологов и сторонников ТПЭ, не получили клинического подтверждения в связи с тем, что одним из главных моментов, определяющих прогноз, является биологическая особенность опухоли, зависящая от потенциала раннего метастазирования. В большинстве наблюдений только хирургическое лечение не обеспечивает истинного радикализма, даже при операции в предельно переносимом объеме, поэтому принципиальное значение приобретает послеоперационная профилактическая химиотерапия с использованием последних достижений молекулярной биологии. При других описанных выше видах опухолевого поражения поджелудочной железы ТПЭ имеет явные преимущества по показателю продолжительности жизни и даже создает основу для выполнения двухэтапных вмешательств в случае необходимости.
Параметры качества жизни, определяемые с помощью стандартизированных опросников в отдаленном послеоперационном периоде, хотя и указывают на некоторое его снижение, все же не позволяют выявить значительных критических отклонений [6, 16].
Таким образом, тотальная панкреатэктомия является сложным хирургическим вмешательством, приводящим к тяжелым метаболическим изменениям в организме, однако в случае выполнения ее по показаниям дает возможность обеспечить приемлемый уровень послеоперационных осложнений, улучшить отдаленную выживаемость с удовлетворительным качеством жизни.