Триггер это что в массаже
Триггерная точка как причина мышечной боли
Продолжая тему миофасциального болевого синдрома, или просто боли в мышцах отмечу распространённую причину мышечной боли, это триггерная точка.
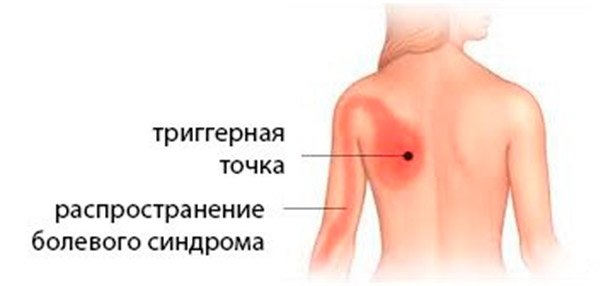
Триггерная точка – участок повышенной чувствительности в зоне локального мышечного уплотнения, участвует в мышечно-тонических и вегетативных реакциях.
Для триггера характерна резкая болезненность при нажатии, боль отдает в другие части тела. Если еще проще – это маленькая болезненная точка в мышце, как плотный шарик или тяж в мышечной ткани.
Виды триггерных точек
Как образуется триггерная точка
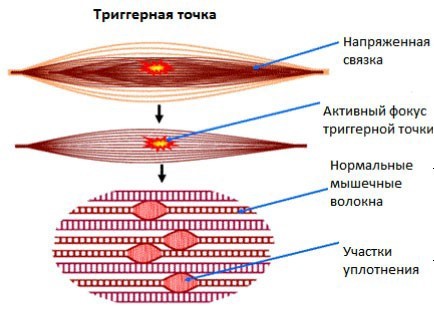
Откуда взялась, и что же там внутри? Триггерная точка это локальные участки мышечной контрактуры в миофибриллах (составная часть мышцы). В этом участке поддерживается постоянное напряжение, в следствии чего возникает локальный спазм сосудов, местное нарушение кровообращения и кислородного обмена.
Процесс порождает боль ишемического характера. Этот участок не расслабляется, там поддерживается постоянное напряжение и спазм. Если не понятно посмотрите на картинку.
Чем опасны триггеры
Триггерная точка кроме боли в мышце, дает отраженную боль в другие участки тела. Кроме этого триггер мешает полноценной работе мышце, в которой он находиться, иногда полностью выключая ее из работы.
Тренировать в спортзале такую мышцу нет никакого смысла, так как работу этой мышцы будет компенсировать другая мышца, что приведет к перегрузке и микротравмам мышцы или сустава.
Пример из фитнеса зала. Наивная девушка пытается «накачать» отвисшие ягодичные мышцы. Приседает со штангой, бегает прыгает и т.п. В итоге ягодицы как были отвисшие, так и остались. Добавились боль в пояснице, или коленях. Так как триггер в большой ягодичной мышце «выключает» из работы эту важную часть тела (важная не потому что это попа, а потому что это крупная постуральная мышца).
Во время упражнений в зале излишняя нагрузка ложится на другие мышечные группы (смотря чем будет компенсировать) перегружая мышцы и суставной аппарат этих мышц.
Маскировка триггерной точки
Боль в триггерных точках может быть похожа на боль при других заболеваниях, например. Триггер в области грудной клетки похож на сердечную боль. Триггер в области лопатки или плеча, дает боль похожую на травму плеча, и т.п. Если не обращать на это внимания можно пропустить до 50% боли с которой люди обращаются в медицинские учреждения.
Но не стоит впадать в крайности и сводить всю боль к триггерным точкам. Существуют стони опасных процессов, которые дают сильную боль. Так как спазм — ответная реакция на болевой раздражитель, то любое заболевание внутренних органов влияет на возникновение мышечного спазма в зоне проекции этого органа.
На пример. При язве желудка по механизму иннервации появятся триггерные точки в области грудного отдела позвоночника. Поэтому перед началом лечения, пройдите комплексное медицинское обследование.
Совсем просто про триггерные точки в мышцах
И так совсем простым языком – триггерная точка это:
Лечение триггерных точек
Приятная новость, триггерная точка имеет благоприятный прогноз и легко поддается лечению. За 3-4 процедуры вы почувствуете облегчение боли.
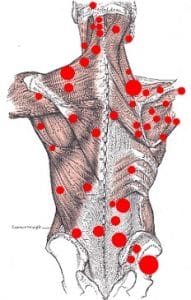
Триггерные точки мышц
Триггерными точками называют патологическую невоспалительную гиперраздражимость мышечной ткани.
Понятие триггерных точек (триггер с англ. – курок) было введено в 1949 г. доктором Дж. Тревелл. Однако широко изучать проблему стали лишь с 1983 года.
Триггеры могут ощущаться как небольшие круглые или продолговатые уплотнения, болеть постоянно (активные) или вызывать болезненность при надавливании (латентные).
Почему образуются триггеры в мышцах?
Причины образования триггерных точек разнообразны. Чаще всего проблема возникает по причине:
«Жертвой» патологии может стать любой человек, не зависимо от возрастной группы и образа жизни. Но синдром чаще диагностируют у мужчин среднего возраста и женщин.
Симптомы
Образование триггеров сопровождается неприятными симптомами. При их появлении необходимо обратиться к врачу для постановки точного диагноза. Проблемой занимается ортопед.
Чаще всего патология проявляется одним или несколькими симптомами.
Лечение
Лечение назначает врач после диагностики. В зависимости от состояния пациента, тяжести состояния и сопутствующих заболеваний, назначают введение препарата непосредственно в мышцу специальной иглой, прием медикаментов, компрессы, изометрическую гимнастику, массаж, продолжительный отдых.
В большинстве случаев для полного излечения достаточно курса специального массажа в комплексе с гимнастикой и согревающими компрессами. Массажист должен владеть техникой работы с триггерными точками.
Массаж триггерных точек помогает:
Противопоказаниями к такому массажу являются тяжелые заболевания: туберкулез и другие острые инфекционные болезни, онкология, острая сердечная недостаточность, болезни крови и вен, инсульты и инфаркты, гипертонический криз, диабет.
Профилактика
Профилактике образования триггерных точек стоит уделять внимание с раннего возраста. В школьные годы возникают первые предпосылки к появлению триггеров.
Продолжительные статичные нагрузки на неокрепшую костно-мышечную систему ребенка приводят к утомлению. Если ребенок не приучен к правильной осанке и учитель не следит за тем, как он держит спину, развивается сутулость, сколиоз, со временем – триггерные точки.
Активный досуг, физкультура, укрепление мышц спины, ежедневная растяжка помогают предотвратить образование триггерных точек. Во время работы следует делать перерывы каждые 40-45 минут, проводить легкую разминку. Отводить на сон не менее 7 часов взрослым и не менее 8,5 – подросткам, а также следить за качеством сна.
Триггерные точки на теле человека: причины возникновения, диагностика и лечение
Триггерные точки (триггерные зоны) представляют собой уплотнения небольшого размера, локализованные в мышечных тканях. При надавливании на триггерные точки одномоментно возникает острый болевой синдром. При хронических болях данная патология называется миофасциальным синдромом. Триггерные точки на теле человека не угрожают его здоровью, однако доставляют массу неприятностей и могут стать причиной значительного ухудшения качества жизни.
Лечение триггерных точек в Москве предлагает Юсуповская больница – ведущий медицинский многопрофильный центр, оснащенный новейшим оборудованием и обслуживаемый штатом высококвалифицированных врачей. Если вы ищете, где выполнить массаж триггерных точек в Москве – центр реабилитации Юсуповской больнице является лучшей клиникой, где делают массаж триггерных точек.
Причины возникновения триггерных точек
Наиболее частой причиной возникновения триггерных точек является мышечное перенапряжение, связанное со статическими нарушениями, заболеваниями опорно-двигательного аппарата, неврологическими заболеваниями, нарушением осанки и травмами.
Нарушение осанки и неправильные позы приводят к статическому перенапряжению одной мышцы. Перекос таза и укорочение одной нижней конечности также обязательно сопровождается чрезмерным перенапряжением одной из мышц. Следствием нарушений в тазовом поясе является возникновение триггерных зон в плечевом отделе. Перенапряжение мышц и последующее появление триггерных точек может быть вызвано и постоянной пульсацией от болевого органа при наличии воспалительного процесса в нем.
Кроме того, миофасциальный синдром может быть вызван следующими заболеваниями и состояниями:
Локализация
Триггерные точки – это своеобразный ответ организма человека на перенапряжение, воспалительные процессы, травмы, дисбаланс нагрузок на мышцы (сколиоз, неправильная осанка, резкие движения или длительное статическое положение).
Хронические боли возникают в мышцах и тканевых оболочках (фасциях) мышц сухожилий и суставов. В таком случае речь идет о миофасциальном синдроме (миофасциальные триггерные точки).
Триггерные зоны образуются в статической скелетной мускулатуре. Карта триггерных точек человека весьма обширна. В зависимости от локализации известны их следующие разновидности:
Классификация эффектов
Существует определенная классификация триггерных точек, согласно которой они подразделяются на три вида:
Симптомы и диагностика
Триггерная зона определяется врачом по наличию характерного уплотнения и болевой реакции при нажатии непосредственно под пальцем и в зоне отражения. Активизация триггерных зон может быть обусловлена заболеваниями внутренних органов (ишемией, язвой желудка), заболеваниями опорно-двигательного аппарата. Для исключения сопутствующих патологий назначается проведение рентгенологического исследования, ультразвуковой диагностики, лабораторных анализов крови и мочи.
Диагноз устанавливается в соответствии с результатами проведенного комплексного обследования и при наличии дополнительных симптомов:
Зачастую обнаружение триггерных точек затруднено ввиду сильной спазмированности или массивности некоторых мышц (бедер, ягодиц). В данных случаях специалисту необходимо пальпировать предполагаемую триггерную зону более интенсивно.
Лечение миофасциальных точек
Во избежание нарушения метаболических процессов и развития кислородного голодания в спазмированных мышцах, миофасциальный болевой синдром требует немедленной терапии.
Перед тем, как убрать триггерные точки, необходимо избавиться от причины, которая привела к их возникновению – устранить сопутствующее заболевание и снять мышечный спазм.
Мышечное напряжение можно снять следующими способами, которые применяются в центре реабилитации Юсуповской больницы:
Метод лечения триггерных точек в Юсуповской больнице подбирает опытный, компетентный специалист. Эффективность терапии зависит от тяжести симптомов и запущенности заболевания.
Блокада
Основным методом медикаментозного лечения миофасциального синдрома, оказывающим моментальный и длительный эффект, является блокада триггерных зон, суть которой заключается во введении шприцем в триггерную точку обезболивающего препарата (местного анестетика).
Временным расслабляющим действием обладают миорелаксанты, которые используются при острой боли. Для повышения эффективности данной терапии одновременно с миорелаксантами применяют противовоспалительные средства (НПВС).
Массаж
Эффект разглаживания триггерных точек в процессе массажа объясняется тем, что сначала продукты метаболизма и кровь отжимают от больного места, а затем, после расслабления, точку омывает новая порция свежей крови, что приводит к её разогреванию и постепенной деактивации.
После нащупывания и постепенного сжатия массажистом уплотнения пациент ощущает слабую боль (в триггерной точке и зоне иррадиации), которая постепенно стихает и полностью исчезает. Затем триггерную точку сжимают повторно, более интенсивно и удерживают от момента появления боли до её исчезновения. Процедура состоит из трех-четырех таких сеансов, после чего накладывают теплый компресс на триггерные точки. Как разминать подобные уплотнения – знает только квалифицированный массажист, обладающий специальными навыками. Поэтому заниматься самомассажем не рекомендуется, так как в таком случае массаж может оказаться неэффективным. Комментарии пациентов как лечить триггерные точки лишний раз подтверждают, что самолечение не приносит желаемого результата.
Профилактика
Триггерные точки не угрожают здоровью человека и поддаются лечению, однако для того, чтобы предотвратить их повторное появление, сопровождающееся значительным дискомфортом, следует придерживаться несложных правил безопасности:
Для того, чтобы иметь более подробное представление о триггерных точках, местах их локализации, причинах и методах лечения хронических болей, написано много книг, которые полезны как для врачей, так и для пациентов. Из них можно выделить следующие:
Лечение миофасциального синдрома требует обязательного привлечения квалифицированных специалистов. В центре реабилитации Юсуповской больницы для диагностики и лечения данной патологии используется мультидисциплинарный подход. Консультации проводят невролог, терапевт, реабилитолог, врач ЛФК, физиотерапевт, остеопат. Триггерные точки в Юсуповской больницы лечат с применением самых передовых методик, позволяющих избавиться от этого недуга в максимально короткие сроки. В нашей клинике ведет прием лучший специалист по триггерным точкам в Москве, разрабатывающий для каждого пациента индивидуальный комплекс упражнений с использованием декомпрессионных тренажеров, оказывающих воздействие на пораженные участки тела и способствующих разработке защемленных мышц.
Запись на прием к специалисту центра реабилитации проводится по телефону Юсуповской больницы либо онлайн на сайте. У наших координаторов можно узнать условия госпитализации в стационар и узнать стоимость медицинских услуг.
Біль у м’язах
Що таке хронічний м’язовий больовий синдром
Пусковий механізм больового м’язового синдрому
Пусковим механізмом больового м’язового синдрому є деформація працюючих м’язів, коли товста і сильніша її частина розтягує тонку і слабку. При цьому товста і сильніша частина м’язи спазмована, в ній порушений обмін речовин і кровопостачання, а друга частина перерозтягнута, кровопостачання в ній достатньо, але вона «втомлена». Подібна ситуація може виникнути не тільки в одному м’язі, але і в м’язах-антагоністів.
При виснаженні резервних можливостей серед м’язових волокон поступово формуються напружені пучки з підвищеною подразливістю –міофасціальні тригерні пункти (точки, зони), які при натиску відчуваються, як хворобливий щільний тяж.
Клінічні ознаки тригерних пунктів
При цьому біль відчувається не стільки в області критичної точки, але і у віддалені від неї, характерній для даної точки області. Відображена біль може спостерігатися в спокої і при русі. Активний тригер дуже чутливий, перешкоджає повному розтягуванню м’яза і трішки послаблює її силу. При спробі активного розтягування м’яза біль і в самому м’язі і в зоні відбитих болів різко посилюється. Тригерні точки можуть перебувати в латентному (прихованому) стані. У цих випадках виявляється болючість при пальпації місця розташування тригера, але у віддалених областях болів не виникає. Латентні тригерні точки зустрічаються набагато частіше, ніж активні. Так, при обстеженні 200 молодих людей латентні тригери виявлені у 54% дівчат і 45% юнаків. При цьому активні тригерні точки були визначені лише в 5% випадків. Латентні тригерні точки під впливом несприятливих впливів, таких як тривале перебування м’язів в спазмованому стані, переохолодження, підвищене фізичне навантаження, можуть переходити в активну фазу, тобто ставати активними тригерними точками. Якщо крім болю в м’язах з’являються болі в шийно-комірцевій зоні, грудній клітці, спині, попереку, кінцівках, а також відзначається підвищення температури, то потрібно звернутися до лікаря.
Причини виникнення болю в м’язах
Болі в м’язах «говорять» про перенапруження в них. Вони виникають на фоні стресу, травм, тривалої іммобілізації м’язів, деяких захворювань (остеохондроз хребта, аномалії розвитку: асиметрія тіла при різній довжині ніг, плоскостопість). Серед причин також малорухливий спосіб життя; м’язове напруження, пов’язане з сидячою роботою або неправильною позою при читанні та писанні, роботі за комп’ютером; через невміння розслабляти м’язи і давати їм необхідний відпочинок. Напруга може досягати такого ступеня, що виникає біль.
До групи ризику виникнення міоскелетного синдрому відносяться: особи, що зберігають вимушену незручну позу протягом робочого часу, що виконують однотипні рухи (наприклад, робота на конвеєрі), пацієнти, які страждають будь-якими порушеннями постави, в результаті чого відбувається тривале здавлювання м’язів. Тривале збереження однієї пози під час глибокого сну також може активізувати тригерні точки. Саме в цих випадках з’являються глибокі, погано локалізовані, розлиті болі в спині після ранкового підйому з ліжка.
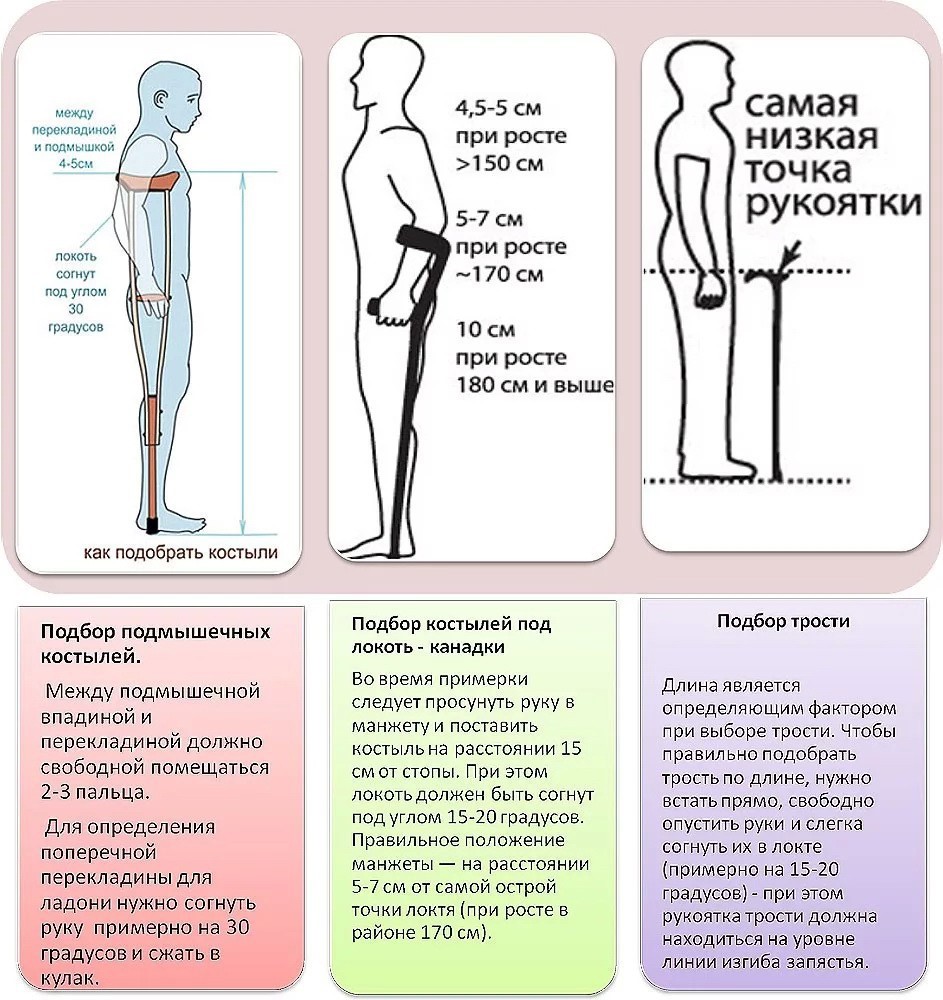
Тривала нерухомість кінцівки внаслідок переломів
Особливе значення має тривала нерухомість кінцівки внаслідок переломів. Дуже відповідально слід підходити до підбору милиць, оскільки неправильно підібрані за зростом милиці можуть викликати різні ураження м’язової, кісткової тканини і нервів (запалення плечового суглоба, травматичний плексит та ін.). Низькі милиці призводять до надмірної сутулості, користування однією милицею призводить до бічних викривлень хребта.
Здавлювання м’язів ременями сумки або лямками рюкзака, вузькими, тугими або важкими (наприклад, зимове пальто) частинами одягу, бандажами або корсетами може активізувати тригерні точки у відповідних м’язах.
Переохолодження м’язів, психічні чинники
Психічні фактори
Хвороби вісцеральних органів і суглобів
Як позбутися болю в м’язах?
При лікуванні больового м’язового синдрому необхідно: усунути причину виникнення болю, перервати больову імпульсацію з спазмованих м’язів, запобігти подальшому розвитку патологічного процесу, зменшити або зняти біль, запобігти виникненню м’язового спазму і максимально підвищити поріг чутливості больових рецепторів, поліпшити кровообіг, стимулювати тканинні обмінні процеси, підвищити функціональні можливості м’язів і рівень психоемоційного комфорту.
Для лікування міофасціального синдрому застосовуються лікувальні блокади, фізіотерапія, масаж, лікувальна фізкультура. Дуже ефективними методами лікування є постізометрична релаксація (метод мануальної терапії) і акупунктура. У деяких випадках необхідний прийом лікарських препаратів, що знімають спазм скелетної мускулатури. Важливим моментом лікування є виявлення і терапія захворювань, що сприяють розвитку міофасціального больового синдрому (остеохондроз хребта, артрози та ін.)
Профілактика
Треновані м’язи здатні витримувати великі навантаження, в порівнянні з нетренованими. Звертати увагу на спину потрібно не тільки тоді, коли вона вже почала боліти. Щоденні вправи, спрямовані на розробку м’язів всього тіла, віднімуть не більше 20 хвилин в день та дозволять наситити всі клітинки киснем, запустити в роботу безліч хімічних, органічних процесів в тканинах і підняти життєвий тонус на належний рівень.
Біль у м’язах спини, як і більшість захворювань, попередити набагато простіше ніж лікувати, тому вчіться мудрому відношенню до свого тіла і воно не залишить це без уваги. Аплікаційна терапія Ляпко є простим, безпечним засобом профілактики і лікування м’язового болю в домашніх умовах.
Аплікаційна терапія Ляпко
Аплікаційна терапія має виражену знеболювальну та спазмолітичну дію. Покращує кровообіг, лімфоток, мікроциркуляцію, зменшує набряк тканини. Активує тканинні механізми імунного захисту, підвищує в крові рівень власних опіатних пептидів і антістресорних гормонів, знижує рівень чутливості больових рецепторів, чинить позитивний психоемоційний вплив і, як результат, стимулює загальні адаптаційні механізми людини.
Тривала периферична імпульсація в спинномозкові центри викликає рефлекторні місцеві реакції в зоні програми аплікаторів Ляпко, які проявляються розширенням капілярів і активацією судинної ланки мікроциркуляції, поліпшенням артеріовенозного кровотоку, що супроводжується місцевим підвищенням температури і почервонінням шкіри, релаксацією м’язів, стимуляцією тканинного обміну, поліпшенням відновних процесів.
Важливо відзначити, що локальне (місцеве) поліпшення кровообігу при аплікаційній терапії відбувається без додаткового навантаження на серце, завдяки всмоктуючій дії капілярами крові з артеріальної мережі, за рахунок осмосу і негативному тиску в зоні посткапілярних венул. Це дуже важливо для всіх категорій хворих і, особливо, з ішемічною хворобою серця, недостатністю кровообігу 1-2 ступеня, людей похилого віку.
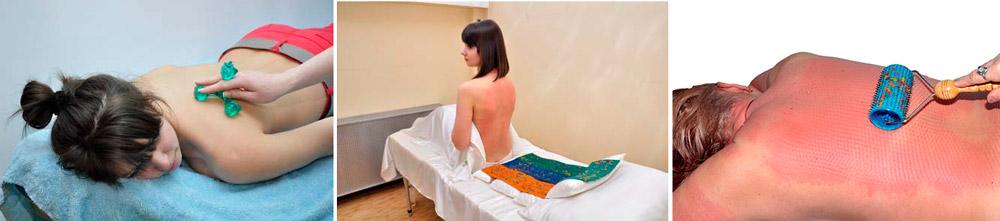
Застосовується масаж з використанням масажера «Фараон», час впливу 10-15 хвилин. Обкатка спини валиком великим до появи легкого почервоніння шкіри (5-10 хвилин, в залежності від реакції шкіри), або укладання на плоскі аплікатори великих розмірів на 30-40 хвилин.
Варіанти аплікаторів на шийно-комірцеву зону:
1. При напрузі в м’язах шийно-комірцевої зони (зона стресу), зручно застосовувати пристрій аплікаційний «Ромашка М».
Спільне застосування плоских пристроїв аплікаційних Ляпко, голчатих валиків і масажера «Фараон» взаємно потенціює (збільшує) їх лікувальну ефективність.
Рекомендовано носіння маленьких аплікаторів і аплікаційних поясів в місцях найбільших болів.
Після зняття аплікатора в місці його застосування протягом 10 хвилин всі пори відкриті, тому для поліпшення оздоровчого ефекту, для «підживлення» м’язів, зняття болю рекомендується прикласти на 15-30 хвилин теплий компрес: Бішофіт 30% (на 2 ст. Ложки води + 1 ст. ложка Бішофіту) +1 ампула віт В12 1.0 мл + 1 ампула анальгіну + 10 крапель дімексиду або компрес з 1,5% морською сіллю: на 100 мл води + 1,5 г солі. Курс лікування 7-9-12 процедур до зменшення больових відчуттів, лікування можна повторити через 2-4 тижні.
Миофасциальные болевые синдромы, локализованные в области спины
Рассмотрены подходы к диагностике миофасциальной боли, необходимые и дополнительные методы обследования, подходы к лечению миофасциальных болевых синдромов, включая медикаментозную терапию нестероидными противовоспалительными средствами и миорелаксантами,
Approaches to myofascial pain diagnostics were considered, as well as the necessary and additional methods of examining, approaches to the treatment of myofascial pain syndromes, including drug therapy with nonsteroid anti-inflammatory medications and myorelaxants, physiotherapy and therapeutic physical training.
Миофасциальные болевые синдромы, локализованные в области спины
На поликлиническом приеме пациенты с болью в спине составляют от 30% до 50% больных в зависимости от специализации врача. Этиология и механизмы формирования боли в спине крайне вариабельны. Можно выделить, как минимум, четыре наиболее значимых фактора, приводящих к боли:
У большинства пациентов болевой синдром обусловлен сочетанием нескольких факторов, являющихся источником первичной боли и/или поддерживающих персистирование боли. Мышечно-связочные нарушения практически облигатно сопровождают боль в спине, а иногда являются первопричиной боли. Они часто остаются нераспознанными, что связано с малой информированностью медицинских специалистов. Наиболее ярко патологию мышечно-связочного аппарата спины отражает болевой миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных уплотнений в пораженных мышцах. Приблизительно четверть всех унилатеральных болевых синдромов в области спины обусловлены исключительно МФС.
Как диагностировать миофасциальную боль? Диагностика миофасциальной боли базируется на анамнестических характеристиках боли и клиническом обследовании. Важно определить тип, интенсивность, длительность и локализацию боли, а также факторы, влияющие на интенсивность боли.
Какие факты следует уточнить анамнестически? Особое внимание следует обращать на факты возможной травматизации мышцы. При острых болях важно выяснить, какое движение привело к возникновению боли, и протестировать мышцы, участвующие в данном движении. При постепенном развитии боли важен осмотр хронически перетруждаемых мышц, подвергающихся микротравматизации.
Какое обследование должен провести клиницист? Клиническое обследование обязательно включает оценку пассивных и активных движений и тонуса мышц. Для МФС характерно асимметричное ограничение двигательного паттерна. Неотъемлемой частью диагностики МФС является пальпация мышц и идентификация триггерных точек (ТТ). При исследовании эффекторной мышцы в пределах спазмированных мышечных тяжей пальпируются чрезвычайно чувствительные «узелки», которые называются триггерными точками. Большинство исследователей признают пальпацию основным методом диагностики МФС, при достаточном владении данной техникой возможно идентифицировать от 85–90% ТТ. Наиболее легко обнаруживаются ТТ, локализованные поверхностно или в зоне локализованного спазма. Для более точной идентификации локализации и активности ТТ желательно предварительно расслабить спазмированные, болезненные мышцы. С этой целью может быть использована техника постизометрической релаксации или, при отсутствии специальных навыков, пассивная механическая релаксация. В зависимости от расположения и объема мышцы могут использоваться различные техники пальпации (прямое надавливание на ТТ пальцами, поверхностная пальпация, щипковая пальпация). Для поверхностно расположенных небольших мышц проводится мягкая пальпация кончиками пальцев. Легко доступные мышцы (например, кивательная мышца, верхняя порция трапециевидной мышцы, аддуктор бедра и другие) захватываются между большим и остальными пальцами, и мышечные волокна пропускаются между пальцами (щипковая пальпация). Наконец, глубокая пальпация применяется для глубоко расположенных мышц (ягодичная, грушевидная и другие). Необходимо подождать 2–5 сек после пальцевого давления на ТТ и оценить воспроизводимость отраженной боли. Эффективность метода возрастает при использовании топографических карт излюбленного расположения ТТ в мышцах. Ассоциативные дерматомную сенситизацию и трофическую отечность можно оценить, используя щипковый захват кожи.
Дополнительные методы исследования (электромиография, альгометрия, термография, ультразвуковые методики) играют вспомогательную роль в диагностике МФС, поскольку обладают низкой сенситивностью и специфичностью.
Как клинически оценить триггерную точку? Триггерная точка при пальпации ощущается как четко ограниченная область резкой болезненности. Размер ТТ в среднем варьирует между 2 и 10 мм. Обычно она выявляется вдоль какого-то одного тяжа как максимально болезненная точка. При пальпации активной ТТ наблюдается боль под пальцем исследователя и в привычной болевой зоне (зона отраженной боли). Интенсивность боли часто достигает такой степени, что боль приводит к реакции отторжения (симптом прыжка). Активные триггерные точки могут вызывать также неболевые феномены. Наиболее часто встречаются вегетативные симптомы: локальный спазм сосудов, локальный гипергидроз, пиломоторная активность. Парестезии могут быть эквивалентами болевых феноменов в отраженной зоне.
Общепринятым является выделение активных и латентных миофасциальных ТТ. При активной форме наблюдается постоянная боль, снижение мышечной эластичности и развитие отраженной боли в ответ на прямое давление на ТТ. Интенсивность боли и протяженность болевой зоны зависит, главным образом, от степени возбудимости ТТ. Латентная ТТ демонстрирует те же клинические характеристики, что и активные точки, но значительно менее выраженные. Кроме того, при латентной форме боль скорее индуцированная, чем постоянная. Индуцированная боль обычно локализована в области пораженной мышцы и в отраженной зоне. Некоторые исследователи полагают, что латентные ТТ могут быть связаны с генезом мышечного спазма. Потенциально они могут реорганизоваться в активное состояние.
Кроме того, ТТ могут быть классифицированы на первичные и вторичные. Первичными называются ТТ, которые образуются в результате острой или хронической перегрузки заинтересованной мышцы и чья активность не связана с деятельностью других мышц. Вторичные или сателлитные ТТ — результат механического стресса и/или нейрогенного воспаления благодаря деятельности первичных ТТ. При отсутствии поддерживающих факторов ТТ могут самопроизвольно исчезнуть, если мышца сохраняет состояние покоя в течение нескольких дней. Напротив, негативные факторы, а самое главное, сохранение воздействия первоначального патогенного фактора способствуют формированию вторичных триггеров и увеличению зоны болевого синдрома.
Таким образом, основными клиническими маркерами МФС, обобщающими клиническую картину, являются:
Какие факторы способствуют формированию МФС в области спины? В основе формирования МФС лежат как особенности мышечного аппарата, несущего постуральную нагрузку, так и специфические нагрузочные факторы. Собственно анатомические особенности мышц спины, а именно отсутствие длинных сухожилий при тесном взаимодействии между мышцами, параспинальными связками и фасциями, делают эти мышцы особенно уязвимыми для формирования МФС. Кроме того, мышцы спины и шеи относятся к числу наименее тренируемых, что ограничивает их функциональный резерв. Нагрузочные факторы несколько различаются на разных уровнях позвоночного столба.
1. Шейный уровень.
Миофасциальные болевые синдромы — наиболее распространенная причина болей в области шеи, плеча, головных болей. Именно этой причиной обусловлены боли в области шеи у 30–85% людей. Хроническое перенапряжение мышц шеи чаще всего является следствием:
Острое повреждение мышечно-связочного аппарата шеи чаще всего связано с травмой по типу ускорение/торможение (разгибательный механизм повреждения). В большинстве случаев хлыстовая травма возникает при транспортных авариях, но может произойти и в других случаях, например при дайвинге.
2. Поясничный уровень.
К перегрузке мышц туловища чаще всего приводит нестабильность двигательного сегмента. Снижение эластичности волокон диска и дегидратация его матрикса — причина самого частого функционального нарушения в двигательном сегменте — гипермобильности межпозвонкового диска. На ранней стадии это компенсируется сокращением мускулатуры туловища. Однако функциональный резерв мышцы ограничен и зависит от тренированности мускулатуры. Мышечная ткань может травмироваться при однократных или рекуррентных эпизодах биомеханической перегрузки. Современные условия труда подвергают мышцы спины дополнительной перегрузке, связанной с мышечным дисбалансом. Например, при сидячем образе жизни тело человека большую часть времени подвергается статистическим нагрузкам, в это время динамические мышцы постоянно ингибируются и постепенно становятся дряблыми, в то же время постуральные мышцы сокращаются и постепенно теряют эластичность. Хроническое нарушение мышечного баланса характерно для современной урбанизации. Также перенапряжению мышц могут способствовать различные нарушения осанки, например, сколиоз и другие скелетные асимметрии.
3. Тазовый уровень.
МФС, затрагивающие мышцы тазового дна, встречаются практически исключительно у женщин [1]. В первую очередь это связано с анатомией женского тела и со структурными изменениями, переживаемыми женским организмом в течение репродуктивной жизни. В период пубертата после становления менархе таз девочки расширяется, ягодичные мышцы увеличиваются в объеме, происходит ротация бедер внутрь, приводящая к латеральному смещению коленной чашечки. Постоянная внутренная ротация бедер может негативно влиять на тазовую диафрагму, что увеличивает риск развития спазма мышц тазового дна у женщины в будущем. Беременность или прибавка в весе увеличивают этот риск. В норме коленная чашечка выстоит за второй палец стопы, что обеспечивает сохранение устойчивого баланса при стоянии. У многих женщин из-за латеральной девиации надколенника уменьшается подвижность сустава, что приводит к уплощению свода стопы. Эти структурные изменения нижних конечностей приводят к нарушению физиологического поддержания баланса при стоянии и к избыточным нагрузкам на мышцы тазового дна.
Связки у женщин более растяжимы, чем у мужчин, что является необходимым условием для сохранения стабильности суставов и обеспечения процесса физиологических родов, но в то же время эта способность является предрасполагающим фактором в формировании дисфункции фасций и связок у женщин. Падение на ягодицы может привести к ограничению подвижности крестца и появлению тазовых болей из-за напряжения связочного аппарата мышц тазового дна.
У человека нижняя половина тела имеет большую массу, чем верхняя. Недостаточно развитая мускулатура и мышечная гипотония могут усугубить поясничный лордоз и усилить наклон таза вперед. Усиление поясничного лордоза также наблюдается в период беременности. Редукция эстрогенов в период менопаузы является основным фактором нарушения физиологических изгибов позвоночника в пожилом возрасте. Изменение естественных изгибов позвоночника создает дополнительную нагрузку на мышечный каркас, особенно на мышцы тазового дна.
Как диагностировать вторичную мышечная боль? Независимо от первичного источника боли и ее патогенетических характеристик мышцы туловища вовлекаются в патологический процесс, становясь вторичными источниками боли. Вторичная боль возникает в скелетной мускулатуре вне позвонково?двигательного сегмента за счет рефлекторного повышения мышечного тонуса. Физиологическая обоснованность напряжения мышц, которое следует за любой болью, заключается в иммобилизации пораженного участка тела, создании мышечного корсета. Однако сам мышечный спазм приводит к усилению стимуляции ноцицепторов мышцы. Увеличение потока ноцицептивной импульсации усиливает активность мотонейронов передних рогов и способствует усилению спазма мышцы. Формируется рефлекторное тоническое напряжение мышц.
Дополнительным фактором развития болезненного мышечного спазма является анталгическая поза. Перенос веса на одну ногу приводит к искривлению туловища и асимметричному положению таза с последующим развитием боли в крестцово?поясничных суставах и мышцах, обеспечивающих движения в этих суставах.
По характеру вторичные мышечные боли тупые, ноющие, тянущие. Интенсивность их может широко варьировать. С диагностической точки зрения важно, что боли провоцируются движениями, значительно усиливаются в положениях, при которых растягиваются мышцы, окружающие позвоночный столб. Боли также могут усиливаться при длительном сохранении одной и той же позы (вождение автомобиля, сон в неудобной позе, длительный перелет и т. д.). Симптомов выпадения не наблюдается. При поясничных мышечно-скелетных болях может наблюдаться псевдосиндром Ласега. Если при выполнении теста Ласега боль возникает только локально в пояснице, или бедре, или под коленом, или в голени — это связано с растяжением спазмированных мышц (паравертебральных или задних мышц бедра) («короткая» боль). При пальпации паравертебральные мышцы уплотнены, напряжены, болезненны. Вторичная мышечная боль может стать хронической и существовать сама по себе даже после устранения первоначальной причины.
Как лечить миофасциальную боль? Лечение МФС требует многоаспектных подходов. Стандартное лечение включает:
Основная кратковременная задача — разрушение триггерных точек, что приводит к редукции боли. Но воздействие на ТТ не должно проводиться изолированно. Долговременная цель — расслабить мышцы, восстановить баланс между постуральными и динамическими мышцами, нивелировать предрасполагающие факторы, что снижает риск рецидивирования болевого синдрома.
Согревание мышцы может помочь ее релаксировать, для этого могут использоваться аппликации «разогревающих» мазей, гелей, а также горячие влажные обертывания пораженной мышцы, влажные теплые компрессы. При наличии определенных навыков ТТ можно механически разрушить инъекцией анестетиков (новокаин, лидокаин), который укорачивает период боли, связанный с процедурой. Инъекции в ТТ могут дать превосходные результаты. Реже используется «сухая игла» без применения анестетика. В специализированных центрах используются упражнения на растяжение мышц и мягкие миорелаксирующие техники, например постизометрическая релаксация. Кроме того, может быть эффективен традиционный релаксирующий массаж.
Сроки терапии существенно снижаются при быстром и эффективном обезболивании пациента. Общепризнанным для МФС является обезболивание с помощью НПВП — Найз, Диклак, Бруфен СР, Мовалис и др. Назначение НПВП обязательно при любой степени выраженности болевого синдрома — от легкой (монотерапия НПВП) до выраженной (в сочетании с другими препаратами). Могут быть использованы аппликации на болевые участки гелей и мазей, содержащих НПВП или их лекарственные формы общего действия (таблетки, свечи, инъекционные формы). Практически стандартной стала комбинация НПВП и миорелаксантов при лечении МФС, позволяющая уменьшить сроки лечения. Кроме того, одновременное применение миорелаксантов и НПВП позволяет снизить дозу последних и, следовательно, избежать развития побочные эффектов терапии.
На фоне приема миорелаксантов облегчается проведение постизометрической релаксации мышц, массажа, лечебной физкультуры. Доказано, что использование миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных ТТ, т. е. улучшает отдаленный прогноз, снижая рецидивирование МФС. Рандомизированные контролируемые исследования демонстрируют преимущество этого класса препаратов над плацебо. Исследование, проведенное Кокрейновским обществом врачей с включением в анализ свыше тридцати контролируемых исследований, также подтвердило полезность применения бензодиазепиновых и антиспастических миорелаксантов [2]. Отечественные исследователи отдают предпочтение небензодиазепиновым центральным миорелаксантам. Обычно используют тизанидин, толперизон, баклофен. Эти препараты обладают меньшими побочными эффектами, чем бензодиазепины. Тизанидин (Сирдалуд) является ярким представителем центральных миорелаксантов. Препарат зарегистрирован для лечения болезненного мышечного спазма, вызванного мышечно-скелетными заболеваниями, и спастичности. Комбинация тизанидина с НПВП демонстрирует более выраженный эффект в отношении редукции боли по сравнению с монотерапией НПВП у пациентов с болями в спине [3, 4]. Кроме редукции боли тизанидин уменьшает потребность в НПВП и транквилизаторах у пациентов, тем самым снижая потенциальные побочные эффекты от лечения. В плацебо-контролируемых исследованиях показан собственно анальгетический эффект тизанидина, а также его влияние на мышечное напряжение и редукцию активных триггерных точек [5].
Терапевтическая тактика полностью зависит от выраженности болевого синдрома, его продолжительности и от количества мышц, пораженных МФС. При остром МФС Сирдалуд может использоваться в монотерапии. Рекомендованная суточная доза Cирдалуда составляет 6 мг в сутки в 2 или 3 приема. При тяжелых МФС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы. Добавление Cирдалуда в комплексную схему лечения позволяет уменьшить продолжительность приема НПВП и избежать приема транквилизаторов. Поскольку легкий седативный эффект Cирдалуда позволяет справиться с мягкой тревогой без назначения психотропной терапии.
Вспомогательное лечение (антидепрессанты, анксиолитики, гипнотики): нет качественных рандомизированных контролируемых исследований по применению этих агентов у пациентов с МФС. Но многочисленные исследования показывают эффективность этих препаратов для лечения хронической боли. Необходимо отметить, что хроническая боль часто ассоциирована с депрессией и эффективное лечение депрессии может существенно уменьшить боль. Наличие коморбидных синдромов требует обязательных направленных терапевтических усилий.
Необходимым компонентом лечения является физическая активность пациента. Необходимо рекомендовать больному возвращение к привычной дневной активности. Лечебная физкультура обладает позитивным эффектом. Избегание позного напряжения, ежедневные занятия лечебной физкультурой, владение аутогенной тренировкой с умением расслаблять мышцы — эффективная защита против мышечной боли. Необходимо побуждать пациента к позитивному изменению жизненного стиля (избегание антифизиологических поз, рациональное оборудование рабочего места, прекращение курения, контроль веса, занятия лечебной физкультурой, ежегодные курсы массажа, владение аутогенной тренировкой с умением релаксировать мышцы).
Литература
О. В. Воробьева, доктор медицинских наук, профессор
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва