У новорожденного отпал пупок и кровит что делать
Что делать, если кровит пупок у новорожденного
Внешний вид и скорость зарастания пупка у новорожденных – важный показатель здоровья ребенка и уровня внимания родителей. В норме ранка зарубцуется к концу первого месяца жизни грудничка, не доставит особых хлопот мамам и папам. А что делать, если у новорожденного пупок кровит и долго не заживает? Узнаете из нашей статьи.
Из этой статьи вы узнаете
Причины
Кровянистый пупок у детей сразу после рождения и еще около 2 недель считается нормой. К месяцу он затянется, обработка и дополнительный уход пупка не потребуются. Если же кровит пупок у новорожденного более 4 недель, нужно выяснить причину патологического состояния.
Ключевыми факторами кровянистого пупка могут быть:
Пупок выпячивается, становится больше при плаче, кашле. Требуется помощь хирурга.
Сравните, как выглядит здоровый пупок у двухнедельного ребенка и ранка с гранулемой:
Как понять, что есть инфицирование
Заметить инфицирование пупочка у грудничка мамочки могут по следующим признакам:
Бактериальное заболевание пупочной ранки называется омфалит.
Если его не вылечить вовремя, ребенка ждут серьезные последствия.
Что нужно делать
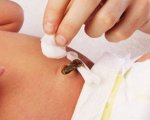
Пупочек у новорожденных – самое слабое место. До того, как произойдет отпадение «хвостика» в роддоме, акушеры обрабатывают рану перекисью водорода и зеленкой. Через 3–4 дня, к выписке домой, прищепку снимают, а родителям нужно продолжить врачебные манипуляции дома.
Если пупочек не кровит или мокнет совсем чуть-чуть, маме достаточно ежедневно 1–2 раза проводить следующие процедуры:
Если прищепка не хочет отваливаться долго, ранка кровоточит через месяц после выписки, алгоритм действий родителей таков:
Чего нельзя делать
Если пупочная рана сильно сочится, кровоточивость останавливается плохо, соблюдайте аккуратность и меры предосторожности в уходе за малышом. Категорически запрещено совершать следующие манипуляции:
Не мажьте кровоточащую гнойную рану мазями без назначений педиатра, это опасно для ребенка.
Купание
Банным процедурам в период заживления пупочной раны уделите особое внимание. Купайте новорожденного только в кипяченой воде без мыла и пены для ванн. В качестве лечебной и профилактической добавки для избавления от воспалений, шелушения на коже можно использовать травяные настои из ромашки, череды, чистотела, слабый раствор марганцовки.
Если кровит пупок у младенца несильно, изменять ежедневному распорядку дня не нужно. При обнаружении гноя, симптомов инфицирования в ранке купания нужно отменить и идти к доктору за помощью.
Важно! После ванны обязательно дождитесь, когда пупочная ранка обсохнет. Мокрую кожу антисептиками обрабатывать нельзя.
Чем опасно длительное кровотечение
Если из пупка новорожденного долго течет кровь, ранка подкравливает 3–4 недели после приезда из роддома, маме нужно забеспокоиться и обратиться к педиатру. У малыша с такими симптомами может быть бактериальная инфекция – омфалит. Без радикального лечения воспаление приводит к флегмоне и перитониту.
Когда стоит обратиться к врачу
Лечить пупок дома самостоятельно, если ранка мокнет совсем немного и не доставляет ребеночку боли, разрешается. В остальных случаях помощь врача должна быть срочной. Обращайтесь к доктору, если заметили следующие симптомы:
Педиатр осмотрит малыша и назначит медикаментозное лечение мазями с антибиотиком. Если ситуация тяжелая, потребуется госпитализация в стационар.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/krovit_pupok_u_novorojdennogo.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Уход за пупочной ранкой новорожденных

На вопросы отвечает врач-педиатр УЗ «15-я городская детская поликлиника» Трояновская Ирина Игоревна
В течение первой минуты жизни новорожденному на пуповину накладываются два стерильных зажима. Пуповина обрабатывается спиртом, после прекращения пульсации сосудов рассекается, и на остатке на расстоянии 0,2 см от пупочного кольца защелкивается пластиковая скоба.
Чуть позже медсестра обязательно покажет молодой маме, как правильно ухаживать за пуповиной. Эту процедуру придется проделывать до полного заживления ранки.
Однако вопросов у мам все равно остается немало. На самые популярные из них 103.by отвечает вместе с врачом-педиатром.

В роддоме этим обычно занимается постовая медсестра. Как правило, маленького человека выписывают домой на третьи сутки, а пуповина отпадает на пятые-седьмые, поэтому маме необходимо продолжать обработку самостоятельно. Практика и опыт врачей-педиатров показывают, что пуповину достаточно одни-два раза в день смазывать раствором зеленки до ее полного высыхания и отпадения. Кстати, в качестве антисептика зеленка используется только на постсоветском пространстве, во многих странах мира о ее существовании даже не догадываются.

Лучше заранее подготовить все необходимое, чтобы в самый ответственный момент не пришлось бежать в аптеку.
Под рукой должны быть:
· ватные тампоны;
· ватные палочки;
· раствор перекись водорода 3%;
· зеленка (можно заменить спиртовым раствором хлорофилипта или 5%-ным спиртовым раствором йода).

Приготовьте все необходимое, не забудьте помыть руки, освободите ранку от одежды.
Далее одной рукой раздвиньте кожу на ранке, второй обмакните ватную палочку в раствор перекиси водорода и аккуратно смажьте ранку. Если перекись шипит, значит, в пуповине еще есть остатки крови. Затем высушите ранку ватным тампоном, удалите корочки, если они есть, и смажьте зеленкой. Повторять процедуру стоит два-три раза в день.
Помните, что обрабатывать надо только ранку, потому старайтесь не затрагивать кожу вокруг нее.

Чаще всего ранка полностью заживает на 10–14 день жизни малыша. Из нее перестает сочиться сукровица, перекись при обработке больше не шипит, пупок по цвету не отличается от окружающей его кожи. В этот период участковый педиатр разрешит вам закончить обработку.

Однозначно можно! Ведь соблюдение мер личной гигиены важно для всех с самого рождения. Единственная рекомендация, о которой стоит помнить: до полного заживления пуповины купать новорожденного нужно только в кипяченой воде и сразу после купания обрабатывать ранку.

Практически все производители детской одежды стараются делать вещи из натуральных тканей. Но не поленитесь лишний раз обратить внимание на материал, из которого будут сшиты ползунки и распашонки вашего малыша. Синтетические ткани мешают поступлению свежего воздуха и хорошей вентиляции, что замедляет заживление.
Памперсы для новорожденных, как правило, адаптированы к заживлению ранки: они имеют либо заниженную талию, либо вырез для пупка.

Выкладывание на животик способствует хорошему физическому развитию грудничка, укреплению передней брюшной стенки, служит профилактикой колик. К тому же многим детям лежать на животике просто нравится. Поэтому начинайте выкладывать кроху как можно раньше, а именно сразу после отпадения пуповинного остатка.

Если пуповинный остаток на седьмые сутки остается влажным, мясистым и не отпадает, если из ранки после 14 дня еще сочится сукровица, если кожа вокруг ранки покраснела или изменила температуру или если вы чувствуете уплотнение в области пупка, незамедлительно сообщите об этом вашему участковому педиатру и ни в коем случае не занимайтесь самолечением!
Молодым мамам стоит помнить, что успех заживления пупочной ранки в первую очередь зависит именно от них и от того, насколько ответственно они будут подходить ко всем рекомендациям врачей к обработке.
Мокнущий пупок у новорожденного
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10
Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.
Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.
Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Если мокнущая рана возникает вследствие пупочного свища, родители жалуются на неприятно пахнущие выделения из околопупочной зоны. При сообщении с пузырным протоком из пупка тонкой струйкой или каплями выделяется моча, из-за чего кожа подвергается мацерации, становится красной и грубой на ощупь. При незаращении желточного протока подтекает тонкокишечное содержимое, в глубине раны виднеется участок ярко-красной слизистой оболочки.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
Уход за пупочной ранкой
До того как ребенок появляется на свет, он соединен с материнской плацентой через пуповину. После рождения плацента отделяется, пуповина перерезается: врачи оставляют только небольшой участок, не больше 2 см. На ее остатках защелкивают скобу-прищепку. Впоследствии она отпадет сама, а на ее месте у ребенка сформируется пупок, но в первые дни родителей нередко пугают вопросы, связанные с обработкой этой зоны. Хотя врачи обязаны рассказать молодым мамам об уходе за пупочной ранкой, многие продолжают теряться и ищут дополнительную информацию. Не переживайте: если делать все правильно, заживление пройдет в срок и без лишних проблем.
Сколько заживает пупок у новорожденного
В течение 7-14 дней пуповинный остаток становится тоньше, поверхность кожи в месте прикрепления пуповины эпителизируется и остаток отпадает самостоятельно.
Заживление можно разделить на несколько этапов:
Как правильно выбрать одежду для новорожденного
Тонкая и нежная кожа младенца уязвима. Это следует учитывать при выборе одежды:
Чтобы ранка заживала быстрее, она должна постоянно оставаться чистой и хорошо вентилироваться. Помните это при выборе одежды и при одевании ребенка.
Этапы ухода за пупочной ранкой
Первые 12–18 часов после рождения пуповинный отросток покрыт марлей, далее ее снимают и больше не надевают. Ранку сразу после отпадания советуют почаще держать на воздухе: подсыхая, она заживает быстрее.
Что нужно делать, чтобы пупочная ранка зажила быстрее?
При попадании каких-либо веществ остаток промывается водопроводной водой комнатной температуры с детским жидким мылом (или без) и просушивается чистой салфеткой из легко впитывающей ткани (марлевая может цепляться и оставлять нити).
Никаких специальных и антибактериальных средств не применяется!
Медицинское сообщество всё больше осознает значимость бактерий, обитающих рядом нами. Их влияние на наше здоровье очень велико. Поэтому при естественном течении физиологических процессов врачи стараются сводить к минимуму применение средств, уничтожающих микроорганизмы, в том числе и полезные для нас.
Аптечка для процедуры. В основном для обработки требуются только стандартные средства, которые есть в каждой домашней аптечке. К ним относятся ватные тампоны или диски, обязательно стерильные, хлоргексидин, а также ватные палочки, пипетка и пинцет. С его помощью захватывается тампон, которым обрабатывается пупок. Для стандартных процедур этого достаточно. Если же новорожденному понадобится какой-то особый препарат, его назначит врач, равно как и даст рекомендации по использованию.
Можно ли купать новорожденного до заживления ранки
До недавнего времени многие придерживались мнения, что до заживления пупка ребенку принимать ванну нельзя, даже при подмывании нужно следить, чтобы вода не попала в пупочную ранку. Однако сегодня установлено, что чистая вода не опасна для малыша – напротив, купание необходимо, чтобы очистить кожу от загрязнений, а отсутствие водных процедур до того времени, когда заживет пупок, вредно.
Кровотечения из пупочной ранки: причины
Если срок заживления уже прошел, но из пупка по-прежнему сочится кровь, или при обильном кровотечении следует немедленно обратиться к врачу. Это может свидетельствовать о патологии, которую понадобится срочно лечить. Причиной кровотечения может стать:
Возможные патологии
О том, что что-то не так, свидетельствует несколько признаков. Они могут означать проникновение в рану инфекции или повреждение сосудов:
В каждом из таких случаев нужно незамедлительно обратиться к врачу. Он осмотрит ребенка, вынесет диагноз и назначит соответствующее лечение.
Не занимайтесь самолечением. Выполняйте рекомендации, которые вам дали в роддоме, заботьтесь о ребенке и старайтесь ухаживать за его пупком так, чтобы он зажил без лишнего дискомфорта для малыша. Пусть ваш новорожденный будет здоровым и счастливым.
[1] Министерство здравоохранения Калининградской области. Рекомендации по уходу за новорожденным ребенком
[2] В.В. Юрьева «Уход за здоровым и больным ребенком»
[3] Валерия Фадеева «Главная российская книга мамы»
Кондиломы
Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Кондиломы – тревожный сигнал для беременных. ВПЧ в организме будущей матери не оказывает вредного действия на плод, но такая дама должна все время находиться под контролем лечащего врача.
К удалению наростов можно прибегнуть только на 28-й неделе беременности, не раньше.
Если образования обосновались на половых органах, то велика вероятность приобретения ВПЧ младенцем при прохождении через родовые пути. Если инфекцию не лечить, то у беременных увеличиваются неприятные моменты, связанные с молочницей.
Лучший вариант – тщательное обследование до наступления беременности на ВПЧ и при его обнаружении обязательное и полное лечение.