У новорожденного увеличена печень что это значит
Заболевание печени у новорожденных
По приблизительным подсчетам распространенность неонатального заболевания печени достигает 1 на 2 500 живорожденных детей. Ранее распознавание особенно важно у новорожденных и младенцев, поскольку задержка в диагностике может оказать негативное влияние на прогноз. К сожалению, своевременное распознавание тяжелого заболевания печени у пациента детского возраста остается серьезной проблемой.
Неонатальный холестаз (NCS) может быть хирургического или медицинского генеза. Наиболее важными причинами являются атрезия желчных протоков (составляющая примерно одну треть случаев), идиопатический неонатальный гепатит (NH), инфекции, такие как инфекции мочевыводящих путей/сепсис и врожденные инфекции, метаболические причины, такие как тирозинемия, галактоземия, дефицит альфа-1-антитрипсина, а также кисты холедоха, включая болезнь Кароли.
Конъюгированная гипербилирубинемия определяется с помощью прямого/конъюгированного билирубина в сыворотке более 1, 0 мг/дл для общего билирубина в сыворотке (TSB) и до 5 мг/дл и более 20% TSB, когда TSB> 5 мг / дл. В рекомендациях Североамериканского и Европейского обществ детской гастроэнтерологии, гепатологии и питания для оценки холестатической желтухи у младенцев указывается, что у любого новорожденного с желтухой в возрасте старше 14 дней минимальная оценка включает:
Неонатальный холестаз, если он сохраняется и не лечится, неизменно приводит к необратимому повреждению печени и хроническому заболеванию выделительной системы. Пациентов следует направлять в центр специализированной помощи и своевременно обследовать.
Неонатальный гепатит.
Нехирургические причины NCS включают идиопатический неонатальный гепатит (INH). INH фактически является диагнозом исключения, после того, как исследование метаболических и инфекционных причин оказывается отрицательным. Неонатальный гепатит также может быть связан с основной инфекцией, особенно с врожденными инфекциями, такими как цитомегаловирус (ЦМВ), токсоплазмоз, краснуха, сифилис и вирус герпеса.
Синдром Алажиля.
Кисты холедоха.
Повреждение головного мозга, вызванное билирубином
Циркуляция высоких уровней неконъюгированного билирубина может привести к серьезному повреждению головного мозга с постоянной инвалидностью и даже к смерти. Тринадцать процентов случаев неонатальной гипербилирубинемии подвержены риску развития ядерной желтухи, однако с улучшением перинатального ухода заболеваемость снижается. Недоношенные более восприимчивы к поражению билирубином.
Повреждение головного мозга, вызванное билирубином, преимущественно бывает двух форм:
— Острая или хроническая билирубиновая энцефалопатия.
— Хроническая билирубиновая энцефалопатия.
Патогенез поражения головного мозга билирубином сложен. Это свободный, несвязанный циркулирующий билирубин, не связанный с альбумином, который может выходить во внесосудистые пространства мозга и вызывать нейротоксичность. Однако определенные пороговые уровни не установлены, а фактическая нейротоксичность будет зависеть от нескольких факторов, таких как продолжительность воздействия несвязанного билирубина на ткани мозга, предрасположенность к развитию мозга, окисление билирубина в ЦНС, гестационный возраст и масса тела при рождении. Поскольку лабораторные методы измерения фактического несвязанного билирубина недоступны, для диагностики используются суррогатные маркеры, такие как общий уровень билирубина в сыворотке и отношение общего билирубина в сыворотке к альбумину сыворотки.
Болезни печени и желчного пузыря у ребенка: что важно знать маме (2021-02-10 15:56:25)
Болезни печени и желчного пузыря у ребенка: что важно знать маме
Печень и желчевыводящая система играют важную роль в пищеварительном процессе и тесно связаны друг с другом. Неполадки в работе одного из этих органов могут сказаться на состоянии «соседа». Главное здесь — вовремя показать ребенка доктору, чтобы он назначил необходимое лечение.
Печень — своеобразная лаборатория, которая фильтрует и очищает кровь, накапливает в виде гликогена глюкозу — источник энергии — и вырабатывает желчь, которая нужна для переваривания и усвоения жиров.
Как видим, печень, желчный пузырь и желчные пути тесно связаны между собой. Заболевание одного органа влечет за собой изменения в другом: у детей в 95% случаев сбои в работе печени возникают из-за застоя желчи в желчном пузыре. Чем раньше распознаются такие нарушения, тем меньше риск негативных последствий болезни.
Нарушение движения
Речь идет о самом, пожалуй, распространенном недуге желчного пузыря — дискинезии желчевыводящих путей, то есть нарушении согласованных сокращений желчного пузыря и сфинктеров — мышц, которые обеспечивают прохождение желчи из желчного пузыря в двенадцатиперстную кишку.
В норме желчь синтезируется печенью, откуда попадает в желчный пузырь. Там она «ждет», когда съеденная пища из желудка попадет в двенадцатиперстную кишку. Как только это происходит, желчный пузырь, сокращаясь, выделяет в просвет кишки порцию желчи, которая способствует расщеплению жиров на жирные кислоты. Эти кислоты «понятны» организму и могут быть усвоены. Если эта двигательная функция желчного пузыря и желчных протоков нарушена, но органических поражений нет, говорят о дискинезии желчных путей.
Причин у этого недуга множество. Среди них — кишечные инфекции, аллергия, нарушения режима питания, заболевания желудка и двенадцатиперстной кишки, аномалии развития желчного пузыря и желчных протоков.
Существуют две формы дискинезии: гипотоническая и гипертоническая. Первая у детей чаще всего дает о себе знать подташниванием, ощущением тяжести в подложечной области, ноющей, тупой, практически постоянной неинтенсивной болью в правом подреберье. Иногда боль отдает в правое плечо, лопатку. Проявляются такие симптомы после погрешностей в диете, физической нагрузки или эмоционального стресса. Боль обычно непродолжительная, легко снимается спазмолитическими средствами.
Во время приступа малыш становится беспокойным, его тошнит, могут появиться рвота, учащенное сердцебиение и головная боль, язык нередко обложен серо-желтым налетом. Ребенок жалуется на ощущение горечи во рту. Между приступами кроха чувствует себя хорошо, хотя время от времени, выпив газированных напитков или отведав чего-нибудь холодненького, жалуется на непродолжительные спазмы в животе и нередко — около пупка.
При дисфункции по гипертоническому типу желчный пузырь из-за чрезмерной активности сфинктеров слишком быстро опорожняется. Главный симптом — внезапно возникающая боль в правом подреберье. Часто она возникает в ответ на физическую активность: бег, поднятие тяжестей.
Диагностические процедуры
Точный диагноз может поставить только врач-гастроэнтеролог. Он назначит анализы кала на перевариваемость и мочи на диастазу, чтобы посмотреть, насколько раздражена поджелудочная железа. Делается также УЗИ желчного пузыря, чтобы определить его форму, размеры, выявить деформации и камни в желчном пузыре и желчных протоках. Исследование проводится утром натощак, затем ребенку предлагают съесть провокационный завтрак, например стакан жирной сметаны. Через 45 минут снова проводят исследование, в ходе которого оценивают, как сократился желчный пузырь.
Дуоденальное зондирование позволяет изучить 5 фракций (фаз) желчевыведения. Так как желчь исследуют через 5-минутные интервалы, это позволяет оценить тонус и моторику различных отделов желчевыделительной системы и мышц желчного протока и желчного пузыря.
Чтобы избавиться от приступов, иногда бывает достаточно соблюдать диету. Из рациона исключаются жирные сорта мяса и рыбы, жареное, копченое, соленое, маринады, консервы, изделия из сдобного и слоеного теста. Принимать пищу следует понемногу 4–5 раз в день в одно и то же время. Лекарства, которые назначает только врач, помогают снять боль и улучшить отток желчи.
Откуда взялись камни?
Если в желчном пузыре или желчных протоках образовались камни, говорят о желчнокаменной болезни. Ее развитию способствуют заболевания желудочно-кишечного тракта. А в 75–95% случаев оказывается, что с подобными проблемами сталкиваются родители малыша или его братья-сестры. Спровоцировать недуг может неправильное питание, когда в рационе ребенка преобладают углеводы и жиры, а фруктов и овощей, богатых пищевыми волокнами и микроэлементами, недостаточно. Свою лепту вносят и аномалии развития желчевыводящей системы.
До 7 лет желчнокаменная болезнь (ЖКБ) чаще «посещает» мальчиков, в 7–9 лет соотношение между мальчиками и девочками выравнивается, к 10–12 годам этот недуг в 2 раза чаще определяется у девочек. В подростковом возрасте преобладание девочек становится явным и приближается к показателям у взрослых: 3 девочки с ЖКБ на 1 мальчика с тем же диагнозом.
Примерно половина детей о камнях в желчном пузыре даже не подозревает. Если их обнаруживают, то случайно. Остальные «носители» камней жалуется на острые или тупые боли в животе или в области пупка, затрудненное и болезненное пищеварение, тяжесть в области желудка, чувство горечи во рту, отрыжку воздухом. Родителям также следует обратить внимание на такие симптомы, как метеоризм, неустойчивый стул. Во время или сразу после еды у малыша могут возникать позывы на дефекацию. При этом аппетит у ребенка не меняется.
УЗИ желчного пузыря, которое назначает гастроэнтеролог, позволяет определить 90–95% камней, их количество, локализацию, подвижность и размеры, выявить особенности формы и положения желчного пузыря. Но с помощью этого исследования трудно обнаружить камни в желчных протоках внутри печени, поэтому ребенку могут назначить магнитно-резонансную холангиопанкреатографию — безопасный и высокоэффективный метод диагностики, который дает возможность «увидеть» внутрипеченочные камни.
При заболеваниях печени и желчного пузыря препараты должен назначать только врач. Ни в коем случае нельзя самостоятельно лечить ребенка гомеопатическими средствами или биологически активными добавками. Это может ухудшить течение болезни и привести к серьезным осложнениям.
Для избавления от камней в желчном пузыре доктор может порекомендовать препараты, способствующие их растворению. Принимать лекарства надо долгое время, родителям следует набраться терпения и строго следовать указаниям врача. Только тогда возможен успех.
Детям до 12 лет могут порекомендовать и оперативное лечение — холецистэктомию (удаление желчного пузыря). Операция проводится лапароскопическим способом.
Клиническая трактовка результатов ультразвуковых исследований печени
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Общие положения
Особенности локации (автор выражает благодарность компании Medison за предоставленную аппаратуру. Рис. 2-4 также предоставлены этой компанией). Начиная рабочий день, проверьте состояние аппаратуры. Убедитесь, что набор датчиков позволяет вам выполнить все исследования. Добейтесь, чтобы в направлении были приведены показания к проведению исследования, сформулированы цель и задачи, представлены основные клинические, лабораторные и инструментальные результаты. В беседе с родителями и ребенком (если он может формулировать свои проблемы) уточните все неясные моменты. Посмотрите на пациента как врач, а не как исполнитель при аппарате. Критически оцените прежние данные, сформулируйте свои показания. Имейте четкий план работы: период, в течение которого ребенок спокоен и позволяет выполнять процедуры, недолог.
Для УЗИ печени, селезенки, верхней части живота наиболее приемлем конвексный датчик. Угол обзора при этом большой, а деформация ближнего поля минимальная. Линейный датчик применим для визуализации мелких структур. Допплерография необходима при подозрении на сосудистые аномалии, гемангиомы.
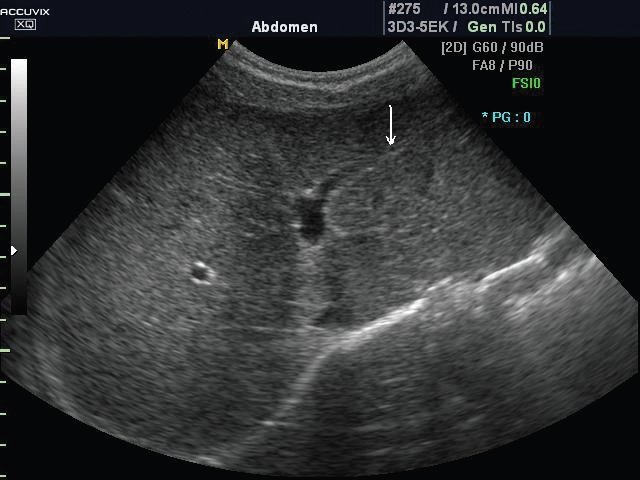
а) Эхограмма печени 12-летнего подростка в обычном режиме. Обратите внимание, что даже в 12-летнем возрасте круглая связка печени (стрелка), отходящая от левой части воротной вены, имеет каналикулярный вид (просвет внутри).
Гепатомегалия у новорожденных: причины и лечение увеличенной печени
В грудном возрасте УЗИ внутренних органов рекомендуется врачом только недоношенным детям, при подозрениях на заболевания врожденного характера, либо при затянувшейся желтухе, когда она не проходит в течение 2-х недель.
Если увеличена печень у новорожденного, то помимо УЗИ назначаются другие диагностические мероприятия, чтобы установить точное заболевание, прописать лечение. Гепатомегалия у ребенка может быть связана с травмами во время родов, эндокринными болезнями у мамы.
Причины гепатомегалии у новорожденных детей, клинические проявления печеночных заболеваний, методы диагностики и расшифровка результатов УЗИ – рассмотрим далее.
Гепатомегалия у новорожденных

Если у грудничка увеличена печень, нужно отличать норму от патологии. Дело в том, что гепатомегалии у новорожденных обусловлена физиологией, и железа выходит за край нижнего ребра на 20-40 миллиметров, и только к 6-7-летнему возрасту принимает нормальные размеры, то есть заходит за реберную дугу.
Заподозрить патологию врач может во время физикального осмотра и последующей пальпации проекции железы. Подтверждается увеличение с помощью УЗИ либо КТ.
При обследовании маленького ребенка следует учитывать, что орган может быть разных морфотипов – быть вытянутым в длину либо толщину, иметь добавочную долю (называют долей Ридера). Достаточно распространена аномалия у детей – «добавочная печень». Это когда рядом с основной железой локализуются различных форм и размеров маленькие дольки – паренхиматозные новообразования.
Норма у новорожденных детей обусловлена размерами тела. Так, при 50-59 см правая доля 6,1, левая до 3,6. Если ребенок 60-69 см, то правая до 6,4 см, а левая до 3,7 см; если 70-80 см, то правая до 7,1 см, а левая до 4,1 см.
При этом следует учитывать гестационный возраст ребенка (на какой недели беременности он появился на свет), характер родов (легкие или с осложнениями) и их продолжительность, наличие патологий хронического течения у матери, вес малыша.
Этиология увеличения печени

Из-за повышенной нагрузки орган имеет большие размеры, занимает существенную часть брюшной полости, и это вариант нормы. По мере роста ребенка железа становится нормального размера (сравнивают по отношению к площади тела), располагается справа.
Причины гепатомегалии у новорожденных детей:
Если УЗИ новорожденного показывает увеличение железы, то требуется исключить портальную гипертензию. Чаще всего первоисточником роста давления в вене является аномальная структура либо тромбоз вен.
Вирусное поражение
Ребенок может родиться с гепатитом B или C. Заражение происходит вертикальным способом – от матери к ребенку. Вирусные возбудители характеризуются высокой тропностью к печеночным тканям, внедряются в гепатоциты, что приводит к их разрушению.
Заболевание печени у новорожденных и младенцев
Причиной пожелтения кожного покрова может стать перекорм, если у мамы жирное молоко. Обычно к 2-м неделям симптом нивелируется самостоятельно. Если же этого не происходит, необходимо искать причину патологического состояния.
У новорожденного увеличение печени может быть следствием острых инфекционных процессов – краснухи, орнитоза, мононуклеоза, паразитарных кист, опухолевых новообразований.
Патологические состояния и болезни, приводящие к гепатомегалии:
Редко, но у маленьких детей диагностируют билиарную атрезию – это непроходимость желчевыводящих каналов. Патология практически не поддается медикаментозному лечению, единственный способ спасти ребенка – трансплантация печени.
Клинические проявления

Так, у ребенка изменяется цвет кожного покрова, слизистых оболочек и белков глаз – становится желтоватого окраса. Формируются капиллярные звездочки – преимущественно в области брюшной полости.
Новорожденный малыш может плохо кушать, набирать вес, плакать и капризничать, поскольку при увеличении печени возможен болевой синдром.
При такой симптоматике требуется комплексное обследование, чтобы установить первоисточник проблемы.
К какому доктору обращаться?
При возникновении характерной симптоматики нужно обратиться к доктору. Своевременная диагностика увеличивает шансы на благоприятный прогноз, предупреждает негативные последствия. Рекомендуется сначала идти к педиатру. На основании симптомов врач назначит дальнейшее обследование.
Первичная диагностика включает в себя физикальный осмотр кожного покрова, слизистых оболочек, склер глаз. Доктор прощупает живот, проведет пальпацию в области печени. После медик определит необходимость консультации узких специалистов – гепатолога, гастроэнтеролога, инфекциониста.
Способы диагностики

Дифференциальная диагностика начинается с исключения вирусного патогенеза. Делают лабораторные анализы, определяет АЛТ – возрастает показатель на фоне гепатита вирусной природы. Достоверный метод диагностики ПЦР. Детям пункционная биопсия с целью гистологического исследования тканей печени проводится в крайних случаях.
Чтобы исключить аутоиммунные нарушения в организме, выявляют концентрацию циркулирующих аутоантител. Аутоиммунные расстройства подозревают, если помимо печеночной симптоматики наблюдается лихорадочное состояние, нарушения функциональности почек.
С помощью УЗИ, КТ и МРТ определяют расположение и размеры внутренних органов, визуализируют полученную информацию. Чтобы исключить опухолевое новообразование в печени ребенка осуществляется МСКТ внутренних органов.
Расшифровка результатов УЗИ
Достоверно выявить, на сколько сантиметров у новорожденного малыша увеличена печень, можно с помощью УЗИ и КТ. Чаще всего используют первый вариант, поскольку КТ без седации (погружение в состояние, похожее на дремоту) грудничку сделать не получится – он не сможет лежать спокойно.
Ультразвуковые признаки увеличения печени у ребенка:
В зависимости от конкретного заболевания у новорожденного ребенка возможно выявление таких дополнительных признаков:
На основании результатов диагностики определяют первоисточник. Лечение обусловлено конкретной причиной увеличения печени.
Лечение грудничков

Интоксикация требует экстренного очищения крови от опасных соединений. При врожденных пороках сердца либо аномальном строении желчевыводящих путей лечение проводится хирургическим способом.
Терапия включает в себя препараты из разных фармакологических групп. Грудничку могут прописать противовирусные медикаменты, антибиотики, гепатопротекторы, ферментные средства.
Диета для мам
Поскольку новорожденный ребенок кушает мамино молоко, рекомендуется диетическое питание для женщины – требуется внести ограничения в рацион. Надо исключить жирную, острую, соленую, консервированную еду, газировку, сладости.
Особенно важно соблюдать диету при врожденных нарушениях обмена (на фоне мукополисахаридоза, амилоидоза, гликогеноза), из меню полностью исключают продукты:
Успех терапии гепатомегалии обусловлен своевременностью обращения к доктору – многие заболевания на ранней стадии хорошо поддаются лечению. Родители должны строго следовать всем рекомендациям врача, давать ребенку назначенные препараты, при малейшем ухудшении состояния либо появлении симптомов обращаться к лечащему врачу.
Жировая болезнь печени у детей.
Недавно мы обсуждали проблему ожирения с точки зрения контроля аппетита, гормонов и диспептических жалоб.
Из этого обсуждения могло возникнуть ошибочное представление, что при отсутствии диспептических жалоб — болей в животе, тошноты, изжоги и так далее, у гастроэнтеролога детям с лишней массой тела делать нечего.
Конечно, это не так…
Главная гастроэнтерологическая проблема у таких детей — состояние, при котором капельки жира накапливаются в клетках печени. Врачи называют его “неалкогольная жировая болезнь печени” или “стеатогепатоз” (от греческого stear – жир). Изначально термин статогепатоз использовали при алкогольном поражении печени, но позднее выделили в классификацию и другую, более актуальную в наше время форму.
Сегодня поговорим об этой проблеме подробнее…
О возможности неалкогольной жировой болезни печени у детей впервые заговорили врачи еще в 1983 году.
Благодаря росту частоты ожирения у детей это заболевание в некоторых странах стало самым частым хроническим заболеванием печени.
Неалкогольная жировая болезнь печени — целый спектр состояний от начальных стадий накопления капелек жира в клетках печени через гепатит вплоть до формирования фиброза печени и его осложнений.
Эпидемиология до конца не известная, ученые только пытаются систематизировать данных из разных детских популяций с учетом расы, особенностей питания и так далее.
В каком возрасте у ребенка возникает жировая болезнь печени?
Может возникнуть очень рано.
По данным МРТ первые признаки находили у новорожденных детей от мам с ожирением и диабетом.
До совершеннолетия ребенок может пройти все фазы заболевания от начальных до тяжелых.
В одной из работ, где 66 детей жировой болезнью печени наблюдали целых 20 лет, выяснили, что у них в 14 раз был выше риск тяжелых заболеваний печени и даже смерти.
Описаны даже единичные случаи гепатоцеллюлярной карциномы печени у детей.
У взрослых — это одно из самых опасных последствий жировой болезни печени.
С чем часто сочетается жировая болезнь печени?
Почему такое внимание к проблеме?
Как у взрослых, так и у детей частота этого заболевания неуклонно растет вместе с ростом частоты ожирения.
Ожирение — главный предрасполагающий фактор.
Врачи оценивают ожирение по специальным таблицам, ориентируясь прежде всего на индекс массы тела. Индекс рассчитывают по формуле: вес в кг/рост в см в квадрате
Для родителей есть удобный онлайн-калькулятор индекса массы тела.
Только не забудьте в правом верхнем углу выбрать метрические единицы измерения.
Если индекс попадает в пределах желтой полоски от 85 до 95 перцентиля, то у ребенка есть избыточная масса тела
Красная полоска — ожирение
Чем опасна неалкогольная жировая болезнь печени?
Накопление капель жира в клетках печени может вызвать воспаление (стеатогепатит), а затем фиброз (рубцевание) печени.
Первый важный факт: У детей все может произойти очень быстро — буквально в первые десять лет жизни иногда происходит прогрессирование до фиброза, который является необратимым.
Второй важный факт: Чем раньше возникла жировая болезнь печени у ребенка, тем выше шанс жизнеугрожающих осложнений уже во взрослом состоянии.
Именно поэтому максимально важен скрининг жировой болезни печени у детей с ожирением и излишней массой тела для детских врачей — гастроэнтеролога, эндокринолога и, конечно, педиатра.
В качестве доказательства серьезности проблемы приведу результаты одного из последних больших исследований из Калифорнии.
Результаты были опубликованы осенью 2020 года.
Авторы проанализировали данные большого количества детей в возрасте от 5 до 17 лет с 2009 по 2018 года.
Частота выставленного диагноза жировой болезни печени за эти годы увеличилась от 36 до 58 на 100 000.
Правда, авторы упомянули, что только 54% детей с ожирением и 24% детей с избыточной массой тела были направлены на дополнительное обследование.
Так что реальная частота жировой болезни печени скорее всего еще выше.
Исследование 2017-2018 гг, проведенное в г.Москве в рамках программы COSI, включившее 2166 детей 7-летнего возраста, выявило наличие избыточной массы тела у 27% мальчиков и 22% девочек, а ожирение ― у 10% и 6% детей соответственно.
Принимая во внимание возраст обследуемых, можно утверждать, что общемировые тренды наблюдаются и в нашей стране ― от проблемы ожирения как чаще подросткового состояния мы пришли к проблеме избыточной массу тела у детей дошкольного и младшего школьного возраста.
В 2017 году стали доступны рекомендации Северо-американского общества детской гастроэнтерологии, гепатологии и нутрициологии North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition (NASPGHAN).
Чуть позже вышли рекомендации Американской ассоциации по изучению болезней печени American Association for the Study of Liver Diseases (AASLD).
Последние были преимущественно нацелены на взрослых пациентов, но там была и педиатрическая часть.
Почему эти рекомендации так важны?
Именно врачи США раньше всех столкнулись с проблемой массового детского ожирения и накопили большой опыт.
Сегодня мы сравним рекомендации этих уважаемых сообществ экспертов.
Как проводить скрининг жировой болезни печени?
Мы знаем, что жировая болезнь печени обычно протекает без симптомов до тяжелых стадий.
Именно поэтому логичным кажется проведение скрининга — попытка вовремя установить диагноз жировой болезни печени и предпринять меры, пока не возник фиброз.
Скрининг проводится определением уровня фермента аланинаминотрансферазы (АЛТ).
Но не все так однозначно…
AASLD считает, что имеющихся научных данных недостаточно, чтобы рекомендоваться скрининг.
Это связано с тем, что у некоторых детей даже при выраженном фиброзе печени уровень АЛТ может быть в норме.
NASPGHAN все-таки рекомендует проведение скрининга детям с возраста 9-11 лет с ожирением и избыточной массой тела
Детям с какими особенностями особенно важно проводить скрининг?
УЗИ печени не рекомендуется для скрининга в связи с малой чувствительностью.
Как поставить диагноз?
В обеих рекомендации однозначно рекомендуется не забывать и о других заболевания печени, которые могут вызвать повышение АЛТ или стеатоз печени:
В рекомендациях AASLD подчеркивается, что при очень раннем развитии жировой болезни или при обнаружении ее признаков у детей без лишней массы надо обязательно исключать:
В некоторых случаях необходимо проводить биопсию — взять небольшой кусочек печени и посмотреть под микроскопом.
Биопсия печени — это золотой стандарт диагностики жировой болезни печени, но технически непростая процедура, которая имеет пусть небольшой, но риск осложнений.
Всем детям подряд ее делать не стоит…
Кому показана биопсия печени?
Мнение AASLD:
Мнение NASPGHAN:
Высокий риск стеатогепатита:
Факторы риска прогрессирования:
Можно ли использовать неинвазивные тесты для определения стадии поражения печени?
Неинвазивные методы оценки фиброза основаны на двух подходах:
Эти методы очень активно изучаются у взрослых пациентов, но у детей оба гайдлайна их не рекомендуют.
Обоснование одно и то же — мало данных, нужны дополнительные исследования.
Как лечить жировую болезнь печени?
Оба гайдлайна подчеркивают:
Начинать лечение надо с изменения образа жизни — коррекции питания и уровня физической активности
При этом мы понимаем, что исследований по эффективности этого подхода у детей очень мало, приходится ориентироваться на результаты исследований у взрослых.
NASPGHAN прямо рекомендует избегать сахаросодержащих напитков. Именно за высокое содержание сахара врачи не любят Пепси и Колу.
Также NASPGHAN настаивает на повышение уровня физической активности до умеренного и высокого, ограничение максимально двумя часами времени, проводимого ребенком у экранов телевизора, смартфона или планшета
Как оценивается физическая активность?
Физическая активность умеренной интенсивности – физическая активность, сопровождающаяся учащением пульса, ощущением тепла и небольшой одышкой.
Физическая активность высокой интенсивности – физическая активность, сопровождающаяся усилением потоотделения и резким учащением дыхания
Снова процитирую российские рекомендации по ожирению у детей 2020 года.
Современный тренд в диетологии детского ожирения ― нормокалорийный рацион по
возрасту с достаточным количеством белков, углеводов, витаминов и микроэлементов и необходимым минимумом жиров, составленный с учетом вкусовых предпочтений ребенка.
Все виды диет ― гипокалорийная, кетогенная, низкожировая, со сниженным гликемическим индексом и др. являются альтернативными вариантами терапии, применяются по показаниям и часто в условиях специализированных отделений.
Это связано с несколькими факторами. Во первых, актуальные исследования показали, что длительное применение рестриктивных диет приводит к нарушениям пищевого статуса, что нежелательно у детей.
Во вторых, исходный уровень суточной калорийности рациона у детей и подростков с ожирением достаточно высокий, и резкое ограничение его сопровождается усилением чувства голода, что приводит к срыву мотивации, невыполнению данных рекомендаций и потере комплаентности.
Там же необходимые условия эффективного лечения:
— ограничение сладких напитков: запрет (потребление не более 1 порции не чаще чем 1 раз в неделю) не только газированных сладких напитков, но и соков, компотов, морсов) с разрешением приема питьевой воды по желанию ребенка, ограничение сладких фруктов до 1 порции (100 г) в день
— как минимум 4-х разовое питание, обязательный завтрак
— запрет сладких молочных продуктов, контроль размера/количества порций. Для наглядности желательного размера порций в настоящее время широко применяются “тарелки питания”. Если ребенок хочет съесть вторую порцию обеда/ужина – разрешить ее через 20 минут от первой, при условии регулярного (как минимум 4-х разового приема пищи в день)
— обогащение рациона овощами (для детей младшего возраста – 300 г, подростков – 400 г в день, с ограничением применения в таких количествах картофеля как единственного овоща), пищевыми волокнами, цельнозерновыми продуктами
— учить детей есть медленно, без компьютерного/телевизионного/мобильного сопровождения
А есть ли препараты, которые излечат стеатоз у ребенка?
NASPGHAN прямо указывает, что таких препаратов или пищевых добавок нет.
AASLD менее категоричен — можно использовать витамин Е, но у каждого конкретного пациента надо взвешивать пользу и риск, так как длительных исследований безопасности пока нет.
Важный акцент, который есть в рекомендациях AASLD: метформин в дозе 500 мг два раза в день не показан для лечения стеатогепатита у детей.
Немного комментариев по медикаментозному лечению.
Инсулинорезистентность играет важную роль в развитии жировой болезни печени.
Поэтому препараты, которые улучшают чувствительность к инсулину, интересны и перспективны.
Один из них, пиоглитазолин, показал хорошие результаты у взрослых, но в связи с наличием побочных эффектов вряд ли будет использоваться в педиатрии.
Другой препарат из этой группы, метформин, разрешен у детей с диабетом.
Но проведенное в 2005-2010 гг. исследование TONIC (Treatment of NAFLD in Children) установило, что применение метформина в дозе 500 мг два раза в день не оказало влияния как на уровень АЛТ, так и результаты биопсии у детей с жировой болезнью печени.
Возможно, более высокие дозы будут эффективнее.
Также логично попробовать лечение метформином у детей с сопутствующим предиабетом.
Результаты по оценке эффективности витамина Е в дозе 800 МЕ в день как антиоксиданта взяты из того же исследования TONIC.
Омега-3 жирные кислоты.
Предполагается высокая безопасность, но пока очень противоречивые результаты исследований эффективности.
Пробиотики.
Предполагается, что кишечная микробиота играет важную роль в развитии ожирения и его осложнений.
Логично, что ученые экспериментируют со стратегиями по управлению микрофлорой.
Есть несколько небольших, но успешных исследований эффективности пробиотиков, в частности Lactobacillus rhamnosus GG, у детей. Но нужны дополнительные данные для конкретных рекомендаций.
Ссылки для более глубокого самостоятельного изучения:
2,029 просмотров всего, 15 просмотров сегодня