У ребенка 8 лет пахнут подмышки что делать
Университет
Какой бы мелочью ни казалась вам чрезмерная потливость подростка, не стесняйтесь обращаться за помощью к врачу.
Мы расскажем о том, что меняется в физиологии и психике вчерашнего ребенка, когда и как эти изменения должны проходить, что надо знать родителям и подросткам о половом созревании и как не создавать в этом возрасте почву для будущих комплексов.
Не потеть? Без этого нельзя
Потеют не только от жары, но и на нервной почве
В любом случае активация работы потовых желез приводит к мокрым подмышкам, усиленному размножению микробов на коже. Из-за них (точнее, из-за продуктов жизнедеятельности бактерий) формируется специфический запах пота.
К какому врачу обратиться?
Мокрые подмышки из-за избытка эмоций
У девочек-подростов к запаху пота может добавиться еще и запах выделений из влагалища.
Это повод для обращения к врачу-гинекологу. Потому что причины могут быть разные. Выделения с запахом могут сигнализировать о том, что у девочки в организме полным ходом идут подростковые изменения и у нее вот-вот начнутся первые месячные. Но причиной может быть и кандидоз (инфекционное заболевание слизистой, вызванное грибами рода Candida), и бактериальный вагиноз, вызванный нарушением флоры.
Ежедневными прокладками девочкам-подросткам гинекологи советуют не злоупотреблять. По крайней мере пока не выяснена причина выделений. Ведь прокладки повышают температуру во влагалище, создавая благоприятную почву для роста кандид.
Кстати, замечено, что у эмоциональных девочек потоотделение усиливается в 1-й фазе менструального цикла. Им рекомендуется в этот период следить за собой более тщательно.
Заболевания, которые могут сопровождаться повышенным потоотделением:
— болезни щитовидной железы;
— инфекционные заболевания (в том числе туберкулез, СПИД, малярия);
Душ, еда, стрессы: на что обратить внимание родителям
Что необходимо сделать, если вы заметили, что ребенок-подросток потеет больше, чем раньше.
— Обратите внимание, насколько регулярно он принимает душ (это надо делать ежедневно, по возможности не только вечером, но и утром), и как быстро потеет после водных процедур.
— Подберите антиперспирант с нейтральным ароматом, обратите внимание подростка на то, что его наносят ТОЛЬКО на чистые подмышки.
— Проследите, чтобы его одежда была преимущественно из натуральных материалов, потому что потеть он может и из-за того, что тело не дышит в синтетике.
— Скорректируйте питание подростка: поменьше слишком соленой и жирной пищи, побольше фруктов и овощей.
— Не позволяйте ребенку запереть себя в четырех стенах, если он не хочет выходить из дома только из-за того, что стесняется своего состояния! Свежий воздух растущему организму необходим.
— Старайтесь ограждать его от стрессовых ситуаций.
— Не стесняйтесь обратиться к врачу, какой бы мелочью ни казалась вам повышенная потливость! Ведь она может быть следствием гораздо более серьезных проблем.
Автор: Раиса Юдина
Медицинский вестник, 15 ноября 2017
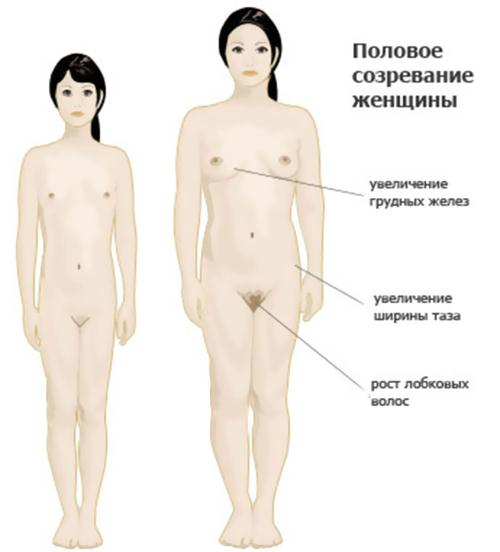
Раннее половое созревание у девочек
Преждевременное половое созревание или сокращенно ППР – это состояние у ребенка, при котором у него начинают формироваться вторичные половые признаки раньше времени (для девочек – это возраст до 7-8 лет, а у мальчиков до 9 лет). В этой статье будет подробно рассмотрен вопрос раннего созревания у девочек, на какие симптомы стоит ориентироваться, какие причины этого явления и последствия.
Преждевременное половое развитие у девочек
Для успешного купирования раннего полового созревания у девочек необходимо четко понимать причины его повлекшие, а для того, чтобы выяснить причину, необходимо понимать процессы, которые происходят в организме ребенка на разных стадиях его развития.
Преждевременное половое созревание или сокращенно ППР – это состояние у ребенка, при котором у него начинают формироваться вторичные половые признаки раньше времени (для девочек – это возраст до 7-8 лет, а у мальчиков до 9 лет). В этой статье будет подробно рассмотрен вопрос раннего созревания у девочек, на какие симптомы стоит ориентироваться, какие причины этого явления и последствия.
Преждевременное половое развитие у девочек
Для успешного купирования раннего полового созревания у девочек необходимо четко понимать причины его повлекшие, а для того, чтобы выяснить причину, необходимо понимать процессы, которые происходят в организме ребенка на разных стадиях его развития.
За выработку большинства гормонов, оказывающих влияние на половое созревание, отвечают такие отделы мозга, как гипофиз и гипоталамус. Именно в гипоталамусе вырабатывается гонадотропин-релизинг гормон, он в свою очередь влияет на процессы, происходящие в гипофизе, и он начинает секретировать в большом количестве ЛГ и ФСГ. Лютеинизирующий и фолликулостимулируйщий гормоны запускают процесс выработки женских половых гормонов эстрогенов в яичниках. Таким образом, организм начинает меняться и готовиться к половому созреванию.
Если появляются факторы, которые начинают влиять на гипоталамус, гипофиз или яичники, то секреция гормонов может начаться раньше, запустив процесс полового созревания. Причиной этому могут быть повреждения или болезни нервной системы, наличие новообразований в головном мозге и другое.
Классификация
Основными формами преждевременного полового развития у девочек являются:
Центральная или истинная форма вызывается большой выработкой гонадотропных гормонов в гипофизе. Они стимулируют половые железы, и процесс созревания запускается. Причиной раннего их действия обычно становятся новообразования головного мозга, повреждения нервной системы или мутации генов. Очень часто выявить точную причину гонадотропин-зависимой формы не представляется возможным.
Периферическая форма возникает вследствие неправильной работы надпочечников или образования опухолей в надпочечниках и гонадах. Причинами нарушения работы надпочечников могут быть мутации генов и запущенный гипотиреоз (нехватка гормонов щитовидной железы).
Большое влияние на половые функции человека несут гонады, которые являются железами репродуктивной системы, они способны вырабатывать половые гормоны и гаметы (половые клетки).
Парциальная форма раннего созревания у девочек выражается в преждевременном созревании одного органа или звена. Например, преждевременное развитие молочных желез без других признаков полового созревания. В это случае проблема, скорее всего, кроется в избыточной выработке ФСГ из-за нарушения связи между гипофизом, гипоталамусом и гонадами. Также может наблюдаться только рост лобковых волос у девочки, это состояние связано с ранним созреванием определенных участков коры надпочечников, отвечающих за выработку гормона ДГЭА-С.
Признаки раннего полового созревания
Половое созревание характеризуется не только физическими изменениями у девочки, но и изменениями в ее эмоциональном и психологическом здоровье, поэтому родителю стоит обращать внимание на общее самочувствие и поведение своего ребенка, чтобы не пропустить изменения.
Основными физическими признаками начала полового созревания у девочки являются:
· молочные железы увеличиваются в объеме, может наблюдаться увеличение сосков, их деформация и т.п.;
· с половым созреванием у девочки начинают расти волосы на лобке и в подмышках;
· происходит формирование женского типа фигуры (округляются бедра, вырисовывается талия);
· приход первой менструации (в этот период она не обязательно должна быть ежемесячной);
· появление запаха пота;
· может наблюдаться появление угревой сыпи, как на лице, так и на других участках тела.
Важным симптомом может быть резкий скачок в росте у ребенка. Это связано с тем что в пубертатный период в организме значительно увеличивается количество гормонов, которые дают толчок для гормона роста, который способствует росту костей.
Диагностика ППР у девочек
Существует несколько основных процедур для выявления ППР у девочек до 8 лет, их назначает педиатр или детский врач-эндокринолог после осмотра ребенка и сбора анамнеза. При осмотре врач оценивает степень полового созревания и роста костей, измеряет общий рост пациента.
Основными исследования для подтверждения или опровержения диагноза становятся:
· рентген для определения костного возраста;
· ультразвуковое исследование малого таза и некоторых желез;
· в определенных случаях может быть показано проведение МРТ головного мозга (проводится чтобы оценить работу некоторых его частей, в которых вырабатываются основные гормоны, влияющие на созревание);
· анализ крови на концентрацию гонадотропных гормонов.
Выше перечислены специализированные анализы, но кроме них могут быть назначены исследования крови на половые гормоны (тестостерон, ЛГ, ФСГ, пролактин, дегидроэпиандростерон сульфата, 17-гидроксипрогестерон) и гормоны щитовидной железы, а также общий и биохимический анализ.
Лечение ППР у девочки
Лечение назначается в зависимости от причины и вида преждевременного полового созревания. Обычно, если ранний пубертатный период у девочек не отклоняется более чем на год, то никакого специального лечения не требуется, назначается лишь постоянный контроль и диагностика состояния.
Например, лечение центрального вида преждевременного созревания решается в каждом случае индивидуально. С одной стороны необходимо дать костной ткани развиваться самостоятельно, а с другой стороны необходимо учитывать состояние ребенка, его психоэмоциональное здоровье и целесообразность самого лечения. При принятии решения опытный врач будет опираться на возраст и степень полового созревания, в которой находится девочка, насколько быстро двигается процесс созревания и, что немало важно, эмоциональное состояние ребенка и его готовность к половому созреванию.
Если же принимается решение о проведении лечения, то оно состоит из приема специальных препаратов, которые будут блокировать выработку бурно секретирующихся гормонов или препаратами, которые будут уравновешивать баланс в гормональной системе.
Крайне редко, причиной ППР может быть опухоль в одном из отделов головного мозга, которая влияет на секрецию гормонов в них. В это случаи лучше провести операцию и удалить образование.
К какому врачу обратиться
При подозрении ППР у девочек лучше сразу обратиться к специалисту, а не принимать выжидающую тактику. Раннее выявление проблемы сулит ее полное и скорейшее устранение, чем запущенные случаи.
Я, Романов Георгий Никитич, являются врачом-эндокринологом. Мой опыт работы более 20 лет, а знания обширны. Я обучался не только в Беларуси и России, но и в таких европейских странах, как Великобритания и Германия. Владею классическими и современными методами лечения многих заболеваний.
Неприятный запах тела что делать
Как правило, неприятные запахи от тела являются причиной чрезмерного потоотделения – гипергидроза.
Если человек страдает этим недугом, в первую очередь, неприятный запах будет исходить от ног и области подмышечных впадин. Это благоприятная среда для размножения бактерий.
Факторы, которые усиливают неприятный аромат от тела:
— употребление жирной или острой пищи и напитков, например, чеснок, специи и алкоголь
— некоторые лекарства, например, антидепрессанты
— некоторые заболевания – фруктовый запах иногда может быть признаком диабета, в то время как запах хлора может указывать на заболевание печени или почек
Когда пора обратиться к врачу?
— запах тела вызывает у вас беспокойство
— вы заметили изменения запаха тела
— потеете больше обычного
— потеете ночью без видимых причин
— ограничить употребление острой пищи, например, карри или чеснок
— содержать в чистоте предметы одежды и обуви
— носить натуральные ткани, например, хлопок, шелк или шерсть, которые позволять дышать вашей коже
— регулярно избавляться от волос в подмышечных впадинах – это позволит поту испаряться быстрее и даст меньше времени бактериям атаковать пот
— принимать душ каждый день, чтобы избавиться от бактерий на коже
— использовать антибактериальное мыло и дезодорант или антиперспирант после душа
Чем отличается дезодорант и антиперспирант?
В дезодорантах используют отдушки, чтобы замаскировать запах пота. Антиперспиранты содержать хлорид алюминия, который уменьшает выработку пота.
Если использование средств гигиены не уменьшает неприятные запахи тела, стоит незамедлительно обратиться к врачу.
Причины, почему у ребенка может пахнуть под мышками и что делать
Часто запах пота у ребенка можно почувствовать еще совсем в малом возрасте. Это явление вызывает волнение родителей, хотя физиологически потеть вполне нормально – всем известно, что это защитные функции организма от перегревания.
Малыш начинает потеть, когда ему даже нет месяца от роду. Пока он растет, формируются его железы, только к пяти-шести годам они начинают функционировать в достаточной мере.
Виды гипергидроза
Выделение пота – это естественное физиологическое явление. Однако когда нет никаких физических, умственных нагрузок, температура в помещении нормальная, появившийся обильный пот у детей считается гипергидрозом.
Повышенное выделение пота может быть первичным. В этом случае его выделение связано с наследственными факторами, при этом ребенок считается здоровым. Пот чаще всего локализуется в определенных областях: на голове, ладонях и пятках, иногда в подмышках.
Вторичный вид гипергидроза – это когда повышенное выделение и сильный запах пота являются симптомами какой-нибудь патологии или причиной приема лекарственного препарата.
Симптомы гипергидроза у детей
Определить гипергидроз не сложно. У таких детей после сна постель становится влажной, особенно подушка, мокрым может быть белье, в котором он спал. При гипергидрозе можно наблюдать образовавшиеся капельки на лбу и неприятный запах пота. Ребенок становится беспокойным, плаксивым, плохо ест и с трудом засыпает.
У таких детей имеются покраснения на коже в виде высыпаний. Она может покрыться пятнами при нервном расстройстве или раздражении. Дети становятся обидчивыми, быстро реагируют на раздражители.
Причины гипергидроза у дошкольников
Существует множество причин, влияющих на усиленное выделение пота у детей дошкольного возраста (5 лет-7 лет). Обычно ребенок потеет, когда болен разными заболеваниями простудного характера.
У него повышается температура, а когда дают жаропонижающие препараты, он начинает потеть при ее снижении. Поэтому рекомендуется сменить белье и наволочку на подушке.
Изменение гормонального фона
У дошколят после 6 лет происходят гормональные изменения. Это ведет к излишнему потоотделению: дети начинают потеть, как взрослые. Запах вызывают бактерии, которые копятся возле потовых желез.
При их соединении с потом, он начинает через некоторое время издавать неприятный запах.
Увеличение лимфоузлов
Такое нарушение ведет к усиленному отделению пота, ребенок становится капризным и раздражительным.
Чрезмерная эмоциональность
Также может привести к тому, что малыш вспотеет. Это могут быть как положительные, так и отрицательные эмоции.
Нарушения эндокринной системы
Если эндокринная система потерпела сбой, от малыша может исходить неприятный запах. Это можно уточнить при сдаче анализа крови на содержание сахара в крови.
Вегетативная дистония
При вегетативной дистонии, вызванной психоэмоциональными нагрузками, ребенок потеет. Это заболевание приводит к тому, что у него мокнут ладошки и стопы.
Бытовые аспекты причин
Почти все дети постоянно активно двигаются, поэтому часто потеют.
Иногда наблюдается генетическая предрасположенность к гипергидрозу. Это состояние передается по наследству.
Чаще всего потеют ладони, голова и подмышки, но могут быть причины повышенного потоотделения, которые не связаны со здоровьем детей.
Причины гипергидроза у девочек
В возрасте 7-8 лет у девочки начинается период полового созревания, происходят гормональные перестройки. Все происходящие изменения в организме сопровождаются повышенным отделением пота. В это время начинают свою активную деятельность потовые железы, которые расположены в подмышках, паховой области, промежности. Поэтому, если регулярно не соблюдать гигиену, то потоотделение у девочки будет сопровождаться неприятным запахом.
Для выяснения точной причины лучше всего обратиться за помощью к педиатру и эндокринологу. Только квалифицированные специалисты позаботятся о детях и смогут рекомендовать правильное лечение этой проблемы.
Что делать, если гипергидроз у дошкольника и более старших детей
Существуют общие правила, которые необходимо соблюдать при всех причинах повышенного потоотделения у детей 5-6 лет и старше, только тогда можно будет уменьшить выделение пота и самое главное – избежать неприятных запахов.
Основы терапии и народные рецепты
Кроме правил, необходимо проводить лечение гипергидроза. Для этих целей подойдут ванночки из коры дуба и добавления в теплую воду морской соли.
Если появился вонючий запах в подмышечной области, то проще всего протирать их ватным тампоном, смоченным в перекиси водорода или в растворе марганцовки.
Если у детей пахнут подмышки, иногда их необходимо обрабатывать антиперспирантом или дезодорантом.
Внимание! Подобрать правильный может только лечащий врач.
Травяные отвары
Наиболее приемлемым для ребенка является приготовление разных отваров из трав. Их можно применить наружно, смазывая проблемные места, и пить в качестве чаев.
Консультация врача обязательна, так как некоторые травы могут вызывать аллергию.
Полезно пить отвар из перечной мяты. На 1 стакан кипятка берется 1 столовая ложка мяты. Для того, чтобы она лучше заварилась и получился качественный отвар, емкость с травой и водой погружают в кастрюльку, а для получения самого отвара кипятят около 10 минут.
Отвар пьют перед тем, как приступить к кормлению ребенка.
Отвар из овощей
Для его приготовления рекомендуется взять в равных количествах: листья капусты, хорошо промытые корнеплоды моркови и свеклы, поварить их 20 минут. Принимать по 1 ст. ложке 7-8 раз в день.
Ванны для ног
Рекомендуется принимать ванночки для ног, добавляя в воду отвар из корней лопуха и девясила. Продолжительность 20-25 минут.
Хорошо зарекомендовали себя ванны с добавлением разных трав: душицы, череды, тысячелистника, а также с добавлением настоя из хвойных иголок.
Если дети потеют, в этом нет ничего страшного, главное – не пропустить возникновения какого-нибудь заболевания.
Профилактика гипергидроза у детей
Для того, чтобы не было проявлений гипергидроза, необходимо соблюдать ряд правил и, чтобы не пахло у ребенка под мышками, нужно чаще мыться.
Важно оголять те места, где выделяется пот. Ходить дома в тапочках без носок, носить маечки, одежда должна быть из: хлопка, льна, вискозы.
Необходимо соблюдать правильное питание, для этого нельзя давать ребенку: острую пищу, горячий чай, шоколад.
Если малыш вспотел, необходимо его сразу же переодеть в чистую одежду, а области подмышек обрабатывать безопасными антиперспирантами.
При соблюдении профилактических мер и выяснении причин гипергидроза, от него можно будет избавиться. Только необходимо набраться большого терпения.
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов? На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов
В чем заключаются трудности диагностики гельминтозов?
Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.