выпот в правой подвздошной области что это
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.
Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Ноября 2021 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
В клинике ЦМРТ можно диагностировать выпот с помощью методов:
Гигантское мукоцеле червеобразного отростка
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Клинически мукоцеле обычно протекает под видом хронического аппендицита или неопределенного желудочно-кишечного дискомфорта, иногда имитирует кисты яичников, опухоли брюшной полости или прямой кишки. Отсутствие патогномоничных клинических признаков, свойственных исключительно мукоцеле аппендикса, затрудняет точное дооперационное распознавание этого редкого заболевания [2, 3, 5, 6]. Диагноз устанавливается или уточняется лишь во время операции. В литературе имеются единичные сообщения о дооперационной диагностике мукоцеле аппендикса [11, 12].
Приводим собственное наблюдение гигантской миксомы червеобразного отростка, принятой за новообразование брюшной полости. При этом обращаем особое внимание на изображение миксомы аппендикса, полученного с помощью различных методов лучевой диагностики, которых в доступной литературе мы не встретили.
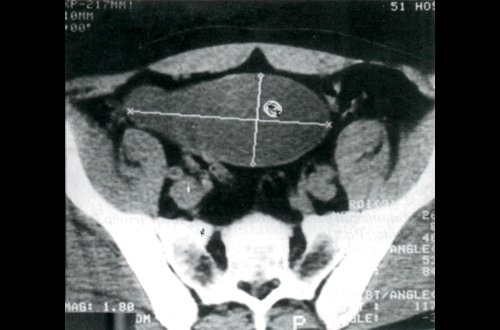
Рис. 1. Мукоцеле червеобразного отростка. Компьютерная томограмма.
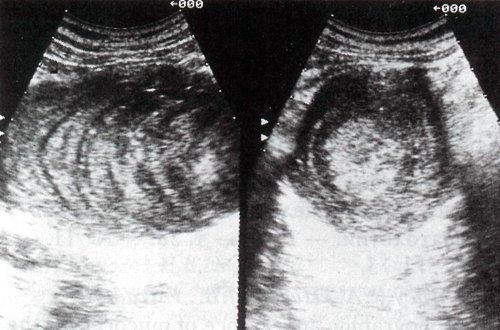
Рис. 2. Мукоцеле червеобразного отростка. Эхограммы правой подвздошной области в продольной и поперечной плоскостях.
При оперативном вмешательстве в правой подвздошной области выявлено мобильное образование величиной 14x8x6 см, тесно прилежащее к стенке слепой кишки. Патологических изменений в печени и лимфатических узлах не выявлено, выполнена типичная аппендэктомия.
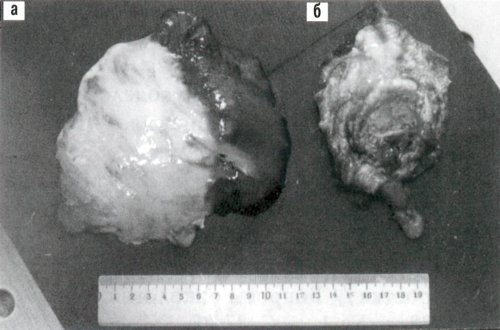
Макропрепарат: аппендикс длиной 14 см с кистевидным расширением до 8 см на протяжении 11 см и наличием желеобразного содержимого. Толщина стенки на разных участках от 0,3 до 0,6 см (рис. 3).
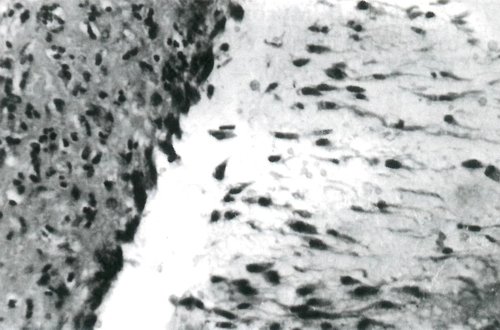
Гистологическое исследование: слизистая киста (мукоцеле). Стенка кисты представлена фиброзной тканью, замещающей все слои стенки аппендикса, с очаговыми лимфоцитарными инфильтратами. Просвет заполнен слизью, окрашивающейся муцикармином в розоватый цвет. На большем протяжении выстилка отсутствует, только на небольшом участке в основании кисты обнаружена стенка, выстланная кубическим и цилиндрическим слизеобразующим эпителием, а также с наличием слизеобразующих клеток среди слизи (рис. 4).
Рис. 4. Участок стенки кисты аппендикса у его основания с наличием выстилки из кубического и цилиндрического слизеобразующего эпителия со слизеобразующими клетками в просвете кисты среди слизи. Увеличение х 280.
Послеоперационное течение гладкое. При контрольном ультразвуковом исследовании через 1 год патологических изменений в области расположения червеобразного отростка и слепой кишки не выявлено.
Литература
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Перитонеальный канцероматоз
Перитонеальный канцероматоз
Вам поставили диагноз: перитонеальный канцероматоз (опухоль брюшины)
Предлагаем Вашему вниманию краткий, но очень подробный обзор перитонеального канцероматоза.
Филиалы и отделения, где лечат перитонеальный канцероматоз
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Национальный центр лечения больных канцероматозом
МНИОИ имени П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Руководитель Центра к.м.н. Владимир Михайлович Хомяков – 8 495 150 11 22
Введение
Причины возникновения перитонеального канцероматоза
Развитие перитонеального канцероматоза является поэтапным процессом. Первый этап – распространение опухолевых клеток из первичного очага поражения. Это связано с нарушением межклеточного взаимодействия и приобретением клетками опухоли подвижности. При этом эпителиальные клетки меняют фенотип на мезенхимальный, происходит деградация межклеточного матрикса. Распространение опухолевых клеток может происходить в ходе оперативного вмешательства. Их механическое отделение возможно при повреждении лимфатических или кровеносных сосудов. Попавшие в брюшную полость клетки опухоли мигрируют под действием силы тяжести, сокращений внутренних органов, имплантируются в местах повышенной резорбции: большом сальнике, в области слепой кишки, дугласовых карманах.
На втором этапе опухолевые клетки взаимодействуют с мезотелием брюшины. Механизмы адгезии определяются природой клеток, особенностями морфологии брюшины, а также наличием участков ее повреждения. Далее клетки закрепляются в мезотелии, происходит их горизонтальное распространение по поверхности перитонеума, а затем инвазивный рост – прорастание в базальную мембрану, соединительную ткань. Следующим этапом является стимуляция неоангиогенеза – обязательного фактора развития опухоли. Морфопатогенетические механизмы формирования канцероматоза брюшины еще недостаточно изучены, в связи с чем отсутствуют радикальные методы лечения.
Частота развития канцероматоза брюшины зависит не только от первичной локализации опухоли, но и от ее размеров, глубины инвазии, гистотипа, степени дифференцировки (недифференцированный рак желудка осложняется поражением брюшины в 60% случаев, ограниченный – в 15%).
Классификация перитонельного канцероматоза
Единая классификация данного заболевания отсутствует, поскольку характеристики первичных опухолей, приводящих к поражению брюшины, весьма разнообразны. Наиболее распространена классификация перитонеального канцероматоза брюшины в зависимости от числа, локализации метастазов, которая предусматривает три степени:
Р1 – локальное поражение брюшины
Р2 – несколько областей канцероматоза, разделенных здоровыми участками брюшины
Р3 – многочисленные очаги поражения
Также используется метод определения индекса канцероматоза брюшины: суммируются баллы измерения максимальных очагов поражения (0-3 балла) в каждой из 13 наиболее вероятных областей поражения брюшины.
Симптомы перитонеального канцероматоза
Перитонеальный канцероматоз брюшины является вторичным поражением, поэтому его клиническая картина во многом определяется проявлениями первичной опухоли. Характерным признаком является обильный выпот в брюшную полость – формирование асцита. Зачастую асцитический синдром, развивающийся вследствие обструкции лимфатического дренажа, является единственным признаком заболевания, и пациенты могут поступать в отделение гастроэнтерологии или терапии для диагностики причин асцита. Состояние больных тяжелое, характерна значительная потеря веса. Неспецифическими признаками являются тошнота, рвота, выраженная слабость, утомляемость. При наличии крупных метастазов возможно их прощупывание через брюшную стенку.
Диагностика перитонеального канцероматоза
Перитонельный канцероматоз имеет неспецифическую клиническую картину, однако консультация гастроэнтеролога или онколога позволяет предположить данное заболевание на основании симптомов и физикальных данных. Лабораторные анализы не выявляют специфических изменений: определяется лейкоцитоз, ускорение СОЭ. Диагностическая программа обязательно должна включать УЗИ органов брюшной полости и малого таза, позволяющее обнаружить распространенное поражение, а также МСКТ брюшной полости с контрастированием. Обязательно проводится цитологическое исследование асцитической жидкости, полученной при лапароцентезе, которое дает возможность впервые установить или подтвердить диагноз, а также определить гистогенез клеток опухоли.
Информативным методом диагностики перитонеального канцероматоза является лапароскопия с осмотром перитонеума, дугласова пространства, диафрагмы, сопровождающаяся биопсией. Высокой специфичностью обладает обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР), которая позволяет определить источник диссеминации даже при малом количестве опухолевых клеток.
Сложности диагностики возникают при наличии перитонеального канцероматоза без выявленного первичного очага. Данная форма заболевания, встречающаяся в 3-5 % случаев, проявляется клинически только при уже сформировавшемся поражении брюшины. При этом первичный очаг может иметь настолько малые размеры, что его прижизненное обнаружение невозможно.
В качестве дополнительных методов может использоваться определение онкомаркеров (кислой фосфатазы, раково-эмбрионального антигена, альфа-фетопротеина, бета-субъединицы ХГЧ). Такая диагностика не обладает высокой специфичностью, но применяется для оценки прогноза, раннего выявления диссеминации, рецидивов, а также для контроля эффективности лечения.
Лечение перитонеального канцероматоза
Хирургическое лечение канцероматоза включает удаление первичной опухоли с регионарными метастазами и отсевами по брюшине. Циторедуктивная операция выполняется в объеме перитонэктомии, может сочетаться с удалением матки и придатков, сигмовидной кишки, желчного пузыря. После проведения операции оценивается индекс полноты циторедукции: СС-0: после проведения хирургического лечения очаги поражения визуально не определяются; СС-1: имеются неудаленные очаги диаметром до 2,5 мм; СС-2: очаги диаметром 2,5 мм – 2,5 см; СС-3: очаги поражения более 2,5 см в диаметре. Однако даже при определении индекса СС-0 нельзя полностью исключить возможность диссеминации, поэтому обязательно проводится химиотерапия.
Эффективные подходы к лечению, как правило, подразумевают проведение комбинированной терапии, например, сочетания хирургического вмешательства и системной химиотерапии. Одним из наиболее эффективных методов является локальная химиотерапия. Идея локальной химиотерапии состоит в том, чтобы обеспечить доставку лекарственного препарата непосредственно к опухолевым клеткам, находящимся на внутренней выстилке анатомической полости. Из-за крайне низкой проницаемости этой области для лекарственных препаратов, например, при внутривенном их введении или приеме в виде таблеток, доставка препаратов в виде аэрозоля под давлением углекислого газа даёт накопление препарата в опухоли в значительно больших концентрациях.
Методы лечения перитонеального канцероматоза
Длительное время канцероматоз брюшины и плевры считали терминальной стадией болезни, не подлежащей специальному лечению. Разработка методик непосредственного воздействия на брюшину и плевру позволила улучшить прогноз при этом состоянии. МНИОИ им. П.А. Герцена обладает уникальными возможностями лечения больных с канцероматозом, имея в арсенале весь комплекс новейших методов терапии.
Гипертермическая интраоперационная внутрибрюшная (внутриплевральная) химиотерапия (HITEC).
Это методика, при которой во время операции в брюшную или плевральную полость вводится подогретый до 42,5С, высококонцентрированный раствор химиотерапевтических препаратов, что обеспечивает их воздействие непосредственно на раковые клетки в брюшной (плевральной) полости при минимальном воздействии на другие органы. Сеанс проводится в течение часа, что позволяет разрушить опухолевые клетки, оставшиеся после так называемой циторедуктивной операции.
Внутрибрюшная (внутриплевральная) аэрозольная химиотерапия под давлением (PIРAC)
Это новейший инновационный метод лечения перитонеального канцероматоза, который обеспечивает доставку лекарственного препарата непосредственно к опухолевым клеткам, находящимся на внутренней выстилке анатомической полости. Метод совсем недавно появился в России. Процедуру проводят посредством лапароскопии (торакоскопии). В брюшной или плевральной полости под давлением углекислого газа распыляют аэрозоль химиопрепаратов и оставляют в течение 30 мин. При таком способе введения химиопрепаратов их воздействие на опухоль многократно возрастает при полном отсутствии системной токсичности. Ноу-хау МНИОИ имени П.А. Герцена в этом методе лечения стала разработка собственной специальной форсунки, которая формирует поток мелкодисперсного аэрозоля с размером капель от 1 до 40 мкм. Изделие выполнено из специализированных материалов и не уступает по качеству импортному аналогу, а по ряду технических характеристик его превосходит.
Преимущества лечения перитонеального канцероматоза в МНИОИ имени П.А. Герцена – филиале ФГБУ «НМИЦ радиологии» Минздрава России
Свободная жидкость в брюшной полости на УЗИ
Симптомы скопления жидкости в животе
В клинической практике данная аномалия получила название «асцит». Он развивается не одномоментно и диагностируется только в том случае, когда объемы жидкостной субстанции в брюшинном пространстве достигают 1 литра. Стремительное развитие заболевания возможно только в случае пережатия воротной вены. Основными признаками патологии служат:
Асцит не является самостоятельным заболеванием, выступает осложнением других патологий. В зависимости от основной болезни присутствуют иная специфическая симптоматика.
Когда можно и нельзя проводить исследование?
Свободная жидкость в брюшной полости на УЗИ просматривается за одну процедуру. Направление выписывает лечащий врач, но пройти сканирование можно и по личному желанию пациента. Показаниями к скринингу служат следующие нарушения:
Ход сканирования брюшной полости
Длительная подготовка к процедуре не предусмотрена, но на протяжении двух дней до сеанса рекомендуется «успокоить» кишечник, избавиться от метеоризма. Для этого принимаются специальные препараты, улучшающие пищеварение. С вечера можно принять слабительное средство или сделать клизму, утром в день УЗИ нужно отказаться от завтрака и прийти на сеанс натощак.
В диагностическом кабинете больного просят раздеться до пояса и расположиться на кушетке лежа на спине. По ходу сканирования доктор попросит пациента повернуться на левый/правый бок. Нужно спокойно слушать и выполнять просьбы диагноста. Аппарат представлен в виде цифровой установки с компьютерным монитором и отходящим чувствительным датчиком.
Чтобы не искажать изображения внутренних структур, требуется исключить попадание воздуха между сенсором и кожными покровами. Для этого на исследуемую поверхность наносится гелевое средство, улучшающее скольжение аппарата по коже. Врач водит ручным сенсором по животу, оборудование фиксирует полученные изображения и делает замеры. После завершения сеанса пациент может отправиться по своим делам, так как реабилитация от процедуры не требуется.
Результаты обследования брюшной полости
Скрининг помогает определить область асцита. Чаще всего выпот фиксируется под диафрагмой, в соседнем пространстве селезенки, печени. Также нередки случаи накопления субстрата в нижних отделах. Реже всего асцит размещается между петлями кишечника. Точный объем субстанции определить невозможно, так как на снимках жидкость представлена темными пятнами. Когда патология локализуется в кишечнике, затемнения на снимках разрозненны и смещены.
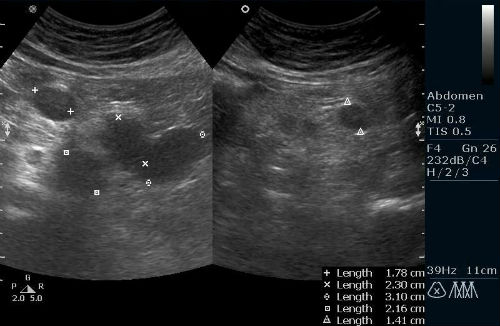
УЗИ при асците: чем опасна жидкость в брюшной полости
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite.jpg?fit=824%2C550&ssl=1″ />
Часто отекает область живота? Кажется, что вес увеличивается буквально на глазах? Без причины побаливает живот? Сделайте УЗИ брюшной полости, возможно у вас асцит!
СТОИМОСТЬ УСЛУГ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1-450×300.jpg?resize=450%2C300″ alt=»узи при асците» width=»450″ height=»300″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?resize=824%2C550&ssl=1 824w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?resize=768%2C513&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/uzi-pri-astsite-1.jpg?w=836&ssl=1 836w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″ />
| УЗИ брюшной полости | 1200 руб. |
| Прием уролога | 1000 руб. |
| УЗИ почек | 1000 руб. |