задняя левосторонняя трифуркация что это
Что такое задняя трифуркация правой или левой внутренней сонной артерии
Сонная артерия – парный крупный кровеносный сосуд, поднимающийся к голове по переднебоковой поверхности шеи справа и слева.Он берет свое начало в грудной полости, ответвляясь от аорты – магистральной артерии человеческого организма, снабжающей кровью все внутренние органы. Разделение сонной артерии на наружный и внутренний стволы (бифуркация) происходит в области щитовидного хряща гортани, подъязычной кости или под нижней челюстью. Наружная часть обеспечивает кровоснабжение лица, шеи и кожного покрова черепа, внутренняя питает кровью головной мозг.
Причины и виды трифуркации
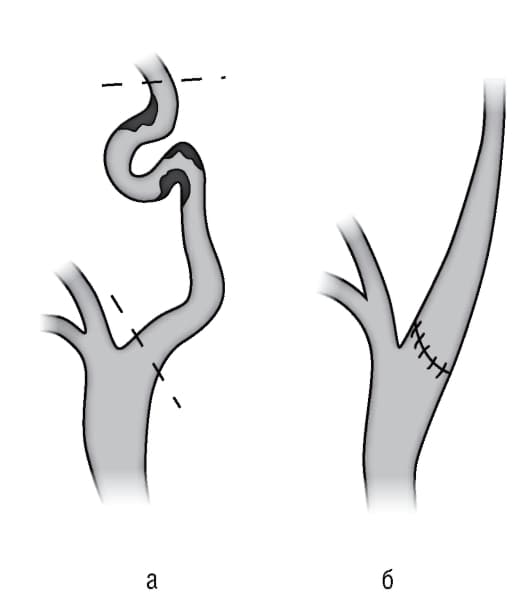
В норме сосуды круга должны образовывать замкнутую систему, но иногда наблюдается расщепление входящих в его состав внутренних сонных артерий на три более мелких сосуда, которое называется трифуркацией. Она может быть:
Такая особенность церебральной сосудистой системы характеризуется как атавизм внутриутробного развития. В первой половине периода формирования плода такое разветвление является нормой, но по мере его развития сосуды объединяются и укрупняются. Однако иногда этого не происходит, тройное расщепление сонной артерии остается у человека на всю жизнь. Такая особенность встречается у всех жителей планеты с частотой от 14 до 25% от общего количества населения.
В зависимости от того, какой из парных сосудов подвержен трифуркации, она называется право- или левосторонней. Трифуркация может быть полной, когда разветвление внутренней артерии, имеющееся во внутриутробном состоянии, полностью сохраняется, и неполной, когда сосуды соединяются до определенного уровня, а затем разделяются на три ветви.
С одной стороны, явление считается не патологией, а лишь одним из вариантов строения Виллизиева круга, с другой – как полная, так и частичная задняя или передняя трифуркация внутренней сонной артерии может создать благоприятные условия для возникновения различных сосудистых заболеваний, либо усугубить их течение.
Симптоматическая картина
Когда полная задняя трифуркация правой или левой внутренней сонной артерии сопутствует сосудистой аневризме в церебральной области, на фоне неравномерности давления крови в разных ответвлениях увеличивается риск ее разрыва и кровоизлияния в подпаутинную церебральную зону. В этом случае уровень болевых ощущений резко возрастает, может начаться сильная рвота, обостряется реакция на яркий свет. Еще одним симптомом разрыва мозговой аневризмы становится спазматическое напряжение задних мышц шеи и затылка. В подобной ситуации необходимо как можно быстрее вызвать бригаду скорой.
Несвоевременное оказание медицинской помощи приводит к развитию тяжелых осложнений, становящихся причиной инвалидности, а в наиболее сложных случаях всё может закончиться летальным исходом.
Диагностика и лечение
Обычно трифуркация правой или левой внутренней сонной артерии, входящей в Виллизиев круг не требует какого-либо лечения. ВСА играет вспомогательную роль в кровоснабжении головного мозга, основную же нагрузку несут другие артерии. Лишь при обнаружении тромбоза или аневризмы этих артерий необходимо принять терапевтические меры, соответствующие степени тяжести ситуации.
Показанием к лечению являются такие осложнения, как кинкинг, при котором направление артерии образует неполный острый угол, или койлинг – ее петлеобразная форма. Витиеватый загиб ответвления способен пережать основную артерию. Всё это отрицательно влияет на уровень кровотока ВСА. Обострить симптоматику при трифуркации внутренней сонной артерии могут сопутствующие заболевания – артериальная гипертензия, атеросклероз и другие сосудистые патологии.
Терапия назначается неврологом, на консультацию к которому отправляется пациент. Медикаментозная часть терапевтического курса состоит в применении лекарственных средств, способствующих устранению атеросклеротических бляшек на стенках сосудов, предотвращению образования тромбов и улучшению текучести крови. Также пациенту необходимо отказаться от вредных привычек, таких как табакокурение, соблюдать безхолестириновую диету, вести здоровый образ жизни и следить за весом, не допуская его значительного превышения относительно нормы.
Для контроля за состоянием сосудов головного мозга необходимо прохождение периодического обследования не реже одного раза в год.
При обнаружении аневризмы и угрозе ее разрыва проводится ангиохирургическая операция, заключающаяся в перевязке сосудов и удалении поврежденного участка.
Нарушения кровообращения мозга: трифуркация внутренней сонной артерии
Большую опасность она в себе не несет, но может провоцировать некоторое ухудшение снабжения кровяной плазмой, кислородом и питательными веществами различных мозговых структур. В некоторых случаях может развиться аневризма из-за неоднородности количественного объема переносимой по трем артериям крови. В некоторых случаях бывает так, что передняя артерия переносит практически половину всей текущей крови, а базелярная может пропускать через себя только 1/10 часть от полного объема.
Указанное образование состоит из множества сосудов, находящихся перед основанием головного мозга. Это резервная система на случай недостаточности поставки мозгу кровяной плазмы, кислорода и питательных веществ. Она призвана компенсировать появившуюся недостаточность, так как способствует перекачке крови из других источников в мозг. При нормальном строении образуется замкнутая система артерий, питающих мозговые структуры.
При наличии трифуркации возможны некоторые явления, которые возникают из-за неравномерности течения потока крови через различные типы артерий. Симптоматика при этом выражается следующим образом:
Если у такого больного развилась аневризма, то симптомы поражения могут выявиться только при разрыве сосуда. В такой момент происходит переливание крови в так называемую подпаутинную область. Тогда больной начинает жаловаться на наличие нестерпимых болезненных ощущений в зоне головы. Очень часто такая боль у пациента сопровождается тошнотворным процессом, а затем и рвотой. У человека сильно напрягаются мышечные структуры на затылке, далее развивается сильная светобоязнь.
Трифуркация на левой или правой сонной артерии чаще всего обнаруживается врачами при обследовании пациента, который обратился для диагностики головного мозга из-за другого заболевания. Для обнаружения трифуркации обычно применяется МРТ (магнитно-резонансная томография), но для более четкого выявления расположения сетки этих сосудов может понадобиться и КТ (компьютерный тип томографии)
Иногда, когда появляется осложнение трифуркации (аневризма на каком-нибудь сосуде), она практически сразу определяется с помощью МРТ или КТ. Но такие случаи являются практически всегда исключением из правил, так как никаких признаков болезни с неврологической стороны обычно нет. Поэтому специального лечебного процесса в таких случаях не потребуется. Осложнить течение трифуркации может и другое, сопутствующее заболевание, например, возникновение симптомов атеросклероза или гипертония.
Пациенту не надо ни в коем случае паниковать или думать, что он безнадежно неизлечим при постановке такого диагноза, как трифуркация на сонной внутренней артерии. Обычно в проведении специальных лечебных мероприятий описываемый вариант построения Виллизиевого круга абсолютно не нуждается. Надо учитывать тот факт, что это практически резервная компенсационная система для таких нежелательных процессов, как тромбоз или нарушение нормального поступления кровяной плазмы, кислорода и питательных веществ в мозговые структуры.
Если у пациента возникли осложнения в виде аневризмы, то после постановки диагноза рекомендуется проводить только хирургическую операцию, так как подобное заболевание другими методами излечить невозможно. При этом оперативном вмешательстве производится перевязка сосудов в месте их разрыва. При вскрытии аневризмы может потребоваться консервативное лечение с применением лекарственных и других средств, которые врачи используют при борьбе с кровоизлияниями в мозг.
Патологическая деформация брахиоцефальных (позвоночных, сонных) артерий
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Артерии, кровоснабжающие головной мозг: подключичные,позвоночные,брахиоцефальный ствол;общие,наружные и внутренние сонные называются брахиоцефальными (БЦА).
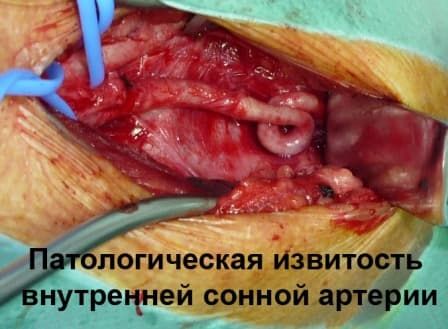
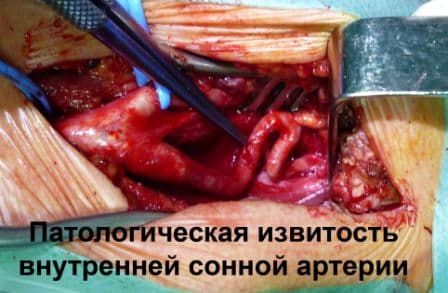
Виды паталогической извитости внутренней сонной артерии (патологическая извитость ВСА ):
Механизм нарушения кровотока проще представить при сжатии, перекруте или перегибе садового шланга — ускорение потока жидкости и потеря им ламинарных свойств приводит к потере кинетической энергии крови и недостаточному кровоснабжению головного мозга. Другим механизмом является сужение просвета в месте перегиба артерии — септальный стеноз, который, при определенных условиях, является аналогом стенозирования просвета сосуда при атеросклерозе.
Патологическая извитость внутренней сонной артерии (извитость ВСА)
Патологическая извитость внутренней сонной артерии (паталогическая извитость ВСА) наиболее часто встречающаяся патология среди всех деформаций БЦА.
Сужения артерий, снабжающих головной мозг кровью, в результате патологической деформации БЦА приводят к хроническим нарушениям мозгового кровообращения, что является прединсультным состоянием (инсульт – инфаркт мозга).
Хроническая недостаточность мозгового кровообращения (ХНМК)
Это состояние постоянной нехватки головным мозгом крови, непрерывного кислородного голодания ткани мозга, заставляющее нейроны находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей, что приводит к нарушению нормального функционирования как клеток мозга, так и органа в целом.
Симптомы недостаточности мозгового кровообращения
Почти в половине случаев симптоматика не выявляется, и извитости обнаруживаются случайно при осмотре и дуплексном сканировании сонных артерий. Наиболее часто первые проявления ХНМК заключаются в виде головных болей в лобной и височной областях, приступах головокружений, шума в ушах, снижении памяти. Несколько реже встречаются более тяжелые неврологические нарушения – в виде транзиторных ишемических атак (ТИА), внезапных потерь сознания. Основными предвестниками развития большого инсульта являются ТИА, при этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА – это тревожный предупредительный сигнал того, что Ваш головной мозг в серьезной опасности, и необходимо как можно скорее пройти обследование и начать лечение.
Причины ХНМК
Причина патологических деформаций БЦА — генетическая и связана с неправильным построением каркаса артерий, состоящего из структурных белков — коллагена и эластина. С возрастом извитости увеличиваются, что зачастую становится причиной возникновения жалоб в пожилом возрасте, несмотря на врожденный характер заболевания. Патологические извитости наследуются!
Основная классификация ХНМК, используемая в России (по Покровскому А.В.), содержит 4 степени:
I степень — асимптомное течение или отсутствие признаков ишемии мозга на фоне доказанного, клинически значимого, поражения сосудов головного мозга;
IV степень — перенесенный, завершенный или полный инсульт, т.е. существование очаговой неврологической симптоматики в сроки более 24 часов вне зависимости от степени регресса неврологического дефицита (от полного до отсутствия регресса).
Диагностика ХНМК
Лечение ХНМК
Важно!
В кардиохирургическом отделении Клиники высоких медицинских технологий им. Н. И. Пирогова проводится хирургическое лечение патологической деформации брахиоцефальных (позвоночных, сонных) артерий.
Нашими хирургами разработан и используется способ реконструкции артерий при патологической извитости ВСА (внутренней сонной артерии) с сохранением важного анатомического клубочка, что приводит к значительному уменьшению частоты послеоперационной нестабильности артериального давления.
МРТ-признаки аномалий головного мозга у больных приступообразной шизофренией: новые данные с использованием ангиографии
Михайлова Ирина Иосифовна — врач-психиатр, к.м.н., с.н.с., ФГБУ «НЦПЗ» РАМН.
Орлова Вера Александровна — д.м.н., г.н.с. ФГБУ «НЦПЗ» РАМН, Обнинск.
Березовская Татьяна Павловна — д.м.н., ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Шавладзе Николай Зурабович — аспирант, ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Минутко Виталий Леонидович — д.м.н., профессор, руководитель клиники «Психическое здоровье», Москва.
«Вестник РНЦРР МЗ РФ» N13, 30.03.2013 г.
Введение
Методами прижизненной визуализации мозга накоплены многочисленные данные об аномалиях целого ряда церебральных структур при шизофрении (желудочков мозга, лобной и височной коры, таламуса и др.) [2, 4, 16, 17, 20]. Вместе с тем, вопрос о природе выявляемых изменений остается не вполне ясным и продолжает широко дискутироваться в аспектах концепций шизофрении как нарушения развития мозга, либо текущего нейродегенеративного процесса, взаимосвязей с наследственными и средовыми факторами [4, 5, 13, 14, 15, 18, 19].
Цель исследования
Целью исследования являлось уточнение ряда морфологических аномалий мозга при шизофрении и выявление патогенетических факторов их развития.
Материал и методы исследования
Было проведено исследование больных приступообразной шизофренией методом МРТ с использованием сосудистого режима. Все больные проходили стационарное лечение в клинике «Психическое здоровье» в 2009 – 2011 гг. Клиническая диагностика шизофрении осуществлялась по критериям систематики психических расстройств, принятой в НЦПЗ РАМН и по МКБ-10. Из 62 обследованных больных у 30 (1-я группа) была установлена приступообразно-прогредиентная (шубообразная) форма течения заболевания (F20.01, F20.02) со стабильным или нарастающим дефектом и сохранением остаточных галлюцинаторно-бредовых расстройств в ремиссиях.
У 32 пациентов (2 группа) была выявлена рекуррентная (F20.03) форма с ремиссиями без остаточной психотической симптоматики и дефицитарных расстройств. Возраст больных варьировал от 18 до 58 лет, преобладали пациенты в возрасте от 18 до 39 лет (57 чел.). Средняя продолжительность заболевания от момента его манифестных проявлений в большинстве случаев (47) не превышала 9-ти лет и в 1-ой и 2-ой группах пациентов составляла соответственно 8,9 лет и 4,9 года. 18 пациентов поступили в психиатрический стационар впервые и практически не принимали психотропных средств. 33 человека в межприступные периоды принимали психотропные препараты нерегулярно, а перед поступлением в больницу от их приема отказывались. Синдромальная психопатологическая оценка состояния пациентов 1-й и 2-ой групп на момент обследования отражена в табл. 1. Ни у кого из изученных больных не было выявлено тяжелых соматических заболеваний, органических заболеваний ЦНС, а также алкогольной и наркотической зависимости.
Таблица 1. Характеристика обследованной выборки больных шизофренией.
Формы шизофрении
шубообразная
рекуррентная
Всего
Количество обследованных больных
Распределение по полу
Возрастной диапазон
на момент обследования
Средний возраст на момент обследования
Средняя длительность болезни
Ведущий синдром
Тяжесть состояния в исследованных группах больных шизофренией практически не различалась. При обеих формах больные госпитализировались в связи с быстрым нарастанием психотической симптоматики, достигающим сходной степени выраженности (среднее значение по краткой психиатрической шкале BPRS при приступообразно-прогредиентной форме – 40,5 ± 6,8 баллов, а при рекуррентной – 40,7 ± 6,3 баллов). Межгрупповые различия отмечались лишь в синдромальной структуре психоза: при приступообразно-прогредиентной форме больший, чем при рекуррентной, удельный вес имели кататоно-параноидные и галлюцинаторные расстройства, при сходной выраженности аффективных (табл.1).
МРТ-обследование проводилось на 1,5Т томографе фирмы Siemens (Германия) с использованием сосудистого режима без контраста. Томограммы оценивались опытным нейрорадиологом. Проводился подсчет частоты выявляемых в процессе обследования аномалий состояния желудочков мозга (боковых, 3-го), субарахноидальных пространств, борозд, а также состояния периваскулярных пространств, венозных синусов, включая сигмовидные и поперечные, нарушения венозной циркуляции в целом, аномалии строения артерий. Достоверность межгрупповых различий вычислялась угловым преобразованием Фишера. Межгрупповое различие считалось достоверным при значении Фи расчетного более 1,64.
Результаты исследований и их обсуждение
Анализ томографических изображений выявил какие-либо МРТ-признаки аномалий головного мозга практически у всех больных изученной выборки (таблица 2).
Таблица 2. Частота встречаемости МРТ-признаков аномалий головного мозга в исследованных группах больных шизофренией
Патология, выявляемая МРТ
Форма шизофрении
Число больных
Расширение субарахноидальных пространств:
-лобные и теменные доли
Расширение борозд коры
-лобные и теменные доли
— теменные доли
Патология системы желудочков суммарно
-расширение передних рогов боковых желудочков*
-сужение передних рогов боковых желудочков
-расширение центральной части боковых желудочков*
-расширение нижних рогов боковых желудочков
-расширение задних рогов боковых желудочков*
-расширение 3 желудочка
— асимметрия боковых желудочков
Расширение периваскулярных пространств
-граница теменной и затылочной зоны, белое вещество
-субкортикальное пространство (белое и серое вещество)
-субкортикальное пространство (белое вещество)
-ствол (белое и серое вещество)
Периваскулярные кисты
Очаги дистрофии*
— диффузные в белом веществе полушарий
— белое вещество полушарий
— белое вещество субкортикально и базальные ядра
— белое вещество субкортикально
Аномалии строения артерий*
— задняя трифуркация правой или левой внутренних сонных артерий
— передняя трифуркация правой или левой внутренних сонных артерий
— разомкнутый виллизиев круг
— гипоплазия правой или левой позвоночных артерий
Нарушение циркуляции крови в венах
Патология венозных синусов, отражающая изменение скорости кровотока
-ослабление сигнала поперечных и сигмовидных синусов
-асимметрия сигнала сигмовидных синусов
Асимметрия диаметра артерий
—асимметрия задних соединительных артерий
—асимметрия передних мозговых артерий
Аномалии развития мозга (киста Верги, киста кармана Ратке, mega cisterna magna, «пустое турецкое седло», арахноидальная киста в области вырезки намета мозжечка)
*достоверные различия при межгрупповых сравнениях (значение Фи расчетного более 1,64).
Примечание. Жирным шрифтом выделены названия групп аномалий. Проценты считались от общего количества больных данной диагностической группы. Обычным шрифтом обозначены МРТ-признаки, входящие в данную группу. Проценты считались от общего количества больных, имеющих какой-либо МРТ-признак данной группы.
Из приведенной таблицы видно, что наиболее часто встречающейся патологией у изученных больных шизофренией явились как хорошо известные расширения желудочковой системы мозга(50,8% случаев) и субарахноидальных пространств (57,4 % случаев), отражающие гидроцефалию, так и впервые выявленные в данном исследовании аномалии сосудистой системы, являющиеся более распространенными. Не имели МРТ-признаков сосудистых нарушений лишь 5 человек с рекуррентной формой шизофрении (16,7%), и 7 чел.(22,6%) – с приступообразно-прогредиентной (шубообразной). Отсутствие упомянутых нарушений не зависело от пола, возраста, длительности заболевания и лечения.
Выявленные сосудистые расстройства проявлялись расширением периваскулярных пространств, формированием сосудистых кист, признаками нарушений венозной циркуляции (включая патологию венозных синусов) и врожденными аномалиями строения артерий (преимущественно в виде передней и задней трифуркации внутренних сонных артерий). Полученные данные свидетельствуют о нарушениях ликвородинамики, сопряженной с патологией мозгового кровообращения. Томографическая картина нарушения венозного оттока наряду с расширением периваскулярных пространств и образованием периваскулярных кист свидетельствуют о выраженном в той или иной степени отеке мозговой ткани. Рассматриваемая патология обсуждается как связанная с развитием психопатологической симптоматики различной степени выраженности [11]. С другой стороны, явления своеобразного отека мозга при шизофрении хорошо известны в прозекторской практике [6].
Обращает на себя внимание, что у исследованных больных, наряду со случаями распространенной патологии с диффузным расширением периваскулярных пространств, наблюдались случаи с локализацией данной патологии в области ствола и подкорковых структур, участвующих в формировании системы желудочков мозга, патология которых считается наиболее часто встречающейся при шизофрении. Важной является и выявленная локализация на границе теменной и затылочной зон (37,5 % случаев), имеющая отношение к морфофункциональным «зонам перекрытия», связанным с переработкой информации и интегративной деятельностью мозга. В 21,3% случаев выявлялись очаговые изменения преимущественно в белом веществе подкорковых структур и полушарий. По данным ультрамикроскопических исследований на посмертном материале, поражение белого вещества является характерным для шизофрении [9].
Следует отметить, что в 10% случаев были выявлены аномалии развития мозга (киста Верге, киста кармана Ратке и др. – см. табл. 2), связанные с дисфункциями ствола, мозжечка и гипофиза, а также нарушением ликворо- и гемодинамики в соответствующих областях мозга.
Таким образом, выявленные с использованием МРТ структурные изменения головного мозга отражают как связанные с болезнью дистрофические и дегенеративные процессы нервной ткани, сочетающиеся с нарушениями ликвородинамики и всех компонентов мозгового кровообращения (система коллекторов, крупные сосуды и капиллярная сеть), так и дизонтогенетические стигмы в области основания головного мозга. Эти данные подтверждают результаты наших предшествующих исследований, показавших, что МРТ-признаки аномалий головного мозга при шизофрении носят как связанный с текущим болезненным процессом, так и врожденный характер [2, 4, 5].
Приведенные данные выявляют заметные количественные и качественные межгрупповые различия в частоте встречаемости тех или иных МРТ-признаков аномалий головного мозга в двух исследованных группах больных. В группе больных шубообразной шизофренией в целом МРТ- признаки патологии были более распространены. Такие признаки нейродегенерации, как расширение субарахноидальных пространств, за исключением лобно-теменной области, и расширение борозд коры в указанной группе по сравнению с группой больных рекуррентной шизофренией встречалось чаще (65,5% и 51,6%, 23,3% и 9,7% соответственно), хотя это различие не достигало статистической значимости. Среди аномалий желудочковой системы у этих больных достоверно чаще отмечались расширения передних и задних рогов и центральной части боковых желудочков, что может говорить в пользу большей выраженности дегенеративных процессов в области мозолистого тела, передней спайки и хвостатого ядра – зон, источниками кровоснабжения которых являются ветви внутренних сонных артерий, преимущественно передняя мозговая артерия.
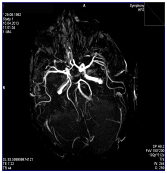
Интересно, что в этой же группе достоверно чаще отмечались случаи трифуркации внутренних сонных артерий (Рис. 1).
Рисунок 1. Больная Б., 20 лет. Задняя трифуркация правой ВСА. МР ангиограмма.
Учитывая, что указанная патология изменяет территорию васкуляризации мозговой ткани и существенно снижает возможность развития сосудистых коллатералей и обеспечение мозга кислородом [8], она может рассматриваться как патогенетический фактор, утяжеляющий течение болезни, и гипотетически как один из факторов риска ее развития.
Значимо чаще, чем в группе больных рекуррентной шизофренией, в указанной группе встречались и нарушения венозной циркуляции, включая патологию венозных синусов, а также расширение периваскулярных пространств и формирование периваскулярных кист.
Таким образом, у больных приступообразной шизофренией (шубообразной, рекуррентной) наряду с редукцией мозговой ткани выявляются достаточно ярко выраженные признаки сосудистой патологии, которая может выступать в качестве патогенетического звена формирования нейродеструктивных процессов. Кроме того, учитывая данные о вкладе генетических факторов в вариабельность МРТ-параметров мозга при шизофрении [4], описанные нарушения могут указывать на наличие единого этиологического фактора, искажающего онтогенез на внутриутробном этапе и способствующего формированию шизофренического процесса.
При рекуррентной форме шизофрении достоверно чаще отмечается расширение периваскулярных пространств в базальных ядрах и наличие очаговых изменений, преимущественно в белом веществе мозга (почти в 1/3 случаев), и недостоверно чаще – связанное с отеком сужение передних рогов боковых желудочков, что отражает обусловленность патологии преимущественно расстройствами микроциркуляции.
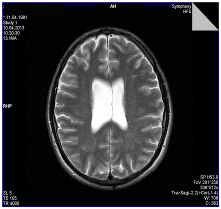
Рисунок 2. Больной К., 32 года. Асимметрия тел боковых желудочков. МР томограмма в режиме Т2.
Таблица 3. Частота встречаемости лево- и правосторонних асимметрий МРТ-признаков в исследованных группах больных шизофренией.