заращение цервикального канала что это
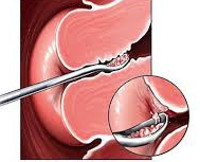
Бужирование цервикального канала
Сужение или заращение цервикального канала – репродуктивная патология, при которой частично или полностью нарушается его проходимость. Она приводит к различным нарушениям в работе половой системы женщины, включая нарушение менструации, сексуальной и детородной функций, а также способно привести к тяжелым поражениям внутренних органов и даже смерти. Избавиться от этой патологии поможет бужирование цервикального канала, осуществляемое в клинике «За Рождение». Профессионализм наших врачей, использование современного медицинского оборудования и инструментов обеспечивает высокую результативность и безопасность этой процедуры.
Методика и назначение
Эта хирургическая процедура заключается в восстановлении проходимости цервикального канала и осуществляется двумя способами:
При рецидивирующей атрезии (повторном сужении или заращении) цервикального канала для сохранения его проходимости в него вводится аллопластическим имплантат. При таких осложнениях, как разрыв гематометры (скопления менструальной или маточной крови) осуществляется дренирование полости матки.
Когда и зачем делать бужирование цервикального канала шейки матки?
Показанием к проведению этой хирургической операции является частичное или полное перекрытие цервикального канала, вызванное:
Восстановление нормальной проходимости цервикального канала необходимо для:
Также бужирование цервикального канала врач назначает в том случае, когда необходимо обеспечить визуальное наблюдение полости матки при проведении диагностических и лечебных процедур.
Подготовка к процедуре
Перед тем, как ей сделают бужирование цервикального канала, пациентка проходит следующие диагностические процедуры:
Наш медицинский центр располагает собственной клинико-диагностической лабораторией. Благодаря этому у нас можно быстро пройти все необходимые обследования, для проведения этой хирургической процедуры.
Как проводится процедура?
Сроки проведения бужирования определяются специалистом на основании данных исследований, анамнеза и стадии менструального цикла. Процедура осуществляется под полным или местным наркозом, что зависит от индивидуальных особенностей организма пациентки.
Средняя продолжительность операции – 20-30 минут. Бужирование выполняется в 2 этапа:
В этот же день пациентка может вернуться к своей обычной жизни (если не возникло никаких осложнений). При этом ей необходимо строго выполнять ряд врачебных предписаний, чтобы исключить рецидив атрезии.
Медицинский центр «За Рождение» предлагает доступные цены на бужирование цервикального канала и предоставляет гарантии безопасности и эффективности этой процедуры. Узнайте о ней подробнее у наших специалистов по номеру +7 (800) 222-40-58 или записавшись на прием к врачу на сайте.
Стоимость бужирования цервикального канала
| Название услуги | Стоимость |
| Бужирование цервикального канала 1 категории сложности | 7 000 РУБ. |
| Бужирование цервикального канала 2 категории сложности | 7 000 РУБ. |
| Бужирование цервикального канала 3 категории сложности с использованием офисного гистероскопа | 7 000 РУБ. |
Врачи
Врач акушер-гинеколог, врач-репродуктолог, врач ультразвуковой диагностики
Стеноз цервикального канала
Стеноз цервикального канала — врожденное или приобретенное анатомическое сужение канала шейки матки с нарушением его проходимости. В репродуктивном возрасте проявляется олигоменореей, аменореей, альгоменореей, бесплодием, диспареунией. В менопаузе и постменопаузе может протекать бессимптомно. Диагностируется с помощью гинекологического осмотра, зондирования маточной полости, УЗИ органов малого таза, МРТ, КТ. Для восстановления проходимости эндоцервикса выполняют его бужирование, лазерную или радиоволновую реканализацию, конизацию шейки, другие трахелопластические операции.
Общие сведения
Сужение (стеноз) цервикального канала — частое последствие воспалительных, диспластических, неопластических заболеваний шейки, приводящее к возникновению шеечного бесплодия. Врожденное сужение эндоцервикса при его частичной атрезии обычно диагностируют у девочек подросткового возраста. Приобретенный стеноз воспалительного и посттравматического генеза, как правило, выявляют у пациенток в возрасте 25-35 лет. По мнению специалистов в сфере акушерства и гинекологии, распространенность генитальных инфекций и раннее начало половой жизни способствуют омоложению заболевания. После 40 лет к сужению эндоцервикса чаще приводят объемные новообразования, инволютивное сужение или заращение.
Причины стеноза цервикального канала
Возникновению патологии способствуют заболевания и инвазивные вмешательства, при которых происходят структурные изменения эндоцервикса. Временный цервикальный стеноз развивается за счет отека и набухания слизистой при воспалительных процессах, стойкое сужение обычно обусловлено деформацией вследствие рубцевания или разрастания соединительной ткани. Одним из вариантов заболевания считается неполная врожденная цервикальная атрезия, вызванная наследственными или дизэмбриогенетическими причинами. Этиофакторами приобретенного стеноза шеечного канала являются:
Патогенез
Механизм стенозирования цервикального канала определяется причинами, которые вызвали заболевание. Воспаление, травматические повреждения приводят к структурным изменениям тканей эндоцервикса, в первую очередь — к замещению шеечного эпителия менее эластичной соединительной тканью и образованию стриктур. Ложный стеноз при опухолях нижнего сегмента и шейки матки обусловлен наличием механического препятствия в области внутреннего маточного зева или сдавливанием канала новообразованием. В основе инволютивного сужения эндоцервикса лежат естественные диффузные и атрофические изменения органа.
Симптомы стеноза цервикального канала
Клиническая симптоматика расстройства зависит от возраста пациентки. Наиболее характерным проявлением у менструирующих женщин является уменьшение или полное прекращение кровянистых выделений во время месячных. Нарушение естественного оттока крови из маточной полости сопровождается общим недомоганием, появлением циклических схваткообразных болей в нижней части живота, иррадиирующих в пах, крестец, поясницу. В межменструальный период наблюдаются небольшие контактные или спонтанные кровянистые выделения, которые могут иметь неприятный запах. Половые акты иногда становятся болезненными. Крайне редко растянутая кровью матка пальпируется как опухолевидное образование в брюшной полости. Зачастую пациентки со стенозом шеечного канала не могут забеременеть. Женщины в постменопаузе жалоб обычно не предъявляют, стеноз становится случайной находкой во время планового УЗИ.
Осложнения
Одним из наиболее серьезных последствий стеноза является нарушение репродуктивной функции. Бесплодие обычно обусловлено нарушением проходимости шеечного канала для сперматозоидов. При наступлении беременности чаще наблюдаются самопроизвольные выкидыши и преждевременные роды вследствие истмико-цервикальной недостаточности. В родах шейка раскрывается медленно, возможна слабость и дискоординация родовой деятельности. Сужение эндоцервикса в зависимости от возраста больной осложняется серозометрой, гематометрой, гематосальпинксом, аденомиозом, эндометриозом. При нагноении содержимого матки возникают пиометра, пиосальпинкс, повышается вероятность развития пельвиоперитонита и формирования спаек в малом тазу. У некоторых пациенток формируется эктропион.
Диагностика
При наличии типичной клинической картины, позволяющей заподозрить стеноз цервикального канала, назначают обследования для подтверждения сужения и оценки степени проходимости эндоцервикса. Поскольку заболевание не всегда сопровождается видимыми морфологическими изменениями, ведущими становятся инструментальные методы. План обследования обычно включает:
Для своевременного выявления неоплазий, сопровождающихся сужением шеечного канала, рекомендована цитология соскоба с шейки (пап-тест). Возможные инфекционно-воспалительные заболевания диагностируют при помощи микроскопии цервикального мазка, его бактериологического посева, ПЦР, РИФ, ИФА. Стеноз дифференцируют с полной врожденной цервикальной атрезией и других аномалиями развития шейки, эндоцервицитом, цервицитом, рубцовой деформацией маточной шейки, наличием перегородки во влагалище, заболеваниями, сопровождающимися нарушением менструального цикла. При необходимости пациентку консультируют онколог, эндокринолог, инфекционист, венеролог.
Лечение стеноза цервикального канала
Коррекция расстройства показана при нарушении оттока менструальной крови и наличии бесплодия. При бессимптомном течении стеноза рекомендовано динамическое наблюдение с профилактическим осмотром гинеколога и УЗИ-мониторингом каждые 6 месяцев. Восстановление проходимости эндоцервикса осуществляется с использованием консервативного и хирургического подходов:
Прогноз и профилактика
Прогноз при стенозе эндоцервикса зависит от причин, вызвавших заболевание, своевременности диагностики и правильности выбранного метода лечения. В большинстве случаев грамотно выполненное бужирование шеечного канала, конизация маточной шейки позволяют полностью восстановить проходимость органа и репродуктивную функцию. Для профилактики стеноза рекомендовано планирование беременности с использованием методов современной контрацепции и отказом от абортов, ранняя диагностика и адекватное лечение генитальных инфекций, опухолевых процессов. Важную роль в предупреждении сужения шейки матки играют бережное ведение родов и обоснованное назначение гинекологических инвазивных процедур.
Бужирование цервикального канала и атрезия влагалища
Общие сведения
Атрезия влагалища, как и другие аномалии развития органов женской половой системы возникает в эмбриональный период (оказываясь первичной — врожденной), в более редких случаях – в постнатальный период (приобретенная). Патология представляет собой изолированное сращение естественных проходов и каналов в организме, что нарушает отток природных жидкостей на фоне нормально функционирующих и сформированных других половых придатков и признаков.
Пороки развития женских половых органов достаточно редкая проблема, которая встречается в 4% случаев среди всех врожденных отклонений развития. У женщин репродуктивного возраста атрезия встречается примерно у 1% населения.
Патогенез
Сращение влагалища, цервикального канала и других ходов органов женской половой системы осуществляется за счет фиброзных тканей либо неправильного внутриутробного формирования мюллерового канала вод воздействием инфекционных, химически токсичных агентов или других тератогенных факторов. При этом у новорожденных также выявляется сочетанная форма болезни на фоне полной или свищевой атрезии анального отверстия и агенезии мочевой системы.
Влияние материнских эстрогенов может вызывать и чрезмерно сильное растяжение полости влагалища в результате повышенной продукции жидкости маточным и влагалищным эпителием плода и наполнения слизистыми выделениями (мукокольпоса), что вызывает деструкцию мочеполовых ходов.
Классификация
Атрезия бывает легкой, средней и тяжелой степени, то есть – не влияющая на функциональное состояние половой системы, нарушающая или полностью исключающая возможность зачатия и деторождения. Различают полную, частичную и свищевую форму атрезии, при которой есть отверстия в перегородке. Однако, чаще всего используют классификацию по месту локализации. Врожденное отсутствие либо приобретенное заращение природных отверстий и каналов может обнаруживаться в области влагалища, матки, цервикального канали и даже фолликула.
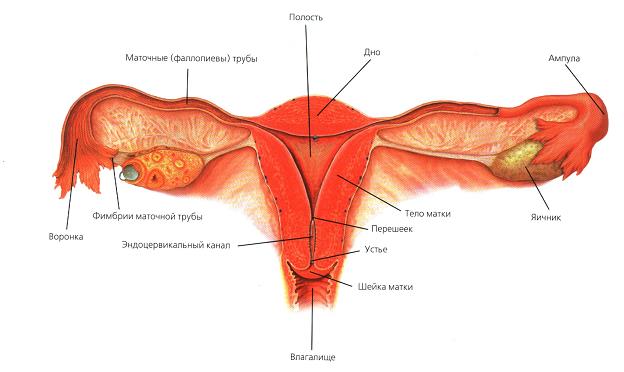
Строение женской половой системы
Атрезия фолликула
Атрезия фолликула характеризуется обратным развитием не достигших зрелости фолликулов в яичник в связи с пониженной секрецией фолликулостимулирующего гормона гипофиза. Из эпителиоидных клеток внутренних оболочек происходит образование пубертатной железы, способной к выработке фолликулина.
Гинатрезии
Отдельной группой патологий являются нарушения проходимости полового канала в области девственной плевы, матки и влагалища. В период полового созревания при атрезии девственной плевы (обычно в 13-14 лет, но обычно при первых месячных) происходит скопление менструальной крови во влагалище, в полости матки и даже труб, поэтому проводят незамедлительное хирургическое вмешательство для крестообразного разреза неперфорированной плевы и удаления всего содержащегося в половых путях.
Атрезия влагалища
Аномалии развития влагалища могут быть вызваны сращением его стенок и обычно спровоцированы нарушением развития нижних отделов мюллерового канала.
Принято различать атрезию или непроходимость влагалища в разных местах локализации — верхнюю, среднюю и нижнюю. Кроме того сращение бывает различной протяженности и может вызывать гематокольпос. Симптомакопмлекс схожий, как и при атрезии девственной плевы и пациенткам требуется оперативное вмешательство.
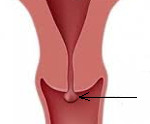
Атрезия цервикального канала
Зарастания внутреннего зева шеечного канала матки обычно вызвано травматическими повреждениями или воспалительными процессами. Лечение при этом предусмотрено при использовании такой безопасной методики как бужирование, направлено на раскрытие цервикального канала с возможным при необходимости — опорожнением матки от крови, слизи и другой жидкости, ведь заращение цервикального канала также может вызывать гидрометру — скопление жидкости в полости матки, вплоть до накоплений в объеме 500 мл.
Причины
Основные причины, инициирующие развитие врожденных аномалий половых органов, кроются в действии тератогенных факторов – эндогенных (внутренних, источников которыми являются патологические состояния организма матери и наследственные отклонения) или экзогенных (внешних). Ко внешним факторам нарушающим процессы метаболизма и клеточное деление относятся:
Причинами постнатального развития атрезии чаще становятся гормональные нарушения, травмы, инфекции, воспаления (к примеру, кольпит), онкология, возрастные изменения, осложненные роды, неосторожно проведенные гинекологические манипуляции (в том числе спринцевание) и полостные оперативные вмешательства органов малого таза.
Симптомы
Клиническая картина атрезии различных отделов женской половой системы может проявляться такими симптомами как:
Анализы и диагностика
Для диагностики аномалий развития органов женской половой системы изучают данные клинических, гинекологических, бактериологических, гормональных и других исследований, включая УЗИ, МРТ, рентгенографию и зондирование, выявляющие синехии, воспалительные слипания или полное сращение. При этом важно определить насколько болезненна и увеличена матка, а также какова степень развития атрезии.
Лечение
При недостаточности развития или закрытия прохода влагалища назначают хирургическое лечение – пункцию, дренирование, бужирование из нижнего отдела и другие способы вагинопластики. При атрезии любой локализации все мероприятия направлены на реконструктивно-пластическое восстановление нормальной анатомии влагалища и других ходов в женской половой системы.
После хирургического вскрытия атрезии требуется промывание антисептиками и дальнейшее иссечение перегородки непосредственно до стенок влагалища, цервикального канали и т.д. Края раны принято ушивать циркулярно кетгутом для того чтобы обеспечить полную проходимость и восстановить форму и емкость хода.
Сужение и стриктура шейки матки
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/55.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/55.jpg?fit=825%2C550&ssl=1″ />
Шейка матки, соединяющая матку и влагалище, имеет отверстие – цервикальный (шеечный) канал: через него вытекает менструальная кровь, происходит оплодотворение и выход плода в родах.
| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
При некоторых заболеваниях просвет канала сужается, в этом случае говорят о стриктуре (рубцовой деформации) или стенозе (сужении, вызванном врождённым дефектом или другими причинами).
Сужение бывает частичным и полным. При полной закупорке шеечного канала менструальная кровь остается внутри матки, начинается гнойное воспаление, приводящее к заражению крови. Это настолько опасное состояние, что матку приходится ампутировать, а пациентку спасать от гибели.
Почему возникают стриктура и сужение шейки матки
Заболевание начинается по разным причинам. Иногда это врожденное состояние, связанное с недоразвитием матки или всей половой системы. Гораздо чаще патология возникает из-за травм, ожогов и грубых швов, полученных при родах, абортах, гинекологических операцях и при прижигании эрозии.
Внутреннее сужение вызывают перекрывающие цервикальный канал шейки опухоли, полипы, кисты, отеки при ЗППП. Внешнее — злокачественные и доброкачественные новообразования соседних органов, сдавливающие шейку.
Еще одна причина стенозов и стриктур — гормональные проблемы при климаксе, способствующие видоизменению тканей внутренних половых органов.
Что чувствует женщина при сужении цервикального канала
Симптомы зависят от степени развития патологии.
Если лечение не начато, происходит заброс скопившейся менструальной крови в малый таз, нагноение содержимого матки и брюшины. Эти осложнения опасны для жизни. Гной вызывает отравление организма: лихорадку, нестерпимую боль, сердцебиение, озноб, тошноту и рвоту. Без лечения прогноз неутешительный, а в случае выздоровления репродуктивную функцию женщины восстановить сложно или невозможно.
Лечение сужений и стриктур шейки матки
Диагноз доктор поставит после двуручного и ректального исследования матки, но точные параметры патологических изменений получают, только проведя кольпоскопию (влагалищное исследование прибором-кольпоскопом с встроенным микроскопом и подсветкой), зондировании канала и УЗИ внутренних половых органов (гистеросальпингоскопия).
Если у гинеколога возникли сомнения, он направит на магнитно-резонансную томографию — современная методика послойного сканирования органов, с получением 3D-снимков.
Для восстановления проходимости шейку бужируют специальными расширителями (бужами). Сначала вводят тонкий, потом – потолще. Таким образом восстанавливается естественная проходимость цервикального канала. В зависимости от степени сужения, операция проводится под местным или легким внутривенным обезболиванием.
Оперируют после окончания месячных, а при задержке крови в полости матки – экстренно.
Современный метод лечения сужения и стриктуры шейки – лазерная реканализация. Процедура назначается сразу после окончания менструации. С помощью лазерного луча «выпаривают» ткани, закрывающие шеечный просвет. Слизистая восстанавливается за четыре недели. Для предотвращения инфекции после операции назначают антибиотики.
Восстановление проходимости не решает проблему полностью. Остальные этапы лечения планируются в зависимости от причины патологии:
Профилактика заключается в своевременной диагностике и лечении женских болезней, выборе опытного гинеколога для гинекологических операций и хорошо оснащенного роддома при родах.
Атрезия матки
Атрезия матки – аномалия шейки или тела матки, проявляющаяся их заращением и непроходимостью. Атрезия матки характеризуется ложной аменореей, болями в периоды предполагаемой менструации, развитием гематометры и гематосальпинкса (в тяжелых случаях – пиометры и пиосальпинкса). Диагностика атрезии матки включает гинекологическое обследование: осмотр, УЗИ, МРТ. Лечение атрезии матки оперативное, при атрезии цервикального канала производится восстановление его проходимости путем бужирования или лазерной реканализации.
Общие сведения
По происхождению атрезии матки делятся на приобретенные и врожденные, представляющие случаи аномальной внутриутробной закладки и развития внутренних половых органов. По локализации непроходимости гинекология различает атрезию шейки и тела матки. Атрезия цервикального канала может наблюдаться на уровне наружного либо внутреннего зева, иногда – на всем протяжении шеечного канала. Атрезия матки нередко сопровождается аномалиями развития мочевыводящих путей.
Причины атрезии матки
Врожденные атрезии матки часто возникают в результате влияния тератогенных факторов, действующих во время эмбрионального или фетального периода. В норме матка и проксимальная часть влагалища образуются в результате слияния дистальных мюллеровых протоков. В зависимости от того участка, где не произошли слияние и канализация протоков, развивается тот или иной вид атрезии матки. Неблагоприятными экзогенными факторами могут служить инфекции матери (герпес, хламидиоз, токсоплазмоз, сифилис и др.), ионизирующее излучение, лекарственные препараты, алиментарные причины, вызывающие нарушение процессов клеточного деления и метаболизма.
Приобретенные атрезии чаще всего обусловлены грубым выскабливанием полости матки, прижиганием цервикального канала нитратом серебра или электрокоагуляцией, эндоцервицитами, эндометритами, медабортами (искусственное прерывание беременности), раком шейки матки. В результате травмирующих манипуляций или воспалительных явлений соприкасающиеся между собой гранулирующие поверхности сращиваются, вызывая атрезию матки или формирование внутриматочных синехий (синдром Ашермана). В некоторых случаях к атрезии матки приводит гипертрофическое рубцевание. В старческом возрасте изредка наблюдается спонтанная атрезия канала шейки матки.
Проявления атрезии матки
Клиническое значение врожденные атрезии получают в период полового созревания. Ведущим проявлением атрезии матки служит ложная аменорея – т. е. отсутствие наружного менструального кровотечения при ежемесячных циклических изменениях в организме. Менструальные выделения, задерживаясь выше зоны атрезии, приводят к развитию гематометры – скоплению кровяных масс в матке с растяжением органа.
Развитие гематометры при атрезии матки сопровождается острой, циклически повторяющейся болью, с которыми пациентки нередко госпитализируются в хирургический стационар. Боль при гематометре носит спастический характер и настолько выражена, что может вызывать тошноту, нарушение функций кишечника и мочевого пузыря, потерю сознания. Кровь из полости матки может проникать в маточные трубы, способствуя развитию гематосальпинкса. Присоединение вторичной инфекции способствует развитию гнойного процесса в матке и трубах – пиометры и пиосальпинкса. Атрезия матки является причиной анатомического бесплодия.
Диагностика атрезии матки
При подозрении на атрезию матки женщине необходима квалифицированная консультация гинеколога. Обследование заключается в сборе анамнеза, оценке полового и общефизического развития, осмотре половых органов. В ходе гинекологического осмотра на кресле определяется уплощение влагалищных сводов и сглаживание шейки матки. Матка пальпируется в виде болезненного шаровидного образования. При гематосальпинксе по бокам от матки выявляются малоподвижные эластические болезненные образования – маточные трубы.
Диагноз атрезии канала шейки матки подтверждается в ходе его зондирования. С помощью УЗИ органов малого таза и УЗ-гистеросальпингоскопии документально подтверждается правильность интерпретации данных осмотра. При УЗИ достоверно определяются параметры матки, толщина эндометрия, наличие перегородок, размеры и толщина стенок гематометры.
В диагностике сложных и нетипичных атрезий матки предпочтение отдается МРТ во фронтальной, аксиальной и сагиттальной проекциях. Проведение эндоурологических исследований (уретроцистоскопии) показано при сочетанных мочеполовых аномалиях. Обычно данного комплекса исследований бывает достаточно для определения атрезии матки и выбора метода хирургического вмешательства.
Лечение атрезии матки
При атрезии матки производится устранение анатомического препятствия и опорожнение гематометры. Лечение атрезии канала шейки матки заключается в его бужировании или лазерной реканализации. Часто рецидивирующие атрезии служат показанием к установке аллопластического импланта, препятствующего соприкосновению стенок и заращению шеечного канала. В ряде случаев требуется формирование анастомоза цервикального канала с влагалищем.
При внутриматочных сращениях (синехиях) производится их рассечение под контролем гистероскопа, лазерная реконструкция полости матки. В случае разрыва гематометры и гематосальпинкса требуется проведение ревизии и дренирования брюшной полости, нередко – гистерэктомии, надвлагалищной ампутации матки или пангистерэктомии (удаления матки в сочетании с аднексэктомией).
Профилактика атрезии матки
В гинекологии предупреждение развития вторичной атрезии матки предполагает профилактику и своевременное лечение воспалений матки и цервикального канала, осторожное проведение внутриматочных манипуляций (прерывание беременности, диагностическое выскабливание), осторожное ведение родов, совершенствование методик операций на шейке и теле матки.
Профилактика врожденных атрезий матки включает внимательное ведение беременности, исключение неблагоприятных факторов влияния на плод. После устранения атрезии цервикального канала и сохранении матки беременность становится возможной.