защемило грушевидную мышцу что делать
Боль в ягодице, синдром грушевидной мышцы – причины, диагностика, лечение
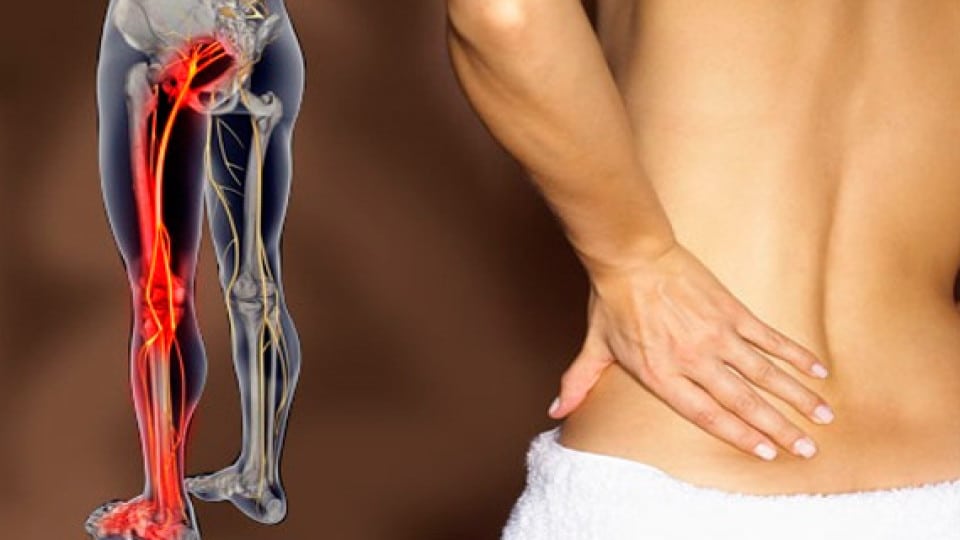
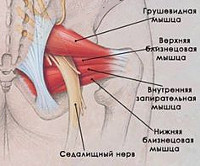
Боль в ягодице нередко появляется в результате защемления седалищного нерва грушевидной мышцей – группой мышечных волокон, начинающихся в области крестца внутри таза и крепящихся нижним сухожильным концом к бедренной кости. Эта мышца отвечает за наружную ротацию бедра и стопы. Синдром грушевидной мышцы часто сопровождает дегенеративные изменения в дисках пояснично-крестцового отдела с формированием картины радикулита.
Врачи «Клиники Остеомед» г. Санкт-Петербург практически ежедневно наблюдают проявления синдрома грушевидной мышцы, поскольку поясничный остеохондроз – самая часто встречающаяся проблема позвоночника у больных, независимо от их пола или возраста. И хотя сама по себе боль в ягодице не опасна, она сигнализирует о других нарушениях, которые нуждаются в незамедлительной коррекции. Опытные специалисты проводят осмотры и консультируют больных по этому поводу после предварительной записи на прием.
Причины возникновения синдрома грушевидной мышцы
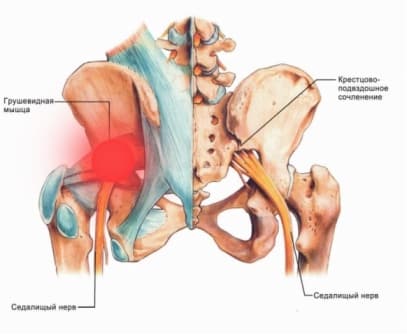
Боль в ягодице возникает при ишиасе – раздражении седалищного нерва, что чаще всего наблюдается при пояснично-крестцовом остеохондрозе и его последствиях – протрузии диска, грыже диска или разрастании остеофитов в телах позвонков, а также при спондилезе и спондилолистезе. Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Таким образом, боль в ягодице может иметь два источника – компрессия корешков спинномозговых нервов у позвоночника и сдавливание ствола седалищного нерва грушевидной мышцей. Среди других причин синдрома грушевидной мышцы можно отметить:
Боль часто имеет односторонний характер, но иногда поражаются обе стороны. При этом она достаточно выражена, иррадиирует на заднюю поверхность бедра, голень и стопу. Нарушений чувствительности кожи на ноге обычно не выявляется, иногда может быть легкое покалывание. Но больной старается беречь ногу, ему неудобно сидеть на больной стороне – как правило, человек держит ногу в приподнятом положении и не способен сесть ровно.
Диагностика при синдроме грушевидной мышцы

Четким подтверждением синдрома грушевидной мышцы является диагностическое введение раствора анестетика в мышцу, что можно сделать под контролем рентгена или компьютерной томографии. Если болевой синдром после инъекции исчезает, то диагноз ставится без сомнений.
Лечение синдрома грушевидной мышцы
Лечение при боли в ягодице консервативное и комплексное. Необходимо применение медикаментозной терапии, в которую входят:
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
Упражнения при защемлении седалищного нерва –показания, методики и результативность
Защемление нерва (ишиас) – это процесс сдавливания нерва, вызывающий раздражение нервных волокон и иннервацию. Наиболее часто защемление нерва происходит в области крестцовых позвоночных дисков или в щели грушевидной мышцы.
Команда докторов Юсуповской больницы в своей медицинской практике используют только современные и актуальные методики лечения, а также проверенные препараты, эффективность которых не раз подтверждена европейскими исследованиями.
Причины защемления седалищного нерва
Ишиас вызывает сильный болевой синдром, причина которого может скрываться в наличии следующих патологий:
Внезапная боль любого характера в области позвоночника может свидетельствовать о развитии серьезных патологий. При дискомфортных болевых ощущениях в районе спины следует обратиться к грамотному специалисту, который сможет точно определить диагноз и назначить корректное лечение.
Лечение седалищного нерва медикаментами – гимнастика и массаж, медикаментозная терапия и физиотерапевтические мероприятия
Как правило, лечение защемленного седалищного нерва является комплексным. Основными терапевтическими практиками является лечебная гимнастика при защемлении седалищного нерва, точечный массаж при воспалении седалищного нерва и физиотерапевтические процедуры.
Медикаментозную терапию назначает исключительно врач, так как самолечение в данной ситуации может лишь усугубить проблему, а не устранить ее. В первую очередь назначаются нестероидные противовоспалительные и болеутоляющие препараты, которые могут вводиться как инъекционно, так и применяться перорально. С их помощью уменьшатся компрессия, отступает боль и снимается воспаление на самом нерве. Однако прием этих препаратов является лишь изначальной или ургентной стадией лечения, поскольку при длительном использовании они могут вызвать проблемы с функционированием печени, почек, снизить свертываемость крови, а также в некоторых случаях могут спровоцировать появление язвенной болезни желудка.
При очень сильных болях пациенту могут назначаться стероидные препараты, задачей которых является не только снять болевой синдром, но и убрать отек. Однако прием данных медикаментов также ограничен по времени вследствие большого количества побочных эффектов и противопоказаний. Дополнительно могут быть назначены препараты для улучшения кровотока или разогревающие мази, которые наносятся локально.
Физиотерапия при защемлении седалищного нерва способствует общему улучшению состояния пациента, нормализации микроциркуляции крови и снятия спазма или отека с воспаленной области. Как правило, физиопроцедуры проводятся после восстановления двигательной функции человека и при условии его свободного передвижения. Современное техническое оснащение Юсуповской больницы позволяет сделать любую физиотерапевтическую процедуры результативной и максимально комфортной для наших пациентов.
Основными физиотерапевтическими мероприятиями при лечении воспаления седалищного нерва являются:
Упражнения для лечения седалищного нерва
Некоторые упражнения при защемлении седалищного нерва в ягодице могут выполняться самостоятельно после обследования в больнице. Гимнастика при воспалении седалищного нерва как правило направлена на растяжение спазмированных мышц. Людям со слабой физической подготовкой такая зарядка для седалищного нерва может легко даться не сразу, однако регулярные тренировки обязательно принесут желаемый результат. Зарядка для седалищного нерва за 6 минут поспособствует не только угасанию болевого синдрома, но и общему укреплению тонуса мышц.
Для лечения воспаления седалищного нерва выполняются следующие упражнения:
Некоторые упражнения при защемлении седалищного нерва при боли могут существенно помочь. Однако стоит помнить, что данная гимнастика против защемления седалищного нерва имеет своим противопоказания. Данная гимнастика при ишиасе седалищного нерва подлежит обсуждению с лечащим врачом Юсуповской больницы в случае наличия грыжи или опухоли позвоночника, а также острых воспалительных или инфекционных заболеваний.
Лечением пациентов с защемлением седалищного нерва занимаются специалисты центра реабилитации Юсуповской больницы в Москве.
Команда докторов Юсуповской больницы обеспечивает надежное и корректное проведение всех терапевтических мероприятий, направленных на восстановление после ущемления седалищного нерва, в том числе и лечебного массажа. В своей работе мы используем самые актуальные методики лечения, составляя план сообразно анамнезу и потребностям пациента. Записаться на прием к доктору можно, позвонив по телефону Юсуповской больницы, либо обратившись к врачу-координатору на нашем сайте.
Синдром грушевидной мышцы
Синдром грушевидной мышцы — это симптомокомплекс, возникающий при компрессии седалищного нерва в подгрушевидном отверстии. Клинически характеризуется болями ягодично-крестцовой локализации и по ходу поражённого нерва, расстройством чувствительности, периферическим парезом стопы. В диагностике основная роль принадлежит специфическим клиническим симптомам, новокаиновой пробе, дополнительно проводятся рентгенологические, ультразвуковые, томографические исследования. Лечение включает фармакотерапию, физиотерапию, остеопатические и мануальные методики, кинезиотерапию. При малой эффективности консервативных методов показано хирургическое лечение.
МКБ-10
Общие сведения
Предположение об участии грушевидной мышцы в возникновении невропатии седалищного нерва было выдвинуто давно. В 1937 году немецкий врач Фрейберг подробно изучил данный синдром и предложил его хирургическое лечение — пересечение мышечных волокон. По механизму своего развития синдром грушевидной мышцы (СГМ) относится к туннельным компрессионно-ишемическим невропатиям. Точные данные по распространённости заболевания в литературе не приведены. Синдром возникает у 50% пациентов с дискогенным поясничным радикулитом. 80% случаев СГМ является вторичным, не связан с непосредственным поражением грушевидной мышцы, а обусловлен её рефлекторным тоническим сокращением вследствие иных патологических процессов.
Причины СГМ
В основе заболевания лежат патологические изменения грушевидной мышцы: спазм, повреждение, воспаление, фиброзирование, увеличение объёма. Иногда встречается ятрогенная этиология, связанная с внутримышечными инъекциями в ягодичную область, в ряде случаев приводящими к образованию инфильтрата, крайне редко — внутримышечного абсцесса. Основными этиофакторами СГМ выступают:
Патогенез
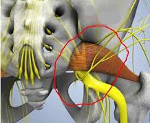
Грушевидная мышца крепится широким концом к крестцу, узким — к большому вертелу бедренной кости. Она обеспечивает отведение и наружную ротацию бедра. Проходя через большое седалищное отверстие, грушевидная мышца формирует щелевидное подгрушевидное отверстие, ограниченное снизу крестцово-бугристой связкой. Через него из малого таза выходят седалищный, нижний ягодичный, половой и задний кожный нервы, а также проходят нижние ягодичные артерии и вены. В 10% случаев седалищный нерв идёт сквозь толщу мышечных волокон.
Обусловленное различными этиофакторами стойкое тоническое сокращение сопровождается утолщением грушевидной мышцы, что приводит к значительному уменьшению размеров подгрушевидного отверстия. Результатом является сдавление проходящих в отверстии нервов и сосудов. В первую очередь страдает наиболее крупный седалищный нерв. Компрессия сосудов обуславливает ухудшение кровоснабжения нервного ствола, что выступает дополнительной патогенетической составляющей ишиалгии.
Классификация
Синдром грушевидной мышцы не отличается клиническим многообразием или наличием различных вариантов течения. Применяемая в практической неврологии классификация основана на этиологическом принципе, понимание которого играет ведущую роль в планировании лечения. Соответственно этиологии синдром подразделяют на 2 основные формы:
Симптомы СГМ
У 70% пациентов заболевание манифестирует болью в ягодично-крестцовой зоне. Болевые ощущения имеют постоянный, тянущий, ноющий характер, возможны тягостные мозжащие боли. Болевой синдром усиливается при ходьбе, приведении бедра, приседании, попытке положить одну ногу сверху другой. Небольшое разведение ног в горизонтальном положении или сидя уменьшает боль. В последующем присоединяется ишиалгия — боль по ходу седалищного нерва. На фоне постоянной мозжащей боли по задней поверхности бедра возникают прострелы — интенсивные болевые импульсы, идущие от ягодицы до стопы. В зоне локализации боли наблюдается гипестезия (понижение болевой чувствительности) и парестезии (жжение, покалывание, ощущение ползания мурашек).
Характерно снижение силы мышц голени и стопы. В тяжёлых случаях, при тотальном сдавлении волокон седалищного нерва, выраженный парез приводит к появлению «болтающейся» стопы. Сосудистая компрессия обуславливает синдром перемежающейся хромоты — появление при ходьбе боли в икроножной мышце, вынуждающей больного сделать остановку. Симптомами сосудистых нарушений выступают также бледная окраска кожи стопы, понижение местной температуры и онемение пальцев.
Осложнения
Постоянный изматывающий болевой синдром ограничивает трудоспособность больного, провоцирует нарушение сна, повышенную утомляемость, эмоциональную лабильность. Периферический парез стопы и голени протекает с мышечной атрофией. Длительное течение заболевания приводит к необратимым атрофическим изменениям в мышцах с формированием стойкого пареза, приводящего к инвалидности пациента. В некоторых случаях отмечается вторичный спазм мускулатуры тазового дна, сопровождающийся затруднением, дискомфортом при мочеиспускании и дефекации, у женщин — диспареунией.
Диагностика
Трудности клинической диагностики обусловлены сходством симптоматики с седалищной нейропатией, глубоким залеганием грушевидной мышцы. В повседневной врачебной практике основная диагностическая роль принадлежит клиническим тестам. Базовыми составляющими в постановке диагноза являются:
В ходе диагностики может потребоваться консультация вертебролога, онколога, уролога, гинеколога. Дифференциальная диагностика СГМ проводится с корешковым синдромом при межпозвоночной грыже поясничного отдела, пояснично-крестцовым плекситом, дисметаболическим, токсическим поражением седалищного нерва. Перемежающаяся хромота требует дифдиагностики от сосудистых заболеваний: облитерирующего атеросклероза, облитерирующего эндартериита нижних конечностей.
Лечение СГМ
У большинства больных результативна консервативная терапия, представляющая собой комбинацию фармакотерапии и немедикаментозных способов лечения. При наличии причинных факторов (опухоли, асимметрии таза, воспалительных заболеваний) необходимо их устранение. Хирургическая операция по рассечению грушевидной мышцы и невролизу участка седалищного нерва проводится при неэффективности консервативных методик в случаях, когда синдром протекает с грубым парезом стопы. Основными составляющими консервативной терапии являются:
Прогноз и профилактика
В большинстве случаев при условии комплексной терапии синдром имеет благоприятный прогноз. Эффективность хирургического лечения достигает 85%, однако после него возможны рецидивы. Без корректного лечения на протяжении года развивается стойкий парез стопы. Первичная профилактика СГМ заключается в предупреждении мышечных перегрузок, травматических повреждений, остеохондроза позвоночника. Важное значение имеет своевременное выявление и лечение вертеброгенных заболеваний, патологии полости малого таза. Вторичная профилактика направлена на предотвращение рецидивов, осуществляется путём кинезиотерапии, регулярных занятий ЛФК, исключения чрезмерных физических нагрузок.
Синдром грушевидной мышцы. Лечение синдрома грушевидной мыщцы
Статья опубликована: 28.08.2014
Синдром грушевидной мышцы (СГМ) – боли в области ягодиц с распространением на нижнюю конечность. Заболевание чаще встречается при ущемлении спинномозговых корешков на уровне L5-S1 (между поясничным и крестцовым отделом позвоночника). В результате происходит рефлекторное напряжение мышцы и компрессия седалищного нерва. Причины синдрома грушевидной мышцы: травмы спины, растяжение и перетренированность ягодиц, остеохондроз, протрузии и грыжи межпозвонковых дисков, асимметрия таза, неудачные внутримышечные инъекции, переохлаждение, опухоли позвоночного столба, инфекции в малом тазу. Симптомы и лечение синдрома грушевидной мышцы зависят от характера поражения.
Классификация синдромов грушевидной мышцы
Классификация болезни отражает причину появления патологического процесса в ягодичной области.
Синдром грушевидной мышцы бывает:
В зависимости от причины выделяют:
В 50% случаев заболевание имеет вертеброгенную природу и проявляется как следствие остеохондроза и грыж позвоночного столба.
Симптомы синдрома грушевидной мышцы
Болевой синдром в области ягодиц – постоянный спутник заболевания. Дискомфорт появляется в ягодицах и распространяется на заднюю поверхность бедра, голени, в паховую область. Боль имеет тянущий характер, усиливается при ходьбе, беге, в положении на корточках и при отведении бедра.
Другие клинические признаки СГМ:
В тяжелых случаях СГМ может сопровождаться нарушением работы тазовых органов, появлением недержания мочи и кала.
Диагностика синдрома грушевидной мышцы
Для выявления заболевания врач-невролог проводит опрос и осмотр пациента. Выясняет жалобы на момент обращения, время и особенности развития патологии, возможные причины возникновения. Неврологический осмотр включает изучение рефлексов, чувствительности и двигательной активности в конечности на стороне поражения. Характерный признак СГМ – уменьшение боли при разведении ног и нарастание дискомфорта во время приведения бедра. В большинстве случаев диагноз можно поставить после первичного осмотра.
С целью уточнения диагноза и выявления причины поражения проводят лабораторные и инструментальные методы обследования.
При необходимости назначают консультации смежных специалистов: гинеколога, уролога, нефролога, остеопата, инфекциониста, онколога, травматолога.
Лечебная тактика при синдроме грушевидной мышцы
В период острой фазы заболевания необходимо исключить физические нагрузки. Бег, ношение тяжестей, длительное положение сидя могут усилить болевые ощущения и привести к прогрессированию недуга. По симптомам и тяжести течения патологии врач определит, как лечить СГМ.
Обычно применяют консервативные методы терапии. Назначают негормональные противовоспалительные средства, блокады с новокаином, гормональные стероидные препараты. Это позволяет бороться с болевым синдромом и воспалительной реакцией. Мышечный спазм убирают посредством миорелаксантов.
Большое внимание уделяют физиотерапии для устранения сдавливания сосудов и седалищного нерва в области поражения. Рекомендуют массаж ягодично-крестцового отдела, кинезиотерапию, лечебную физкультуру. Применяют локальную криотерапию (лечение низкими температурами), электростимуляцию мышцы, УВТ (ударно-волновую терапию). Физиопроцедуры используют на этапе затихания острого процесса.
При вторичных формах недуга лечение направлено на устранение заболевания, которое вызвало патологические изменения. При инфекциях назначают антибиотики, в случае травм и врожденных аномалий костей – оперативное вмешательство.
Редко консервативное лечение не приносит эффекта. В таких случаях проводят операции по устранению ущемления нервных корешков и седалищного нерва. При своевременно начатой терапии прогноз болезни благоприятный. Отказ от лечения может привести к нарушению двигательной функции конечности, стойкому недержанию мочи и кала.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.