зонд блэкмора для чего
Зонд Блэкмора: техника постановки, разновидность
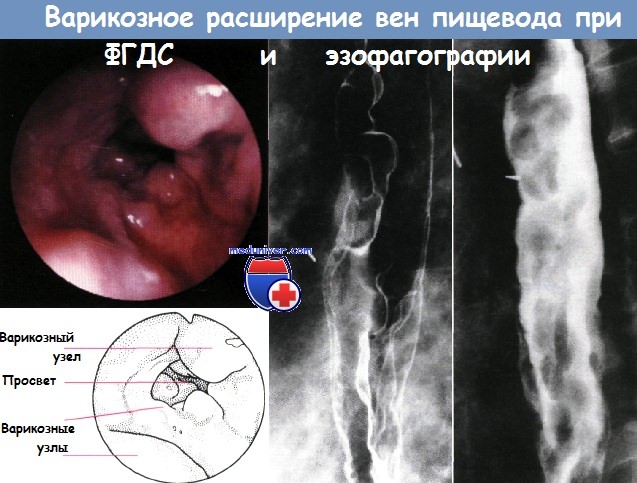
Зонд Блэкмора – устройство, применяемое для остановки пищеводных кровотечений, а также для исключения обратного заброса пищи и отсасывания содержимого желудка. Процедура установки обтуратора является временным решением и предшествует оперативному или эндоскопическому вмешательству. Зонд Блэкмора-Сенгстакена устанавливается квалифицированными специалистами в условиях хирургического отделения.
Виды пищеводных зондов-обтураторов Блэкмора
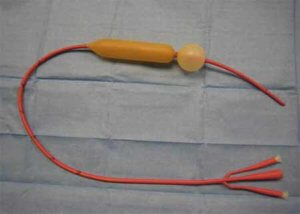
Существует несколько разновидностей обтуратора Блэкмора:
Обтуратор Блэкмора выпускается в различных размерах: существуют приспособления для проведения процедуры у взрослых и детей.
Техника использования зонда Блэкмора
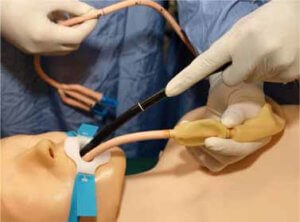
Посредством основного зонда, просвет которого служит для аспирации желудочного содержимого, производится промывание. По состоянию вод легко определить динамику кровотечения. Если постановка зонда была правильной, промывание желудка покажет отсутствие крови.
если пациент находится в бессознательном состоянии, перед началом процедуры анестезиолог выполняет интубацию трахеи, что позволяет предотвратить попадание зонда или содержимого желудка в дыхательные пути.
Максимально возможное время нахождения обтуратора Блэкмора в желудке – 3 суток. Каждые 5-6 часов воздух из цилиндрической камеры спускается и проверяется содержимое желудка. Если нет признаков повторного кровотечения, обтуратор извлекают. При длительном нахождении устройства, возможно производить через него питание: дробно, маленькими порциями. Все время за пациентом необходимо наблюдать. Одновременно проводя кровоостанавливающую консервативную терапию и подготовку к хирургическому лечению.
Что еще нужно знать про зонд Блэкмора
Во время проведения процедуры возможно возникновение побочных реакций: тошнота, рвота, боль в горле и за грудиной, возможно затруднение в откашливании мокроты. При нарушении техники выполнения возможно развитие и более серьезных последствий.
Несмотря на возможность возникновения осложнений, постановка зонда, выполненная квалифицированным специалистом, редко сопровождается развитием каких-либо неблагоприятных последствий.
Желудочный зонд Блэкмора обладает преимуществами:
Зонд Блэкмора – незаменимое устройство, которое помогает остановить кровотечение из расширенных вен пищевода и желудка. Проведение процедуры считается простым и легко переносится большинством пациентов. Однако необходимо соблюдать меры предосторожности, чтобы эффективно остановить кровотечение и избежать развития осложнений.
Видео: проверка зонда и техника постановки
Зонд блэкмора для чего
Советы при портальной гипертензии и варикозном расширении вен пищевода
1. Опишите кровоснабжение печени.
Общий печеночный кровоток составляет примерно 1500 мл/мин или около одной четвертой сердечного выброса. Печеночная артерия в норме дает около 30% от всей поступающей крови и 50% от всего поступающего кислорода, а 70% крови и 50% кислорода приносит в печень воротная вена. При циррозе и портальной гипертензии повышается сравнительная значимость артериального кровотока.
2. Что такое гепатопедальный кровоток?
При тяжелом циррозе с увеличением сопротивления печеночных сосудов кровоток в воротной вене может поменять направление. В этом случае кровь поступает в печень только по печеночной артерии.
3. Когда говорят о портальной гипертензии?
В норме давление в воротной вене менее 10 мм рт. ст. О портальной гипертензии говорят, если это давление превышает 20 мм рт. ст.
4. Где находятся четыре естественных портокавальных анастомоза?
а) Между левой желудочной (коронарной) веной и венами пищевода (ведет к варикозному расширению вен пищевода).
б) Между нижней брыжеечной веной посредством верхней геморроидальной вены и подвздошной веной (ведет к образованию геморроидальных узлов).
в) Между пупочной веной и поверхностными венами брюшной стенки (ведет к образованию “головы медузы”).
г) Между брыжеечными венами и поясничными венами Ретциуса (Retzius), впадающими в нижнюю полую вену.
5. Перечислите причины портальной гипертензии.
а) Предпеченочная: тромбоз воротной вены, сдавление воротной вены опухолью или при шистосомиазе (биогельминтоз, вызываемый инвазией Schistosoma mansoni, либо S. japonicum).
б) Внутрипеченочная: цирроз.
в) Надпеченочная: тромбоз печеночных вен (синдром Бадда-Киари (Budd-Chiari)) или правожелудочковая сердечная недостаточность.
6. Что наиболее часто приводит к портальной гипертензии?
а) В Соединенных Штатах — болезнь Лаэннека (Laennec) (алкогольный цирроз печени).
б) В мире — шистосомиаз.
в) У детей — внепеченочное сдавление воротной вены обычно вследствие ее тромбоза (приводит к «кавернозной трансформации»).
7. Назовите классические осложнения портальной гипертензии.
а) Кровотечение из варикозно расширенных вен пищевода (наиболее тяжелое осложнение).
б) Гиперспленизм.
в) Варикозное расширение вен прямой кишки.
г) Гастропатия вследствие портальной гипертензии.
д) Печеночная энцефалопатия.
8. Как часто встречается варикозное расширение вен пищевода?
Кровотечение из варикозно расширенных вен пищевода происходит у 30% больных в течение года после постановки диагноза. Смертность при таком кровотечении составляет 20% и напрямую зависит от функции печени (класса по Чайлду (Child); см. ниже).
9. Всегда ли источником кровотечения из верхних отделов ЖКТ у больного циррозом (даже при подтвержденном варикозном расширении вен пищевода) являются варикозно расширенные вены пищевода?
Нет. В 25% кровотечение у больных циррозом имеет другой источник (например, поверхностные эрозии желудка).
10. С чего начать специализированную помощь при подозрении на кровотечение из варикозно расширенных вен пищевода?
С активного восполнения кровопотери с последующим экстренным эндоскопическим исследованием для подтверждения (и возможной остановки) кровотечения из варикозно расширенных вен.
11. Что такое зонд Сенгстейкена-Блэкмора (Sengstaken-Blakemore)?
Зонд Сенгстейкена-Блэкмора используется для механической остановки кровотечения из варикозно расширенных вен. Он представляет собой пазогастральный зонд с двумя большими баллонами на дистальном конце. Зонд вводят в желудок, причем его положение должно быть подтверждено рентгенологическим исследованием до раздувания баллонов.
Дистальный желудочный баллон раздувают 250 мл воздуха, а затем подтягивают его к желудочно-пищеводному переходу (тракция завершается прикреплением проксимального конца зонда к маске шлема для американского футбола). Если одного желудочного баллона недостаточно для остановки кровотечения, то раздувают проксимальный пищеводный баллон, создавая в нем давление, равное давлению в системе воротной вены (25 мм рт. ст.). Метод баллонной тампонады позволяет выиграть время. После сдувания баллона более чем у 50% больных кровотечение повторяется.
12. Какие лекарства используют для лечения кровотечения из варикозно расширенных вен?
— Вазопрессин (Vasopressin) (0,4-0,8 Ед/мин в/в) — сильный сосудосуживающий препарат, снижает кровоток во внутренних органах. Следует помнить, что он вызывает также спазм коронарных сосудов, приводящий к ишемии миокарда. Можно использовать нитроглицерин для защиты миокарда.
— Глипрессин (Glypressin) (2 мг в/в через каждые 4 часа) является синтетическим аналогом вазопрессина с более длительным периодом полувыведения, более простым введением и меньшими системными побочными реакциями. В сочетании с этим препаратом также можно назначить нитроглицерин.
— Соматостатин (250 мкг в/в струйно, затем 250 мкг/ч в/в) уменьшает портальный кровоток за счет селективного сужения сосудов во внутренних органах и не вызывает системных побочных реакций.
— Октреотид (250 мкг в/в струйно, затем 50 мкг/ч в/в) является синтетическим аналогом соматостатина и обладает такой же эффективностью.
13. Какие существуют виды эндоскопического лечения?
— Склеротерапия: интраварикозная инъекция склерозирующего вещества (морруата натрия (sodium morrhuate)).
— Эндоскопическая перевязка резиновыми кольцами: лигирование варикозных узлов с помощью резиновых колец наподобие методики, принятой для перевязки геморроидальных узлов.
14. Каковы результаты эндоскопического лечения?
Одна эндоскопическая лечебная процедура позволяет остановить острое кровотечение из варикозных вен в 75% случаев.
15. Обладает ли какой-нибудь вид эндоскопического лечения преимуществами?
Да. Эндоскопическая перевязка резиновыми кольцами безопаснее, быстрее и дешевле.
16. Что такое трансюгулярный внутрипеченочный портосистемный шунт (ТВПШ)?
Трансюгулярный внутрипеченочный портосистемный шунт представляет собой методику отведения портальной крови через печень в полую вену. Стент диаметром 8 мм под рентгенологическим контролем проводят из системы печеночных вей через паренхиму печени в воротную вену. ТВПШ предназначен для лечения асцита и кровотечения из варикозно расширенных вей. Повторное кровотечение обычно обусловлено тромбированием шунта и отмечается в 10% случаев.
17. Что вы знаете о классификации Чайлда (Child)?
Классификация Чайлда отражает тяжесть печеночной недостаточности и позволяет прогнозировать риск операции и вероятную выживаемость:
Класс А: и альбумин и билирубин «находятся с правильной стороны» от 3 (альбумин сыворотки > 3 г%, билирубин сыворотки 3 мг%; прогноз неблагоприятный.
Класс В: показатели находятся между указанными выше крайними значениями.
18. Расскажите о шунтирующих операциях.
— Центральный (неселективный) шунт: портокавальный и мезентерикокавальный центральные шунты способствуют иеселективпой декомпрессии системы воротной вены. Они могут привести к обратному току крови в воротной вене, тем самым усугубляя печеночную недостаточность. Также происходит выброс больших объемов портальной крови в системный кровоток, что может способствовать развитию энцефалопатии.
— Селективный спленоренальный шунт Варрена (Warren): анастомоз дистальной части (ближе к селезенке) селезеночной вены с левой почечной веной одновременно с перевязкой левой желудочной вены. Как правило, чем центральнее расположен шунт, тем лучше декомпрессия портальной системы и тем больше вероятность энцефалопатии. Таким образом, чем лучше работает шунт, тем больше риск энцефалопатии.
19. Какова интраоперационная смертность во время формирования селективных портосистемных шунтов?
Интраоперационная смертность зависит от класса по Чайлду: 5% при классе А, 10% при классе В и 40% при классе С.
20. Показано ли экстренное формирование портокавального шунта при кровотечении из варикозно расширенных вен?
По всей видимости, нет. В большинстве клиник, если не удается остановить кровотечение эндоскопически, то накладывают внутрипеченочный шунт (ТВПШ) под рентгенологическим контролем. Процедура заменила хирургический метод во многих клиниках.
21. Какую роль в лечении портальной гипертензии играет трансплантация печени?
Трансплантация печени является единственным методом, излечивающим портальную гипертензию и заболевание, приведшее к ней. Всех больных с классами В и С по Чайлду следует расценивать как потенциальных реципиентов для трансплантации. Однако в связи с нехваткой донорских органов, подбор больных идет по более строгим критериям.
22. Мешают ли предшествующее ТВПШ или хирургическое портосистемное шунтирование выполнению трансплантации печени?
23. Следует ли лечить больных с варикозным расширением вен пищевода, если у них нет кровотечения?
После профилактических шунтирующих операций, направленных на предотвращение первого кровотечения из варикозно расширенных вен, риск больного умереть выше, чем в случае, если бы его не лечили вообще. Профилактическая эндоскопическая склеротерапия по сравнению с группами больных, где лечение не проводилось, или не дает никакого эффекта, или сопровождается худшими показателями.
В нескольких исследованиях показано, что эндоскопическое лигирование, выполненное с профилактической целью, способствует уменьшению риска кровотечения и снижает смертность, однако эти результаты требуют дальнейшего подтверждения. Профилактический прием неселективных бета-блокаторов ведет к уменьшению риска первого кровотечения из варикозно расширенных вен и, но всей видимости, улучшает выживаемость. Кровотечение более вероятно у больных с большими варикозными узлами. Именно им следует проводить профилактическое лечение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кровотечение из варикозно расширенных вен пищевода
Главный симптом – рвота кровью или кровяными сгустками. Из-за кровопотери возникают слабость, головокружение, тахикардия, падение артериального давления, холодный липкий пот, спутанность или потеря сознания. При появлении этих симптомов следует немедленно вызвать скорую помощь или обратиться в экстренное отделение больницы.
Ильинская больница круглосуточно готова к оказанию экстренной помощи пациентам с кровотечениями из варикозно расширенных вен пищевода. Пациент безотлагательно помещается в отделение реанимации, для предотвращения попадания крови в дыхательные пути ему выполняется интубация трахеи, возмещается объем потерянной крови, проводятся эндоскопическая диагностика и остановка кровотечения.
Хирурги Ильинской больницы используют наиболее современный эндоскопический метод остановки кровотечений из вен пищевода. Тонкий эндоскоп, оснащенный специальной насадкой с лигаторами, вводится в просвет пищевода и подводится к месту повреждения вены, из которого происходит кровотечение. Сосуд с помощью эндоскопа захватывается и на него надевается плотное резиновое кольцо – лигатура. Кровотечение останавливается. Затем, с целью профилактики новых кровотечений, остальные вены также лигируются. Эндоскопическое лигирование – наименее травматичный метод остановки кровотечений.
В клиниках, не имеющих экстренной эндоскопической службы, для остановки кровотечения из варикозно расширенных вен пищевода применяется зонд Блэкмора. Этот зонд имеет два баллона, один из которых раздувается в желудке и тем самым фиксирует зонд, а второй раздувается в пищеводе и пережимает его вены – кровотечение останавливается. Однако, при использовании зонда Блэкмора существует риск развития ишемии пищевода из-за сдавления сосудов. Если зонд находится в раздутом состоянии длительное время – возможно развитие некроза, что приведет к необходимости большой травматичной операции по экстирпации (удалению) пищевода.
Лечение кровотечений из варикозно расширенных вен пищевода и желудка
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ХИРУРГОВ
АССОЦИАЦИЯ ГЕПАТОПАНКРЕАТОБИЛИАРНЫХ ХИРУРГОВ СТРАН СНГ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ КРОВОТЕЧЕНИЙ ИЗ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН ПИЩЕВОДА И ЖЕЛУДКА (2014)
Приняты на Общероссийской согласительной конференции по принятию Национальных клинических рекомендаций «Кровотечение из верхних отделов желудочно-кишечного тракта» (г. Воронеж, 5-6 июня 2014 г.)
Таблица 1. Уровни доказательности приводимых научных утверждений
| Уровень | Исследование методов лечения | Исследование методов диагностики |
| Ia | Систематический обзор гомогенных рандомизированных клинических исследований (РКИ) | Систематический обзор гомогенных диагностических исследований 1 уровня |
| Ib | Отдельное РКИ (с узким доверительным индексом) | Валидизирующее когортное исследование с качественным «золотым» стандартом |
| Ic | Исследование «Все или ничего» | Специфичность или чувствительность столь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз |
| IIa | Систематический обзор (гомогенных) когортных исследований | Систематический обзор гомогенных диагностических исследований >II уровня |
| IIb | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с | Разведочное когортное исследование с качественным «золотым» стандартом |
| IIc | Исследование «исходов»; экологические исследования | нет |
| IIIa | Систематический обзор гомогенных исследований «случай-контроль» | Систематический обзор гомогенных исследований уровня IIIb и выше |
| IIIb | Отдельное исследование «случай-контроль» | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых |
| IV | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) | Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом |
| V | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» |
| A | Подтверждены систематическим обзором и (или) как минимум двумя РКИ высокого качества. |
| Уровень доказательства Ia, Ib. | |
| B | Подтверждены групповыми исследованиями или исследованиями типа случай-контроль хорошего качества |
| Уровень доказательства IIa, IIb. | |
| C | Подтверждены исследованиями серий случаев, групповыми исследованиями низкого качества и (или) изучением «исходов». |
| Уровень доказательства IIc, III, IV. | |
| D | Мнение эксперта, согласованное решение комитета |
| Уровень доказательства V. | |
Настоящие рекомендации содержат следующие разделы: введение, этиология и патогенез портальной гипертензии, диагностика варикозно расширенных вен пищевода и желудка, лечение – медикаментозное, эндоскопическое, эндоваскулярное, хирургическое.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и классификация
Портальная гипертензия может развиваться при различных патологических процессах, сопровождающихся нарушением кровотока в системе воротной вены. В соответствии с анатомическим расположением препятствия кровотоку форма портальной гипертензии может быть классифицирована как подпеченочная (с вовлечением селезеночной, брыжеечной или воротной вен), внутрипеченочная (заболевания печени) и надпеченочная (заболевания, приводящие к нарушению венозного оттока от печени). (табл № 2)
Таблица 2. Классификация портальной гипертензии в соответствии с анатомической областью блока кровотоку в воротной вене
По данным статистики в развитых странах цирроз печени обусловливает около 90% случаев портальной гипертензии. В развивающихся странах, кроме цирроза, частой причиной служит поражение мелких ветвей воротной вен при шистосомозе. Нецирротическая портальная гипертензия (вследствие воздействия других патогенетических факторов) составляет от 10 до 20% из всех случаев развития данного синдрома [6, 12].
Наиболее распространенной причиной подпеченочной портальной гипертензии является тромбоз воротной вены (ТВВ).У взрослых до 70% случаев начала развития тромбоза обусловлены тромбофилическими синдромами – врожденными (такие как дефицит белка С и S) или приобретенными (такие как хронические формы миелопролиферативного синдрома). Среди других факторов определенную роль в патогенезе ТВВ играют: сепсис, панкреатит, травма живота и хирургическое вмешательство в брюшной полости. Примерно в 30% случаев не удается установить точный механизм развития тромбоза («идиопатический» ТВВ) [12]. Острый ТВВ диагностируется редко. Для него характерны следующие клинические признаки: боль в животе, повышение температуры, диарея и непроходимость кишечника в случаях присоединения тромбоза сосудов кишки. Диагноз обычно подтверждают данные методов визуализации (УЗИ брюшной полости с допплерографией, КТ ангиографическое исследование). Хронический ТВВ характеризуется образованием коллатеральных сосудов, которые создают «шунт» минуя препятствию току крови. У больных с хроническим ТВВ часто первым признаком портальной гипертензии служит эпизод кровотечения из варикозно расширенных вен.
Внутрипеченочные причины портальной гипертензии классифицируют в соответствии с результатами определения давления получаемого при катетеризации печеночной вены. Такая классификация включает:
(a) пресинусоидальную ПГ: нормальное значение заклинивающего и свободного венозного давления в печени (ЗВДП и СВДП);
(b) синусоидальную ПГ: повышенное ЗВДП и нормальное СВДП;
(c) постсинусоидальную ПГ: повышенное ЗВДП и СВДП.
Любые этиологические факторы хронических заболеваний печени, приводящие к развитию цирроза печени, за исключением хронического холестатического синдрома, вызывают синусоидальную ПГ [11, 17].
Этиология и патогенез
Диагностика
Диагностика варикозного расширения вен пищевода и желудка и формы портальной гипертензии
В настоящее время ЭГДС является «золотым стандартом» как в диагностике ВРВ пищевода и желудка, так и в выборе лечебной тактики. Эндоскопическое исследование позволяет определить не только наличие, но и локализацию варикозных вен, оценить степень их расширения, состояние стенки вены, слизистой оболочки пищевода и желудка, выявить сопутствующую патологию, а также стигматы угрозы кровотечения [4, 8].
В нашей стране наиболее широкое применение получила классификация варикозных вен по степени выраженности [18]:
• I степень – диаметр вен 2-3 мм
• II степень – диаметр вен 3-5 мм
• III степень – диаметр вен >5 мм

Рис. 1. Классификация ВРВ желудка по локализации.

Рис. 2. Степени гастропатии: I – легкая, II – средняя, III – тяжелая [28].
Определение степени дилатации пищевода:
• Умеренная
• Выраженная
Определение напряжения варикозно расширенных вен:
• Вены при инсуфляции воздуха спадаются (не напряжены) – давление в портальной системе невысокое и риск развития кровотечения мал
• Вены при инсуфляции не спадаются (напряжены) – давление в портальной системе высокое – соответственно высокий риск развития кровотечения.
Определение сопутствующей патологии
Прогностические критерии возникновения кровотечения из ВРВ пищевода и желудка:
• III степень ВРВ;
• Локализация ВРВ;
• Степень дилатации пищевода;
• Напряжение ВРВ – спадение вен при инсуфляции воздухом;
• Тяжесть васкулопатии для вен пищевода и тяжесть гастропатии для ВРВ желудка [19];
• Портокавальный градиент >12 мм рт. ст.;
• Тяжесть функционального состояния печени (цирроз печени класса С по Чайлду;
• тромбоз воротной вены у больных циррозом печени.
При выборе лечебной тактики у больных с ЦП необходимо оценить функциональное состояние печени. Для оценки тяжести состояния больных ЦП применяется классификация по Child-Pugh (табл. 3) [2, 11, 17].
Таблица 3. Прогностическая шкала Child-Pugh (классификация печеночно-клеточной функции при ЦП)
При функциональном классе ЦП «А» и «В» проведение хирургического вмешательства считается возможным, при декомпенсированном ЦП (класс «С») риск операции предельно высок и при возникновении кровотечений из ВРВ пищевода и желудка преимущество следует отдавать консервативным или «малоинвазивным» методам лечения.
В качестве второго параметра определения функционального состояния печени используется шкала индекса MELD (Model of End Stage Liver Diseases), изначально применяемая в трансплантологии для определения очередности трансплантации печени. [37]. Данный показатель рассчитывается, исходя из уровня билирубина, креатинина сыворотки, а также уровня МНО по следующей формуле:
MELD = 3.78[Lg билирубина сыворотки (мг/дл)] + 11.2[Lg МНО] + 9.57[Lg креатинина сыворотки (мг/дл)] + 6.43
Клиническое значение шкалы MELD (табл. 4 )
Таблица 4. Расчет летальности от печеночно-клеточной недостаточности в течение 3х месяцев по MELD:
| Индекс MELD | Летальность % |
| 40 и более | 71,3 |
| 30-39 | 52,6 |
| 20-29 | 19,6 |
| 10-19 | 6 |
| 1,9 |
| Название вены | Нормальные показатели | |||
| Диаметр (см) | Характер кровотока | Vmean (см/сек) | Vvol (мл/мин) | |
| Воротная вена | 0,91 + 0,1 | Гепатопетальный | 23 + 4 | 897,04 + 220,8 |
| Селезеночная вена | 0,54 + 0,09 | Гепатопетальный | 25,5 + 5 | 320,2 +78,5 |
В сомнительных случаях возможно выполнение ангиографии и КТ ангиографии.
Лечение
Основными причинами пищеводно-желудочных кровотечений при портальной гипертензии являются:
1. Гипертонический криз в портальной системе (повышение порто-системного градиента более 12 мм.рт.ст);
2. Трофические изменения слизистой пищевода и желудка вследствие нарушения гемоциркуляции и воздействия кислотно-пептического фактора;
3. Нарушения свертывающей системы.
Единого мнения относительно того, какой из этих факторов является основным, до настоящего времени нет [2, 3, 18, 20, 21].

Рис. 3. Патогенез пищеводно-желудочных кровотечений при ПГ
Основные задачи лечения:
• Остановка кровотечения
• Возмещение кровопотери
• Лечение коагулопатии
• Предотвращение рецидивов кровотечения
• Предотвращение ухудшения функции печени и осложнений, обусловленных кровотечениями (инфекции, печеночная энцефалопатия и т.д.) [(4, 6, 22, 23].
Лечение острого кровотечения из ВРВ (рекомендации Baveno V)
• Восполнение ОЦК, используя осторожное введение свеезамороженной плазмы (СЗП) (1B; A),
• Трансфузия эритромассы для поддержания Hb 80 г/л (Ib; A), Использование антибиотикотерапии для профилактики спонтанного бактериального перитонита (Ia; A),
• Профилактика печеночной энцефалопатии (V; D)
• ЭГДС проводится сразу же при поступлении в стационар (V; D),
• Баллонная тампонада должна использоваться только при массивном кровотечении как временная мера (IIb; B),
• При подозрении на кровотечение из ВРВ должны быть назначены вазоактивные препараты как можно раньше (1a; A),
• Эндоскопическое лигирование (ЭЛ) является рекомендуемым методом гемостаза, при невозможности выполнить можно использовать эндоскопическую склеротерапию (ЭС) (1b; A),
• При кровотечении из ВРВ желудка используется тканевой адгезив (N-butyl-cyanoacrylate) [12] (5; D).
Алгоритм лечения острого варикозного кровотечения представлен на рис. 4.
Медикаментозное:
Вазоконстрикторы:
• Соматостатин (стиламин, сандостатин, октреотид) – селективная вазоконстрикция внутренних органов, связанная с подавлением активности эндогенных вазодилятаторов (в частности, глюкагон) и секреции соляной кислоты. Портальное давление снижается на 20-25%. Октреотид вводится первоначально болюсно в дозе 50-100 мкг, затем переходят на длительную внутривенную инфузию в дозе 25-50 мкг/час в течение 5-7 дней.
• Вазопрессин, глипрессин, терлипрессин (Реместип) – уменьшают артериальный приток в портальную систему, снижая портальное давление на 30-40%.
Fadi Bdair и соавт.- 2010г. опубликовали в Кохрейновской библиотеке мета- анализ эффективности терлипрессина в терапии кровотечений из варикозно расширенных вен пищевода. В систематическом обзоре были включены 20 клинических исследований с 1609 пациентами. На основании полученных результатов авторы делают вывод, что из всех вазоактивных препаратов, терлипрессин является препаратом выбора для лечения острого кровотечения, поскольку его назначение приводит к снижению на 34 % риска смертельного исхода.
Терлипрессин:
1. Снижение портального давления на 30-40%. Эффект достигается в течение 5 минут.
2. Повышает АД на 15-20% и снижает частоту Ps на 15%.
3. Уменьшается число переливаний крови
4. Остановка кровотечения у больных ЦП в течение 12 часов – 70% (плацебо 30%).
5. Рекомендовано вводить пациентам с подозрением на варикозное кровотечение до проведения эндоскопической диагностики.
6. При невозможности немедленного привлечения квалифицированных специалистов по эндоскопии использование препарата улучшает выживаемость.
7. При кровотечениях неясного генеза
8. Для предупреждения и лечения гепаторенального синдрома
9. Терлипрессин применяют в начале в виде болюсной инъекции в дозе 2 мг, а затем внутривенно по 1 мг каждые 6 часов (2-5 суток по показаниям) (12, 20, 21, 24, 26).
Все терапевтические препараты, применяемы при кровотечениях на фоне портальной гипертензией, перечислены в таблице 6.
Таблица 6:Лекарственные препараты, используемые для снижения портального давления при циррозе, и их дозы
| Лекарственный препарат | Способ введения | Доза | Длительность применения |
| Вазопрессин (ВП) + нитроглицерин (НП) | ВП: в.в. инфузия НГ: подкожно | ВП: 0,4 мкЕ/мин НГ: 20 мг | 2-5 дней (острое кровотечение) |
| Терлипрессин | в.в. болюсная инъекция | 2 мг/4 ч втечение 24-48 ч, затем 1 мг/4 ч | 2-5 дней (острое кровотечение) |
| Соматостатин | в.в. болюсная инъекция, затем в.в. инфузия | 250 мкг, затем 250-500 мкг/ч | 2-5 дней (острое кровотечение) |
| Остреотид | в.в. болюсная инъекция, затем в.в. инфузия | 50 мкг, затем 50 мкг/ч | 2-5 дней (острое кровотечение) |
| Вапреотид | в.в. болюсная инъекция, затем в.в. инфузия | 50 мкг, затем 50 мкг/ч | 2-5 дней (острое кровотечение) |
| Пропранолол (неселективный ББ) | Перорально | 20 мг два раза в день; увеличение дозы до максимально переносимой (максимально 320 мг/день) | Постоянно (первичная и вторичная профилактика) |
| Надолол (неселективный ББ) | Перорально | 40 мг два раза в день; увеличение дозы до максимально переносимой (максимально 160 мг/день) | Постоянно (первичная и вторичная профилактика) |
| Карведилол (неселективный ББ с действием альфа-блокатора) | Перорально | 6.25 мг два раза в день; увеличение дозы до максимально переносимой (максимально 50 мг/день) | Постоянно (первичная и вторичная профилактика) |
| Изосорбидмононитрат | Перорально | 10-20 мг два раза в день; увеличение до 20-40 два раза в день при переносимости | Постоянно, только в сочетании с ББ (первичная и вторичная профилактика) |
В комплекс медикаментозной терапии при кровотечении портального генеза у больных с циррозом печени необходимо включать гепатопротекторы адеметионин (Гептрал).
Применение зонда-обтуратора Сенгстакена-Блекмора
После постановки диагноза «кровотечение из ВРВ пищевода или желудка» и извлечения эндоскопа незамедлительно вводят зонд-обтуратор Сенгстакена-Блекмора и раздуваются манжетки, чем достигается надежный гемостаз (рис. 5). 
Рис. 5. Схема расположения зонда.
После того, как зонд установлен, аспирируют желудочное содержимое, и промывают желудок холодной водой.
Контроль за кровотечением осуществляется путем динамического наблюдения за желудочным содержимым, поступающим по зонду после тщательного промывания желудка.
Применение эндоскопического гемостаза при кровотечении из ВРВ пищевода и желудка:
• лигирование;
• склеротерапия;
• клеевые композиции;
• стентированиепищевода;
Показания и особенности эндоскопического лигирования:
• профилактика первого эпизода кровотечения (первичная профилактика)
• профилактика рецидива кровотечения (вторичная профилактика) из варикозно расширенных вен пищевода у больных с портальной гипертензией при невозможности хирургического лечения;
• при наличии ВРВ пищевода у ранее оперированных больных или после эндоскопического склерозирования вен кардиального отдела желудка
• невозможность лигирования вен фундального отдела желудка;
• опасность эндоскопического лигирования при профузном кровотечении;
• трудности выполнения эндоскопического лигирования после эндоскопического склерозирования ВРВ;
• невозможность эндоскопического лигирования вен малого диаметра.
• дифференцированный подход к лигированию ВРВ пищевода и желудка.
Вмешательство выполняется в условиях хирургического стационара.
Эндоскоп с насадкой проводится через глоточное кольцо. Следует подчеркнуть необходимость перед сеансом лигирования выполнить диагностическую эндоскопию, так как пластмассовый цилиндр, одетый на дистальный конец эндоскопа, ухудшает обзор, делает его «туннельным».
После проведения эндоскопа с насадкой приступают к лигированию, при этом начинают с области эзофагокардиального перехода, чуть выше зубчатой линии.
Кольца накладываются по спирали, избегая наложения лигатурных колец в одной плоскости по окружности для профилактики дисфагии в ближайшем и отдаленном периодах.
Выбранный варикозный узел аспиратором засасывается в цилиндр, не менее чем на половину высоты. После чего сбрасывают кольцо. Сразу же становится видно, что лигированный узел посинел. Следом необходимо возобновить подачу воздуха и несколько извлечь эндоскоп: данные манипуляции позволяют удалить лигированный узел из цилиндра. За сеанс, в зависимости от выраженности ВРВ, накладывается от 6 до 10 лигатур (рис 7). 
Рис. 7. Эндоскопическое лигирование варикозных вен пищевода латексными кольцами (схема).
Лигирование ВРВ при продолжающемся или состоявшемся кровотечения имеет некоторые технические особенности. Первую лигатуру необходимо накладывать на источник кровотечения, а затем лигируются остальные ВРВ.
После ЭЛ с 3 по 7 сутки лигированные узлы некротизируются, уменьшаются в размерах, густо покрываются фибрином. К 7-8 суткам начинается отторжение некротических тканей с лигатурами и образование обширных поверхностных изъязвлений. Язвы заживают к 14-21 дню, оставляя звездчатые рубчики, без стеноза просвета пищевода. К концу 2-го месяца после ЭЛ подслизистый слой замещается рубцовой тканью, а мышечный слой остается интактным.
При отсутствии осложнений, контрольная ЭГДС выполняется через месяц после лигирования. Дополнительные сеансы лигирования назначаются при недостаточности первого сеанса, а также в связи с возникновением новых стволов варикозных вен с течением времени [2,9, 15, 19,26,27).
Эндоскопическое лигирование ВРВ желудка
Для выполнения эндоскопического лигирования ВРВ желудка I и II типа используют лигирующее устройство НХ-21 L-1 фирмы «Olympus», в котором роль эластичного кольца играет нейлоновая петля диаметром 11 и 13 мм, которая соответствует размеру дистального колпачка.
Лигатор состоит из рабочей части с блоком управления и пластиковым тубусом для проведения инструмента через канал эндоскопа. Имеется прозрачный дистальный колпачок в наборе, соответствующий определенной модели гастроскопа. Рабочая часть представляет собой металлическую струну и собственно тягу с крючком.
После подготовки устройства и помещения прозрачного колпачка на дистальный конец эндоскопа, тубус вводят в канал эндоскопа, а затем через него проводят рабочую часть инструмента с предварительно надетой на крючок петлей. Когда петля появляется в поле зрения, ее укладывают в выемку на внутренней поверхности дистального края колпачка.
Вмешательство выполняют натощак, премедикация за 30 минут до процедуры: промедол 2%-1,0; метацин – 1,0 подкожно, реланиум – 2,0 внутримышечно. Орошение глотки 1% раствором лидокаина (спрей).
Эндоскоп с насадкой проводится через глоточное кольцо, после этого приступают к лигированию. Варикозную вену втягивают в колпачок при помощи аспиратора. Петлю затягивают до ощущения упора, после чего отстреливают плотно зафиксированную лигатуру. (рис 8)
Для наложения следующей петли следует извлечь рабочую часть инструмента из канала и повторить описанные действия. К положительным моментам данной методики относим то обстоятельство, что нейлоновая петля сохраняется на лигированной вене желудка 7-14 дней в отличие от латексной лигатуры фирмы “WilsonCook”, которая лизируется под действием желудочного сока и перистальтики [2, 5]. 
Рис. 8. Техника эндоскопического лигирования петлями Olimpus.
Комбинированное лигирование ВРВ пищевода и желудка
При необходимости лигировать пищеводно-желудочные ВРВ I и II типа у больных с ПГ используется следующая методика.
Вначале на ВРВ желудка накладываются нейлоновые петли, затем извлекается эндоскоп, заряжается устройством типа фирмы “WilsonCook”, после чего лигируются латексными кольцами ВРВ эзофагокардиальной зоны и пищевода. Данный способ позволяет за один сеанс перевязывать до 14-15 варикозных узлов желудка и пищевода.
Опыт использования ЭЛ у больных с портальной гипертензией убедил в необходимости пребывания больного в стационаре после данного вмешательства в течение 10 дней, а иногородним больным перед выпиской в обязательном порядке следует проводить контрольную эндоскопию. Пациентам даются указания о характере пищи, запрещается подъем тяжести, назначают обволакивающие и антисекреторные препараты. Такие ограничения режима рекомендовано соблюдать в течение 3-х недель [5, 28].
Осложнения эндоскопического лигирования.
Общие
• Реакция на латекс;
• Гипертермия;
• Аспирация желудочного содержимого.
Местные
• Боли за грудиной;
• Транзиторная дисфагия (1-3 сут.);
• Изъязвления слизистой оболочки и рецидивы ЖКК;
• Перфорация пищевода;
• Стриктура пищевода;
• Образование ВРВ в фундальном отделе желудка.
• Невозможность аспирировать ВРВ диаметром более 15 мм.

Рис. 9. Алгоритм лечебных мероприятий при ранних рецидивах кровотечения после ЭЛ
Рис. 10. Алгоритм лечебных мероприятий при поздних рецидивах кровотечений после ЭЛ.
Рис. 11. Схема эндоскопического склерозирования ВРВ пищевода и желудка. А – паравазальное, Б – интравазальное.
Процедура выполняется под местной анестезией 1% раствора лидокаина с предварительной премедикацией 1мл 2% раствора промедола, 2мл реланиума. Предварительно слизистая оболочка пищевода и желудка орошается 96% спиртом в количестве 10-12 мл. Склеротерапия начинается от области эзофагокардиального перехода и продолжается в проксимальном направлении. Из склерозирующих агентов, как правило, используется этоксисклерол (Германия), который содержит 5-20 мг полидоканола в 1мл этилового спирта. Чаще всего применяется этоксисклерол в 0,5% концентрации. При каждой инъекции вводят не более 3-4 мл склерозанта. Обычно осуществляют от 15 до 20 вколов. За один сеанс расходуется до 24-36 мл склерозанта. Вводимый по инъекторусклерозант создает по обеим сторонам варикозной вены плотный отек, сдавливающий сосуд.
По окончании сеанса склеротерапии варикозные вены практически не определяются в отечной слизистой. Подтекание крови из мест проколов обычно незначительно и не требует принятия дополнительных мер.
Ближайший период после сеанса склеротерапии обычно не сопровождается болевыми ощущениями. Больному разрешают пить и принимать жидкую пищу через 6-8 часов после процедуры.
После проведения 1-го сеанса склеротерапии через 5 дней повторяют процедуру, при этом стараются охватить участки пищевода с ВРВ, которые оказались вне зоны действия 1-го сеанса склеротерапии.
3-й сеанс склеротерапии проводят через 30 дней, при этом оценивают эффективность проводимого лечения, динамику уменьшения степени ВРВ и снятие угрозы кровотечения. 4-ый сеанс склеротерапии назначают через 3 месяца.
Глубокий рубцовый процесс в подслизистом слое пищевода и желудка при проведении повторных сеансов ЭС предотвращает возможность предсуществующим венозным коллатералям для их развития и варикозной трансформации.
Лечение продолжается до получения эффекта эрадикации, либо до достижения положительного результата. Для этого требуется в среднем 4-5 сеансов склеротерапии в год. Динамический контроль осуществляется в последующем один раз в 6 месяцев. В случае необходимости лечение повторяется.
Проведение склеротерапии при продолжающемся кровотечении имеет некоторые особенности. При обнаружении кровоточащей вены, в зависимости от локализации источника, введение склерозанта осуществляется по обе стороны кровоточащей вены. При этом приходится вводить значительное количество склерозанта до осуществления гемостаза.
Для достижения эффекта необходимое количество склерозанта нередко превышало 10-15 мл. Данное обстоятельство требует выполнения контрольной эндоскопии через 3-4 дня после проведения эндоскопического гемостаза, нередко к этому времени уже формируется зона некроза участка слизистой оболочки.
Применение клеевых композиций
В случаях, когда склеротерапией не удается остановить кровотечение (при варикозном расширении вен желудка) применяют цианокрилатные клеевые композиции. Используют два тканевых клея: N-бутил-2-цианокрилат (гистоакрил) и изобутил-2-цианокрилат (букрилат).При попадании в кровь цианокрилат быстро полимеризуется (20 секунд), вызывая облитерацию сосуда, чем достигается гемостаз. Через несколько недель после инъекции клеевая пробка отторгается в просвет желудка.
Время проведения инъекции ограничено 20 секундами из-за полимеризации гистоакрила. Несоблюдение данного условия приводит к преждевременному застыванию клея в инъекторе, что не позволяет широко применять данный метод для лечения и профилактики кровотечений из ВРВ пищевода и желудка [12, 28].
При неэффективности эндоскопического гемостаза и наличия источника кровотечения в пищеводе возможно использование стента Даниша (Danis) (рис. 13) [23, 30, 31]. 
Рис. 13. Установка стента Даниша (Danis) в пищеводе
Эндоваскулярные методы лечения кровотечений из ВРВ пищевода и желудка включают в себя:
— чреспеченочную чрескожную облитерацию внеорганных вен желудка
— трансъюгулярное внутрипеченочное портосистемное шунтированеие (TIPS)
Плохая переносимость больными циррозом печени обширных травматических хирургических вмешательств послужила основанием для отказа от операций портокавального шунтирования в пользу методики чреспеченочной чрескожной облитерации внеорганных вен желудка, описанного в 1974 году A.Lunderquist, J.Vang [32].
Смысл данного вмешательства заключается в разобщении портокавального перетока крови путем эмболизации левой желудочной и коротких вен желудка с помощью эмболизирующих материалов и металлической спирали Гиантурко, что позволяет снизить напряжение в варикозно расширенных венах желудка и пищевода и тем самым уменьшить риск кровотечения из варикозно расширенных вен пищевода и желудка (рис.14). 
Рис. 14. Эндоваскулярнаяэмболизация левой желудочной вены и коротких вен желудка.
Эндоваскулярная эмболизация ВРВ желудка применяется с целью профилактики и лечения кровотечения из варикозно расширенных вен эзофагокардиальной зоны. Но она также эффективна при рецидивах кровотечений из вен желудка. Осуществить данную манипуляцию возможно только в клиниках, имеющих дорогостоящую рентгенангиографическую аппаратуру. Через 6 месяцев после первой процедуры необходимо повторять рентгенэндоваскулярную эмболизацию в связи с быстрой реканализацией тромбированных вен и высоким риском рецидива кровотечения. Данный метод выполним только у больных циррозом печени и проходимой воротной веной. Фатальным осложнением данной методики является продолженный тромбоз воротной вены и последующие неконтролируемые кровотечения из варикозно расширенных вен пищевода и желудка.
Трансъюгулярное внутрипеченоченое портосистемное шунтирование (TIPS)
Большой интерес клиницистов вызвало внедрение в практику трансъюгулярного внутрипеченочного портосистемного шунтированеие (TIPS), разработанного J.Rosch и соавт. в 1969 году. Общепринятое сокращенное название данной методики – TIPS (Transjugular intrahepatic portosystemic shunt).
TIPS является малоинвазивной хирургической операцией, проводимой под контролем рентгеноскопии и включает в себя ряд эндоваскулярных процедур в определенной последовательности- после пункции яремной вены с помощью сосудистых стентов (голометаллических или стент-графтов) формируется внутрипеченочное соустье между крупными печеночными венами и ветвями воротной вены. В результате использования TIPS сохраняется гепатопетальный кровоток и осуществляется отчетливая портальная декомпрессия. Успех процедуры во многом зависит от квалификации оперирующего хирурга и учёта им индивидуальных анатомических особенностей пациента (рис. 15).

Рис. 15. Схема трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS).
Показания к TIPS [38] :
1. Продолжающееся кровотечение из варикозно-расширенных вен пищевода и желудка, которое невозможно остановить с помощью медикаментозной терапии или эндоскопических методов.
2. Повторные кровотечения у пациентов, прошедших эндоскопическое лечение с/или без терапии β-блокаторами и/или имеющие противопоказание к эндоскопическому вмешательству
Рецидивом следует считать повторное появление мелены и/или гематемезиса даже при наличии стабильных гемодинамических показателей и уровня гемоглобина и гематокрита в течение по крайней мере 24 часов после первого эпизода острого кровотечения.
3. Резистентный к диуретической терапии асцит
4. Печеночный гидроторакс, резистентный к диуретической терапии и/или его рецидив после плевральных пункций.
5. Массивные повторные кровотечения из варикозно-расширенных вен тонкой и толстой кишки.
Противопоказаниями к проведению TIPS являются:
1. Показатель MELD > 20 баллов или при проведении TIPS по поводу резистентного к диуретической терапии асцита.
2. Количество баллов по шкале Child-Turcotte-Pugh > 11 баллов или общий билирубин более 60 мкмоль/л при проведении TIPS по поводу кровотечений из ВРВП.
3. Печеночная энцефалопатия 3-4 степени, некоррегируемая медикаментозно.
4. Ишемическая болезнь сердца или дилятационная кардиомиопатия ассоциированные с недостаточностью кровообращения выше 1 степени.
5. Повреждения, опухоли печени, поликистозная болезнь печени, агональное состояние.
Особенности методики трансъюгулярного внутрипеченочного портосистемного шунтирования [39]:
1.Чрескожная катетеризация внутренней яремной вены
2.Катетеризация печеночной вены.
3.Печеночная флебография, определение «давления заклинивания» и порто-системного градиента. Давление в воротной вене напрямую связано с риском возникновения кровотечений из варикозно расширенных вен пищевода и желудка. Его измерение – один из самых важных показателей для пациентов с портальной гипертензией.
4. Доступ в воротную вену. Для облегчения этого этапа операции целесообразно использовать УЗИ наведение пункционной иглы и карбоксипортографию (рис.16 и 17). 
Рисунок 16. Портография с использованием СО2.(карбоксипортография)

Рисунок 17. Трансъюгулярная портография
5. Дилятация внутрипеченочного тракта. Предпочтительнее использовать дефлятор в связи с высокой плотностью паренхимы печени.
6. Стентирование. Для выполнения TIPS возможно применение голометаллических стентов или стент-графтов (предпочтительнее).
7. Портография. После стентирования выполняется портография для визуализации портосистемного анастомоза. Кроме того, портография может показать наличие таких осложнений как: пристеночный тромбоз, перекрут стента. Наиболее информативна контрольная портография при использовании 3D-моделирования. (рис.18) 
Рисунок 18. Функционирующий портосистемный шунт.
8. Дополнительный этап TIPS- эмболизация левой желудочной вены.
Основными ранними осложнениями после установки TIPS является стеноз и тромбоз шунта, что приводит к рецидиву кровотечения. Данное осложнение требует повторного эндоваскулярного вмешательства.
Из поздних осложнений TIPS чаще других встречается печеночная энцефалопатия (10,2% больных ).См. рис. 19 [41]
Рисунок 19. Алгоритм лечения печеночной энцефалопатии
По мнению подавляющего большинства авторов, применение TIPS целесообразно у больных с циррозом печени и портальной гипертензией, которым планируется трансплантация печени [8, 29, 33, 34, 35, 36].
При наличии высокого риска развития печеночной недостаточности целесообразнее использовать эндоскопические методы лечения ВРВ.
4.5.1. Повторные вмешательства после TIPS.[42]
Наиболее частыми показаниями к повторным вмешательствам служат тромбоз и стеноз стента.
Для восстановления проходимости стента возможно применение [43]:
— реканализации и баллонной ангиопластики
— реолитической тромэктомии
— стентирования «стент-в-стент»
— корзины Dormia
При невозможности выполнить вышеперечисленные методы предпочтительнее выполнение параллельного внутрипеченочного портосистемного шунтирования (рис.20) 
Рисунок 20. Параллельный TIPS.
Хирургические методы лечения
Среди многочисленных операций, предложенных для лечения и профилактики гастро-эзофагеальных кровотечений у больных портальной гипертензией, кроме портокавальных анастомозов, широкое распространение получили и операции непосредственно на варикозно расширенных венах пищевода и желудка, направленные на разобщение портальной системы с бассейном непарной и полунепраных вен [1,2,3].
Наиболее эффективной операцией за рубежом считается операция M. Sigiura и S. Futagawa предложенная в 1973 году. Ее выполнение требует одновременно трансторакального и трансабдоминального доступа и включает обширную деваскуляризацию пищевода с последующим его пересечением и сшиванием в нижней трети, спленэктомию и пилоропластику [11].
В России широкое распространение, как наиболее простая технически и непродолжительная по времени, получила модифицированная профессором М.Д. Пациорой операции Таннера [2,16].
Методика операции прошивания варикозных вен желудка и пищевода (операция М.Д. Пациоры).
Производится верхняя срединная лапаротомия. На переднюю стенку желудка ближе к кардии накладываются капроновые швы-держалки, между которыми рассекают стенку желудка на протяжении 10÷12 см. Линия разреза проходит продольно от дна желудка по направлению к малой кривизне (рис № 21 a). После вскрытия просвета желудка и отсасывания его содержимого, в просвет желудка вводится зеркало, которым приподнимается верхняя часть передней стенки желудка. Затем хирург пальцами левой руки расправляет слизистую малой кривизны желудка ближе к пищеводному отверстию. Обычно этот прием дает возможность хорошо визуализировать варикозные вены кардии уходящие несколькими (обычно 3÷5) стволами в пищевод. Прошивание варикозно расширенных вен начинают, как правило, с малой кривизны желудка, с наиболее выраженного ствола отдельными узловыми швами (рисунок № 21 в-г). 
Рис. 21. Гастротомия с прошиванием варикозно-расширенных вен желудка и пищевода (этапы операции).
А – разрез передней стенки желудка; Б – передняя стенка желудка приподнята, видны варикозно-расширенные вены кардиального отдела желудка, уходящие тремя стволами в пищевод; в – прошивание начинают с наиболее выраженного ствола по малой кривизне; г – подтягиванием за лигатуру низводят слизистую и прошивают вены абдоминального отрезка пищевода; д – вены прошиты в шахматном порядке.
Затем, подтягивая за лигатуры, прошиваются вены пищевода, швы накладываются с интервалом 8÷10мм. После обработки одного ствола переходят к прошиванию другого и т.д. Как правило, удается прошить вены в пищеводе на протяжении 2÷4 см выше эзофагокардиального перехода. Вены кардиального отдела прошивают также отдельными узловыми швами в «шахматном» порядке.
Во время прошивания иглу надо стараться проводить под стволом вены, не прошивая стенку желудка или пищевода насквозь и не захватывая соседние вены. Если произошло повреждение стенки вены и началось кровотечение, последнее останавливают повторным прошиванием.
В качестве шовного материала рекомендуется использовать длительно рассасывающийся материал: викрил, дексон, максон, полисорб, хромированный кетгут. Не рекомендуется использовать нерассасывающийся шовный материал: шелк, капрон, пролен и т.д., т.к. в области лигатур в последующем появляются лигатурные эрозии, которые могут явиться источником рецидивирующих кровотечений.
Во время операции в пищеводе должен находиться для контроля желудочный зонд, который является ориентиром, чтобы не ушить просвет пищевода. После завершения основного этапа операции стенку желудка ушивают двухрядным швом.
Условия для прошивания вен пищевода у ранее оперированных больных ухудшаются. У них абдоминальный доступ к кардиальному отделу желудка значительно затруднен из-за выраженных сращений и большой кровоточивости в зоне операции. Передняя стенка желудка часто бывает прочно припаяна к передней брюшной стенке и левой доле печени.
В этой ситуации гастротомия может быть осуществлена через заднюю стенку желудка, после вскрытия желудочно-ободочной связки.
Поэтому у ранее многократно оперированных больных в связи с выраженным спаечным процессом данное вмешательство выполняем из трансторакального доступа.
Гастротомия из торакального доступа, осуществляемая нами по 7÷8 межреберью слева с пересечением реберной дуги и последующей диафрагмотомией, выгодно отличается от гастротомии из абдоминального доступа тем, что создает хороший обзор области кардии и пищеводно-желудочного перехода и позволяет достаточно свободно прошить варикозно расширенные вены на протяжении 3÷5 см.
Операция заканчивается обязательным дренированием брюшной полости (при абдоминальном доступе) или плевральной (при трансторакальном доступе) [2].
Пути улучшения непосредственных результатов прошивания ВРВ пищевода и желудка:
1. предоперационная подготовка при операции в плановом порядке: коррекция функциональных нарушений печени (для больных ЦП) и лечение трофических нарушений в слизистой пищевода и желудка. При наличии рецидивов пищеводно-желудочного кровотечения у больных с ВПГ и ЦП группы А и В вопрос о срочной операции должен быть решен в течение 12-24 часов.
2. спленэктомия показана только при больших размерах селезенки, препятствующие доступу к желудку.
3. абдоминальный доступ для выполнения операции является оптимальным у ранее не оперированных больных.
4. У больных с ВПГ и компенсированным ЦП ранее многократно оперированных на брюшной полости, при невозможности выполнения ПКА данную операцию желательно производить из трансторакального доступа
5. абдоминальный доступ для выполнения операции является оптимальным у ранее не оперированных больных.
6. У больных с ВПГ и компенсированным ЦП ранее многократно оперированных на брюшной полости, при невозможности выполнения ПКА данную операцию желательно производить из трансторакального доступа.
7. Важным моментом завершения операции является адекватное дренирование
Из послеоперационных осложнений у больных, оперированных по неотложным показаниям, возможно развитие асцит-перитонита. Поэтому антибиотикотерапию следует начинать в операционной. В желудке устанавливается назогастральный зонд для введения гиперосмолярных растворов с целью быстрого очищения кишечника от крови, наряду с проведением сифонных клизм.
Довольно серьезным осложнением после операции является рецидив кровотечения после прорезывания лигатур в эзофагокардиальном отделе при прохождении пищевого комка. После введения зонда-обтуратора и остановки кровотечения окончательный гемостаз достигается эндоскопическим обкалыванием 0,5% раствора этоксисклерола места геморрагии 2, 4, 7).
В специализированных стационарах возможно выполнение, что на высоте кровотечения ПКШ не всегда приводит к непосредственному гемостазу и эти операции выполняются с профилактической целью. Во время продолжающегося кровотечения операции портокавального шунтирования следует дополнять прошиванием ВРВ пищевода и желудка.
Медикаментозная (вторичная) профилактика рецидива кровотечения должна начинаться как можно скорее, так как первый эпизод желудочно-кишечного кровотечения у больных циррозом печени в 60% случаев сопровождается его рецидивом.
С этой целью назначаются неселективные бета-адреноблокаторы (пропранолол, надолол, анаприлин, атенолол и др.), которые позволяют снизить риск рецидива кровотечения на 30-40%. Препараты назначаются в дозе, снижающей частоту пульса в покое на 25%, либо при исходно низком пульсе, до 55 уд в мин. При наличии противопоказаний альтернативой служит применение изосорбидамононитрата.
У данной группы пациентов возможно применение карведилола, который является неселективным бета-адреноблокатором с существенной анти-альфа1-адренергической активностью. В клинических исследованиях было показано, что назначение карведилола у больных циррозом печени вызывает более выраженное уменьшение портального давления.
В заключение совет экспертов еще раз подчеркивает, что решение клинической проблемы кровотечения из варикозных вен пищевода требует слаженных действий специалистов различных специальностей: гепатологов, эндоскопистов, хирургов, а постоянное совершенствование профессиональных знаний и практических умений врачей позволят сохранить жизнь наших пациентов.
Информация
Источники и литература
Информация
доктор медицинских наук, профессор Анисимов Андрей Юрьевич (Казань)
доктор медицинских наук, профессор Верткин Аркадий Львович (Москва)
доктор медицинских наук, профессор Девятов Андрей Васильевич (Ташкент)
доктор медицинских наук Дзидзава Илья Игоревич (Санкт-Петербург)
доктор медицинских наук Жигалова Светлана Борисовна (Москва)
доктор медицинских наук, профессор, академик РАН Затевахин Игорь Иванович (Москва)
доктор медицинских наук, профессор, академик РАН Ивашкин Владимир Трофимович (Москва)
доктор медицинских наук Киценко Евгений Александрович (Москва)
доктор медицинских наук, профессор Котив Богдан Николаевич (Санкт-Петербург)
доктор медицинских наук, профессор Лебезев Виктор Михайлович (Москва)
кандидат медицинских наук Лопаткина Татьяна Николаевна (Москва)
доктор медицинских наук, профессор Маевская Марина Викторовна (Москва)
доктор медицинских наук Манукьян Гарик Ваганович (Москва)
кандидат медицинских наук, доцент Монахов Дмитрий Владимирович (Москва)
доктор медицинских наук, профессор Назыров Феруз Гафурович (Ташкент)
доктор медицинских наук, профессор Огурцов Павел Петрович. (Москва)
доктор медицинских наук, профессор Павлов Чавдар Савович. (Москва)
доктор медицинских наук, профессор Прудков Михаил Иосифович (Екатеринбург)
доктор медицинских наук Хоронько Юрий Владиленович (Ростов-на-Дону)
доктор медицинских наук, профессор Цициашвили Михаил Шалвович (Москва)
доктор медицинских наук, профессор Чжао Алексей Владимирович (Москва)
доктор медицинских наук, профессор Шерцингер Александр Георгиевич (Москва)
доктор медицинских наук, профессор Шиповский Владимир Николаевич (Москва)