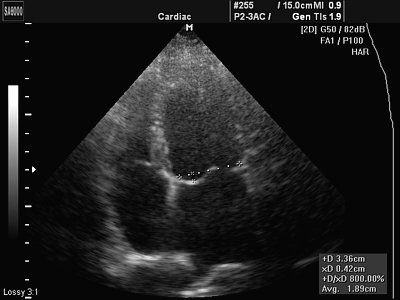
гребень в правом предсердии
Современная эхокардиография, шумы в сердце, беременные женщины и дайвинг
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Опыт работы в лечебно-диагностическом центре «Арт-Мед» позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования. Вторую, многочисленную категорию, составят люди молодого возраста с кардиалгиями. Третью группу составят больные с хронической патологией сердца, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к. среди них можно встретить «острую» патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят пациенты с шумом в области сердца. Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Рис. 1. Незначительный пролапс передней створки митрального клапана (вариант нормы).
Гребень в правом предсердии
Клиническая картина характеризуется выраженными симптомами право- или левожелудочковой недостаточности. У части больных появляется выпот в полости перикарда, при ЭхоКГ отмечается также сравнительно небольшой объем желудочков, обусловленный выраженной инфильтрацией эндокарда желудочков и значительными фибринозными и тромботическими наложениями. Несмотря на повышение давления наполнения желудочков, систолическая функция их вначале сохраняется. Кроме того, при ЭхоКГ предсердия часто расширены, отмечается недостаточность митрального клапана и клапана легочной артерии.
б) Внутренние структуры правых отделов сердца. В правом предсердии имеются анатомические структуры, которые можно принять за объемное образование, поэтому их следует включить в дифференциальный диагноз. К таким структурам относятся евстахиева заслонка, пограничный гребень, сеть Хиари и мышечный пучок в устье верхней полой вены.
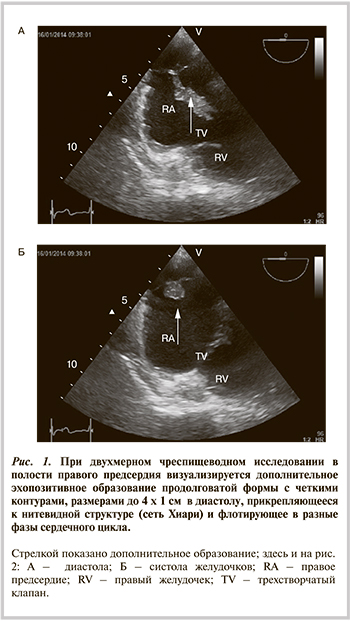
1. Сеть Хиари. Сеть, или пластинка Хиари представляет собой продырявленную мембрану, которая при нарушении процесса обратного развития правой заслонки венозного синуса сохраняется в правом предсердии в качестве анатомического варианта его строения. Сеть Хиари при ЭхоКГ была впервые описана в 1981 г. в виде очень подвижного образования со значительной вариабельностью места прикрепления. При ЧПЭ сеть Хиари, как правило, имеет вид перепончатого флотирующего образования в правом предсердии, которое прикрепляется к его медиальной и латеральной стенкам. Для исследования этого образования датчик, находящийся в пищеводе, проталкивают примерно на 4 см от плоскости четырех камер и поворачивают.
Частота выявления сети Хиари при ЧПЭ такая же, как при аутопсии, и составляет 5%. Несмотря на отдельные сообщения в литературе о связи сети Хиари с тромбозом правого предсердия, нарушением ритма сердца или образованием аневризмы межпредсердной перегородки, а также несмотря на казуистические случаи обвития тромба или катетера сетью Хиари, эта аномалия развития, как правило, не имеет клинического значения. Эхокардиография в таких случаях позволяет отдифференцировать сеть Хиари от других патологических образований правого предсердия, в частности тромба, вегетаций, инородного тела и редко аневризмы синуса Вальсальвы.
2. Трехпредсердное сердце (удвоение правого предсердия). Персистенция правой заслонки венозного синуса может привести к образованию патологической мембраны и удвоению правого предсердия (правое трехпредсердное сердце).
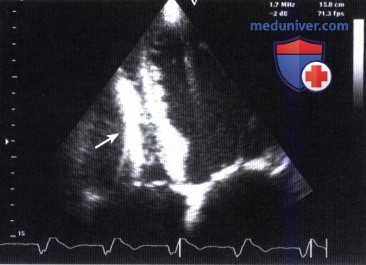
3. Евстахиева заслонка. Евстахиева заслонка, или евстахиев клапан, расположена в устье нижней полой вены и хорошо визуализируется при лоцировании сердца вдоль длинной оси из чреспищеводного доступа.
4. Тебезиев клапан (заслонка) и пограничный гребень. Вблизи венозного синуса расположены также тебезиев клапан и пограничный гребень. Тебезиев клапан прикрепляется к устью коронарного синуса, а пограничный гребень расположен на латеральной стенке правого предсердия. Для идентификации этих структур правого предсердия и дифференцирования их от перечисленных выше объемных образований, как правило, необходимо выполнение многопроекционного УЗИ и, по крайней мере, двумерной ЭхоКГ.
5. Гребешковые мышцы и мышечные пучки. Стенки правого предсердия по сравнению с левым имеют более выраженное трабекулярное строение, и иногда отдельные трабекулы или мышечные пучки бывают настолько крупными, что их приходится включать в дифференциальный диагноз, когда у больного подозревают опухоль предсердия. Указанные анатомические структуры могут особенно увеличиваться при гипертрофии предсердий, например при дефекте межпредсердной перегородки. У устья верхней полой вены иногда наблюдается мышечный пучок, который также может затруднить диагностику и должен быть учтен в дифференциальном диагнозе.
В большинстве случаев эти структуры при многопроекционном чреспищеводном исследовании оказываются нормальным анатомическим вариантом; для большей информативности исследования в горизонтальной (поперечной) плоскости датчик желательно продвинуть несколько дальше или же подтянуть.
Менее затруднительна идентификация так называемой модераторной трабекулы в правом желудочке; ее можно выявить и при трансторакальной ЭхоКГ.
6. Тромбы. При образовании тромбов в правом предсердии или желудочке так или иначе нарушается функция этих камер сердца (мерцание предсердий, дилатационная кардиомиопатия). Лишь в исключительных случаях у больных со злокачественной опухолью сердца или нарушением свертывания крови тромбы могут образоваться без нарушения функции пораженного предсердия или желудочка. Тромбы в правые отделы сердца могут мигрировать также из глубоких вен нижних конечностей или из тазовых вен при их тромбозе.
7. Ятрогенные структуры, образующиеся в сердце. Ятрогенными структурами в правых отделах сердца, которые иногда ошибочно принимают за объемное образование, могут быть электрод от электрокардиостимулятора или имплантируемого дефибриллятора, а в исключительно редких случаях также катетеры для эмболизации артерий и кава-фильтры. В этих случаях также необходимо правильно оценить клиническую ситуацию в целом и собрать подробный анамнез.
в) Дополнительные структуры левых отделов сердца:
1. Мышечные пучки и сухожильные хорды. К дополнительным анатомическим структурам левых отделов сердца, которые следует учитывать при проведении дифференциальной диагностики, относятся аномальные сосочковые мышцы и аберрантные сухожильные хорды. Выраженная трабекулярность внутреннего рельефа левых камер сердца или гипертрофия их стенки могут вызвать при ЭхоКГ подозрение на опухоль сердца.
2. Фиброз и обызвествление. В дифференциальной диагностике следует учесть также очаговый фиброз и обызвествление желудочковой стенки, а нередко и области митрального кольца. Полноценное УЗИ, включая трансторакальную ЭхоКГ, в том числе из подреберной позиции датчика, а при необходимости и ЧПЭ, как правило, дает возможность четко дифференцировать эти изменения от опухоли сердца, от тромба и вегетаций.
3. Трехпредсердное сердце (удвоение левого предсердия). Резидуальная ткань общей легочной вены может достигать значительных размеров, располагаясь от устья левой верхней легочной вены до входа в ушко левого предсердия. В результате левое предсердие оказывается как бы разделенным на две камеры (левое трехпредсердное сердце).
4. Другие структуры сердца. За опухоль левого предсердия можно по ошибке принять также грыжу пищеводного отверстия диафрагмы, крупную аневризму коронарной артерии или увеличенный коронарный синус. Локализованная гематома перикарда также может создать впечатление опухоли сердца. В дифференциальный диагноз следует включить также пролапс митрального клапана, вегетации, связанные с эндокардитом, а также разрастания Ламбла на митральном клапане(см. рис. 22.10).
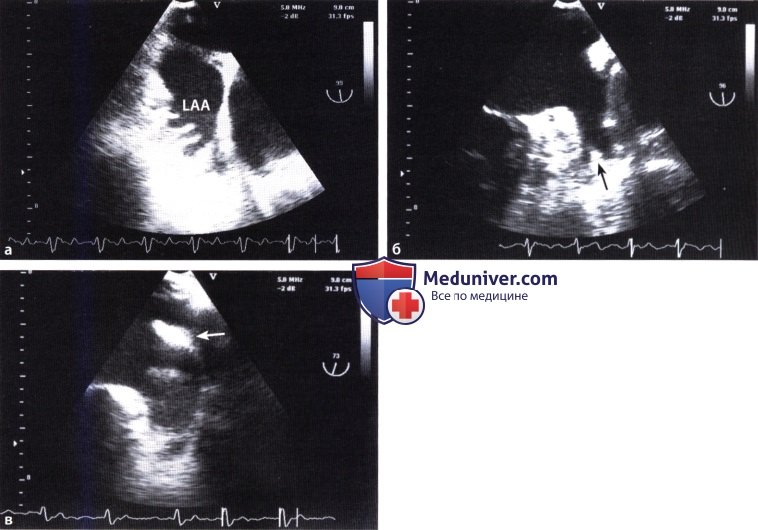
а ЧПЭ: гребешковые мышцы в левом ушке.
б Ушко левого предсердия, разделенное перегородкой (стрелка).
в Утолщенная складка свободной стенки правого желудочка (симптом «ватной палочки») (стрелка).
5. Тромбы. Диагностику тромба в левом предсердии могут усложнить гипертрофированные гребешковые мышцы, патологические эхо-сигналы от крыши левого предсердия в области входа в ушко или резидуальная ткань у устья левой верхней легочной вены. Для проведения дифференциальной диагностики следует выполнить многопроекционную ЧПЭ, а также допплерографию в импульсном режиме, которая позволяет измерить скорость кровотока в ушке левого предсердия. В присутствии тромба кровоток в левом ушке отчетливо снижается и составляет значительно меньше 25 см/с.
Для распознавания тромбоза левого ушка и проведения дифференциальной диагностики следует знать морфологические особенности левого предсердия. Нередко левое ушко состоит из двух или трех отделов, отделенных перегородками, которые также могут создать ложное впечатление тромбоза ушка. Источником диагностической ошибки может стать также образование складки (симптом «ватной палочки») на свободной стенке левого предсердия, впечатление тромбоза может создать также сканирование в косой плоскости к стенеи левого предсердия при переходе ее в крышу предсердия. Во многих случаях ошибочной диагностике тромбоза способствует недостаточный опыт врача-сонолога. Частота ошибочных диагнозов может достигать 60-70%.

г) Аневризмы межпредсердной перегородки:
Согласно определению, под аневризмой обычно понимают выпячивание межпредсердной перегородки в правое или левое предсердие более чем на 10 мм, хотя нередко наблюдаются случаи, когда межпредсердная перегородка смещается в сторону то одного, то другого предсердия. Аневризма может охватывать всю межпредсердную перегородку или только область овальной ямки.
2. Эхокардиография. По данным одного исследования, охватившего 195 больных, аневризму межпредсердной перегородки менее чем в 50% случаев диагностируют с помощью трансторакальной ЭхоКГ и в большинстве случаев диагноз ставят по результатам ЧПЭ. Из 195 больных у половины аневризма охватывала всю межпредсердную перегородку. Более чем в 50% случаев наблюдался сброс крови преимущественно через овальное окно. В отдельных случаях отмечены множественные перфорации аневризматически измененной межпредсердной перегородки, которая напоминала «швейцарский сыр».
3. Эмболии. У 44% больных с аневризмой межпредсердной перегородки и сбросом крови на уровне предсердий в анамнезе отмечаются эпизоды эмболии. У четверти больных, перенесших эмболию, помимо аневризмы межпредсердной перегородки, других возможных источников кардиогенной эмболии не выявляют. Ни размер аневризмы, ни степень ее выпячивания на частоту эмболии не влияют. Но у больных, перенесших эмболию, сброс крови через аневризму межпредсердной перегородки наблюдается существенно чаще. По данным специального исследования «Patent Foramen Ovale and Atrial Septal Aneurysm», при одном лишь открытом овальном окне риск повторного инсульта составляет 2,3%.
Если имеется также аневризма межпредсердной перегородки, риск возрастает до 15,2%. Эти данные говорят об особенно важном клиническом значении парадоксальной эмболии при аневризме межпредсердной перегородки со сбросом крови. В то же время тромбоз аневризмы как источник эмболии существенной роли не играет, так как лишь у 2 больных из 195 был выявлен тромб. Поэтому поиск аневризмы межпредсердной перегородки у лиц молодого возраста, перенесших инсульт, имеет основополагающее значение в установлении этиологического диагноза и особенно для правильного лечения.
Редактор: Искандер Милевски. Дата публикации: 11.1.2020
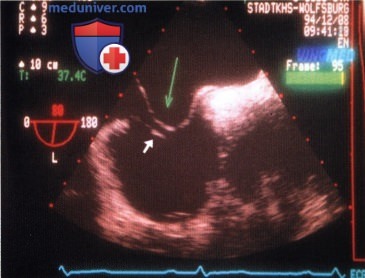
Тромбоэмболия сети Хиари и легочной артерии
ФГБУ «Центральная клиническая больница с поликлиникой» Управления делами Президента РФ, 121356 Москва, ул. Маршала Тимошенко, 15
В статье представлено клиническое наблюдение пациента c тромбоэмболией сети Хиари и легочной артерии вследствие тромбоза вен нижних конечностей. Сеть Хиари встречается в небольшом проценте случаев в правом предсердии и обычно не имеет существенного клинического значения. Однако иногда она может быть ассоциирована с такими патологическими изменениями, как открытое овальное окно, внутрипредсердный тромбоз или предсердные аритмии. В данном случае сеть Хиари выступила в качестве преграды, задержавшей продвижение тромба.
Сеть Хиари выявляется в популяции в 2% случаев и представляет собой фиброзно-нитевидную структуру в виде сетки, которая прикрепляется к клапану нижней полой вены (евстахиев клапан) с одной стороны и к различным частям правого предсердия (ПП) — с другой [1]. Наряду с евстахиевым клапаном сеть Хиари может прикрепляться к клапану основного венозного коллектора, впадающего в ПП коронарного синуса (тебезиев клапан), к терминальному гребню, расположенному в зоне устья верхней полой вены, межпредсердной перегородке и стенке предсердия [1].
Обычно сеть Хиари не имеет существенного клинического значения. Однако в литературе периодически появляются описания случаев, в которых сеть Хиари играет определенную функциональную роль. С подобным случаем довелось столкнуться и нам.
Описание клинического наблюдения
Больной М., 68 лет, поступил в отделение нарушений ритма сердца ФГБУ «ЦКБ с поликлиникой» УДП РФ в январе 2014 г. с жалобами на сердцебиение и перебои в работе сердца, общую слабость, головокружение.
Из анамнеза известно, что больной страдает рядом сопутствующих заболеваний, таких как хронический бронхит, эмфизема легких, диффузный пневмосклероз, многоузловой эутиреоидный зоб, аденома предстательной железы, хронический простатит.
При поступлении в стационар состояние средней тяжести, периферических отеков нет, температура тела 36,6 °С. Периферические лимфатические узлы не увеличены. При аускультации легких дыхание жесткое, проводится во все отделы, хрипов нет. При аускультации сердца тоны сердца приглушены, аритмичные. Частота сердечных сокращений около 140 уд/мин, дефицита пульса нет. АД 130/85 мм рт.ст. Живот мягкий, при пальпации безболезненный. Печень выступает на 1 см из-под края реберной дуги. Селезенка не пальпируется. Стул в норме. Дизурических явлений нет.
Пациент в сознании, контактен, ориентирован. Острой очаговой неврологической и менингеальной симптоматики нет.
При поступлении в клиническом анализе крови эритроцитоз (эр. 6,03×1012/л при норме до 5,6×1012/л; Hb 168 г/л при норме до 160 г/л), нейтрофилез за счет сегментоядерных форм (н. 6,16×109/л при норме до 5,9×109/л, с. 78% при норме до 72%), лимфоцитопения (лимф. 1,155×109/л при норме от 1,2×109/л; 15% при норме от 19%), тромбоцитопения (тр. 121×109/л при норме от 180×109/л), остальные показатели в пределах нормы. При динамическом наблюдении за 3 нед лечения показатели красной и белой крови нормализовались.
В анализе мочи регистрировалась протеинурия (бело.
Гребень в правом предсердии

Поиск
Эхокардиографическая диагностика объемных образований сердца
УДК 616.17: 616.12-007
С.Ю. АХУНОВА
Казанская государственная медицинская академия ― филиал ФГБОУ ДПО РМАНПО МЗ РФ, 420012, г. Казань, ул. Бутлерова, д. 36
Межрегиональный клинико-диагностический центр», 420101, г. Казань, Карбышева, д. 12а
Ахунова Светлана Юрьевна — кандидат медицинских наук, доцент кафедры функциональной диагностики, тел. (843) 291-11-30, e-mail: [email protected]
В статье представлен обзор литературы, отражающий современное состояние проблемы эхокардиографической диагностики объемных образований сердца. Систематизированы виды объемных образований, описаны их дифференциально-диагностические признаки при эхокардиографии, дана их морфологическая и гемодинамическая характеристика, показаны области применения чреспищеводной и трехмерной эхокардиографии. Статья иллюстрирована оригинальными эхокардиографическими изображениями.
Ключевые слова: эхокардиография, объемные образования сердца, тромбы и опухоли сердца.
S.Yu. AKHUNOVA
Interregional Clinical Diagnostic Center, 12A Karbyshev Str., Kazan, Russian Federation, 420101
Echocardiographic diagnosis of cardiac space-occupying lesions
Akhunova S.Yu. — Cand. Med. Sc., Associate Professor of the Department of Functional Diagnostics, tel. (843) 291-11-30, e-mail: [email protected]
The article presents a review of literature reflecting the current state of the problem of echocardiographic diagnosis of cardiac space-occupying lesions. The types of space-occupying lesions are systematized, their differential diagnostic features are described, their morphological and hemodynamic characteristics are given, feasibility of diagnosis of cardiac space-occupying lesions using transesophageal and three-dimensional echocardiography is shown. The article is illustrated with authentic echocardiographic images.
Key words: echocardiography, cardiac space-occupying lesions, heart thrombi and tumors.
Объемные образования сердца — это патологические структуры, располагающиеся в сердце или непосредственно прилегающие к нему. Объемные образования могут быть диагностированы на основании их клинической манифестации или быть случайной находкой. Иногда при эхокардиографии за объемные образования могут быть приняты нормальные структуры или варианты анатомии. Важность выявления и идентификации патологических кардиальных масс обусловлена необходимостью хирургического удаления многих из них. Неправильный диагноз может привести к ненужной хирургической операции, или, наоборот, к несделанной вовремя операции. Поэтому задача точной эхокардиографической диагностики объемных образований сердца является очень актуальной.
Несмотря на все более широкое использование компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) при кардиальной патологии, эхокардиография (ЭХОКГ) остается методом выбора в диагностике объемных образований сердца. Преимуществом ЭХОКГ перед другими методиками является возможность оценить не только морфологию образования, но и гемодинамические нарушения, вызванные им, а также предположить причины и условия его возникновения.
Так, например, выявление объемного образования в ушке левого предсердия у пациента с ревматическим митральным стенозом и фибрилляцией предсердий с большой вероятностью позволяет предположить тромб (рис. 1). Такое же заключение о вероятной природе находки сделает специалист по ЭХОКГ при обнаружении пристеночного образования в области постинфарктной верхушечной аневризмы левого желудочка. А высокоподвижное образование на створках митрального клапана, сопровождающееся выраженной клапанной недостаточностью, у пациента с клиникой инфекционного эндокардита почти наверняка окажется вегетацией.
Рисунок 1.
Тромб в ушке левого предсердия у пациента с ревматическим митральным стенозом (ЧП-ЭХОКГ)
Базовыми принципами эхокардиографической диагностики объемных образований сердца являются [1]:
При эхокардиографическом исследовании выявляются следующие типы объемных образований сердца:
Опухоли.
Опухоли сердца подразделяют на первичные, исходящие из тканей сердца, и вторичные, являющиеся метастазами опухолей другой локализации. Хотя опухоли сердца в большинстве своем доброкачественные, они могут вызывать системные симптомы, эмболические осложнения, тяжелые аритмии, боли в сердце, сердечную недостаточность. Клиника зависит от локализации опухоли, ее размера и типа роста. Нередко и крупные опухоли могут протекать бессимптомно. Описаны случаи инфаркта миокарда, вызванного опухолевой тромбоэмболией. Изменения ЭКГ, типичные для инфаркта миокарда, бывают и при прорастании опухоли в миокард. Клинические проявления опухолей очень разнообразны, благодаря чему они называются «большими имитаторами сердечно-сосудистых заболеваний» [2].
90 % первичных опухолей являются доброкачественными. Среди них наиболее частая опухоль — это миксома. Среди опухолей клапанов чаще всего встречается папиллярная фиброэластома. Самые частые опухоли сердца в педиатрии — это фиброма и рабдомиома.
Миксома составляет 30 % всех первичных опухолей сердца [3]. Чаще всего, в 75 % случаев, миксомы располагаются в левом предсердии (ЛП) и исходят из межпредсердной перегородки (МПП) в области овальной ямки, на длинной ножке или на широком основании. В 15-18 % случаев миксомы встречаются в правом предсердии (ПП), реже встречается локализация в желудочках или множественное поражение.
Миксомы могут быть ровной, гладкой формы или иметь неправильные, неровные очертания, быть неравномерной эхогенности за счет участков некроза, кальцинирования, кровоизлияний и тромботических наложений. Крупные подвижные миксомы в ЛП нередко пролабируют в диастолу в левый желудочек, вызывая обструкцию митрального клапана (рис. 2). Степень обструкции можно оценить так же, как при митральном стенозе, используя формулу оценки площади митрального отверстия по времени полуспада давления. Другим частым осложнением миксомы является эмболия частями опухоли или тромбами, образующимися на ней [4].
Рисунок 2.
Миксома левого предсердия, пролабирующая в левый желудочек
При эхокардиографическом исследовании пациента с миксомой важно оценить место и способ прикрепления опухоли (на ножке или на широком основании), исключить вовлечение клапана в миксоматозный процесс, а также поражение других камер сердца. Это позволяет выбрать правильную хирургическую тактику. Необходимо проводить повторную ЭХОКГ и после удаления миксомы, в том числе и в отдаленном периоде, так как в 2 % случаев наблюдается ее рецидивирование. Считается, что опухоль чаще рецидивирует при семейной форме миксомы [2], для которой характерны молодой возраст пациентов и более частая локализация в правом предсердии (рис. 3).
Рисунок 3.
Большая миксома правого предсердия
Папиллярная фиброэластома, или папиллома — это доброкачественная опухоль, исходящая из эндокарда, составляет 10 % от всех первичных опухолей сердца, и 70-80 % — клапанных опухолей сердца. Обычно она небольшого размера (0,5-2,0 см), представляет собой ворсинкоподобное выпячивание с центральной ножкой, по типу «морской актинии», флотирующее в токе крови (рис. 4). Чаще поражается аортальный и митральный клапаны, но описаны также папиллярные фиброэластомы трикуспидального и легочного клапанов, межжелудочковой перегородки (в выносящем тракте левого желудочка), свободной стенки левого желудочка, выходного тракта правого желудочка и левого предсердия. У 90 % пациентов она бывает единичной, у 10 % — множественной [5].
Рисунок 4.
Папиллярная фиброэластома на аортальном клапане
Считают, что папиллярная фиброэластома образуется в месте реактивного повреждения эндотелия с участием организации тромбов, отмечена связь опухоли с разрастаниями Ламбла. Например, описана папиллярная фиброэластома на межжелудочковой перегородке в месте соприкосновения и травмирования ее передней створкой митрального клапана [4]. Гистологическая картина папиллярной фиброэластомы и разрастаний Ламбла также схожа и представлена фибрином, гиалуроновой кислотой и эластическими волокнами [2].
Хотя папиллярная фиброэластома — это опухоль клапана, она редко вызывает клапанную дисфункцию. Опухоль обычно является бессимптомной, к нечастым ее осложнениям можно отнести эмболизацию фрагментом опухоли или поверхностным тромбом. При наличии симптомов показано хирургическое удаление опухоли.
Папиллярную фиброэластому нередко путают с вегетациями, разрастаниями Ламбла, кровяными кистами. ЧП-ЭХОКГ является методом выбора при исследовании этой опухоли. Дополнительную информацию позволяет получить трехмерная трансторакальная и чреспищеводная эхокардиография, которая дает более точные данные о размерах опухоли, ее структуре и помогает в планировании клапанно-сберегающей хирургической операции [6].
Наиболее частые злокачественные опухоли сердца — вторичные, они составляют 90 % злокачественных кардиальных образований. Механизмами вторичного вовлечения сердца являются прорастание и инвазия из прилегающих органов (легкие, средостение, молочная железа) или метастазирование из отдаленных опухолей (лимфома, меланома) [1]. Чаще всего поражается перикард и эпикард (75 %). Для поражения миокарда характерны симптомы сдавления и гемодинамические нарушения. Эндокард поражается редко.
Почти ¾ метастазов в сердце дают опухоли легких, молочной железы и лейкоз. Лимфома, ассоциированная с СПИД, также часто вовлекает сердце. Наиболее частая локализация первичной опухоли — это рак легких, лимфома, рак молочной железы, лейкоз, рак желудка, меланома, рак печени, рак кишечника.
К поражению сердца при вторичных опухолях можно отнести также карциноидный синдром, вызванный метаболически активными опухолями, особенно карциноидом кишечника с метастазами в печень. Клиническая картина синдрома обусловлена выделением в кровь специфических гормонов, продуцируемых опухолью, в первую очередь серотонина, под действием которого развивается фиброэластоз трикуспидального и легочного клапанов и тяжелая клапанная недостаточность (рис. 5). Еще одним проявлением поражения сердца при вторичных опухолях относится кардиотоксический эффект лучевой и химиотерапии.
Рисунок 5.
Поражение трикуспидального клапана при карциноидном синдроме
Первичные опухоли сердца встречаются намного реже вторичных, и в большинстве случаев (95 %) это саркомы. Средний возраст пациентов составляет 49 лет (3,5-82) [7]. Клинические проявления делятся на неспецифические кардиальные (тампонада, дисфункция клапанов, боли в сердце, аритмия, внезапная смерть) и системные (лихорадка, слабость, эмболические осложнения). Опухоль может быть и случайной находкой.
Наиболее частые гистологические типы сарком — ангиосаркома, лейомиосаркома, фибросаркома. Ангиосаркома чаще располагается в правом предсердии, остальные типы — в левом предсердии (рис. 6). Для сарком характерен рост в полости сердца, инфильтрация миокарда, часто поражение перикарда — выпот, вплоть до тампонады сердца. Отличительным признаком злокачественных опухолей сердца является усиление четкости изображения при введении ультразвукового контраста, что объясняется их хорошей васкуляризацией [8].
Рисунок 6.
Саркома левого предсердия
Рисунок 7.
Киста перикарда
Первичные саркомы сердца имеют плохой прогноз, так как редко удается провести полную резекцию опухоли из-за инфильтрации ее в структуру сердца. Лучевая и химиотерапия несколько улучшают прогноз. Средняя выживаемость пациентов с саркомой составляет 24 мес. — если удалось провести полную резекцию, и 11 мес. — если не удалось [7].
Поскольку вторичные опухоли сердца встречаются намного чаще, при выявлении опухоли в первую очередь необходимо исключить именно их и провести поиск источника метастазирования. При обнаружении опухоли в правом предсердии нужно тщательно исследовать нижнюю полую вену, так как по ней может происходить метастазирование гипернефромы, гепатомы, меланомы [4].
Вегетации
Чаще всего вегетации встречаются при инфекционном (бактериальном или грибковом) эндокардите, а также выявляются при небактериальном тромбоэндокардите или марантическом эндокардите. Характерными признаками вегетаций при эхокардиографии является их неправильная форма и высокая мобильность [1]. Изначально клапаны поражаются по току крови (например, митральный клапан — со стороны левого предсердия, аортальный клапан — со стороны выходного тракта левого желудочка) [4]. Наиболее частым проявлением вегетаций является клапанная регургитация, которая при перфорации и разрушении створок может быть тяжелой степени. Клапанный стеноз встречается намного реже.
Еще одним проявлением инфекционного эндокардита, требующим дифференциального диагноза с другими объемными образованиями сердца, является паравальвулярный абсцесс. Для его выявления оптимально использование ЧП-ЭХОКГ. Еще более точную информацию о формировании полости абсцесса и деструкции клапана дает чреспищеводная трехмерная ЭХОКГ [6].
Тромбы
Причинами тромбоза левого предсердия чаще всего являются нарушения ритма (фибрилляция предсердий) и митральный стеноз. Также тромбы такой локализации встречаются у пациентов со сниженной сократимостью левого желудочка и увеличением левого предсердия. Обычно тромб в левом предсердии является продолжением тромба в ушке левого предсердия (УЛП), однако визуализация УЛП при трансторакальном исследовании затруднена, поэтому методом выбора в этом случае является ЧП-ЭХОКГ. При подозрении на тромбоз УЛП необходимо измерить скорость опорожнения УЛП в режиме импульсно-волнового допплера. Было показано, что снижение этой скорости менее 40 см/с ассоциировано с повышением риска кардиоэмболических событий [8]. При наличии митральной регургитации тромбы в левом предсердии встречаются намного реже, так как высокоскоростной поток регургитации препятствует стазу крови и формированию тромбов [1].
Сложность идентификации объемных образований в левом предсердии обусловлена тем, что такую локализацию могут иметь как тромбы, так и опухоли. По статистике образования в левом предсердии чаще являются именно тромбами. Однако и опухоли нередко локализуются в левом предсердии. В первую очередь, это миксома — самая распространенная опухоль сердца. Левое предсердие также является излюбленным местом локализации сарком, за исключением ангиосаркомы, которая обычно встречается в правом предсердии. Дифференцировать тромбы с опухолями помогает их типичное происхождение из УЛП, а также клинические данные (нарушения ритма, митральный стеноз).
Для миксомы патогномоничным является прикрепление в области овальной ямки, чаще на ножке, реже широким основанием. Саркома обычно прикрепляется широким основанием в области задней стенки или крыши левого предсердия.
Тромбы правого предсердия чаще всего мигрируют туда из глубоких вен нижних конечностей или из тазовых вен. Такие тромбы обычно подвижные, имеют характерную вытянутую лентовидную форму, часто следствием тромбоза правых камер становится тромбоэмболия легочной артерии (ТЭЛА). Нужно помнить о том, что сходную эхокардиографическую картину имеют образования при интравенозном лейомиоматозе — редком заболевании, характеризующимся формированием доброкачественных гладкомышечных опухолей в просвете и по ходу венозных каналов, которые также могут мигрировать в правые отделы сердца [5]. Тромбы в правых камерах могут также формироваться на инородных телах — электродах и катетерах.
Тромбы левого и правого желудочков обычно наблюдаются при снижении сократимости миокарда желудочков, что позволяет дифференцировать их от опухолей этой локализации. Чаще всего это происходит при обширном инфаркте миокарда с акинезией стенок и при дилатационной кардиомиопатии и сочетается с феноменом спонтанного контрастирования [9]. Причинами могут быть также наследственные и приобретенные нарушения гемостаза, которые объединяются термином тромбофилии.
Большое значение при внутрисердечном тромбозе имеет подвижность тромба. Высокоподвижные, флотирующие тромбы очень опасны в плане тромбоэмболических осложнений. Неподвижные плоские пристеночные тромбы после инфаркта миокарда гораздо реже приводят к развитию эмболии [9].
Особое место среди тромбоэмболических осложнений занимают парадоксальные эмболии, которые обычно наблюдаются при септальных дефектах и при открытом овальном окне. Чаще всего это венозные эмболы, перемещающиеся через открытое овальное окно в левые камеры сердца (рис. 8). По мнению ряда авторов, у молодых пациентов с ишемическим инсультом открытое овальное окно встречается чаще [10,11].
Рисунок 8.
Флотирующий тромб правого, левого предсердий в открытом овальном окне у пациента с ТЭЛА, парадоксальной эмболией, острым артериальным тромбозом левой плечевой артерии
Кисты перикарда
Кисты перикарда встречаются нередко. Содержимое кисты чаще прозрачное, анэхогенное, но может быть и неоднородное. У 60 % больных киста клинически не проявляется [2]. В зависимости от размера и локализации киста может сдавливать прилегающие отделы сердца, вызывать дисфагию, боль в груди, затрудненное дыхание. Дифференцировать кисты приходится с осумкованным перикардиальным выпотом, расширенным коронарным синусом, псевдоаневризмой левого желудочка [3]. Важным дифференциально-диагностическим признаком кисты перикарда является ее связь с сокращениями сердца, в отличие, например, от лимфомы средостения, движение которой не связано с сокращениями сердца [4].
Структуры, которые могут быть приняты за объемные образования сердца
Врачу, проводящему ЭХОКГ, необходимо хорошо знать варианты нормальной анатомии, особенности строения, послеоперационные изменения, которые могут быть ошибочно приняты за патологические кардиальные массы (табл. 1). Примером такой структуры могут служить наросты, или разрастания Ламбла, описанные Ламблом (Lamble) в 1856 г. как фиброзные нитевидные разрастания на желудочковой поверхности аортального клапана. Наросты Ламбла состоят из соединительной ткани, покрыты эндотелием, их толщина составляет не более 1 мм, длина от 1 до 10 мм. Они обычно выявляются при ЧП-ЭХОКГ на аортальном и реже митральном клапанах. Более типично для них расположение на комиссуральных краях створок [8]. Поскольку они чаще выявляются при утолщении створок, их образование связывают с дегенеративными изменениями клапанов [2].
Сеть Хиари — непатологическая подвижная тонкая сетчатая структура в правом предсердии, которая может визуализироваться из любой позиции в месте впадения нижней полой вены. Представляет собой остатки эмбрионального клапана коронарного синуса. Частота выявления составляет около 2 %.
Евстахиев клапан — это заслонка нижней полой вены. Эта различно выраженная у разных людей складка эндокарда шириной в среднем до 1 см, расположена в правом предсердии в месте впадения нижней полой вены. В период внутриутробного развития она направляет струю крови из вены к овальному отверстию и при закрытии овального отверстия после рождения теряет свое значение. У детей она выражена больше, чем у взрослых. При отсутствии ее инволюции возникает дилатация нижней полой вены и частичная обструкция потока из нее. Часто при ЭХОКГ создается впечатление, что эта структура крепится к межпредсердной перегородке. Однако при изменении позиции и выведении длинной оси правых камер сердца можно видеть, что сеть Хиари начинается около места впадения нижней полой вены в правое предсердие и заканчивается около места впадения коронарного синуса. Евстахиев клапан встречается примерно у 20 % обследуемых [9].
Таблица 1.
Структуры, которые могут быть приняты за объемные образования сердца