иерсиниоз что это такое у детей симптомы и лечение
Иерсиниоз у детей: актуальность проблемы, клинический случай
Иерсиниоз является серьезной проблемой для многих регионов России. На клиническом примере рассматриваются отличия желтушной формы иерсиниоза от типичной формы вирусного гепатита, показана роль современных методов лабораторной диагностики и лечения иерсини
Yersiniosis is a serious problem in many regions of Russia. The differences in icteric forms of yersiniosis from the typical forms of viral hepatitis are shown in the clinical case. The role of modern methods of laboratory diagnosis and treatment of yersiniosis in children are discussed.
Заболеваемость иерсиниозом в Российской Федерации в течение 2010–2015 гг. стабильно высокая с неравномерным распределением по отдельным территориям. Более высокие показатели заболеваемости от 50 до 150 и более на 100 000 детей регистрируются в северных регионах России. Показатели на юге России значительно ниже — от 6 до 10 на 100 000 детского населения [1].
Возбудитель заболевания Yersinia enterocolitica длительно сохраняется в окружающей среде (до нескольких месяцев), что определяет его эпидемическую значимость.
Основным источником инфекции являются животные, больные иерсиниозом люди и бактериовыделители, что подтверждается ростом инфицированных лиц при осложнении эпидемической ситуации и возможностью внутрибольничного заражения иерсиниозом.
В естественных условиях возбудители иерсиниоза существуют как паразиты грызунов и выделяются во внешнюю среду с испражнениями и мочой. Наиболее обсемененными иерсиниями являются длительно хранящиеся овощи, в которых обнаружение возбудителя может составлять 10–20% и более [2].
Клиническая диагностика иерсиниоза затруднена в связи с полиморфизмом симптоматики, которую можно принять за различные заболевания инфекционной и не инфекционной природы. Выделяют следующие клинические формы иерсиниоза: гастроэнтероколитическую, желтушную, артралгическую, экзематозную, менингеальную, катаральную, смешанную и септическую.
Клиническая картина иерсиниоза характеризуется острым началом, токсикозом, повышением температуры тела до 39–40 °C, симптомами поражения желудочно-кишечного тракта (тошнота, рвота, боли в животе схваткообразного или постоянного характера, жидкий стул). С первого дня заболевания у больных могут отмечаться мышечные и суставные боли, инъекция сосудов склер и конъюнктивы, катаральные явления в ротоглотке, экзантема и др. При развитии желтушной формы иерсиниоза на первый план выступают симптомы поражения печени: боли в правом подреберье, увеличение размеров печени и ее болезненность при пальпации, иктеричность кожи и склер, потемнение мочи, обесцвеченный кал [3, 4]. Общая клиническая картина желтушной формы иерсиниоза мало похожа на вирусный гепатит, но среди ошибок диагностики иерсиниоза, протекающего с желтухой, данная форма заболевания чаще всего трактуется как вирусный гепатит.
Следует отметить, что при желтушной форме иерсиниоза и вирусного гепатита есть много общих симптомов: иктеричность кожи и склер, увеличение печени и ее болезненность, изменение цвета кожи и кала. Вместе с этим в клинике этих заболеваний есть отличия, имеющие решающее значение для диагностики иерсиниоза даже на стадиях анамнестического и клинического обследования.
Под нашим наблюдением находилось трое детей в возрасте от 4 до 10 лет, поступивших в клинику с направительным диагнозом «вирусный гепатит». Во всех случаях ведущими клиническими признаками являлись токсикоз и желтуха.
Приводим одно из наших наблюдений.
Андрей К., 10 лет. Ребенок из неблагоприятных жилищно-бытовых условий. Заболел остро. Температура тела повысилась до 38 °C, появились головная боль, слабость, тошнота, ухудшился аппетит. На следующий день самочувствие больного оставалось плохим, сохранялась температура 38–38,5 °C, появились иктеричность кожи и склер, темная моча. Госпитализирован на второй день заболевания с диагнозом «вирусный гепатит».
При осмотре в приемном отделении состояние тяжелое, температура 38 °C. Выраженная иктеричность кожи и склер. Пульс 90 в 1 минуту, ритмичный, удовлетворительного наполнения и напряжения, АД 90/60 мм рт. ст. Тоны сердца приглушены, чистые. Над легкими перкуторный тон ясный, дыхание везикулярное. Живот мягкий, не вздут, безболезненный при пальпации. Нижний край печени пальпируется на 6 см ниже реберной дуги, поверхность ее гладкая, эластичная, пальпация безболезненная. Селезенка не пальпировалась. Кал окрашен, моча насыщенная. Из эпидемического анамнеза выяснилось, что больной контактов с больными желтухой не имел, никаких инъекций в течение последних 6 месяцев не получал. Все члены семьи здоровы.
Анализ крови при поступлении: эритроциты — 3,5 × 10 12 /л, гемоглобин — 122 г/л, лейкоциты — 5,9 × 10 9 /л, эозинофилы — 2%, палочкоядерные лейкоциты — 3%, сегментоядерные лейкоциты — 46%, лимфоциты — 43%, моноциты — 2%, СОЭ — 6 мм/час. Общий билирубин крови — 68 мкмоль/л с преобладанием прямой фракции. Показатель аланинаминотрансферазы (АЛТ > 31 мкмоль/л). Протромбиновый индекс — 70%.
Несмотря на проводимую дезинтоксикационную и антибактериальную терапию (Цефотаксим в суточной дозе 2 г) с последующей его заменой на амикацин в суточной дозе 10 мг/кг массы тела сохранялась лихорадка на фебрильных цифрах. Желтуха нарастала, и к 11-му дню заболевания общий билирубин крови повысился до 129 мкмоль/л, прямой — 97 мкмоль/л, непрямой 32 мкмоль/л, сохранялась ферментемия: АЛТ — 24,8 мкмоль/л, холестерин — 5,14 мкмоль/л, ЩФ — 0,60 мкмоль/л. В общем анализе крови при нормальном числе лейкоцитов появился нейтрофилез с палочкоядерным сдвигом, СОЭ до 60 мм/час. Печень увеличилась до 8 см ниже края реберной дуги, стала более плотной. Моча оставалась темной, обесцветился кал. Смена антибактериальной терапии на Левомицетин сукцинат натрия из расчета 50 мг/кг массы тела (суточная доза) позволила добиться купирования лихорадки в течение первых 3 дней применения данного препарата до субфебрильных цифр и ее нормализации на 10-й день лечения Левомицетином (21-й день заболевания). Одновременно шло уменьшение иктеричности кожи и склер. К 22-му дню заболевания показатель общего билирубина составлял 47 мкмоль/л, АЛТ — 16,5 мкмоль/л, холестерина — 1,7 мкмоль/л, ЩФ — 0,60 мкмоль/л. К 30-му дню заболевания показатели общего билирубина и его фракций полностью нормализовались. Показатель АЛТ снизился до 2,38 мкмоль/л, показатели гемограммы соответствовали норме. Размеры печени уменьшились. Полная нормализация АЛТ достигнута на 37-й день заболевания.
Проведенное дополнительное обследование крови на маркеры вирусных гепатитов, гемокультуру, определение титра антител в парных сыворотках крови с помощью РНГА с иерсиниозным антигеном, обследование на лептоспироз, псевдотуберкулез дали отрицательный результат. Иммуноферментный анализ крови на иерсиниоз положительный (IgM). На 17-й день заболевания из крови больного выделена Yersinia enterocolitica серовар 03, биотип 4. На 19-й день заболевания данный возбудитель выделен из кала. На 24-й день заболевания титр антител в реакции непрямой гемагглютинации (РНГА) 1:50 с последующим нарастанием титра антител к иерсиниозному антигену в 3 раза. Выделенный возбудитель оказался чувствительным к Левомицетину.
Заключительный клинический диагноз: иерсиниоз, желтушная форма.
Особенностями данного клинического наблюдения является высокая активность гепатоцеллюлярных ферментов, что считается не характерным для иерсиниозных гепатитов.
Комплекс анамнестических, клинических и лабораторных данных, полученных при обследовании больного, позволил с большей степенью достоверности предположить иерсиниоз. Специфические методы обследования лишь подтвердили установленный диагноз.
Анализируя приведенный клинический пример, можно привести убедительный и простой довод отвергнуть вирусный гепатит.
Как мы видели, больной заметил желтуху кожных покровов и потемнение мочи в тот день, когда температура тела поднялась до максимальных цифр, а самочувствие его оставалось плохим. При вирусном гепатите в подавляющем большинстве случаев с появлением желтухи самочувствие и состояние больных заметно улучшаются: нормализуется температура (если она была повышенной), появляется аппетит, уменьшается слабость, т. е. многие симптомы преджелтушного периода ослабевают или исчезают совсем. Лишь при самом тяжелом течении вирусного гепатита появление желтухи не сопровождается улучшением самочувствия больных, напротив, симптомы интоксикации могут нарастать, но на фоне нормальной или, реже, субфебрильной температуры.
Распознавание желтушной формы иерсиниоза с тяжелым течением заболевания может быть простым или, напротив, нелегким, а на стадии амбулаторного обследования и невозможным делом. Диагноз прост во время вспышки иерсиниоза и весьма сложен при спорадических случаях инфекции, как в нашем примере.
Дифференциация иерсиниоза от тифопаратифозных заболеваний, лептоспироза, вирусного гепатита, псевдотуберкулеза и т. д. в условиях инфекционного стационара не представляет затруднений и базируется на изучении динамики основных проявлений инфекции, различий в гематологических сдвигах и, самое важное, — на выделении возбудителя и результатах серологического обследования. Следует помнить, что отрицательные результаты серологического обследования на иерсиниоз еще не исключают диагноз. Для повышения достоверности диагноза необходимо использование бактериологического и серологического методов.
Бактериологический метод позволяет определить возбудитель у больных людей, животных, а также на объектах окружающей среды. Материалом для исследования являются: смывы из носоглотки, кровь, суставная жидкость, ликвор, операционный материал, испражнения, моча. Целесообразно проводить бактериологическое исследование до начала антибактериальной терапии, на первой неделе заболевания, трехкратно. Результат данного исследования получают через 2–3 недели.
Для ранней диагностики используются иммунологические методы выявления антигенов возбудителя: иммуноферментный анализ, реакция непрямой иммунофлюоресценции, реакция латекс-агглютинации и др. Материалом для данных исследований являются слюна, кровь, копрофильтраты, органы животных, смывы из объектов внешней среды. Исследования лучше проводить в первые 10 дней заболевания, используя не менее 2 видов материалов от больных.
Для серологической диагностики с целью выявления специфических антител используются реакция агглютинации (диагностический титр 1:160), РНГА. Доступным для большинства лабораторий инфекционных стационаров является определение антител к Yersinia enterocolitica 03 и 09 методом РНГА. Диагностическим считается титр 1:400. Исследования проводят с 5–7 дня болезни в парных сыворотках крови, взятых с интервалом 10–14 дней. В последние годы чаще стала использоваться генетическая диагностика — полимеразная цепная реакция [5].
Препаратами выбора для лечения иерсиниоза являются антибактериальные препараты: цефалоспорины III поколения, аминогликозиды II–III поколения, доксициклин (с 8-летнего возраста), хлорамфеникол (Левомицетин), карбапенемы (при генерализованных формах иерсиниоза). Длительность курса лечения 10–14 дней и более по показаниям. Патогенетическая терапия включает дезинтоксикацию, антигистаминные препараты, иммунокоррекцию при тяжелых формах с использованием иммуноглобулинов для внутривенного введения. По показаниям назначаются сорбенты, ферменты, спазмолитики, гепатопротекторы, антипиретики и др. [3, 5, 6].
Литература
ФГБОУ ВО АстГМУ МЗ РФ, Астрахань
Иерсиниоз
Общие сведения
Характеристика возбудителя
Иерсиниоз вызывается бактерией Yersinia enterocolitica – подвижной грамотрицательной факультативно-анаэробной палочкой. Иерсинии отлично переносят пониженные температуры, в холодильнике при 4-6 °С способны не только сохраняться, но и размножаться на продуктах. (Нередко иерсиниоз называют «болезнью холодильников»). Бактерии легко переносят замораживание и последующее оттаивание, продолжительно сохраняются в воде, почве, но при этом чувствительны к солнечному свету, высушиванию, кипячению и химическим дезинфектантам. Иерсинии выделяют энтеротоксин, цитотоксины и эндотоксин.
Резервуаром и источником иерсиниоза являются преимущественно животные: различные грызуны, домашний скот (в основном свиньи), собаки. Люди могут распространять инфекцию, но заражение от человека происходит довольно редко. В городах инфекцию в основном разносят грызуны, именно их скопления формируют эпидемические очаги инфекции в периоды вспышек. Иерсиниоз передается по фекально-оральному механизму пищевым и водным путем. Продукты питания животного происхождения, недостаточно обработанные термически, водные источники, загрязненные испражнениями больных животных, способствуют реализации путей заражения. В редких случаях реализуется контактно-бытовой путь передачи (как правило, связан с низкой гигиенической культурой).
Естественная восприимчивость человека к иерсиниозу – низкая. Здоровые люди практически не заболевают клиническими формами инфекции. Тяжелое и манифестное течение характерно для детей, лиц, страдающих иммунодефицитными состояниями, хроническими заболеваниями, способствующими выраженному ослаблению защитных свойств организма. Эпидемические вспышки иерсиниоза довольно редки и чаще всего происходят при массовом употреблении овощей, загрязненных микробами.
Классификация иерсиниоза
Иерсиниоз подразделяется на гастроинтестинальную, генерализованную и вторично-очаговую форму. К гастроинтестинальной форме относятся гастроэнтерит, термальный илеит и острый иерсиниозный аппендицит. Генерализованная форма может протекать в виде сепсиса, гепатита, менингита, пиелонефрита, пневмонии, а также в смешанной форме.
Вторично-очаговая форма подразделяется на иерсиниозный артрит, миокардит, энтероколит, узловую эритему и синдром Рейтера. Иерсиниоз может протекать в легкой, среднетяжелой и тяжелой форме, приобретать острое циклическое, хроническое и рецидивирующее течение.
Симптомы иерсиниоза
Инкубационный период кишечного иерсиниоза составляет 1-6 дней, клиническая картина обычно представлена несколькими синдромами. Чаще всего отмечается общетоксический синдром, проявляющийся в виде лихорадки, достигающей 38-40 °С, озноба, головных болей, общей слабости, ломоты в мышцах и суставах. Аппетит снижен, при тяжелом течении могут отмечаться расстройства центральной нервной деятельности. Лихорадочный период обычно длиться 7-10 дней (значительно удлиняясь в случае генерализованного иерсиниоза). При гастроинтестинальной форме общей интоксикации обычно сопутствует диспепсия (тошнота, рвота, диарея, боль в животе).
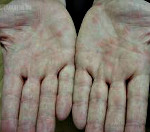
В редких случаях при иерсиниозе появляется экзантема. Высыпания пятнисто-папулезные, мелкоточечные либо крупнопятнистые (иногда кольцевидные), появляются на различных участках кожи, чаще всего в нижней части конечностей (симптом «носков» и «перчаток»). Сыпь может сопровождаться жжением в ладонях, после себя оставляет участки шелушения. При некоторых формах иерсиниоза отмечается артропатический синдром (артралгии). Суставы конечностей (кистей, стоп, локтевые и коленные) болезненны, отечны, движения в пораженных суставах ограничены. При генерализованном иерсиниозе может отмечаться гепатолиенальный синдром (увеличение печени и селезенки).
В клинической практике чаще всего встречается гастроинтестинальная форма иерсиниоза. Заболевание протекает наподобие других инфекционно-токсических поражений кишечника, характеризуется преимущественно проявлениями интоксикации и (в половине случаев) диспепсическими расстройствами. Интоксикация обычно предшествует, но может развиться и одновременно с диспепсией. Иногда эта форма инфекции сопровождается высыпаниями, катаральным или артропатическим синдромом. Выраженная интоксикация может способствовать развитию гепатоспленомегалии, а также иногда отмечается умеренная полилимфоаденопатия (лимфоузлы увеличены, но безболезненны и не утрачивают подвижность).
В зависимости от тяжести течения, продолжительность заболевания колеблется от 2-3 дней до двух и более недель. Длительно протекающий кишечный иерсиниоз приобретает волнообразный характер, появляются признаки дегидратации. Острый аппендицит или терминальный илеит при поражении иерсиниями не отличаются по течению от таковых патологиях, вызванных неспецифической флорой. Эти состояния могут как развиться самостоятельно, так и иметь вторичный характер, являясь результатом прогрессирования гастроинтестинальной или иной формы инфекции.
При генерализованной форме отмечается разнообразие симптоматики. Общетоксический синдром интенсивный, лихорадка достигает критических цифр. В подавляющем большинстве случаев (80%) выражен артралгический синдром, отмечаются катаральные явления (боль в горле, ринит, кашель), на 2-3 день может отмечаться сыпь на ладонях и подошвах (реже в другой локализации). Диспепсические явления могут возникать на начальном этапе и редко сохраняются в разгар заболевания. Половина больных отмечает боль в животе (преимущественно внизу с права), четверть – тошноту, рвоту и диарею.
С прогрессированием инфекции увеличиваются печень и селезенка, течение может становиться волнообразным и рецидивирующим. Подобная симптоматика может сопровождать смешанную форму иерсиниоза. В случае продолжительной бактериемии и обсеменения микроорганизмами различных органов и систем могут появляться признаки вторичного гепатита, пневмонии, пиелонефрита, серозного менингита и (крайне редко) сепсиса. При этом первоначальная симптоматика может стихать, либо сохраняться и прогрессировать.
Вторично-очаговая форма может стать следствием любой из вышеописанных форм инфекции, обычно она развивается через 2-3 недели после начала заболевания либо в более поздние сроки. Эта форма связана с формированием патологической реактивности и аутоиммунным поражением органов и тканей. В редких случаев протекает без выраженной клиники. Чаще всего встречается иерсиниозный реактивный полиартрит. Поражаются обычно суставы конечностей (стоп, кистей), чаще несимметрично. Моноартриты редки (не более четверти случаев). Суставы отечны, гиперемия кожи над ними отсутствует. Течение полиартрита может стать затяжным или хроническим, в среднем продолжительность его 2-3 месяца.
В 10-20% случаев иерсиниоз протекает в виде узловатой эритемы. Подкожные узелки формируются на голенях, бедрах и ягодицах, болезненные, крупные. Количество может варьироваться от нескольких штук до двух и более десятков. Спустя 2-3 недели узелки рассасываются. Синдром Рейтера – это сочетанные конъюнктивит, уретрит и артрит. Иерсиниозный миокардит нередко длиться по нескольку месяцев, но обычно в нетяжелой доброкачественной форме, сердечно-сосудистая недостаточность не развивается.
Вторично-очаговая форма может протекать в виде энтероколита (обычно развивается у лиц с кишечными инфекциями в анамнезе). Поражение локализуется преимущественно в верхних отделах кишечника, нередко сочетается с другими вариантами инфекции (артриты, экзантема, катаральный синдром), может сопровождаться астенической симптоматикой (астенией) и повышением температуры тела до субфебрильных цифр. К редким симптомам при иерсиниозе можно отнести разнообразные лимфоаденопатии, пиодермии, остеомиелит. Общей чертой реактивных полиорганных патологий при иерсиниозе является волнообразное течение и склонность к вегетососудистым расстройствам.
Осложнения иерсиниоза
Осложнения иерсиниоза ввиду полиморфности проявлений и склонности к формированию аутоиммунных реакций довольно многообразны. Это могут быть воспалительные заболевания органов (миокардит, гепатит, холецистит, панкреатит), хирургические патологии (спаечная болезнь, кишечная непроходимость, аппендицит, перфорация стенки кишечника и перитонит), заболевания нервной системы (менингоэнцефалит), мочевыделительного (гломерулонефрит) и опорно-двигательного (артриты, остеомиелиты) аппарата.
Диагностика иерсиниоза
Выделение возбудителя возможно из фекалий, крови, желчи, мочи, ликвора больных, кроме того, может быть осуществлен бакпосев смывов со слизистой зева, мокроты. Возбудитель выявляется в смывах с объектов окружающей среды, предметов, из пищевых продуктов. Однако бактериологическая диагностика требует значительного времени (нередко до 30 дней). В качестве экспресс-анализа применяют реакции для определения антигенов возбудителя в биологических жидкостях (с помощью РКА, РЛА, РНИФ, ИФА).
Чувствительность РКА повышается при тяжелом течении и хронизации процесса. С 6-7 дня заболевания становятся положительными РА и РИГА, спустя 5-7 дней производят повторный замер титра антител. Пациенту с иерсиниозом может потребоваться консультация гастроэнтеролога, кардиолога, нефролога или невролога. При развитии осложнении показано проведение ЭКГ, Эхо-КГ, УЗИ органов брюшной полости и др.
Лечение иерсиниоза
В современной клинической практике иерсиниоз лечат стационарно, назначая пролонгированные этиотропные средства даже при легких формах заболевания. Такая тактика обуславливается частотой хронизации инфекции и развитию рецидивирующего характера течения. Этиотропная терапия включает курс антибиотиков и фторхинолонов, продолжительностью на весь лихорадочный период и 10-12 дней после. Позднее назначение препаратов (после 3 дней клинической симптоматики) не гарантирует предупреждения осложнений и хронизации инфекции. Генерализованную форму лечат комплексно (назначают препараты различных групп антибактериальных средств парентерально), для профилактики рецидивов производят смену антибиотиков на протяжении курса.
Комплекс неспецифических терапевтических мер выбирается в зависимости от состояния больного и течения заболевания. По показаниям назначают дезинтоксикационные растворы (декстран, коллоидные и кристаллоидные смеси), антигистаминные препараты, противовоспалительные группы нестероидных средств, а при необходимости – преднизолон (нередко используют гормональные противовоспалительные средства для местного применения). Больным может быть показана витаминотерапия, пищеварительные ферменты, пробиотики для коррекции кишечного биоценоза, а также средства для повышения иммунной защиты (иммуномодуляторы, человеческий иммуноглобулин).
Прогноз и профилактика иерсиниоза
Несмотря на разнообразие осложнений и форм заболевания, течение иерсиниозов обычно доброкачественное, летальные исходы крайне редки. Неблагоприятным прогнозом отличается иерсиниозный сепсис, заканчивающийся смертью в половине случаев.
Профилактика иерсиниоза подразумевает соблюдение личной гигиены, в том числе и гигиены питания, а также санитарно-эпидемический контроль лечебно-профилактических учреждений и предприятий общественного питания и пищевой промышленности. Значимой мерой является контроль над состоянием водных источников. Одной из профилактических мер является дератизация населенных пунктов и сельскохозяйственных угодий.
Иерсиниоз что это такое у детей симптомы и лечение
ИЕРСИНИОЗНАЯ ИНФЕКЦИЯ
Термином «иерсиниозные инфекции» объединены 2 острых инфекционных заболевания:
2. кишечный иерсиниоз.
Заболевания проявляются общей интоксикацией, нередко кожными проявлениями, поражением печени, селезенки, желудочно-кишечного тракта, суставов и других органов, и систем.
Между псевдотуберкулезом и кишечным иерсиниозом много сходства. Однако имеются и различия, что дает основание рассматривать псевдотуберкулез и кишечный иерсиниоз как самостоятельные нозологические формы.
ПСЕВДОТУБЕРКУЛЕЗ
Отличительной особенностью возбудителя псевдотуберкулеза является способность расти при низких температурах (1-4 °С), оптимальная температура роста 22-28 °С.
Это играет важную эпидемиологическую роль, так как позволяет проследить начальные пути заражения овощей и корнеплодов во время их выращивания на полях и огородах. В дальнейшем при хранении обсемененность увеличивается, чему способствует температура овощехранилищ (5-7 °С).
Заражение происходит алиментарным путем при употреблении инфицированной пищи (салаты, винегреты, фрукты, молочные продукты и др.) или воды, не подвергнутых термической обработке. Эпидемические вспышки различной интенсивности возникают в результате распространения возбудителя пищевым и водным путями, встречаются и спорадические случаи.
К псевдотуберкулезу восприимчивы и дети, и взрослые. Дети до 6 мес практически не болеют, в возрасте от 7 мес до 1 года болеют редко, что можно объяснить особенностями их питания.
Профилактика. Первое место в системе профилактических мер принадлежит борьбе с грызунами. Большое значение имеет правильное хранение овощей, фруктов и других продуктов питания, исключающее возможность их инфицирования.
Необходим строгий санитарный контроль за технологией приготовления пищи, особенно блюд, которые не подвергаются термической обработке (салаты, винегреты, фрукты и др.), а также за водоснабжением в сельской местности.
Не допускать использование овощей старого урожая, в питании организованных коллективов без термической обработки после 01 марта.
Противоэпидемические мероприятия в очаге инфекции в целом такие же, как и при кишечных инфекциях :
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей – кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
После госпитализации больного проводится заключительная дезинфекция. Специфическая профилактика не разработана.
КИШЕЧНЫЙ ИЕРСИНИОЗ
Она хорошо переносит низкие температуры, сохраняя при этом способность к размножению. Возбудитель кишечного иерсиниоза
Эпидемиология. Возбудитель кишечного иерсиниоза широко распространен в природе. Особенно часто возбудитель обнаруживается у мышевидных грызунов, крупного рогатого скота, свиней, собак, кошек, выделяется из молочных продуктов, мороженого.
Источником инфекции являются человек и животные, больные или носители. Заражение человека происходит в основном через инфицированную пищу, а также контактным путем. Возбудитель передается от человека человеку через руки, посуду, предметы ухода.
В детских организованных коллективах встречаются вспышки заболеваний, обусловленные единым источником питания. Отмечаются семейные и внутригоспитальные вспышки, при которых наиболее вероятным источником инфекции является больной в остром периоде или реконвалесцент. Интервал между отдельными заболеваниями во время таких вспышек составляет от нескольких дней до 3 нед.
Профилактика кишечного иерсиниоза такая же, как и кишечных инфекций другой этиологии. Не меньшее значение имеют и те профилактические мероприятия, которые проводятся при псевдотуберкулезе.