иммунодефицит у взрослого что это значит вич
ВИЧ, СПИД и иммунодефицит: в чем разница?
Вокруг темы ВИЧ-инфекции множество заблуждений. Это происходит из-за недостаточной информированности населения о происхождении и способах передачи заболевания. Наиболее распространенной является путаница в понятии, что такое ВИЧ, чем он отличается иммунодефицита и от СПИДа.
Что такое ВИЧ?
ВИЧ – вирус иммунодефицита человека. Поражая клетки иммунной системы, он вызывает развитие ВИЧ-инфекции, которая угнетает работу иммунитета и приводит к развитию СПИД – синдрома приобретенного иммунного дефицита. На скорость развития ВИЧ-инфекции влияет множество факторов. Определяющим из них является статус иммунной системы человека.
Что такое иммунный статус?
Иммунный статус – это комплексный показатель, демонстрирующий общее состояние иммунной системы. Он отображает активность органов иммунитета и вырабатываемых ими клеток, для защиты организма.
Для изучения состояния иммунитета проводят клинико-лабораторное исследование, которое включает в себя сбор анамнеза пациента и клинический анализ крови.
Проведение анализов на выявление бактерионосительства и вирусоносительства.
На данный момент известно порядка 350 CD-антигенов и их список продолжает пополняться. Но для мониторинга ВИЧ-инфекции интерес представляют CD4+ и CD8 антигены, связанные с Т-лимфоцитами. Их число определяет ВИЧ-статус человека.
Что такое ВИЧ-статус? Как его узнать?
ВИЧ-статус – это показатель, демонстрирующий наличие или отсутствие ВИЧ-вируса в организме человека. Для определения ВИЧ-статуса применяют следующие виды диагностики.
Важным показателем вирусной нагрузки является число CD4+ Т-лимфоцитов. Снижение их количества на фоне увеличения числа CD8+ лимфоцитов помогает выявить наличие ВИЧ-инфекции, оценить состояние иммунной системы человека и ее способность противостоять развитию СПИДа.
Нет! Это разные понятия.
Иммунодефицит – это нарушение функций иммунной системы. Дефекты иммунитета могут быть первичными, т.е. врожденными, например, синдром Ди Джоржи, синдром Вискотта-Олдрича, болезнь Костмана и т.д. Или вторичными, т.е. приобретенными в процессе жизни.
ВИЧ – это вирус иммунодефицита человека, который относят к ретровирусам. По своей сути, это неклеточный инфекционный агент, который проникает в организм человека и поражает клетки иммунной системы, вызывая ее угнетение и развитие синдрома приобретенного иммунного дефицита СПИД.
В простом понимании, ВИЧ – это инфекция, вызывающая иммунодефицит. Но сам по себе иммунодефицит может возникнуть и под влиянием совершенно иных факторов – плохая экология, острое отравление организма, хронический стресс, ранее перенесенные инфекционные заболевания, гельминты, неправильный рацион питания и т.д.
Нет! Не нужно путать причину и следствие.
ВИЧ – это вирус. А СПИД – это тяжелые последствия заражения вирусом. Проникая в организм человека, он вызывает развитие ВИЧ-инфекции – прогрессирующее заболевание, терминальной стадией которого и является СПИД.
Какие бывают ВИЧ-статусы? Что означают?
Согласно классификации ВОЗ, ВИЧ-статус человека может быть положительным, отрицательным или сомнительным. Последний вариант возможен в том случае, когда полученных в ходе тестов и анализов данных, недостаточно для того, чтобы подтвердить или опровергнуть наличие ВИЧ-инфекции в организме человека. Для получения положительного или отрицательного результата необходимо повторное исследование. Его проводят спустя 3, а затем 6 месяцев.
Положительный и отрицательный.
Ложноположительный и ложноотрицательный.
В редких случаях проведение тестов и анализов может дать ложноположительный или ложноотрицательный результат. Он возможен вследствие как из-за особенностей иммунитета пациента, так и неправильного хранения биоматериалов и элементарной врачебной ошибки.
Для чего человеку знать свой ВИЧ-статус?
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина О. Ю., инфекциониста со стажем в 7 лет.
Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]
Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]
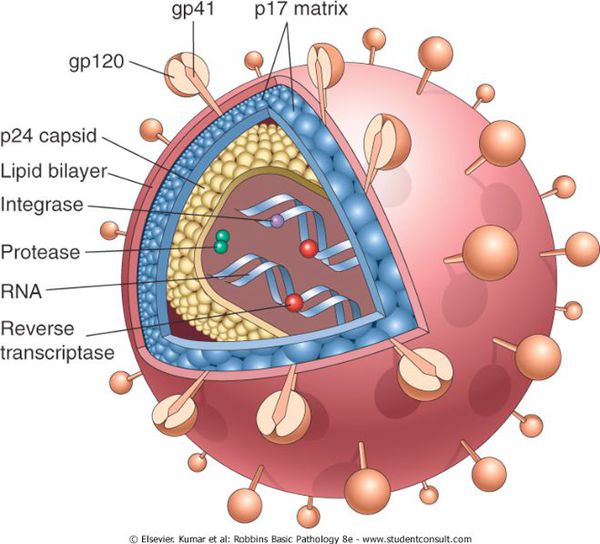
Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
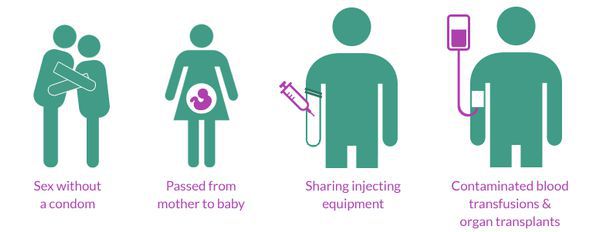
Как передаётся ВИЧ
Пути передачи инфекции:
Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
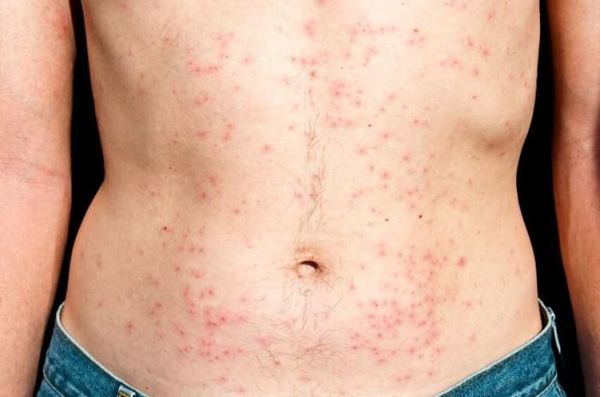
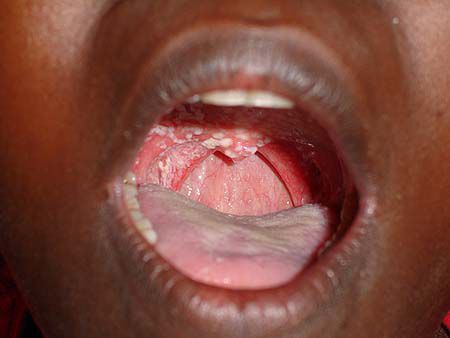
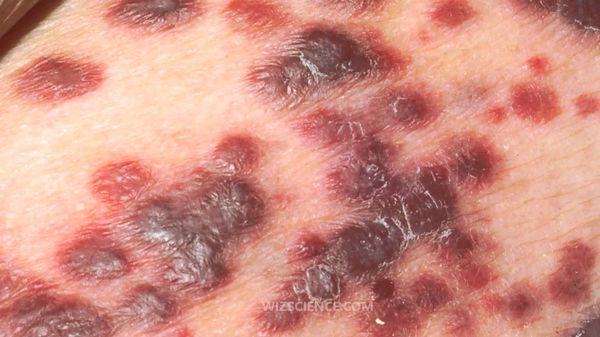
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.
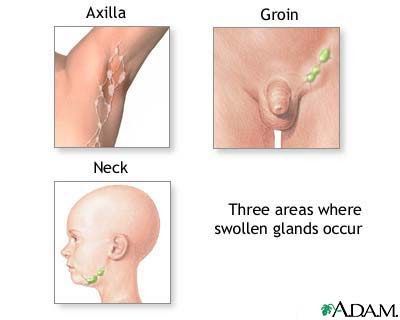
Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.
Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
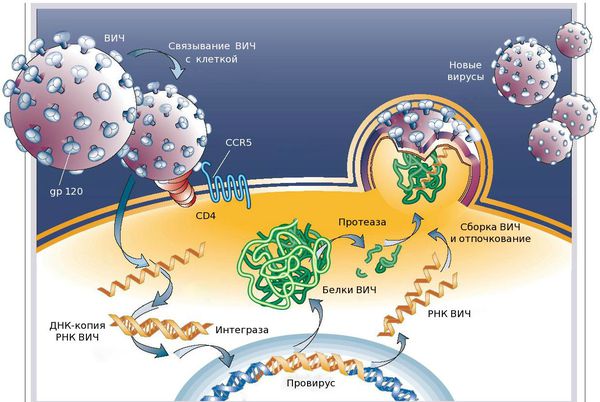
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.
После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
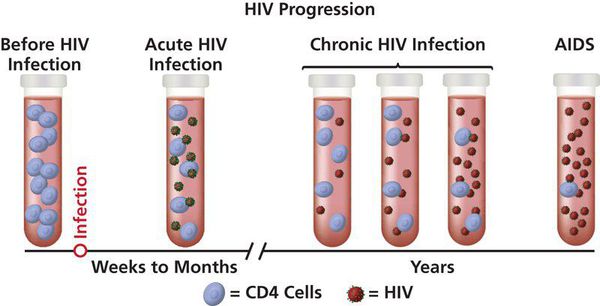
Классификация и стадии развития вич-инфекции
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА). Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.
Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
При положительном результате исследования на антитела к ВИЧ необходимо:
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
Первичные иммунодефициты
Поделиться:
Термин «иммунодефицит» чаще всего ассоциируется с ВИЧ (вирусом иммунодефицита человека) и вызываемым им СПИД — синдромом приобретенного иммунодефицита. Однако кроме приобретенного есть еще и врожденные иммунодефициты. Что это такое и как заподозрить такое состояние?
Сторожевая система
Иммунная система сторожит организм от вторжений извне, реагируя как на болезнетворные агенты (бактерии, вирусы, гельминты), так и на чужеродные белки (аллергическая реакция — это, по сути, просто слишком сильная охранная реакция). За «родными» клетками иммунная система тоже пристально следит и ведет борьбу с теми из них, которые перерождаются в раковую опухоль.
Охраной организма занимаются два типа клеток крови: Т-лимфоциты и В-лимфоциты. Первый тип убивает свои же, но пораженные клетки (онкологические либо зараженные внутриклеточными паразитами). Т-лимфоциты проделывают отверстия в поверхности такой клетки и впрыскивают в нее специально выработанные токсины. Это так называемое клеточное звено иммунитета.
Читайте также:
Аутоиммунные заболевания
Второе звено — гуморальное (от лат. humor — жидкость), и его работу обеспечивают В-клетки. Сами они не вступают в контакт с вредными объектами, но вырабатывают антитела — иммуноглобулины (ИГ). ИГ различны: существуют антибактериальные (уничтожают бактерии), антипаразитарные (против паразитов), антитоксические (обезвреживают вырабатываемый бактерией токсин) и даже анти-антительные (те, которые убирают из организма уже не нужные ИГ, когда враг побежден).
Какие бывают иммунодефициты
Иммунодефицит — состояние, при котором система иммунитета не может функционировать полноценно. Он может быть вторичным (приобретенным) — это и ВИЧ, поражающий Т-клетки, и иммунодефицит после лучевой терапии онкозаболеваний (радиологическая терапия убивает лимфоциты).
А бывает, что в результате генетической поломки человек рождается, уже имея какое-то из звеньев иммунитета неполноценным — это первичный иммунодефицит (ПИД). В соответствии с тем, какая часть системы не работает, они делятся на ПИД с поражением клеточного звена, ПИД с поражением гуморального звена и комбинированные ПИД. При последних имеется поломка в обоих звеньях, и такие иммунодефициты самые тяжелые.
ПИД — это заболевания, которые часто остаются недиагностированными. Впрочем, если вы всего лишь часто простужаетесь, это еще не повод подозревать у себя серьезные генетически обусловленные проблемы. А что же повод?
Первичные иммунодефициты у взрослых и у детей
Первое, что нужно запомнить: насторожить должна не столько частота заболеваний, сколько их тяжесть. Если любая инфекция почти гарантированно приводит пациента в стационар, требует серьезных курсов антибактериальной или противовирусной терапии, причем антибиотики часто оказываются неэффективны, — это повод просить направление к иммунологу.
У детей тревожными признаками могут быть осложнения после прививок ослабленными живыми вакцинами (полиомиелитной, БЦЖ), нарушения переваривания при грудном вскармливании и упорная «молочница» (кандидоз кожи и слизистых) в возрасте старше года.
У взрослых надо обращать внимание на повторяющиеся гнойные отиты и синуситы, длительные диареи, тяжелые инфекции (менингит, остеомиелит, сепсис), глубокие инфекционные поражения кожи (абсцессы). И у взрослых, и у детей имеет значение наличие родственников с диагностированными ПИД или умерших в раннем возрасте от тяжелых инфекций.
Как лечить?
Лечение ПИД, связанных с недостаточностью выработки антител, выглядит относительно просто. По сути это заместительная терапия — так же как, например, при диабете. Только в этом случае больные получают не инсулин, а ежемесячные инъекции иммуноглобулинов. Правда, есть нюанс: в зависимости от площади поверхности тела пациента одна такая инъекция стоит от 25 тысяч до 100 тысяч рублей.
Терапия ПИД с поражением клеточного звена и комбинированных — это трансплантация костного мозга. Фактически, при этом донорский материал заменяет всю систему кроветворения пациента. Такие операции несут в себя много существенных рисков, однако при удачном проведении эффект оказывается отличным. И при наличии своевременного грамотного лечения люди с ПИД могут вести полноценную жизнь — такую же, как здоровые.
Не только ВИЧ. Какие еще бывают иммунодефициты и насколько они опасны?
Олеся Остапчук СПИД.ЦЕНТР
У многих слово иммунодефицит ассоциируется с ВИЧ. Но на самом деле их огромное множество — только первичных в мире более 250. Это если не говорить о вторичных, то есть приобретенных из-за каких-то процессов или факторов. СПИД.ЦЕНТР вместе с аллергологом-иммунологом, кандидатом медицинских наук, ассистентом кафедры иммунологии МБФ РНИМУ имени Н.И. Пирогова Беллой Брагвадзе рассказывает, какие бывают иммунодефициты, чем они отличаются, насколько опасны и как лечатся.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.

 Читайте также:
Читайте также: