имплантация сердца что это такое
Установка электрокардиостимулятора

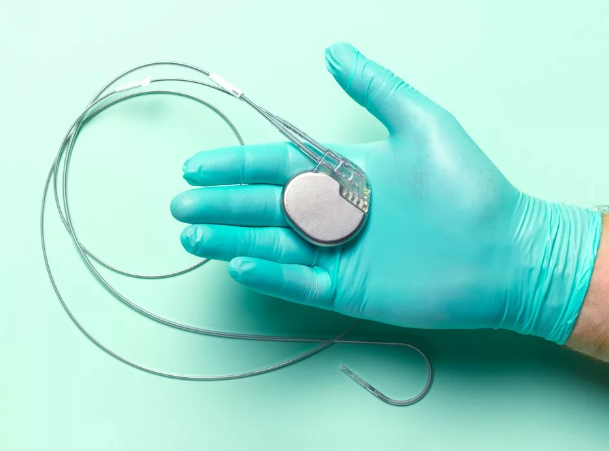
Электрокардиостимулятор, как правило, состоит из двух частей: металлический корпус, содержащий батарею, рассчитанную на 7-10 лет работы и микропроцессорный блок, который обеспечивает установку ЧСС и другие параметры; второй частью являются электроды, по которым происходит распространение электрических импульсов из ЭКС в камеры сердца. Кардиостимулятор являются лучшим средством для лечения брадиаритмий. Первый кардиостимулятор был имплантирован в 1958 году.
Существует три вида ЭКС (это зависит от места установки электродов):
Также ЭКС делят на временную (устанавливается наружный стимулятор на срок от нескольких часов до 2-ух недель) и постоянную (устанавливается вживляемый стимулятор).
Подготовка к лечению
Список обследований перед имплантацией ЭКС
Как проходит лечение
Возможные осложнения
Риски процедуры, как правило, составляет около 1%, включая кровотечение, пневмоторакс (попадание воздуха в плевральную полость), перфорацию сердца, риск нагноения и неисправность устройства.
Из возможных осложнений выделяют смещение и нарушения изоляции электродов, синдром ЭКС (головокружения и одышка при неправильной работе ЭКС) и инфекционные осложнения.
На самом деле подобные осложнения очень редки и несопоставимы с пользой установленного по показаниям электрокардиостимулятора.
 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС
Имплантация кардиостимулятора может выполняться с минимальной болезненностью и практически без смертности. Пациент не испытывает каких то неприятных ощущений, связанных с деятельностью электрокардиостимулятора.
Сразу после имплантации аппарат начинает вырабатывать электрические импульсы при обнаружении долгой паузы в работе камер сердца, в другое время устройство находится в «ждущем режиме». Необходимо ежегодно проверять в клинике корректность работы и уровень заряда ЭКС.
Большинство пациентов выписываются из больницы в течение 24-48 часов после имплантации кардиостимулятора.
Пациенту необходимо будет носить идентификационную карту кардиостимулятора. Такие устройства, как противоугонные системы в магазинах, экранирующие устройства аэропорта и металлодетекторы, могут мешать работе устройства, хотя эти случаи встречаются редко.
Микроволновые печи и другие обычные бытовые приборы обычно не мешают функциям этих устройств. Однако мобильные телефоны должны быть размещены на расстоянии более 15 см от стимулятора, чтобы предотвратить возможное вмешательство.
Пациент с имплантированным кардиостимулятором должен всегда информировать врача перед тем, как пройти процедуру, которая использует медицинские или электронные устройства, опасаясь возможных помех.
Кардиолог регулярно проводит обследование пациента с установленным кардиостимулятором, чтобы оценить его функцию, настроить программы кардиостимуляции и оценить заряд батареи. Нельзя пренебрегать такими обследованиями, так как в случае остановки кардиостимулятора может остановиться и сердце.
Искусственное сердце: классика и инновации
Поделиться:
22 августа 2018 года исполняется 98 лет со дня рождения Дентона Кули, человека, впервые пересадившего пациенту искусственное сердце, и 49 лет со дня самой операции. Что изменилось в кардиотрансплантологии за последние полвека?
Что такое «искусственное сердце»
Искусственным сердцем сегодня называют два довольно разных типа аппаратов. Оба они, разумеется, выполняют насосную функцию, «качая» кровь по человеческому телу. Однако аппараты первого типа — так называемые АИКи (аппарат искусственного кровообращения) — это большие машины, используемые во время операций на сердце. Фактически они представляют собой комплекс «сердце-легкие», так как состоят из собственно насоса, качающего кровь, и оксигенатора, снабжающего эту кровь кислородом.
Второй тип — это кардиопротез, т. е. такое устройство, которое может выполнять функции сердца после имплантации в организм человека. Именно такой аппарат был впервые пересажен больному в 1969 году Дентоном Кули — как временная мера, пока пациент дожидается подходящего донорского сердца. Тогда пациент прожил после операции 65 часов — и это уже был успех.
Главные проблемы
Сложностей в таком деле, как конструирование искусственного органа, конечно, немало. Но среди них можно выделить две основных проблемы. Первая — это источники энергии: сердце-то внутри, а батарейки должны быть снаружи, чтобы их можно было менять без привлечения хирургической бригады.
Провод, соединяющий батарею и механизм, служит отличной «дорогой» для патогенных микроорганизмов, вызывающих разного рода инфекции. Кроме того, сами батарейки очень крупные — целый рюкзак на спине больного, с которым приходится быть неразлучным.
Вторая — это тромбообразование. Даже пациентам, у которых всего один синтетический клапан в родном биологическом сердце, приходится пожизненно принимать лекарства, снижающие свертываемость (варфарин, ривароксабан). Когда же всё сердце синтетическое, вероятность тромботических осложнений возрастает в десятки раз.
Полностью эта проблема сейчас не решена, но существует компромиссное решение: искусственные сердца выбрасывают кровь не толчками, как «природные», а сплошным непрерывным потоком. В таком потоке отсутствуют турбулентные завихрения, и тромбы образуются заметно реже.
Сам себе батарейка
От проводов, идущих снаружи внутрь, пока избавиться не удается, хотя идеи на этот счет имеются очень интересные. Например, была попытка организации подзарядки непосредственно через кожу пациента. Однако разность потенциалов приводит к развитию сильных дерматитов. Для решения этой проблемы сейчас разрабатывают специальные защитные гели (которые одновременно могут улучшать проводниковые свойства кожи).
А вот для того, чтобы избавиться от тяжелого рюкзака с аккумуляторами, изобретатели предложили весьма изящное решение. Пациент надевает на ногу специальный экзопротез (внешне он похож на ортезы, которые носят люди с травмированным коленом), в который вмонтирован генератор.
Во время ходьбы механическая энергия трансформируется в электричество, которое и обеспечивает работу механического сердца. Можно сказать, что Жванецкий в своей старой миниатюре предсказал появление этого устройства — когда предлагал прицепить к балерине динамо-машину для выработки электричества.
Из материала заказчика
Не отстают и биотехнологии — в частности, выращивание органов из стволовых клеток пациента. У сердца есть одно преимущество перед многими другими органами: в нем не так много различных типов клеток. Но, с другой стороны, сложность в том, что основная масса клеток сердца — сократительные кардиомиоциты — должна быть расположена в одном направлении. Ведь, синхронно сокращаясь, они должны вызывать одно мощное движение, а не картину «лебедь, рак и щука».
Читайте также:
Органы, выращенные в чашке Петри
Ученые Университета Торонто заняты созданием каркаса такой формы, которая позволит верно «сориентировать» кардиомиоциты еще в процессе роста. Одна из последних разработок — каркас в виде сот. Изобретателям удалось вырастить в «сотах» три соединенных вместе слоя сердечных мышечных клеток, которые под воздействием электрического импульса начали синхронно биться — как настоящее сердце. Предполагается, что сам каркас будет биодеградируемым — т. е. через некоторое время после пересадки распадется внутри организма на естественные для него метаболиты.
Пока еще искусственные сердца пересаживают людям только в качестве временной меры — в ожидании подходящего донорского. Но, судя по развитию технологий, в будущем нас ожидает возможность вырастить каждому человеку «запасное» сердце по индивидуальному проекту.
Товары по теме : [product strict=» Варфарин»]( Варфарин), [product strict=» Ксарелто»]( Ривароксабан)
Имплантация электрокардиостимулятора (ЭКС)
Миниинвазивная операция проводится с целью устранения нарушений ритма сердца. После установки электрокардиостимулятора пациент возвращается к обычной жизни, проявления аритмии устраняются, значительно улучшается самочувствие. ЭКС может прослужить от 7 до 10 лет.
Об операции
Электрокардиостимулятор – это небольшой прибор (искусственный водитель ритма), который создает электрические импульсы и направляет их в камеры сердца, заставляя сокращаться в определенном порядке, синхронизируя работу предсердий и желудочков. Кардиостимулятор устраняет редкий ритм сердца и препятствует его остановки.
Прибор состоит из генератора и электродов. Генератор формирует электрические импульсы. Электроды проводят импульсы от генератора к камерам сердца, на которые необходимо воздействовать. В зависимости от ЭКС, электродов может быть от одного до трех. Аппарат весит 30-50 грамм, оснащен аккумулятором и микросхемой. Устанавливается хирургом-аритмологом через небольшой разрез в верхней части грудной клетки. Корпус состоит из титанового покрытия, поэтому риск отторжения минимален. Вся информация из ЭКС направляется на стационарный компьютер лечебного учреждения, где устанавливали прибор. С его помощью врач отслеживает самочувствие пациента, работу ЭКС, при необходимости производит изменения в настройках аппарата.
В современных электрокардиостимуляторах установлен тип работы «по требованию». Прибор автоматические отслеживает сердечный ритм. Если частота сердечных сокращений в норме, прибор не посылает импульсы. В случае затянувшейся паузы (свыше пороговой величины), прибор подает сигнал в миокард.
Также существуют временные ЭКС, которые используют при угрожающих жизни состояниях. В такой ситуации генератор не вшивается под кожу, а располагается вне тела пациента. Также временный ЭКС могут использовать до установки постоянного водителя ритма или для снятия приступа, который может исчезнуть (например, при передозировке лекарственными препаратами). Процедура проводится только в стационаре под постоянным присмотром специалистов.
В некоторых случаях установка ЭКС – единственная возможность сохранить здоровье и жизнь пациента.
Преимущества имплантации электрокардиостимулятора
Показания к имплантации
Когда медикаментозного лечения недостаточно, кардиолог рекомендует имплантацию электрокардиостимулятора. Операция предназначена для лечения заболеваний:
К относительным показаниям относятся:
В данном случае решение о имплантации принимается врачом индивидуально по каждому пациенту с учетом физиологических особенностей и наличия сопутствующих патологий.
Фактически противопоказаний к установке ЭКС нет. Отложить операцию могут из-за вирусных или инфекционных заболеваний. После лечения сопутствующей патологии, операция проводится в плановом режиме после проведения обследований.
Подготовка к операции
Перед операцией больному необходимо пройти полное обследование и сдать перечень анализов. Наш кардиологический центр ФНКЦ ФМБА предлагает своим пациентам плановую госпитализацию. Во время пребывания в отделении сердечно-сосудистой хирургии вам проведут все необходимые исследования. В перечень обследования входит:
Если во время обследования врач обнаружит сопутствующую патологию, вам могут назначить дополнительные анализы и консультацию смежных специалистов (невролог, офтальмолог, эндокринолог и др.).
В нашем центре установлено высокоточное современное оборудование. Благодаря большому опыту и многолетнему стажу работы, врачи гарантируют максимально точную диагностику и расшифровку показателей. Собственный клинико-диагностический центр отвечает за точность результатов анализов. Проходя у нас обследование перед имплантацией ЭКС, вы можете быть уверены в качестве предоставляемых услуг и скорости их предоставления. Сбор всех необходимых исследований может занять месяцы, в то время как мы подготовим вас к операции всего за 1 день.
Перед операцией пациенту необходимо подготовиться, для этого достаточно придерживаться простых рекомендаций:
Перед тем, как пациента отвозят в операционную, его осматривает хирург и анестезиолог. Может быть введено мягкое седативное средство, для успокоения и снятия тревожности.
Проведение имплантации электрокардиостимулятора
Операция по имплантации электрокардиостимулятора проводится под местным наркозом. В зависимости от вида кардиостимулятора, процедура может занять от получаса, при установке однокамерного ЭКС, до 2,5 при установке трехкамерного. Если пациент правша, кардиостимулятор устанавливают в левую подключичную область, если левша – в правую. Это позволяет снизить влияние ЭКС на рабочую руку.
Кардиохирург и ассистирующий персонал проводят следующие действия:
После операции
Пациент в течение недели находится под присмотром медицинского персонала. За это время швы заживают, их можно снимать. Пациент готовится к выписке. Перед тем, как отпустить пациента домой его осматривает врач. Делает назначения и выдает памятку о том, как вести себя в период реабилитации и жить дальше.
После выписки пациент встает на учет по месту жительства и своевременно посещает врача. В первые 3 месяца важно соблюдать рекомендации:
Следующие полгода необходимо планово посещать кардиолога. Разрешено пользоваться бытовыми приборами. Включать их нужно противоположной рукой к установленному кардиостимулятору, в том числе при разговоре по телефону, прикладывать телефон к противоположной стороне от установленного ЭКС. Необходимо избегать металлодетекторов в магазине, аэропортах, концертных залах.
Пожизненные правила после имплантации ЭКС:
Стоимость имплантации ЭКС
Стоимость зависит от исходного состояния пациента, наличия сопутствующих заболеваний, объема предстоящего оперативного вмешательства.
Окончательная стоимость складывается из:
Многофункциональный центр ФНКЙ ФМБА предлагает своим пациентам услуги по удаленному контролю за работой электрокардиостимулятора.
Наша клиника гарантирует своим пациентам многопрофильную помощь при лечении сердечно-сосудистых заболеваний по индивидуальным программам. Инновационное оснащение центра позволяет провести качественную диагностику и предоставить эффективное лечение. Операции проводятся высококвалифицированными врача с большим практическим опытом. В своей работе мы используем высокоточное и современное оборудование, расходные материалы европейских производителей.
Обратитесь за консультацией к нашим специалистам или запишитесь на прием с помощью специальной формы на сайте или по телефону центра.
Общая информация
Краткое описание
Сердечная недостаточность (СН) – это комплекс расстройств, обусловленных, главным образом, снижением сократительной способности сердечной мышцы. Это состояние, при котором сердце утрачивает выполнять свою основную, насосную функцию. Это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящий к снижению насосной функции сердца, хронической гиперактивации нейрогормональных систем.
К хирургическим методам лечения хронической сердечной недостаточности относятся: имплантация вспомогательных устройств (искусственные желудочки сердца (LVAD, RVAD, BiVAD), искусственного сердца (TAH) и трансплантация донорского сердца.
Код(ы )по МКБ-10:
| МКБ-10 | |
| Код | Название |
| I50 | Сердечная недостаточность |
| I50.0 | Застойная сердечная недостаточность |
| I50.1 | Левожелудочковая недостаточность |
| I50.9 | Сердечная недостаточность неуточненная |
| I42.0 | Дилатационная кардиомиопатия |
| I42 | Кардиомиопатия |
| I42.2 | Другая гипертрофическая кардиомиопатия |
| I42.5 | Другая рестриктивная кардиомиопатия |
| I25.5 | Ишемическая кардиомиопатия |
| I42.6 | Алкогольная кардиомиопатия |
| I42.7 | Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов |
| I42.8 | Другие кардиомиопатии |
| I42.9 | Кардиомиопатия неуточненная |
Сокращения, используемые в клиническом протоколе:
| BTT | – | мост к трансплантации сердца |
| LVAD | – | механическое вспомогательное устройство для левого желудочка |
| BiVAD | – | бивентрикулярное вспомогательное устройство |
| NYHA | – | Нью-Йоркская кардиологическая ассоциация |
| TAH | – | полностью искусственное сердце |
| АИК | – | аппарат искусственного кровообращения |
| АЛТ | – | аланинтрансфераза |
| АСТ | – | аспартат аминотрансфераза |
| ГИТ | – | гепарин-индуцированная тромбоцитопения |
| ДЗЛК | – | давление заклинивания в легочных капиллярах |
| ДМПК | – | длительная механическая поддержка кровообращения |
| ИМТ | – | индекс массы тела |
| ИРПЖ | – | индекс работы правого желудочка за одно сокращение |
| КМП | – | кардиомиопатия |
| ЛСС | – | легочное сосудистое сопротивление |
| МВУ | – | механическое вспомогательное устройство |
| МНО | – | международное нормализованное отношение |
| ПВ | – | протромбиновое время |
| ПЖ | – | правый желудочек |
| СКФ | – | скорость клубочковой фильтрации |
| СН | – | сердечная недостаточность |
| ФВ | – | фракция выброса |
| ХСН | – | хроническая сердечная недостаточность |
| ЦВД | – | центральное венозное давление |
| ЭКМО | – | экстракорпоральная мембранная оксигенация |
Пользователи протокола: кардиологи, кардиохирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация 1: не применимо.
Предоперационная оценка пациента, рассматриваемого для хирургического метода лечения ХСН, начинается с оценки критериев, которые определяют показания к тому или иному методу лечения.
Межведомственный регистр устройств механической поддержки кровообращения (INTERMACS) установил профили пациентов, которые стратифицируют ранний риск, ожидаемую продолжительность пребывания в больнице и выживаемость (Табл. 1) 2. В таблице 2 приведены определенные индикации для использования LVAD.
Таблица 1. Профили пациента по классификации INTERMACS* и временные рамки начала механической поддержки кровообращения.
| Уровни | Описание | ФК по NYHA | Рекомендуемые устройства | Время рассмотрения на LVAD | 1-летняя выживаемость с LVAD |
| 1 | Пациенты с критической гипотензией, несмотря на инотропную и вазопрессорную поддержку (критический кардиогенный шок) | IV | ЭКМО, чрескожные поддерживающие устройства | В пределах нескольких часов | 52.6±5.6% |
| 2 | Пациенты, хронически зависимые от иноторопной стимуляции (зависимые от больших доз инотропов) | IV | ЭКМО, LVAD | В пределах нескольких дней | 63.1±3.1% |
| 3 | Пациенты с развитием полиорганных поражений при попытке прекращения иноторопной стимуляции (периодически зависимые от малых или средних доз иноторопов) | IV | LVAD | В пределах нескольких недель | 78.4±2.5% |
| 4 | Пациенты, требующие неуклонного повышения доз диуретиков вследствие задержки жидкости | IV амбулаторное наблюдение | LVAD | В пределах недель-месяцев | 78.7±3.0% |
| 5 | Пациенты, хорошо чувствующиеся себя в покое, но не переносящие физических нагрузок | IV амбулаторное наблюдение | LVAD | Варьирует | 93.0±3.9% |
| 6 | Пациенты, которые физически активны, но чувствующие усталость после нескольких минут значительной физической нагрузки | III | LVAD/Обсудить имплантацию LVAD как возможную опцию | Варьирует | — |
| 7 | Пациенты, клинически стабильные с приемлемым уровнем физической нагрузки,несмотря на предыдущие декомпенсации | III | Обсудить имплантацию LVAD как возможную опцию | Не является кандидатом | — |
Таблица 2. Определенные индикации для использования LVAD [4]:
| Мост к решению (BTD)/мост к мосту (BTB) | Использование краткосрочной механической поддержки у больных с кардиогенным шоком до стабилизации гемодинамики и перфузии органов-мишеней, исключения противопоказаний для долгосрочной поддержки (повреждение головного мозга после реанимации) и рассмотрения дополнительных терапевтических возможностей, включая долгосрочное УМП ЛЖ или пересадку сердца. |
| Мост к выбору (BTC) | Использование LVAD улучшает функции периферических органов, что может давать право на трансплантацию тем пациентам, у которых ранее были противопоказания к данному методу лечения. |
| Мост к трансплантации (BTT) | Использование LVAD в качестве поддержки у пациентов с высоким риском смерти до процедуры трансплантации |
| Мост к выздоровлению (BTR) | Использование LVAD для поддержки жизни пациентов пока не восстановится функция собственного сердца. |
| Целевая терапия (DT) | Длительное применение LVAD в качестве альтернативы трансплантации сердца у пациентов с терминальной стадией СН, у которых имеются противопоказания к трансплантации. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностический критерии
Лабораторные исследования:
Инструментальные исследования
Таблица 3. Диагностические критерии и отклонения от нормы лабораторных показателей.
| Нарушение | Причины | Дальнейшие действия |
| Повышение креатинина Сыворотки (>150 мкмоль/л) | Заболевание почек, прием иАПФ/БАР, антагонистов альдостерона | — Определите СКФ — Оцените необходимость уменьшения дозы иАПФ/БАР, антагонистов альдостерона — Определите уровень калия, остаточного азота крови |
| Анемия (Hb: 150 ммоль / л) | Гипергликемия, дегидратация | — Оцените количество воды, употребляемой больным — Продолжите диагностический поиск |
| Гипокалиемия ( 5,5 ммоль / л) | Почечная недостаточность, употребление калиевых добавок, прием блокаторов ренин- ангиотензин- альдостероновой системы | — Приостановите прием препаратов, задержива- ющих калий в организме (иАПФ/БАР, антагонистов альдостерона) -Оцените функцию почек и определите рН — Риск брадикардии |
| Гипергликемия (>6,5 ммоль / л) | Сахарный диабет, резистентность к инсулину | — Оцените статус гидратации, назначьте лечение против нарушенной толерантности к глюкозе |
| Гиперурикемия (>500 мкмоль / л) | Прием диуретиков, подагра, злокачественные новообразования | — Назначьте аллопуринол — Уменьшите дозу диуретиков |
| NT-proBNP >300 пг / мл | Высокое напряжение на стенку желудочков | — СН вероятна -Показание для проведения ЭхоКГ — Оцените необходимость назначения терапии |
| NT-proBNP 45 г / л) | Дегидратация, миеломная болезнь | -Назначьте регидратационную терапию |
| Низкий альбумин ( 3,5 | Передозировка антикоагулянтов, застой в печени | -Оцените необходимость уменьшения дозы антикоагулянтов -Оцените функцию печени -Оцените необходимость уменьшения дозы антикоагулянтов |
| вч-СРБ >10 мг / л, нейтрофильный лейкоцитоз | Инфекция, воспаление | — Продолжите диагностический поиск |
Показания для консультации специалистов:
Дифференциальный диагноз и обоснование дополнительных исследований: Не применимо.
Перечень дополнительных диагностических мероприятий.
Дополнительные лабораторные исследования:
· Токсикологический анализ (по показаниям);
· Тромбоэластограмма с гепариназой перед операцией.
· Белок С, белок S и антикардиолипиновые антитела, свободный гемоглобин крови и мочи.
Лечение (амбулатория)
Смотреть Клинический протокол диагностики и лечения «Хроническая сердечная недостаточность».
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [3, 37]
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Цели лечения: имплантация левого искусственного желудочка сердца (LVAD), имплантация полностью искусственного сердца (BiVAD), трансплантация сердца.
Предоперационная оценка и оптимизация [37]
| КР | УД | |
| ДМПК может быть рассмотрена у пациентов пожилого возраста после тщательного исследования и оценки наличия сопутствующей патологии [1]. | IIa | C |
| ДМПК может быть рассмотрена у пациентов с наличием заболеваний периферических сосудов, в зависимости от их тяжести. | IIb | C |
| ДМПК не рекомендуется пациентам с наличием активной системной бактериальной/грибковой инфекции [27]. | III | B |
| ДМПК может быть рассмотрена у пациентов с хорошо контролируемой ВИЧ-инфекцией, гепатитом В или С [27]. | IIa | B |
| ДМПК может быть рассмотрена у пациентов с наличием сахарного диабета и плохим контролем уровня гликемии, или осложнениями со стороны органов-мишеней [28]. | IIb | B |
| ДМПК может рассматриваться у пациентов на хроническом диализе [29]. | IIb | C |
| ДМПК может рассматриваться у пациентов с дефицитом гемостаза и коагулопатиями [30]. | IIb | B |
| ДМПК не рекомендуется пациентам с наличием нелеченой аортальной регургитации, или наличием механического аортального клапана [31]. | III | C |
| ДМПК не рекомендуется пациентам при наличии нелеченого тяжелого митрального стеноза. | III | C |
| ДМПК не рекомендуется пациентам с наличием необратимой дисфункции печени, диагностированной с помощью лабораторных тестов печеночных ферментов и шкалы модели оценки терминальной стадии заболевания печени (MELD score или MELD-XI score) [32]. | III | B |
| ДМПК не рекомендуется пациентам с плохой неврологической и когнитивной функцией [33,34]. | III | B |
| ДМПК после тщательной оценки может быть рассмотрена у пациентов с ограниченной подвижностью [35]. | IIb | B |
| ДМПК после тщательной оценки может рассматриваться у пациентов, живущих в одиночестве или страдающих от депрессии [36]. | IIa | C |
| ДМПК не рекомендуется пациентам, страдающим деменцией [36]. | III | C |
| ДМПК не рекомендуется пациентам, злоупотребляющим активными веществами в случае отказа от прекращения их употребления. | III | C |
| ДМПК может рассматриваться у пациентов с наличием злокачественных новообразований, если ожидаемая продолжительность жизни > 1 года [29]. | IIb | C |
Профилактические мероприятия:
Таблица 5. Рекомендации по предоперационному инфекционному контролю
Хирургическое вмешательство [2,3,5,6-14,16-25,29,37]:
Рекомендации по оценке и отбору пациентов для терапии ДМПК.
Показания и противопоказания к использованию бивентрикулярного вспомогательного устройства (BiVAD) [2,3,9, 37]:
Показания и противопоказания к использованию полностью искусственного сердца (TAH) [2,3,6-8]:
Ведение пациентов после имплантации LVAD в отделении реанимации и интенсивной терапии.
Успешные результаты после имплантации LVAD зависят от оптимального послеоперационного ухода в отделении интенсивной терапии. Ключевыми элементами этого многогранного комплекса ухода являются: надлежащий мониторинг с особым вниманием на функцию правого желудочка, оптимизированный уровень объема и инотропная поддержка, адекватное управление седативным процессом, анальгезией и вентиляцией, а также адекватные стратегии антикоагуляции и гемотрансфузии (Табл. 6).
Таблица 6. Рекомендации по послеоперационному ведению в отделении реанимации и интенсивной терапии [3].
| Рекомендация | Класс рекомендаций | Уровень доказательности |
| Мониторинг | ||
| В послеоперационном периоде пациентам с имплантированным LVAD рекомендуются непрерывный мониторинг электрокардиографии, пульсоксиметрии, центрального венозного давления и инвазивный мониторинг артериального давления. | I | C |
| Катетер легочной артерии должен быть рассмотрен для оказания помощи в управлении восполнения жидкости и для диагностики осложнений у пациентов с LVAD и подверженных риску послеоперационной правожелудочковой недостаточности [16] | IIa | C |
| Транспульмональная термодилюция и измерение сердечного выброса по контуру пульса неадекватны при имплантированном LVAD и бивентрикулярном вспомогательном устройстве и поэтому не рекомендуются | III | C |
| Рекомендуется послеоперационный лабораторный мониторинг, включающий ежедневное измерение свободного гемоглобина в крови и лактатдегидрогеназы. | I | C |
| Правожелудочковая сердечная недостаточность у пациентов с LVAD | ||
| Регулярное эхокардиографическое исследование должно быть рассмотрено для мониторинга функции правого желудочка у пациентов с LVAD [17]. | I | C |
| Рекомендуется проведение эхокардиографии при отлучении от аппарата временной поддержки правого желудочка [18,19]. | I | B |
| Ингаляции NO, эпопростенола (или простациклина) и ингибиторы фосфодиэстеразы 5 могут быть использованы при правожелудочковой сердечной недостаточности после имплантации LVAD [20]. | IIb | C |
| Инотропная и вазопрессорная поддержка | ||
| Норадреналин следует рассматривать как вазопрессор первой линии в случае послеоперационной гипотензии или шока [2]. | IIa | B |
| Допамин может быть рассмотрен в случае послеоперационной гипотензии или шока [2]. | IIb | B |
| Сочетание норадреналина и добутамина следует рассматривать вместо адреналина в случае послеоперационной гипотензии и синдрома низкого сердечного выброса с правожелудочковой недостаточностью [2, 21]. | IIa | C |
| Адреналин может быть рассмотрен в случае послеоперационной гипотензии и синдрома низкого сердечного выброса с правожелудочковой недостаточностью | IIb | C |
| Ингибиторы фосфодиэстеразы 3 (Милринон, Амринон) могут быть рассмотрены у пациентов с LVAD с послеоперационным синдромом низкого сердечного выброса и правожелудочковой недостаточностью [22]. | IIb | C |
| Возможно применение Левосимендана при послеоперационном синдроме низкого сердечного выброса [23, 24]. | IIb | A |
| Послеоперационная механическая вентиляция легких | ||
| Рекомендуется избегать гиперкапнии, повышающей давление в легочной артерии и постнагрузку правого желудочка | I | C |
| Тактика при кровотечениях и гемотрансфузии | ||
| При превышении отделяемого дренажа в средостении более 150-200 мл/ч в раннем послеоперационном периоде, следует рассмотреть возможность повторного хирургического вмешательства (ревизия). | IIa | C |
| Активированный рекомбинантный фактор VII можно рассматривать как спасительную терапию при неразрешимых кровотечениях после коррекции факторов риска кровотечения и после исключения хирургически устранимой причины кровотечения [25]. | IIb | C |
Послеоперационное ведение пациентов:
Антибиотикотерапия с первых суток после операции (цефалоспорины III поколения, препараты группы гликопептидов (ванкомицин)).
Ранняя послеоперационная антикоагуляция обязательна для предотвращения тромботических явлений. Внутривенное введение является основным выбором: обычно используется нефракционированный гепарин, но сообщается об успешном применении прямых ингибиторов тромбина. Антикоагуляцию можно начинать через 8 ч после операции на всех устройствах, если кровотечение составляет 120 уд/мин, необходимо уредить ритм, назначением антиаритмических препаратов
Последующее амбулаторное наблюдение:
Контрольный осмотр пациента с LVAD проводится через 1, 3 и 6 месяцев после выписки из стационара и далее каждые полгода. Амбулаторные пациенты должны иметь доступ к LVAD-координатору и центру, где проводилась имплантация.
 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС

 Читайте также:
Читайте также: