импульсная коротковолновая терапия что это
Электроимпульсная терапия в лечении аритмии
Донецкая О.П., Дзвониская В.Н.
Об электрических методах лечения аритмий известно еще с начала второй половины 18 века. Первый официально документированный случай применения электрических импульсов для оказания помощи при внезапной смерти относится к 1774 году, когда мистер Сквайерс (Squires), житель Лондона, попытался помочь упавшей с первого этажа трехлетней девочке, используя разряды электричества лейденских банок. На протяжении последующих нескольких дней у девочки наблюдался ступор, но приблизительно через неделю она уже была абсолютно здорова.
В последующем дефибрилляцию изучали Луиджи Гальвани, Чарльз Кайт, Джон Сноу, Жан-Луи Прево и Фредерик Бателли и другие ученые. В 1947 г. американский хирург Клод Бек провел успешную дефибрилляцию во время оперативного вмешательства на сердце у четырнадцатилетнего мальчика. Разработанный Клодом Беком дефибриллятор работал от переменного тока и позволял проводить только открытую дефибрилляцию.
Заложение научных основ для понимания ЭИТ, а также первые серьезные эксперименты в этой области были произведены Полом Золлом. Изучая кардиостимуляцию, он предположил, что применение сильного наружного электрического разряда может прерывать фибрилляцию желудочков, и уже в 1956 г. Золл совместно со своими коллегами провел первую клиническую демонстрацию успешной трансторакальной дефибрилляции. В своих исследованиях он использовал собственноручно сконструированный дефибриллятор, который генерировал переменный ток. В 1960 г. Бернард Лаун разработал свой первый дефибриллятор постоянного тока. Этот дефибриллятор стал первым в линии современных приборов подобного типа. Лауном же был предложен и метод кардиоверсии – использование синхронизированных с сердечным циклом электрических разрядов для лечения тахиаритмий.
Подготовка к плановой ЭИТ
Методы ЭИТ
Наружная ЭИТ – основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Рекомендациями ERC и AHA установлены рекомендуемые величины энергии для первого разряда при проведении дефибрилляции. Они составляют (для взрослых): при использовании монополярного импульса – 360 Дж, при использовании биполярного импульса – 120-150 Дж., у детей применяют разряды из расчёта 2 Дж/кг массы тела. При проведении дефибрилляции сейчас используется преимущественно переднее или стандартное расположение электродов, электроды обязательно смазывают специальным токопроводящим гелем, причем следует следить, чтобы он не растекался по поверхности грудной клетки между электродами. Допускается использование салфеток, смоченных физиологическим раствором. При проведении процедуры один электрод с маркировкой «Apex», или красного цвета (положительный заряд), располагают точно над верхушкой сердца или ниже левого соска; другой электрод с маркировкой «Sternum», или черного цвета (отрицательный заряд), располагают сразу под правой ключицей. Используют также переднезаднее расположение электродов – одна пластина электрода находится в правой подлопаточной области, другая спереди над левым предсердием. Существует еще и задне-правое подлопаточное расположение электродов. Выбор расположения электродов производят в зависимости от конкретной ситуации; не доказана польза или вред какого-либо из описанных расположений.
Перед проведением разряда убеждаются, что никто не прикасается к больному или к кровати, на которой он лежит. Современная контрольно-диагностическая аппаратура защищена от импульсов дефибриллятора. В момент нанесения разряда изменяются показания монитора и отмечается реакция пациента – сокращение мышц, вздрагивание, иногда вскрик. Категорически запрещается прикасаться к больному или к контактирующим с ним предметам в момент нанесения разряда, так как это опасно для персонала. После произведенного разряда оценивают показания монитора и при необходимости решают вопрос о повторном разряде.
Если пациент находится в сознании, то обязательно проведение общей анестезии. Задачи общей анестезии при кардиоверсии: обеспечить выключение сознания на короткий промежуток времени и обеспечить амнезию на период проведения манипуляции. Как правило, ограничиваются использованием короткодействующих гипнотиков в небольших дозах, вводимых внутривенно быстро (тиопентал 100-250 мг либо пропофол 50-100 мг).
Внутренняя ЭИТ – электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента около 500 В или 12,5–25 Дж).
Чреспищеводная ЭИТ – один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж. Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией. При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой на поверхности тела. Эффективность до 100%. При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой в коронарном синусе.
Осложнения кардиоверсии
ЭКВ может осложниться тромбоэмболиями и аритмиями, кроме того, могут наблюдаться осложнения общей анестезии. Частота тромбоэмболий после дефибрилляции составляет 1-2%. Ее можно снизить с помощью адекватной антикоагуляции перед плановой кардиоверсией или путем исключения тромбоза левого предсердия. Частым осложнением являются ожоги кожи. У больных с дисфункцией синусового узла, особенно у пожилых людей с органическим заболеванием сердца, может развиться длительная остановка синусового узла. Опасные аритмии, такие как желудочковая тахикардия и фибрилляция желудочков, могут наблюдаться при наличии гипокалиемии, интоксикации сердечными гликозидами или неадекватной синхронизации. Применение наркоза может сопровождаться гипоксией или гиповентиляцией, однако артериальная гипотония и отек легких встречаются редко.
Электрическая кардиоверсия у больных с имплантированными водителями ритма сердца и дефибриллятором
Понятно, что наличие подобного устройства у больного несколько изменяет технику процедуры, но отнюдь не является противопоказанием к проведению наружной дефибрилляции. Если у пациента имплантирован кардиостимулятор-кардиовертер, то следует немного изменить положение электродов. Электрод для проведения наружной кардиоверсии должен находиться на расстоянии более 6-8 см от места имплантации водителя ритма или кардиовертера-дефибриллятора. Рекомендуется передне-заднее наложение электродов. Предпочтительно использование двухфазного дефибриллятора, так как в этом случае для купирования ФП требуется разряд меньшей энергии. У пейсмейкер-зависимых пациентов необходимо учитывать возможное возрастание порога стимуляции. Такие пациенты должны находиться под тщательным наблюдением. После кардиоверсии следует проверить имплантированное устройство с помощью наружного программатора.
Рецидив аритмии после электрической кардиоверсии
Факторы, предрасполагающие к рецидивированию ФП, включают в себя возраст, длительность ФП перед кардиоверсией, число предыдущих рецидивов, увеличение размеров левого предсердия или снижение его функции, наличие ишемической болезни сердца, заболевания легких или митрального порока сердца. Предсердная экстрасистолия с изменяющимися интервалами сцепления и так называемые ранние экстрасистолы “Р” на “Т”, синусовая тахикардия, нарушения внутрипредсердной и межпредсердной проводимости, также повышают риск рецидива ФП. Антиаритмики, назначенные перед кардиоверсией, увеличивают вероятность восстановления синусового ритма и снижают риск немедленных и ранних рецидивов. Для профилактики поздних рецидивов необходим постоянный длительный прием антиаритмических препаратов. Наиболее действенным средством такой профилактики является амиодарон, превосходящий по своей эффективности все другие средства антиаритмической терапии. 69% больных сохраняют синусовый ритм в течение года применения амиодарона. Для соталола и пропафенона этот показатель составляет 39%. Некоторые пациенты, у которых эпизоды ФП, протекают с выраженной клинической симптоматикой, но возобновляются не часто (1-2 раза в год), предпочитают повторные кардиоверсии длительной противорецидивной антиаритмической терапии или лечению, направленному на снижение ЧСС в условиях сохраняющейся аритмии.
Автоматические наружные дефибрилляторы и концепция ранней дефибрилляции
В связи с этим в последнее время среди специалистов все большую популярность приобретает концепция ранней дефибрилляции с использованием «общедоступного дефибриллятора-монитора». Согласно этой концепции, должны стать общедоступными автоматические дефибрилляторы, позволяющие даже неквалифицированному пользователю оказать первую помощь больному с остановкой сердца до приезда бригады медиков. Уже опубликовано несколько сообщений о случаях успешной дефибрилляции в аэропортах. В двух аэропортах Чикаго автоматические дефибрилляторы размещены вдоль всего терминала и в отделе розыска багажа. Весь персонал аэропорта, в том числе и охрана, обучены пользоваться дефибрилляторами и имеют соответствующие сертификаты. В результате такой организации помощи выжили 69% пассажиров, у которых в аэропорту произошла остановка сердца в результате фибрилляции желудочков. Таким образом, только ранняя дефибрилляция является в этих ситуациях единственным шансом восстановить гемодинамически эффективные сердечные сокращения и спасти пациента.
Статья добавлена 4 июля 2016 г.
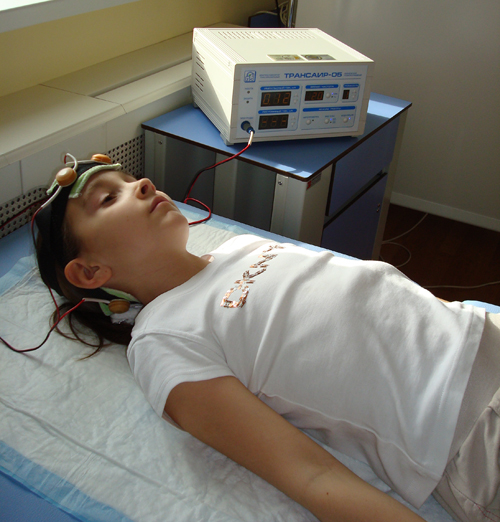
Трансцеребральная импульсная электротерапия
Это метод нейротропной терапии, заключающийся в воздействии на ЦНС различными импульсными токами низкой частоты и малой силы. Определяющая роль принадлежит непосредственному действию импульсного тока на структуры мозга. Ток проникает в полость черепа, распространяется по сосудам и ликворным пространствам. Его плотность наиболее велика в области основания мозга, меньше всего в коре больших полушарий, поэтому наибольшему влиянию импульсного тока подвергаются образования, расположенные вблизи основания мозга, а именно — таламус, гипоталамус, гипофиз, ретикулярная формация ствола мозга, лимбическая система, что благоприятно влияет на их функциональное состояние. В результате нормализуются вегетативное обеспечение различных функций организма, психо-физиологические параметры, процессы адаптации организма к неблагоприятным воздействиям внешней среды и т.д.
Основные лечебные эффекты методов трансцеребральной импульсной электротерапии:
Противопоказания: трансцеребральная электротерапия не применяется при воспалительных и дистрофических заболеваниях глаз, отслойке и пигментном перерождении сетчатки, застойных явлениях в области дисков зрительного нерва, при высокой степени близорукости (выше 5D), некоторые формы глаукомы, катаракты, а также при остаточных явлениях нарушения мозгового кровообращения, арахноидите в анамнезе, глаукоме, катаракте.
В детском возрасте метод применяется с 3-х лет.
Техника проведения процедуры.
Процедуры должны проводиться через час — полтора после приема пищи. Процедуры проводятся в положении лежа, в комфортных условиях. Больной перед проведением процедуры принимает удобную позу и расслабляется.
Электроды накладываются на сосцевидные отростки и на область век (при закрытых глазах) – глазнично-затылочная методика; или на область лобной кости – лобно-затылочная методика. Во время процедуры пациент испытывает легкую успокаивающую вибрацию. Во время процедуры часто наступает физиологический сон, как правило, поверхностный.
В период до 4х часов после окончания воздействия отмечается снижение остроты реакции на внешние раздражители, что следует учитывать при вождении автотранспорта, работе, требующей повышенного внимания.
Методы трансцеребральной импульсной электротерапии:
1. Электросон классический
2. Мезодиэнцефальная модуляция
3. Трансцеребральная электростимуляция
5. Трансцеребральная амплипульс- и интерференц- терапия.
Разработаны сочетанные методы трансцеребральной импульсной электротерапии с форезом лекарственных веществ, импульсной магнитотерапией.
Ударно-волновая терапия
Ударно-волновая терапия представляет собой современный метод лечения, в основе которого лежит воздействие ударных (акустических) волн. Последние являются своеобразным «доставщиком» большого количества энергии. При столкновении с тканями, а точнее на границе двух разнородных тканей, например, кость и хрящ, эта энергия высвобождается и оказывает определенное биологическое действие.
Среди основных эффектов УВТ отмечается уменьшение боли, снижение воспалительных проявлений, восстановление подвижности суставов, ускорение регенеративных процессов, улучшение микроциркуляции. Сама процедура является безболезненной и неинвазивной, не требует специальной подготовки и последующей реабилитации.
Как проводятся сеансы ударно-волновой терапии

После консультации специалист составляет оптимальный план лечения и подбирает необходимое количество сеансов ударно-волновой терапии, в зависимости от индивидуальных особенностей пациента и имеющихся заболеваний. Для достижения выраженного эффекта может потребоваться от 4 до 10 процедур.
Ударно-волновая терапия проводится амбулаторно. Пациент удобно располагается на кушетке или в кресле, затем на проблемную область наносится специальный проводящий гель, после чего приступают непосредственно к самой процедуре. Врач выставляет необходимые параметры на аппарате и устанавливает манипулятор в нужную зону на теле. При этом учитываются так называемые триггерные точки, которые отличаются для каждого заболевания. Продолжительность одного сеанса составляет 7-10 минут на одну зону. После процедуры пациент может сразу же покинуть клинику и вернуться к привычной жизни без каких-либо ограничений.
Эффективность УВТ
Наиболее хорошие результаты процедура дает при купировании боли. Более половины пациентов отмечают улучшение уже после первой процедуры. В настоящее время проведено множество исследований, которые оценивали эффективность УВТ при лечении таких заболеваний, как эректильная дисфункция, болезнь Пейрони, пяточная шпора, целлюлит и др. Во всех случаях были получены положительные результаты, как при самостоятельном применении метода, так и при сочетании его с другими видами лечения.
Показания, противопоказания и побочные эффекты

УВТ отлично зарекомендовала себя при устранении болезненных ощущений, которые вызваны такими заболеваниями, как пяточная шпора, периартрит, плоскостопие, миозиты, эпикондилиты, плече-лопаточный периартрит с импичмент синдромом. Метод нашел применение и в других областях – урологии, травматологии, эстетической медицине.
Среди противопоказаний к ударно-волновой терапии отмечаются:
Процедура хорошо переносится и очень редко приводит к развитию осложнений. У некоторых пациентов возможно кратковременное усиление болевого синдрома, образование отеков и небольших гематом в области воздействия.
Особенности аппарата MASTERPULS® »ultra«

Среди преимуществ аппарата отмечаются:
За счет универсальности, всего один комплекс MASTERPULS® »ultra« может применяться при лечении различной патологии, что сказывается на стоимости самой процедуры.
Ударно-волновая терапия на аппарате MASTERPULS® »ultra« – это простой, доступный и эффективный метод устранения самых разнообразных неврологических болезней и их проявлений. Она может применяться самостоятельно либо в сочетании с другими видами лечения. Точная тактика ведения конкретного пациента разрабатывается индивидуально, после консультации врача-невролога.
Акция!
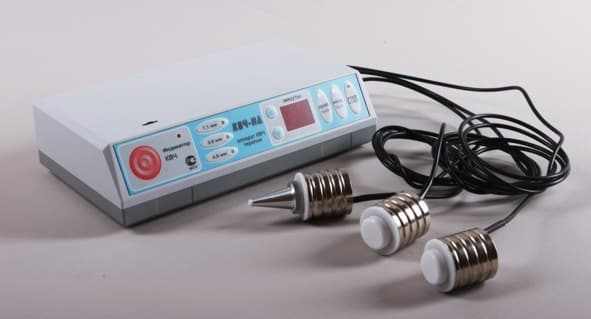
КВЧ-терапия
Для усиления лечебного эффекта или ускорения процесса реабилитации часто используются различные методы физиотерапии. Один из них — КВЧ-терапия — воздействие крайне высокими частотами. КВЧ-терапия в СПб предлагается в клинике Позвоночника доктора Разумовского. У нас работают специалисты высшего уровня, используются только последние разработки аппаратов для КВЧ.
Что такое КВЧ-терапия и как к ней подготовиться?
КВЧ-терапия — это воздействие с лечебной целью электромагнитными волнами миллиметрового диапазона крайне высокой частоты. Еще в 40-ых годах прошлого века американские ученые установили, что в спектре электромагнитных волн есть волны определенной характеристики, которые при воздействии на организм человека дают выраженный биологический эффект. На КВЧ-волнах работают клетки организма, с их помощью идет передача информации и регуляция различных процессов.
При борьбе с болезнью организм человека самостоятельно вырабатывает КВЧ-сигналы, но они очень слабые и их недостаточно, чтобы устранить возникшие при болезни нарушения. КВЧ-терапия позволяет усилить и дополнить подобные внутренние сигналы организма. Совместное воздействие сил саморегуляции и внешнего воздействия позволяет устранить патологические процессы в органах и тканях, ускорить процесс выздоровления и получить более быстрый, а главное — безопасный лечебный эффект.
Специальной подготовки к данному методу физиотерапии нет. Накануне необходимо посетить врача-рефлексотерапевта, который определить область воздействия, а также необходимые частоты. При необходимости специалист порекомендует дополнительно другие современные методы диагностики.
Как проходит
Для процедуры используется прибор, который излучает электромагнитные волны. Врач направляет их на нужную область в зоны расположения биологических активных точек на теле человека. Аппарат устанавливается на расстоянии 1 см от поверхности тела и включается. Продолжительность процедуры варьирует от нескольких минут до 10-30 минут. Курс состоит из 8-15 процедур. В некоторых случаях показано повторное проведение КВЧ-терапии через 2-4 месяца.
Преимущества КВЧ-терапии в лечении позвоночника и суставов
Терапия крайне высокими частотами позволяет устранить болевой синдром, воспалительный процесс, улучшает обменные процессы, активизирует восстановление структурного и функционального состояния тканей и органов. Под воздействием крайне высоких частот нормализуется иммунный статус организма, улучшается состояние системы кроветворения, повышается устойчивость организма к заболеваниям, уменьшается частота повторных обострений.
Этот метод терапии широко применяется в разных областях медицины: гастроэнтерологии, урологии, гинекологии, пульмонологии, оториноларингологии, проктологии, кардиологии, хирургии, стоматологии, дерматологии, педиатрии, косметологии, ангиологии, а также в других областях медицины.
Активно терапия высокими частотами используется в лечении заболеваний опорно-двигательной и нервной систем:
В связи с максимально естественным, безопасным воздействием КВЧ-волн на организм человека, это метод практически не имеет противопоказаний. К немногочисленным противопоказаниям к проведению данного вида терапии можно отнести: онкологические заболевания, кровотечения, высокая температура, грубые нарушения сердечного ритма, частые приступы стенокардии, тяжелая форма гипертонии, выраженная сердечно-легочная недостаточность, эпилепсия, беременность.
Узнать, сколько стоит данная процедура, а также где ее можно сделать в клинике Позвоночника доктора Разумовского, можно по телефону или при личном посещении центра.
Электротерапия
Электролечение (или электротерапия) — это применение с лечебной целью различных видов электричества. Основано на свойстве определенных видов электрической энергии при терапевтических дозах изменять функциональное состояние органов и систем.
Энергия при электролечении подводится к организму в виде электрического тока, магнитного или электрического полей и их сочетаний. Видом энергии определяется место ее поглощения в тканях и характер первичных физико-биологических процессов, лежащих в основе реакций всего организма. Применяют общие, местные и сегментарные воздействия.
Организм во всех случаях реагирует на воздействие как единое целое, но в зависимости от участка приложения энергии его реакции могут иметь как общий, так и преимущественно местный характер.
При сегментарных методиках воздействием на поверхностно расположенные рефлексогенные зоны вызывают реакции и в глубоко расположенных органах, получающих иннервацию с того же сегмента спинного мозга, что и эти зоны.
При всех методах проявляются общие для многих физических факторов так называемые неспецифические реакции в виде усиления кровообращения, обмена веществ, трофики тканей.
Действие каждого фактора характеризуется и свойственными только ему специфическими реакциями.
Виды тока и их воздействие на организм при электротерапии
Гальванический ток вызывает перераспределение ионов и изменение биохимических процессов в тканях. Действуя как биологический стимулятор, он способствует процессам восстановления нарушенной проводимости нервов. Применение этого тока с одновременным введением с его помощью через неповрежденную кожу малых количеств медикаментов обеспечивает активное действие их в течение длительного времени.
Постоянные и переменные импульсные токи могут вызывать в зависимости от частоты, интенсивности и других параметров усиление тормозных процессов в ЦНС, болеутоляющее и улучшающее кровообращение действие, сокращение мышц.
Импульсные токи высокой частоты, возбуждая высокочастотными разрядами рецепторы кожи и глубоко лежащих органов, способствуют понижению возбудимости нервной системы, ликвидации спазма сосудов.
При воздействии высокочастотным импульсным магнитным полем в тканях наводятся слабые вихревые токи, под влиянием которых усиливается обмен веществ и могут устраняться функциональные нарушения нервной системы.
Переменное непрерывное магнитное поле значительно большей частоты и интенсивности наводит в организме интенсивные вихревые токи, в результате которых в тканях образуется значительное тепло и создаются условия для обратного развития подострых и хронических воспалительных процессов.
Под влиянием постоянного электрического поля высокого напряжения изменяется соотношение зарядов тканей всего тела и улучшаются функциональное состояние нервной системы, процессы кроветворения и обмена веществ.
Помимо этого, действие оказывают также аэроионы, озон и окислы азота, образующиеся при «тихом» разряде.
Электрическое поле ультравысокой частоты, вызывая вращение и колебание дипольных белковых молекул тканей, действует главным образом на ткани, близкие по физическим свойствам к диэлектрикам (нервы, сухожилия, жировая, костная, мозговая ткани), и оказывает лечебный эффект не только при хронических, но и при острых, в том числе гнойных, воспалительных процессах.
Электромагнитные колебания сверхвысокой частоты, поглощаемые тканевыми жидкостями, вызывают локальное теплообразование на глубине до 4—5 см.
Электромагнитные колебания дециметрового диапазона при том же механизме поглощения энергии и действия на ткани организма обеспечивают более глубокое и равномерное прогревание их и оказывают лечебный эффект при различных подострых и хронических воспалительных процессах.
Электролечение (электротерапия) — применение электрической энергии для лечебных целей.
В зависимости от структуры электрического тока, направления, интенсивности, частоты, длительности воздействия, места приложения, сочетания с другими лечебными факторами, а также в зависимости от стадии заболевания, индивидуальной реакции на отдельные виды электрической энергии лечение электрическим током вызывает различные реакции тканей, органов и систем организма.
Нейрогуморальным и нервнорефлекторным путем различные виды электролечения регулируют функции нервной системы, обмена веществ, эндокринных органов, крово- и лимфообращения и др.
Наиболее стойкий эффект достигается при лечении больных в подостром, а в ряде случаев и в остром периоде заболевания.
Некоторые виды электротерапии в отдельных случаях противопоказаны, например применение тетанизирующего тока при спастических параличах, диатермии (длинно- и средневолновой) — при гнойных процессах, не имеющих путей выхода гноя, и др.
Не следует применять электротерапию больным с недостаточностью кровообращения III степени, гипертонической болезнью III стадии, при острых кровотечениях, злокачественных заболеваниях и др. Некоторые больные не переносят отдельные виды электротерапии.
Электрический ток применяется в непрерывном и импульсном режиме. Виды электрического тока, применяемые для лечебных целей, перечислены в таблице.