инфильтрат перианальной области что это
Парапроктит
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Абдуллаев Рустам Казимович
Врач-колопроктолог, общий хирург
Пак Алексей Геннадиевич
Сазонов Виктор Васильевич
Аноскопия
Проктология в «МедикСити»
«Доктор знает», ТВ-программа, телеканал «Открытый мир» (апрель 2019г.)
«MediaMetrics», радиостанция, программа «Онлайн-прием» (июнь 2017г.)
«Аптечное дело», журнал для врачей, провизоров и фармацевтов (май 2015г.)
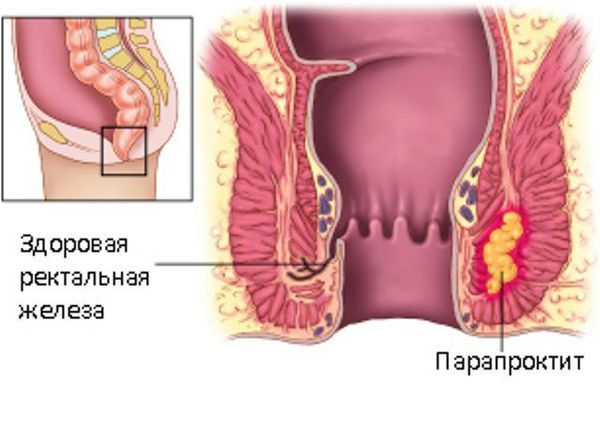
Парапроктит – гнойный воспалительный процесс тканей, окружающих прямую кишку.
Возбудителями парапроктита являются стафилококки, стрептококки и кишечные палочки.
Статистика утверждает, что среди всех проктологических заболеваний парапроктит находится на четвертом месте по распространенности. Опережают его только геморрой, анальная трещина и колит. Мужчины чаще болеют парапроктитом, чем женщины.
При первых же симптомах проктологического заболевания следует обратиться к проктологу! Несвоевременно начатое лечение острого парапроктита приводит к серьезным осложнениям – незарастающим гнойным свищам, гнойному разрушению стенки прямой кишки, стенки мочеиспускательного канала у мужчин, прорыву гноя во влагалище у женщин.
Самым тяжелым последствием является прорыв гноя в тазовую полость, что при поздней постановке диагноза может грозить смертельным исходом. Лечение заболевания только хирургическое, причем операция при парапроктите должна быть проведена незамедлительно – сразу после постановки диагноза.
Признаки парапроктита
Для данного заболевания характерны следующие симптомы:
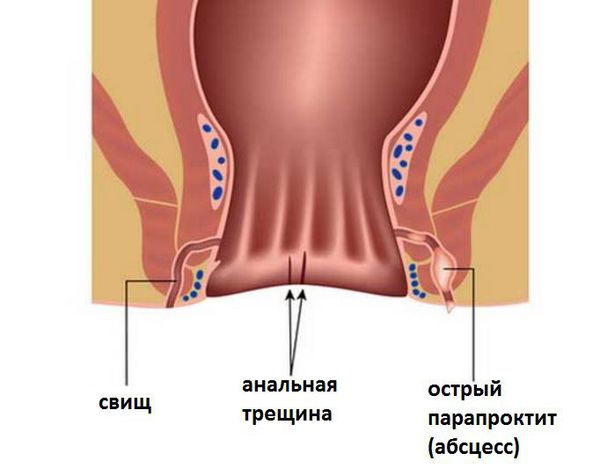
Различают острый и хронический парапроктит (возникает вследствие невылеченного острого парапроктита, его неправильного или самопроизвольного вскрытия). В половине случаев острый парапроктит переходит в хроническую форму.
Острый парапроктит
Парапроктит в острой форме представляет собой воспаление клетчатки прямой кишки. Для него характерно внезапное начало и ярко выраженные симптомы. Степень проявления симптомов при остром парапроктите зависит от размеров и локализации очага воспаления, состояния иммунитета больного.
Хронический парапроктит
Причина хронического парапроктита – рецидив острого парапроктита. Заболевание имеет гнойно-свищевую форму.
При хроническом парапроктите гнойник не заживает полностью, на его месте возникает свищ. При малейшем напряжении (в результате запора или физических нагрузок, например) воспаление развивается снова, иногда в другом месте промежности, происходит повторное заражение.
В процессе развития хронического парапроктита может закрыться отверстие свища, начинается задержка гноя, возникают абсцессы, прорыв и истечение гноя в прямую кишку, некротические изменения тканей. Может появиться целая разветвленная система свищей с большим числом отверстий.
Виды парапроктита
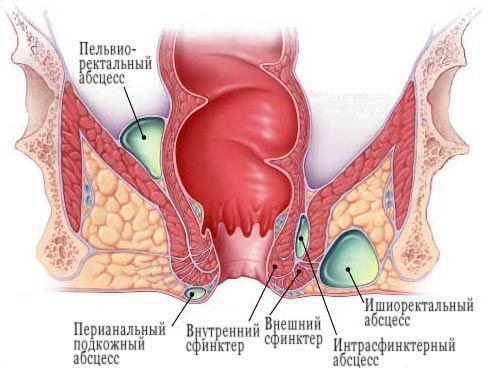
Подкожный парапроктит
Тазово-кишечный парапроктит
При этом виде парапроктита болезнь протекает внутри области малого таза. Заболевший может ошибочно принять эту болезнь за простуду и начать неправильно лечиться. Иногда может наступить улучшение. Температура приходит в норму, боли уменьшаются, появляются обильные выделения из прямой кишки, состоящие из гноя с кровью. Это может произойти, если гнойник вскрылся в область прямой кишки, и часть стенки расплавилась. У женщин иногда нарыв может открыться во влагалище.
Подслизистый парапроктит
Абсцесс локализуется под слизистой прямой кишки. Симптомы болезни такие же, как и у подкожного парапроктита, только не так выражены изменения кожного покрова и болевые ощущения.
Ишиоректальный парапроктит
Находится глубоко над мышцей, которая поднимает задний проход. Болезнь проявляется пульсирующей болью, которая может усиливаться при дефекации. Боль отдает в область прямой кишки и малого таза. На 5-й день заболевания у человека может появиться отек кожи. Температура поднимается до 38 градусов, появляется слабость.
Пельвиоректальный парапроктит
Протекает довольно тяжело, так как очаг заболевания находится выше мышц, которые образуют тазовое дно, и только брюшина отделяет парапроктит от брюшной полости. С первых же дней у человека появляется озноб, лихорадка, боль в суставах, боль в животе и области малого таза. Через несколько дней появляется запор, и начинает плохо отходить моча, боль усиливается, увеличивается интоксикация организма.
Некротический парапроктит
При этой болезни воспалительный процесс развивается очень стремительно. Это приводит к обширным некрозам мягких тканей. Лечение парапроктита в данном случае только оперативное. Во время операции при парапроктите хирурги удаляют пораженные ткани, поэтому у больных могут остаться значительные дефекты кожных покровов.
Абсцессы прямой кишки
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое абсцессы прямой кишки (парапроктит)?
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат самопроизвольного или неправильного вскрытия (лечения) острого парапроктита).
Ректальные абсцессы нередко встречаются у больных с предшествующими аноректальными заболеваниями, диабетом, алкоголизмом и неврологическими болезнями; инфекции в этой области наиболее часто развиваются также у больных с острым лейкозом, особенно при наличии нейтропении. Так как клиническая картина может в течение длительного периода расцениваться как лихорадка неясного происхождения, важно, чтобы у больных с необъяснимой лихорадкой обязательно производились тщательное пальцевое и эндоскопическое исследования прямой кишки.
Причины возникновения абсцесса прямой кишки (парапроктита)
Причин возникновения парапроктита достаточно много:
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Острый парапроктит
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутреннее отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым – высокая температура, признаки интоксикации, боли в глубине таза.
Симптомы острого парапроктита
Заболевание, как правило, начинается остро. Вслед за коротким продромальным периодом с недомоганием, слабостью, головной болью появляется нарастающая боль в прямой кишке, промежности или в тазу, сопровождающаяся повышением температуры тела и ознобом. Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, распространенности его, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке клинические проявления выражены более ярко и определенно: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу в первые дни после начала заболевания.
Ишиоректальный абсцесс в первые дни болезни проявляется общими симптомами: познабливанием, плохим самочувствием, тупой болью в тазу и прямой кишке, усиливающимися при дефекации; местные изменения — асимметрия ягодиц, инфильтрация, гиперемия кожи — появляются в поздней стадии (5-6-й день).
Наиболее тяжело протекает пельвиоректальный парапроктит, при котором гнойник располагается глубоко в тазу. В первые дни болезни преобладают общие симптомы воспаления: лихорадка, ознобы, головная боль, боль в суставах, в тазу, внизу живота. Часто пациент обращается к хирургу, урологу, женщины — к гинекологу. Нередко их лечат по поводу острого респираторного заболевания, гриппа. Продолжительность этого периода иногда достигает 10-12 дней. В дальнейшем отмечаются усиление боли в тазу и прямой кишке, задержка стула, мочи и выраженная интоксикация.
Хронический парапроктит
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Внутреннее отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который при незначительном травмировании – езда на велосипеде, запор, и пр. – вновь возникает абсцесс, воспаление не том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает – прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища.
У большинства больных причину инфекции выявить не удается. Ректальные абсцессы обычно очень болезненны, легко обнаруживаются при пальпации, часто видимы при осмотре. Лечение заключается в проведении разреза и дренировании.
Диагностика
Первая и главная задача диагностики острого парапроктита — на основании жалоб пациента, клиники и осмотра распознать наличие и локализацию гнойника в клетчаточном пространстве, окружающем прямую кишку.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки.
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза. Операция проводится под наркозом.
Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики, витамины, средства, повышающие иммунитет. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
Для полного излечения необходима повторная операция, выполненная в специализированном проктологическом стационаре. В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению.
Осложнения
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин. Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к смерти.
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и пораженной крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Что такое парапроктит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьев Д. П., проктолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Острый парапроктит — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез.
Около 30% пациентов с аноректальными абсцессами сообщают о возникновении подобных абсцессов ранее, которые либо разрешались спонтанно, либо требовали хирургического вмешательства.
Частота образования абсцессов выше весной и летом. В разных странах и регионах мира нет четкой статистики.
Ранее высказывалось предположение, что существует прямая связь между образованием аноректальных абсцессов и привычками кишечника, частой диареей и плохой личной гигиеной, однако эта связь остается недоказанной.
Пиковая частота аноректальных абсцессов приходится на 30-40 лет. Мужчины страдают в 2-3 раза чаще, чем женщины.
К образованию абсцессов могут приводить аэробные и анаэробные бактерии. Наиболее часто встречающиеся анаэробы: Bacteroides fragilis, Peptostreptococcus, Prevotella, Fusobacterium, Porphyromonas и Clostridium. Наиболее часто встречающиеся аэробы: Staphylococcus aureus, Streptococcus и Escherichia coli.
В более поздних исследованиях был выявлен метициллин-устойчивый S. aureus (MRSA) как микроорганизм, приводящий к образованию абсцессов. [8] [9]
Приблизительно 10% аноректальных абсцессов могут быть вызваны причинами, не связанными с анальными железами, это:
Симптомы острого парапроктита
Классические положения аноректальных абсцессов следующие:
Клиническая картина коррелирует с анатомическим расположением абсцесса (хотя следует иметь в виду, что подкожный абсцесс иногда не является изолированным поверхностным поражением, а представляет собой внешнее проявление более глубокого абсцесса).
Почти все параректальные абсцессы проявляются болью в области промежности и прямой кишки. Пациенты с подкожным абсцессом обычно жалуются на перианальный дискомфорт и зуд. Боль часто вызывается движением и повышением давления на промежность от сидения или дефекации. При ишиоректальных парапроктитах возникает лихорадка, озноб, выраженная боль в промежности, появление инфильтрата.
До 50% пациентов с парапроктитами могут иметь отек вокруг прямой кишки, а у 25% выделения: кровянистые, гнойные или слизистые. [2] [4] Эти пациенты могут также жаловаться на запор, скорее всего, из-за боли при дефекации, но отсутствие запора или даже диарея не исключают диагноза. Большинство пациентов не сообщают об истории лихорадки или озноба.
Патогенез острого парапроктита
Аноректальный абсцесс — заболевание, возникающее преимущественно (
90% случаев) из-за обструкции анальных крипт, [4] возможно при повышении тонуса сфинктера. [6] Инфицирование секрета желез приводит к нагноению и образованию абсцесса в анальной железе. Как правило, абсцесс формируется изначально в межсфинктерном пространстве, а затем распространяется вдоль соседних клетчаточных пространств.
Классификация и стадии развития острого парапроктита
Разнообразие анатомических локализаций первичной инфекции выражается в разных клинических проявлениях. Относительно простой перианальный абсцесс следует отличать от более сложных периректальных абсцессов.
Аноректальные абсцессы классифицируются в соответствии с их анатомическим расположением:
Перианальные (подкожные) абсцессы представляют собой наиболее распространенный тип, на которые приходится примерно 60% зарегистрированных случаев. [1] [2] [3] [4]
Это поверхностное скопление гноя расположено в подкожной клетчатке и не пересекает наружный сфинктер.
Ишиоректальные абсцессы образуются, когда гнойник через наружный сфинктер распространяется в ишиоректальное клетчаточное пространство. Ишиоректальный абсцесс может распространяться через позадианальное пространство в контралатеральную сторону, образуя так называемый подковообразный абсцесс.
Интерсфинктерные абсцессы, третий наиболее распространенный тип, являются результатом нагноения, возникающего между внутренним и внешним анальным сфинктером. Они могут локализоваться полностью в анальном канале, что приводит к сильной боли и может быть обнаружено только путем ректального обследования или аноскопии.
Супралеваторные (тазово-прямокишечные) абсцессы, наименее распространенные из четырех основных типов, могут образовываться из-за проксимального распространения межсфинктерного абсцесса над мышцей, поднимающей задний проход. Эти абсцессы могут быть диагностированы с помощью компьютерной томографии (КТ) и вызывают тазовые и ректальные боли.
Осложнения острого парапроктита
Диагностика острого парапроктита
При оценке жизненно важных систем отклонений, как правило, не находят.
При осмотре промежности отмечается четко выраженный болезненный инфильтрат и гиперемированная кожа, пальпаторно можно определить зону флюктуации (размягчения). [2]
Пациенты с интерсфинктерным абсцессом при пальцевом ректальном осмотре жалуются на локальную болезненность, но иногда осмотр не позволяет идентифицировать межсфинктерный абсцесс.
Редкие супралеваторные (тазово-прямокишечные) абсцессы представляют собой сложную диагностическую проблему. В результате клинического подозрения на интерсфинктерный или супралеваторный абсцесс может потребоваться подтверждение с помощью компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) или анальной ультрасонографии.
Пальцевой осмотр с анестезией может быть полезен в некоторых случаях, поскольку дискомфорт пациента может значительно ограничить оценку локального статуса.
Дифференциальный диагноз:
Лабораторная диагностика
Лабораторная диагностика не является ведущей в постановке диагноза. В общем анализе крови может выявляться, иногда со сдвигом лейкоцитарной формулы влево. 23% пациентов с перианальными абсцессами имеют нормальную температуру и нормальное количество лейкоцитов. [2]
Несмотря на то, что назначение антибиотиков не требуется при вскрытии неосложненных перианальных абсцессов, [21] [22] посев раневого отделяемого, с выделением культуры микроорганизмов, должен проводиться у всех пациентов, с целью выявление новых штаммов бактерий (например, резистентный к метициллину S. aureus ). [1] [2] [8] [9]
Инструментальные методы (КТ, УЗИ и МРТ)
Вспомогательные инструментальные методы требуются при подозрении на абсцесс интерсфинктерный или супралеваторный. [23] [24]
Как правило, использование анальной ультрасонографии ограничивается подтверждением наличия межсфинктерного абсцесса, также может использоваться внутриоперационно, чтобы помочь определить сложный абсцесс или свищ.
КТ обычно используется для диагностики абсцессов супралеваторных. Чувствительность метода 77%. [25]
Трансперинеальная ультрасонография показала хорошие результаты для обнаружения свищей и сбора жидкости в предоперационном планировании с чувствительностью от 85% [26] [27] [28] до 100% [29] или обнаружения хирургически значимого заболевания.
Чувствительность МРТ составляет 91%, что делает его полезным при предоперационном планировании, [30] однако использование МРТ ограничено.
Эндоскопия
Использование эндоскопической визуализации (трансректальной и трансанальной) является отличным способом оценки сложных случаев перианального абсцесса и свища (фистулы). С помощью эндоскопической техники можно четко визуализировать степень и конфигурацию абсцесса и свищей. Эндоскопическая визуализация столь же эффективна, как и фистулография.
Лечение острого парапроктита
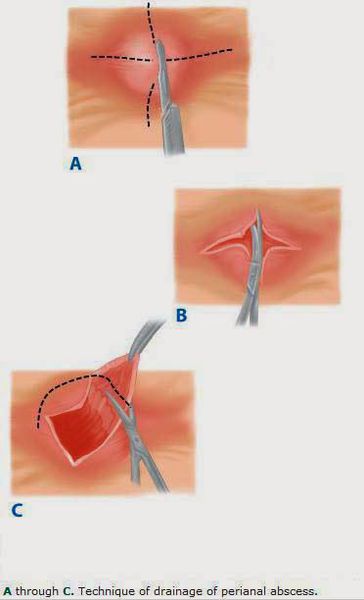
Наличие абсцесса является показанием для вскрытия и дренирования. Введение антибиотиков является недостаточным. Задержка хирургического вмешательства приводит к хроническому разрушению тканей, фиброзу и образованию стриктур и может ухудшить анальное удержание.
Адекватный дренаж абсцесса является самым важным фактором в борьбе с прогрессирующей перианальной инфекцией.
Фармакологическая терапия
Рутинное назначение антибиотиков у пациентов с аноректальными абсцессами не требуется, так как нет доказательств ускорения времени заживления или уменьшения частоты рецидивов. Назначение антибиотиков оправдано пациентам с: [1]
Хирургическое вмешательство
Подготовка к оперативному вмешательству не требуется. Оно проводится под спинномозговой анестезией или наркозом.
Хирургическое дренирование гнойной полости:
Разрез должен быть сделан как можно ближе к анусу. [1] Гной эвакуируется, а рана заполняется салфеткой с йодопироном. Дренаж устанавливают только для лечения сложных или двусторонних абсцессов. Через 24 часа салфетку удаляют, и пациенту дается указание принимать сидячие ванны три раза в день и после дефекации. Послеоперационные анальгетики и размягчители стула назначают для облегчения боли и предотвращения запора.
Дренирование межсфинктерного абсцесса: в анальном канале делается поперечный разрез ниже зубчатой линии сзади. Выделяется интерсфинктерное пространство и открывается плоскость между внутренним и внешним сфинктерами. Абсцесс вскрывается, оставляется небольшой дренаж, для преждевременного закрытия раны.
Техника дренирования супралеваторных абсцессов определяется положением и этиологией поражения. Оценка с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) может исключать внутрибрюшную или тазовую патологию как возможные источники.
Если супралеваторный абсцесс развивается из ишиоректального абсцесса, то дренирование проводится через ишиоректальную ямку. Если абсцесс был вызван продолжением межсфинктерного парапроктита, то дренирование проводится через слизистую.
Если клиническое состояние пациента не улучшится в течение следующих 24-48 часов, необходима переоценка состояния с помощью КТ или повторной операции. Некоторым пациентам с рецидивирующими, тяжелыми абсцессами может потребоваться формирование колостомы.
Прогноз. Профилактика
Общая смертность от аноректальных абсцессов низкая. [2]
Ранние данные указывали на то, что образование абсцесса повторяется примерно у 10% пациентов, причем свищ формируется почти у 50% пациентов. [1] [2] [12]
Более позднее исследование показало, что у 37% пациентов сформировался свищ или возникал рецидив парапроктита (абсцесса). [6]
Публикации в СМИ
Парапроктит острый
Факторы риска • Запоры или продолжительная диарея • Выпадение и ущемление геморроидальных узлов • Воспалительные заболевания прямой кишки (неспецифический язвенный проктит, болезнь Крона) • Параректальный абсцесс в анамнезе.
Патоморфология • Воспаление морганиевой крипты и анальных желёз • Воспаление клетчаточных пространств с формированием гнойных полостей • Воспалительная инфильтрация и рубцовые изменения вокруг гнойников и по ходу сообщения с просветом прямой кишки, в отдалённые сроки — эпителизация свищевого хода.
Клиническая картина
• Подкожный ОП •• Быстро нарастающие боли в промежности, у заднего прохода •• Повышение температуры тела (к вечеру 38–39 °С) •• Задержка стула; при расположении гнойника спереди от заднего прохода — дизурия •• Пальпация воспалительного инфильтрата — резкая болезненность, флюктуация •• Болезненность при пальцевом исследовании прямой кишки. Болезненность и уплотнение при эндоректальной пальпации крипты, явившейся источником ОП.
• Подслизистый ОП •• Умеренные боли в прямой кишке, усиливающиеся при дефекации •• Субфебрильная температура тела •• Гной может прорваться в просвет прямой кишки, в этом случае заболевание заканчивается выздоровлением •• Пальцевое исследование прямой кишки — болезненное округлое тугоэластическое образование, расположенное под слизистой оболочкой над зубчатой линией.
• Седалищно-прямокишечный (ишиоректальный) парапроктит •• Заболевание начинается постепенно, отмечаются ухудшение общего состояния, слабость, нарушение сна •• Позднее появляются чувство тяжести и постоянные острые боли в прямой кишке и в глубине таза •• Температура тела повышается до 39–40 °С, ознобы •• При локализации воспалительного процесса в зоне предстательной железы и мочеиспускательного канала — дизурические расстройства.
• Тазово-прямокишечный (пельвиоректальный) ОП •• Ухудшение общего состояния (лихорадка, озноб, слабость, потеря аппетита) при полном отсутствии болевого синдрома. Продолжительность этого периода — 1–3 нед •• С появлением абсцесса заболевание принимает острое течение: тупые боли в прямой кишке и глубине таза, сопровождающиеся интоксикацией, гектической температурой тела, задержкой стула, тенезмами •• Диагностика — пальцевое исследование прямой кишки.
• Позадипрямокишечный (ретроректальный) ОП •• С самого начала заболевания появляются выраженный болевой синдром с локализацией в прямой кишке и крестце, усиливающийся при дефекации и в положении сидя, дизурия •• Пальцевое исследование прямой кишки — резко болезненное выбухание в области её задней стенки.
Лабораторные исследования. ОАК (лейкоцитоз, сдвиг лейкоцитарной формулы влево), бактериальное исследование гнойного содержимого абсцесса, патогистологическое исследование рубцовых тканей капсулы абсцесса.
Специальные исследования • Проба с красителем позволяет обнаружить сообщение полости абсцесса с просветом кишки посредством пункционного наполнения её красителем (обычно 1% р-р метиленового синего) после предварительного опорожнения от гноя • Зондовая проба — проведение металлического пуговчатого зонда через полость абсцесса в просвет кишки через имеющееся сообщение с целью обнаружения входных ворот инфекции, а также установления отношения свищевого хода к волокнам сфинктера.
Дифференциальная диагностика • Нагноение параректальной дермоидной кисты • Опухоль крестца • Абсцесс дугласова пространства • Нагноение эпителиального копчикового хода • Гнойно-воспалительные заболевания кожи промежности (абсцесс, фурункул, нагноившаяся атерома).
ЛЕЧЕНИЕ. Основной метод — хирургический. Операцию необходимо выполнять тотчас после установления диагноза.
Диета — легкоусвояемая бесшлаковая. После операции назначают диету, богатую растительной клетчаткой, с большим количеством жидкости.
Режим • Госпитализация в отделение гнойной хирургии или колопроктологии для выполнения хирургического вмешательства под общим обезболиванием • Режим больных после операции в целом активный, но зависит от метода произведённой операции.
Хирургическое лечение
• Основная хирургическая методика в настоящее время — вскрытие гнойной полости в просвет кишки.
• Этапы операции: вскрытие абсцесса тангенциальным к волокнам анального жома разрезом, ревизия гнойной полости, выявление сообщения с «причинной» криптой, иссечение поражённой крипты (криптэктомия) и тканей по ходу свища по типу операции Габриэля, дренирование раны. Рана в анальном канале и перианальной области после радикального вскрытия ОП в просвет кишки имеет, как правило, вид «замочной скважины». Однако конфигурация разрезов на промежности и в анальном канале может меняться в зависимости от наличия гнойных затёков.
• При высоком транссфинктерном и экстрасфинктерном сообщении гнойной полости с просветом прямой кишки возможно двухэтапное хирургическое лечение, причём на первом этапе выполняют только вскрытие и дренирование полости абсцесса из полулунного разреза на промежности. Впоследствии, после формирования свища, хирургическое лечение проводят в плановом порядке (см. Парапроктит хронический). При подслизистом парапроктите гнойную полость вскрывают из просвета прямой кишки линейным вертикальным разрезом, также с иссечением поражённой крипты. При тяжёлых ретроректальных и пельвиоректальных парапроктитах возможно распространение инфекции по тазовым клетчаточным пространствам (тазовый целлюлит, забрюшинная флегмона). В таких случаях проводят дополнительное дренирование тазовых и забрюшинного пространств.
Ведение в послеоперационном периоде • Послеоперационное лечение после радикальной (или паллиативной) операции необходимо проводить с учётом фаз раневого процесса: в первой фазе, до очищения раневой поверхности, используют сорбенты (аппликационная сорбция), мази на гидрофильной основе (например, «Левосин»), а во второй, при появлении грануляций, — жировые или желеобразные мази • Эффективно местное озонирование, лазерное и УФ-облучение поверхности ран, ультразвуковая кавитация • На 3-й день после операции днём и на ночь больному назначают по 20–30 г касторового масла.
Лекарственная терапия • Антисептические средства: р-ры гидроксиметилхиноксилиндиоксида, перекиси водорода, нитрофурала, водного р-ра хлоргексидина • Свечи с метилурацилом • Мази «Левосин», «Актовегин» • Вазелиновое или касторовое масло внутрь • Антибактериальные средства показаны при выраженной общей реакции (интоксикационный синдром с высокой температурой тела), а также больным с СД.
Амбулаторное наблюдение. Регулярное физикальное обследование в послеоперационном периоде до полного заживления послеоперационной раны и восстановления функции анального сфинктера.
Осложнения • После обычного вскрытия гнойника при ОП, без ликвидации его внутреннего отверстия, у 30–50% пациентов в последующем формируются свищи прямой кишки или рецидив ОП • Недостаточность сфинктеров заднего прохода (связана с нагноительным процессом, затронувшим анальные сфинктеры, или техникой операции) • Рецидив абсцесса, если не была иссечена «причинная» крипта.
Течение и прогноз. Отдалённые результаты зависят от формы ОП, сроков и методов хирургического вмешательства.
Профилактика • Профилактика запоров • Гигиена перианальной области • Ранняя диагностика и своевременное лечение гнойно-воспалительных заболеваний тазовых органов • Соблюдение методики выполнения клизм и прочих трансанальных медицинских процедур.
Возрастные особенности • Дети. Чаще возникает у новорождённых и грудных детей • Пожилые. Часто возникает на фоне хронического колостаза.
Синонимы • Аноректальный абсцесс • Криптогландулярный абсцесс
Сокращение. ОП — острый парапроктит
МКБ-10 • K61 Абсцесс области заднего прохода и прямой кишки.
Код вставки на сайт
Парапроктит острый
Факторы риска • Запоры или продолжительная диарея • Выпадение и ущемление геморроидальных узлов • Воспалительные заболевания прямой кишки (неспецифический язвенный проктит, болезнь Крона) • Параректальный абсцесс в анамнезе.
Патоморфология • Воспаление морганиевой крипты и анальных желёз • Воспаление клетчаточных пространств с формированием гнойных полостей • Воспалительная инфильтрация и рубцовые изменения вокруг гнойников и по ходу сообщения с просветом прямой кишки, в отдалённые сроки — эпителизация свищевого хода.
Клиническая картина
• Подкожный ОП •• Быстро нарастающие боли в промежности, у заднего прохода •• Повышение температуры тела (к вечеру 38–39 °С) •• Задержка стула; при расположении гнойника спереди от заднего прохода — дизурия •• Пальпация воспалительного инфильтрата — резкая болезненность, флюктуация •• Болезненность при пальцевом исследовании прямой кишки. Болезненность и уплотнение при эндоректальной пальпации крипты, явившейся источником ОП.
• Подслизистый ОП •• Умеренные боли в прямой кишке, усиливающиеся при дефекации •• Субфебрильная температура тела •• Гной может прорваться в просвет прямой кишки, в этом случае заболевание заканчивается выздоровлением •• Пальцевое исследование прямой кишки — болезненное округлое тугоэластическое образование, расположенное под слизистой оболочкой над зубчатой линией.
• Седалищно-прямокишечный (ишиоректальный) парапроктит •• Заболевание начинается постепенно, отмечаются ухудшение общего состояния, слабость, нарушение сна •• Позднее появляются чувство тяжести и постоянные острые боли в прямой кишке и в глубине таза •• Температура тела повышается до 39–40 °С, ознобы •• При локализации воспалительного процесса в зоне предстательной железы и мочеиспускательного канала — дизурические расстройства.
• Тазово-прямокишечный (пельвиоректальный) ОП •• Ухудшение общего состояния (лихорадка, озноб, слабость, потеря аппетита) при полном отсутствии болевого синдрома. Продолжительность этого периода — 1–3 нед •• С появлением абсцесса заболевание принимает острое течение: тупые боли в прямой кишке и глубине таза, сопровождающиеся интоксикацией, гектической температурой тела, задержкой стула, тенезмами •• Диагностика — пальцевое исследование прямой кишки.
• Позадипрямокишечный (ретроректальный) ОП •• С самого начала заболевания появляются выраженный болевой синдром с локализацией в прямой кишке и крестце, усиливающийся при дефекации и в положении сидя, дизурия •• Пальцевое исследование прямой кишки — резко болезненное выбухание в области её задней стенки.
Лабораторные исследования. ОАК (лейкоцитоз, сдвиг лейкоцитарной формулы влево), бактериальное исследование гнойного содержимого абсцесса, патогистологическое исследование рубцовых тканей капсулы абсцесса.
Специальные исследования • Проба с красителем позволяет обнаружить сообщение полости абсцесса с просветом кишки посредством пункционного наполнения её красителем (обычно 1% р-р метиленового синего) после предварительного опорожнения от гноя • Зондовая проба — проведение металлического пуговчатого зонда через полость абсцесса в просвет кишки через имеющееся сообщение с целью обнаружения входных ворот инфекции, а также установления отношения свищевого хода к волокнам сфинктера.
Дифференциальная диагностика • Нагноение параректальной дермоидной кисты • Опухоль крестца • Абсцесс дугласова пространства • Нагноение эпителиального копчикового хода • Гнойно-воспалительные заболевания кожи промежности (абсцесс, фурункул, нагноившаяся атерома).
ЛЕЧЕНИЕ. Основной метод — хирургический. Операцию необходимо выполнять тотчас после установления диагноза.
Диета — легкоусвояемая бесшлаковая. После операции назначают диету, богатую растительной клетчаткой, с большим количеством жидкости.
Режим • Госпитализация в отделение гнойной хирургии или колопроктологии для выполнения хирургического вмешательства под общим обезболиванием • Режим больных после операции в целом активный, но зависит от метода произведённой операции.
Хирургическое лечение
• Основная хирургическая методика в настоящее время — вскрытие гнойной полости в просвет кишки.
• Этапы операции: вскрытие абсцесса тангенциальным к волокнам анального жома разрезом, ревизия гнойной полости, выявление сообщения с «причинной» криптой, иссечение поражённой крипты (криптэктомия) и тканей по ходу свища по типу операции Габриэля, дренирование раны. Рана в анальном канале и перианальной области после радикального вскрытия ОП в просвет кишки имеет, как правило, вид «замочной скважины». Однако конфигурация разрезов на промежности и в анальном канале может меняться в зависимости от наличия гнойных затёков.
• При высоком транссфинктерном и экстрасфинктерном сообщении гнойной полости с просветом прямой кишки возможно двухэтапное хирургическое лечение, причём на первом этапе выполняют только вскрытие и дренирование полости абсцесса из полулунного разреза на промежности. Впоследствии, после формирования свища, хирургическое лечение проводят в плановом порядке (см. Парапроктит хронический). При подслизистом парапроктите гнойную полость вскрывают из просвета прямой кишки линейным вертикальным разрезом, также с иссечением поражённой крипты. При тяжёлых ретроректальных и пельвиоректальных парапроктитах возможно распространение инфекции по тазовым клетчаточным пространствам (тазовый целлюлит, забрюшинная флегмона). В таких случаях проводят дополнительное дренирование тазовых и забрюшинного пространств.
Ведение в послеоперационном периоде • Послеоперационное лечение после радикальной (или паллиативной) операции необходимо проводить с учётом фаз раневого процесса: в первой фазе, до очищения раневой поверхности, используют сорбенты (аппликационная сорбция), мази на гидрофильной основе (например, «Левосин»), а во второй, при появлении грануляций, — жировые или желеобразные мази • Эффективно местное озонирование, лазерное и УФ-облучение поверхности ран, ультразвуковая кавитация • На 3-й день после операции днём и на ночь больному назначают по 20–30 г касторового масла.
Лекарственная терапия • Антисептические средства: р-ры гидроксиметилхиноксилиндиоксида, перекиси водорода, нитрофурала, водного р-ра хлоргексидина • Свечи с метилурацилом • Мази «Левосин», «Актовегин» • Вазелиновое или касторовое масло внутрь • Антибактериальные средства показаны при выраженной общей реакции (интоксикационный синдром с высокой температурой тела), а также больным с СД.
Амбулаторное наблюдение. Регулярное физикальное обследование в послеоперационном периоде до полного заживления послеоперационной раны и восстановления функции анального сфинктера.
Осложнения • После обычного вскрытия гнойника при ОП, без ликвидации его внутреннего отверстия, у 30–50% пациентов в последующем формируются свищи прямой кишки или рецидив ОП • Недостаточность сфинктеров заднего прохода (связана с нагноительным процессом, затронувшим анальные сфинктеры, или техникой операции) • Рецидив абсцесса, если не была иссечена «причинная» крипта.
Течение и прогноз. Отдалённые результаты зависят от формы ОП, сроков и методов хирургического вмешательства.
Профилактика • Профилактика запоров • Гигиена перианальной области • Ранняя диагностика и своевременное лечение гнойно-воспалительных заболеваний тазовых органов • Соблюдение методики выполнения клизм и прочих трансанальных медицинских процедур.
Возрастные особенности • Дети. Чаще возникает у новорождённых и грудных детей • Пожилые. Часто возникает на фоне хронического колостаза.
Синонимы • Аноректальный абсцесс • Криптогландулярный абсцесс
Сокращение. ОП — острый парапроктит
МКБ-10 • K61 Абсцесс области заднего прохода и прямой кишки.