ивр что это в медицине
Ивр что это в медицине
Для имплантации искусственного водителя ритма (ИВР) должны быть обеспечены возможности рентгеноскопии, контроля ЭКГ и проведения сердечно-легочной реанимации. Обычно процедура выполняется под местной анестезией и занимает менее 45 мин. Часто применяется седативная подготовка. Обязательно строгое соблюдение правил асептики. Необходима тщательная обработка рук, так как хирургические перчатки не обеспечивают надежного барьера для инфекции.
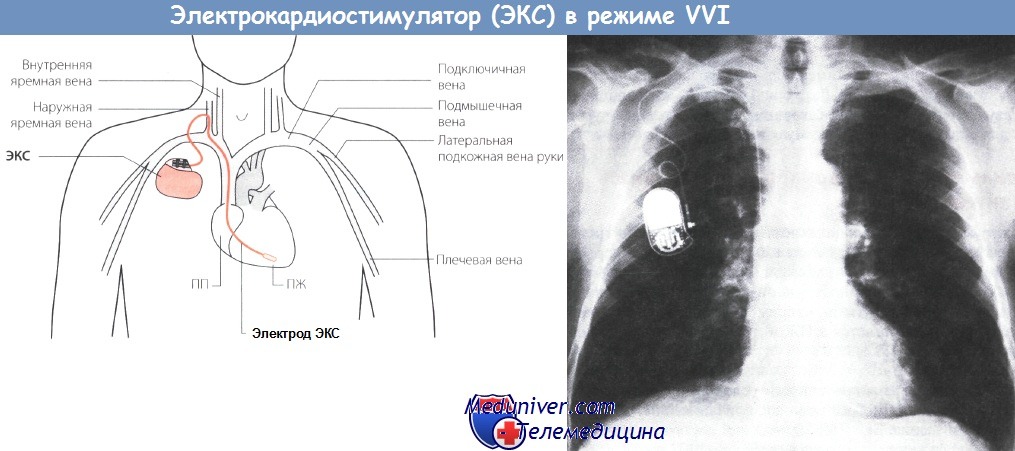
Установка кардиостимулятора через подключичный доступ
Этот доступ широко используется. Электроды искусственного водителя ритма (ИВР) вводятся через подключичную вену путем ее пункции и подсоединяются к генератору, который имплантируется в подкожный карман, формируемый над большой грудной мышцей.
Обычно используется левая подключичная вена. Однако в отдельных случаях имеется функционирующая левая верхняя полая вена, дренирующаяся непосредственно в коронарный синус, через который в таких случаях приходится вводить предсердный и/или желудочковый электрод. Обычно это выполнимо, однако технически сложно.
Функционирующая левая верхняя полая вена чаще всего встречается у лиц с врожденными пороками сердца, особенно с дефектом межпредсердной перегородки. Если известно, что у пациента имеется врожденный порок сердца, предпочтительнее использовать правый подключичный доступ.
Разрез кожи выполняется на 2 см ниже границы внутренней и средней третей ключицы и расширяется в нижнелатеральном направлении примерно до 6 см. Путем тупой отслойки тканей формируется подкожный карман, достаточный для имплантации генератора. Осуществить пункцию подключичной вены намного проще, если она расширена: этому способствует придание кровати положения со слегка опущенным изголовьем.
В качестве альтернативы больному следует слегка приподнять ноги. Дегидратация приводит к значительному снижению венозного давления и, следовательно, затрудняет пункцию. Следует избегать дегидратации или заранее корригировать ее.
Иглу вводят в точку, расположенную сразу под нижним краем ключицы на границе внутренней и средней ее третей по направлению к грудино-ключичному сочленению так, чтобы она прошла позади задней поверхности ключицы. При проколе вены венозная кровь легко аспирируется шприцем. Появление в шприце только тонкой струйки крови заставляет предположить, что кончик иглы не в вене.
Аспирация воздуха или появление яркой пульсирующей струйки крови указывает на пункцию плевры или подключичной артерии соответственно. Если пациент имеет «глубокую» грудную клетку и особенно если ключицы изогнуты кпереди, следует вводить иглу латеральнее и направлять ее слегка кзади.
Затем производится канюляция вены. Для этого через иглу вводят гибкий направляющий проводник с J-образным концом. Если по мере его продвижения появляется ощущение сопротивления, это означает, что проводник находится не в вене. Проводник вводят в верхнюю полую вену и контролируют его положение с помощью рентгеноскопии. (Если проводник визуализируется по центру грудной клетки, это может указывать на то, что пунктирована не вена, а подключичная артерия, и кончик проводника находится в аорте.).
Затем иглу удаляют, а в вену по проводнику устанавливают интродьюсер со вставленным в него сосудистым дилататором. После этого дилататор и проводник удаляют, а через интродьюсер вводят электрод.
Если планируется установить второй или третий электрод, то через интродьюсер в вену вводят соответствующее количество проводников. Затем интродьюсер удаляют и по каждому из проводников последовательно вводят отдельный интродьюсер с дилататором. Применяются разрывные (peel-away) интродьюсеры, удалению которых не мешает коннектор, находящийся на проксимальном конце электрода.
(так называемая бифокальная стимуляция) через персистирующую левую верхнюю полую вену.
Установка кардиостимулятора через латеральную подкожную вену руки
Альтернативой пункции подключичной вены является рассечение латеральной подкожной вены руки в дельтопекторальной борозде. Этот доступ позволяет избежать рисков, связанных с пункцией подключичной вены, однако иногда эта вена недостаточно велика, в связи с чем в ряде случаев возникают сложности проведения электрода из латеральной подкожной вены руки в подключичную.
Однако применение проводника с гидрофильным покрытием, по которому затем вводится интродьюсер, значительно облегчает преодоление изгибов по ходу латеральной подкожной вены руки.
Установка желудочкового электрода
Чтобы обеспечить манипулирование очень гибким электродом для постоянной стимуляции, в его внутренний просвет вводится направляющий стилет. Формирование легкого изгиба дистальной части стилета или его небольшое вытягивание из электрода облегчает установку.
Электрод проводится в правое предсердие (ПП). Затем иногда сразу удается продвинуть его через трехстворчатый клапан прямо в правый желудочек (ПЖ). Однако чаще для этого необходимо сначала сформировать петлю в предсердии, для чего кончик электрода следует упереть в стенку предсердия, а затем продвинуть электрод чуть вперед. После этого, вращая электрод вокруг оси, можно приблизить его кончик к трехстворчатому клапану. Легкое вытягивание электрода назад позволяет его кончику «провалиться» через клапан в желудочек.
Прохождение электрода через клапан всегда провоцирует желудочковую эктопическую активность. Если желудочковая эктопическая активность не возникает, то трехстворчатый клапан, скорее всего, не преодолен, а электрод, вероятно, находится в коронарном синусе.
Нахождение электрода в желудочке можно подтвердить, продвинув его в легочную артерию. С помощью вращательных и поступательных движений кончик электрода, уже введенного в правый желудочек (ПЖ), устанавливают в области его верхушки или выносящего тракта. Необходимо убедиться в стабильности положения электрода, подтвердив отсутствие значительного смещения его кончика и устойчивость стимуляции при глубоком дыхании и кашле.
Как только положение электрода признано удовлетворительным как с точки зрения стабильности позиции, так и с учетом измерения параметров, важно зафиксировать его с помощью короткой муфты, разместив ее вблизи точки входа в вену и подшив к подлежащей мышце с помощью нерассасывающегося шовного материала. Важно убедиться, что электрод внутри муфты надежно зафиксирован. В противном случае может произойти его смещение.
Установка предсердного электрода
Обычным местом стимуляции предсердий является ушко правого предсердия (ПП). При необходимости стимуляцию можно осуществлять с помощью «ввинчивающегося» электрода, располагаемого в межпредсердной перегородке или в свободной стенке ПП. Чтобы установить электрод в ушке ПП, необходимо с помощью прямого стилета продвинуть его кончик в область трехстворчатого клапана. Затем прямой стилет извлекают, а установку электрода в ушке производят при помощи другого стилета, дистальные 5 см которого имеют J-образный загиб.
Если электрод слегка оттянуть от трехстворчатого клапана, его кончик «проваливается» в ушко предсердия.
Правильность позиции подтверждается тем, что при каждой систоле предсердий кончик электрода движется из стороны в сторону. При рентгеноскопии в боковой проекции электрод направлен вперед. Стабильность положения электрода необходимо подтвердить путем его вращения на 45° в обоих направлениях. При этом кончик не должен поворачиваться. Важно правильно отрегулировать люфт электрода. Во время вдоха угол между двумя коленами J-образного электрода не должен превышать 80°.
Формирование кармана для кардиостимулятора
Может показаться, что создание кармана для кардиостимулятора является наименее сложной частью процедуры имплантации. Однако если он сформирован неправильно, вероятно развитие раневых осложнений. Нередко они развиваются спустя несколько месяцев после имплантации.
Подкожный карман для кардиостимулятора обычно формируется путем тупого отслоения тканей. Необходимо тщательно инфильтрировать ткани местным анестетиком. Даже в этом случае некоторые пациенты ощущают дискомфорт в течение 1-2 мин, которые требуются для создания кармана. Важно, чтобы рана была достаточно глубокой для размещения стимулятора на поверхности грудной мышцы.
Частой ошибкой является формирование кармана вплотную к ключице, где подкожная ткань развита слабо. Это увеличивает риск изъязвления кожи в области ИВР. Карман необходимо формировать ниже, что позволит укрыть его более толстым слоем тканей.
В кармане, который слишком велик, возможны повторные повороты стимулятора (как спонтанные, так и в результате внешних воздействий), что может привести к смещению или перелому электрода. При слишком маленьком кармане кожа над стимулятором окажется натянутой, что увеличивает риск ее изъязвления (развития пролежня стимулятора).
Очень худым пациентам или озабоченным тем, чтобы генератор был минимально заметным, устройство можно имплантировать позади грудной мышцы.
Учебное видео катетеризации подключичной вены
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Временная электрокардиостимуляция в ОРИТ: показания, методика, осложнения
В настоящее время существуют две методики проведения временной электрокардиостимуляции – наружная (более простая, но менее эффективная) и эндокардиальная.
Электрокардиостимуля́тор (ЭКС; иску́сственный води́тель ри́тма (ИВР) ) — медицинский прибор, предназначенный для воздействия на ритм сердца. Основной задачей кардиостимулятора (водителя ритма) является поддержание или навязывание частоты сердечных сокращений пациенту, у которого сердце бьётся недостаточно часто, или имеется электрофизиологическое разобщение между предсердиями и желудочками (атриовентрикулярная блокада).
В настоящее время существуют две методики проведения временной электрокардиостимуляции – наружная (более простая, но менее эффективная) и эндокардиальная.
Показания
Инфаркт миокарда: при инфаркте миокарда показанием к временной эндокардиальной электрокардиостимуляции (ВЭКС) служит новая блокада правой ножки пучка Гиса в сочетании с блокадой передней или задней ветви левой ножки пучка Гиса, новая блокада левой ножки пучка Гиса с АВ-блокадой 1-й степени, чередование блокады правой и левой ножек пучка Гиса, АВ-блокада 2-й степени типа Мобитц II и полная АВ-блокада. Помимо этого ВЭКС нередко показана при инфаркте правого желудочка и брадикардии. При инфаркте правого желудочка и некоординированном сокращении предсердий и желудочков наиболее эффективна двухкамерная ЭКС.
Брадикардия: ВЭКС показана при гемодинамически значимых брадикардиях. При этом необходимо выявить и устранить обратимые причины брадикардии: прием сердечных гликозидов и антиаритмических средств, электролитные нарушения, в частности гиперкалиемию.
Купирование тахикардии: учащающая предсердная ВЭКС используется для купирования трепетания предсердий I типа, наджелудочковых тахикардии с участием АВ-узла и устойчивых мономорфных желудочковых тахикардии.
Имплантация постоянного кардиостимулятора: ВЭКС иногда необходима перед имплантацией постоянного кардиостимулятора, например при полной АВ-блокаде, далеко зашедшей АВ-блокаде 2-й степени, синдроме слабости синусового узла с тяжелой брадикардией и при асистолии.
Желудочковые тахикардии: ВЭКС показана при желудочковых тахикардиях, возникающих на фоне брадикардии, в частности при рецидивирующей пируэтной тахикардии на фоне удлинения интервала QТ.
АВ-блокада при миокардите: например при болезни Лайма.
Профилактическая установка электрода для ВЭКС: профилактическая установка электрода для ВЭКС показана при катетеризации правых отделов сердца и биопсии миокарда у больных с блокадой левой ножки пучка Гиса, ротационной атерэктомии правой коронарной артерии (поскольку в 90% случаев она кровоснабжает АВ-узел) и кардиоверсии у больных с синдромом слабости синусового узла.
Противопоказания
Методика
Подготовка пациента: получают письменное согласие. Это не относится к тем случаям, когда из-за нарушений гемодинамики необходима экстренная эндокардиальная ЭКС. Если ВЭКС проводится планово, вначале устанавливают катетер в периферическую вену.
ВЭКС проводят под мониторным наблюдением, поблизости должно быть все необходимое для сердечно-легочной реанимации и рентгеноскопическая установка.
Место пункции
Лучше всего вводить электрод через подключичную и внутреннюю яремную вену. Однако если планируется имплантация постоянного кардиостимулятора, у правшей не следу-
ет использовать левую подключичную вену, а у левшей— правую. В лаборатории катетеризации сердца проще всего бывает катетеризировать бедренную вену.
Положение больного
Больной лежит на спине. При катетеризации внутренней яремной или подключичной вены больного можно перевести в положение Тренделенбурга.
Катетеризация
Катетеризируют центральную вену проводниковым катетером 5 F, через него вводят зонд-электрод 5 F. Кончик электрода под контролем рентгеноскопии устанавливают в верхушке правого желудочка для желудочковой ЭКС и в ушке правого предсердия для предсердной ЭКС.
Электрод подводят к трехстворчатому клапану, а затем поворотом по часовой стрелке или против часовой стрелки направляют его кончик вперед. Вначале электрод пытаются провести через трехстворчатый клапан напрямую. Если это не получается, прикладывают небольшое усилие, одновременно поворачивая электрод вокруг оси, при этом катетер прогибается в правый желудочек. Если пройти через трехстворчатый клапан таким способом тоже не удается, можно попытаться согнуть электрод, уперев его кончик в боковую стенку предсердия, а затем повернуть образовавшуюся петлю медиально к межпредсердной перегородке; кончик электрода при этом оказывается прямо над трехстворчатым клапаном. Иногда для того, чтобы пройти через трехстворчатый клапан, усиливают изгиб кончика электрода.
После того как электрод прошел в правый желудочек, его поворачивают так, чтобы его кончик был направлен к верхушке правого желудочка, а смещение в систолу было минимальным. Некоторое систолическое выгибание электрода допустимо, но выраженное выгибание повышает риск перфорации правого желудочка. Идеальное положение кончика электрода — ближе к верхушке правого желудочка на его диафрагмальной стенке. Расположение кончика электрода на более проксимальной части диафрагмальной стенки также вполне допустимо. Кончик электрода не должен упираться в самую верхушку правого желудочка. Комплекс QRS при расположении кончика электрода на диафрагмальной стенке правого желудочка выглядит как при блокаде левой ножки пучка Гиса с отклонением электрической оси сердца влево. Если закрепить кончик электрода в диафрагмальной стенке правого желудочка не удается, можно установить его в выносящем тракте правого желудочка, но это положение намного менее устойчиво. Комплекс QRS при таком расположении электрода также выглядит как при блокаде левой ножки пучка Гиса, но электрическая ось сердца расположена вертикально. Порог стимуляции при этом может быть выше, чем при расположении электрода на диафрагмальной стенке правого желудочка.
Для предсердной стимуляции электрод проще всего расположить в правом предсердии, но наиболее устойчивое положение — в ушке правого предсердия. Для предсердной стимуляции используют зонд-электрод 5 F с J-образным кончиком. Ушко правого предсердия располагается спереди, над трехстворчатым клапаном. Для того чтобы подтвердить положение электрода, делают съемку в нескольких проекциях. При этом в левой передней косой проекции кончик электрода должен иметь вид буквы J, а в правой передней косой проекции — буквы L.
Электрод можно провести в коронарный синус, это позволяет проводить предсердную и желудочковую стимуляцию. В проксимальной части коронарный синус прилегает к левому предсердию. Продвинув электрод дистальнее, в большую вену сердца, можно проводить желудочковую стимуляцию. Порог стимуляции из коронарного синуса может быть достаточно высоким, но зато электрод при этом более устойчив. Катетеризация коронарного синуса особенно удобна у больных, которым ранее была произведена резекция ушка правого предсердия. Для катетеризации коронарного синуса можно использовать управляемые электроды для ЭФИ.
Проверка
После установки катетера определяют порог стимуляции. Дистальный контакт электрода, расположенный на его кончике, служит катодом, его соединяют с отрицательным полюсом кардиостимулятора; проксимальный контакт (в виде кольца) служит анодом, его соединяют с положительным полюсом кардиостимулятора. Начинают с частоты стимуляции на 10—20 мин-1 выше ЧСС и с амплитуды 5 мА. Если ритм при таких параметрах не навязывается, электрод надо переставить. Если ритм навязывается, амплитуду стимуляции постепенно уменьшают, пока ритм не перестанет навязываться.
Порогом стимуляции называется минимальная амплитуда, при которой навязывается ритм. При правильной установке электрода порог стимуляции должен быть более 1 мА.
Считается, что амплитуда стимуляции должна быть втрое выше порога стимуляции, но даже при пороге менее 1 мА стимуляцию обычно проводят с амплитудой 3 мА. Это необходимо для того, чтобы стимуляция была устойчивой, поскольку даже при небольшом смещении электрода порог может возрастать очень значительно. Порог чувствительности определяют, постепенно снижая чувствительность кардиостимулятора (то есть увеличивая ее значение в милливольтах) до тех пор, пока стимуляция не станет асинхронной. Чувствительность кардиостимулятора должна быть вдвое ниже порога.
При двухкамерной стимуляции выставляют время АВ-задержки. Стандартное время АВ-задержки — 150 мс, наиболее подходящую АВ-задержку подбирают индивидуально. При выраженной диастолической дисфункции увеличение АВ-задержки может улучшить наполнение левого желудочка. При тяжелой сердечной недостаточности время АВ-задержки и ЧСС лучше подбирать, ориентируясь на сердечный выброс.
Купирование тахикардии при помощи временной электрокардистимуляции
Реципрокные тахикардии можно купировать с помощью учащающей стимуляции. Проводят стимуляцию той камеры, в которой расположен контур повторного входа возбуждения. Учащающую стимуляцию начинают с частоты на 10—15 мин-1 выше частоты самой тахикардии. Стимуляцию проводят в течение 10— 15 с, при этом должно навязаться несколько комплексов, а затем резко прекращают. Если тахикардия не купировалась, стимуляцию повторяют с частотой на 10 мин-1 выше. Главное осложнение учащающей стимуляции — возникновение более тяжелых тахикардий. Основное преимущество — возможность сразу начать временную ЭКС, если после купирования тахикардии развивается брадикардия или асистолия. Во многих случаях учащающая стимуляция позволяет избежать электрической кардиоверсии.
Рентгенография грудной клетки
После установки электрода проводят рентгенографию грудной клетки для исключения пневмоторакса.
При стимуляции верхушки правого желудочка кончик электрода должен быть направлен вниз и вперед и располагаться слева от позвоночника.
При стимуляции из коронарного синуса кончик электрода должен располагаться слева от позвоночника, но при этом быть направлен назад и вверх.
Наблюдение
Ежедневно осматривают место пункции, чтобы не пропустить инфекцию, и меняют стерильную повязку.
Ежедневно снимают ЭКГ в 12 отведениях.
Ежедневно проверяют работу кардиостимулятора, определяя порог чувствительности и порог стимуляции. Кроме того, каждый день определяют собственный ритм сердца: для этого плавно уменьшают частоту стимуляции, пока не появится собственный ритм. Резкое выключение стимулятора чревато длительными паузами.
Осложнения
Катетеризация центральной вены может вызывать такие осложнения, как пневмоторакс, гемоторакс, воздушную эмболию и тромбоз.
Возможны нарушения ритма и проводимости сердца желудочковая и предсердная экстрасистолия, желудочковая тахикардия, блокада правой ножки пучка Гиса.
Перфорация и тампонада сердца: в норме на электрограмме, записанной с дистального контакта электрода, по сравнению с электрограммой, записанной с проксимального контакта, отмечается выраженный подъем сегмента ST. Депрессия сегмента ST на электрограмме, записанной с дистального контакта, указывает на возможность перфорации.
Дисфункция кардиостимулятора: поломка кардиостимулятора, нарушение детекции импульсов, сверхчувствительность кардиостимулятора и нарушение навязывания, например при смещении электрода.
Полная АВ-блокада возможна при исходной блокаде левой ножки пучка Гиса, поскольку электрод может вызывать полную блокаду правой ножки пучка Гиса.
Наружная электрокардиостимуляция
При наружной электрокардиостимуляции большие электроды с высоким сопротивлением накладывают на переднюю и заднюю грудную стенку Используют продолжительные (20—40 мс) и высокоамплитудные (до 200 мА) импульсы Наружная ЭКС используется, если эндокардиальная ЭКС противопоказана, а также в экстренных ситуациях Наружная ЭКС позволяет избежать таких осложнений эндокардиальнои ЭКС, как пневмоторакс, перфорация сердца, инфекция, кровотечение и тромбоз Наружная ЭКС болезненна и менее эффективна, чем эндокардиальная.
В нашем отделении накоплен богатый опыт проведения ВЭКС у пациентов с различными заболеваниями. Тщательность отбора пациентов и проведения самой манипуляции позволили улучшить состояние больных, а в ряде случаев спасти им жизнь, а также избежать возможных осложнений.
Что такое ИКД (имплантируемый кардиовертер-дефибриллятор)
Устройство кардиовертера-дефибриллятора ИКД
Кроме обычных функций поддерживать сердечный ритм на определенной частоте, имплантируемый дефибриллятор следит за возникновением аномальных, неправильных ритмов. При возникновении тахиаритмий ИКД путем специальных алгоритмов стимуляции выполнит безболевое восстановление синусового ритма, или дефибрилляцию.
Имплантируемый кардиовертер-дефибриллятор (ИКД) состоит из:
• Батарея (аккумулятор), которая снабжает электрической энергией имплантируемый дефибриллятор для того, чтобы он мог стимулировать сердце (посылать электрический импульс по электроду к сердцу). Маленькая герметичная литиевая батарея служит много лет. Когда батарея истощается, имплантируемый дефибриллятор полностью заменяется.
Электроды
Имплантируемый дефибриллятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полости правого предсердия и в полости правого желудочка. В зависисмости от вида ИКД (однокамерный, двухкамерный, трехкамерный) каждый электрод имеет свои конструктивные особенности и предназначен для стимуляции одной из камер сердца.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый импульсным генератором, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор «следит» за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Для лучшей фиксации электрода к миокарду были разработаны специальные электроды активной фиксации. На конце электрода находится ввинчиваемая спираль, при помощи которой электрод фиксируется к той области, которую необходимо стимулировать. Спираль выдвигается в процессе имплантации электрода и, если возникает необходимость его замены, ввинчивается в обратном направлении и такой электрод легко удаляется.
В том случае, если сердечная деятельность полностью отсутствует или ритм очень редкий, стимулятор переходит в режим постоянной стимуляции и посылает импульсы к сердцу с заданной частотой. Если будет проявляться собственный ритм сердца, стимулятор перейдет в режим ожидания, т.е. будет функционировать в режиме по требованию (on demand).
Программатор
Программатор представляет собой специальный компьютер, который используется для контроля и изменения настроек кардиостимулятора. Программатор находится в больнице. Врач использует этот специальный компьютер для того, чтобы видеть, как кардиостимулятор работает и, если необходимо, изменить настройки кардиостимулятора.
Во время контрольного осмотра или когда Вы находитесь в больнице, врач может поместить головку программатора (она очень напоминает компьютерную «мышку») над имплантированным кардиостимулятором. Это позволяет:
• Получить информацию из кардиостимулятора. Информация, полученная из кардиостимулятора, показывает как кардиостимулятор и сердце работают. На основании этой информации врач может изменять настройки кардиостимулятора.
• Изменить настройки кардиостимулятора. При необходимости врач может поменять настройки имплантированного кардиостимулятора без каких либо хирургических операций.
Какие существуют типы ИКД?
Однокамерный ИКД
Однокамерный ИКД применяется в случаях фибрилляции предсердий или когда у пациента нет преходящих блокад проведения и сердечный ритм полностью соответствует потребностям организма. Стимулятор имеет один желудочковый электрод, который размещают в полости правого желудочка. При возникновении ЖТ или ФЖ кардиостимулятор производит разряд дефибриллятора. Стимулятор имеет алгоритм сверхчастой и программированной стимуляции для предотвращения приступа ЖТ «безболевой стимуляцией». Кроме высокой эффективности алгоритма безболевой стимуляции в купировании ЖТ, данный режим практически не расходует заряд батареи ЭКС. Разряд дефибриллятора в этом случае не производится.Если у пациента брадикардия, то ИКД работает как обычный кардиостимулятор.
Двухкамерный ИКД
Двухкамерный ИКД содержит две камеры стимуляции, предназначенные для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым прослеживая сердечный ритм в предсердиях и в желудочках. При АВ блокадах ИКД осуществляет кардиостимуляцию предсердного и желудочкового ритмов. Антитахикардитическая терапия осуществляется на всех уровнях, в том числе может купировать внезапное учащение предсердного ритма при трепетании предсердий, предсердной тахикардии, наджелудочковой тахикардии антитахикардитеческой стимуляцией (АТС). АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи ИКД.
Трехкамерный ИКД (КРТ/ИКД)
Кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией. КРТ/ ИКД применяется для терапии сердечной недостаточности (СН), синхронизируя желудочки сердца в единый цикл сокращений сердца. КРТ/ИКД может осуществлять весь спектр антиаритмической терапии, в том числе осуществлять терапию разрядом дефибриллятора для восстановления сердечного ритма.
Как работает ИКД
Терапия тахиаритмий
Кардиостимулятор ИКД, постоянно «следит» за электрической активностью Вашего сердца. Он всегда может сказать какой у Вас ритм, в том числе выполнять функцию «Холтеровского монитора» записывая в память фрагменты сердечного ритма, помогая врачу узнать о ритме пациента больше, чем обычная электрокардиограмма. Если в сердце возникает тахиаритмия, то алгоритмы стимулятора проведут электрическую терапию в автоматическом режиме. Вид лечения, программа функций стимулятора зависит от параметров настройки, которые выбирает Ваш доктор. После имплантации ИКД доктор должен сообщить, какую терапию он установил.
Фибрилляция желудочков – событие, очень опасное для Вашей жизни. ИКД специально разработан, чтобы восстановить синусовый ритм шоковым разрядом. Это называется дефибрилляцией. Ваш ИКД обладает возможностью безболевого восстановления ритма (антитахикардитическая функция) и антибрадикардитической функцией лечения всех типов брадиаритмий.
Дефибрилляция
Если ИКД обнаруживает ФЖ, то он обеспечивает высокой энергией шокового разряда. Это называется дефибрилляцией. Во время дефибрилляции разряд подается непосредственно в сердце. Для восстановления синусового ритма требуется намного меньше энергии (1/10-ти) по сравнению с внешней дефибрилляцией, которую выполняют врачи в экстренных ситуациях.
Общее время от начала приступа ФЖ к разряду дефибриллятора составляет около 10 секунд. За это время происходит накопление энергии в ИКД, что необходимо для воспроизведения высокого разряда при дефибрилляции.
Антитахикардитическая стимуляция (АТС)
Антитахикардитическая стимуляция получила широкое применение для подавления большинства тахиаритмий сердца, в том числе ЖТ. Смысл АТС заключается в определении нарушений сердечного ритма и подавлении приступа путем сверхчастой или программированной стимуляцией.
АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи. При неэффективности АТС или при ФЖ производит разряд дефибриллятора.
При возникновении желудочковой тахикардии ИКД выполнит проверку неправильного ритма и выполнит необходимую терапию для восстановления синусового ритма. Вид программы антитахикардитической функции определяет Ваш врач при программировании ИКД. Если установлена антитахикардитическая функция (безболевое купирование тахиаритмий), то во время приступа ЖТ стимулятор восстановит правильный ритм сердца частой, с определенной последовательностью электростимуляцией. Такая стимуляция называется антитахикардитическая терапия, при ее возникновении пациент ее не ощущает.
Антибрадикардитическая стимуляция
Если ритм сердца становится очень медленным или возникают пропуски (паузы), ИКД может работать, как работает самый простой кардиостимулятор, применяемый при брадикардиях. Камеры предсердной и желудочковой стимуляции синхронизируют верхний и нижний ритмы, тем самым создавая оптимальный вид стимуляции.
Система тревоги
ИКД может иметь встроенную функцию оповещения пациента о необходимости обращения к врачу для оценки состояния. ИКД может быть запрограммирован таким образом, что при состояниях, требующих неотложного обращения к врачу, подаются 30-секундные звуковые сигналы. Два различных тона сигнала соответствуют различным причинам. Сигналы повторяются каждые 24 часа до тех пор, пока врач не считает информацию с помощью программатора. При звуковом сигнале ИКД нужно немедленно обратиться к врачу!
Процедура имплантации ИКД
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.
Перед операцией лечащий врач ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды. Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на которые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцами грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам стимулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от одного часа до двух.
В нашей клиники с успехом выполняются операции имплантации ИКД и последующее его программирование в оптимальном режиме.