Таргин или трамадол что сильнее
Таргин или трамадол что сильнее
Интенсивность боли определяет больной, а не его родственники.
Для оценки эффективности лечения рекомендуется ведение дневника боли с фиксированием даты, времени приема, дозы, пути введения, продолжительности действия и побочных эффектов.
Ступень 1. Лечение слабой боли начинают с нестероидных противовоспалительных средств, которые продаются в любой аптеке без рецепта врача. Препараты подбираются с учетом противопоказаний и индивидуальной переносимости больного. Чем эффективнее лекарство снимает боль, тем вреднее оно для желудка, поэтому при высоком риске гастропатии одновременно рекомендуется омепразол или нольпаза.
Ступень 2. Лечение боли умеренной интенсивности.
На этом этапе к максимальной дозе нестероидного противовоспалительного препарата добавляется минимально эффективная доза трамадола в таблетках. Постепенно доза трамадола увеличивается до 400 мг в сутки (по 50 мг до 8 раз в день или по 100 мг 3-4 раза в день), а таблетки меняются на внутримышечные инъекции по 100 мг 4 раза в сутки каждые 6 часов. Обезболивающее действие наступает через 30-40 минут после приема таблетки или через 5-10 минут после внутримышечной инъекции. Длительность действия от 4 до 6 часов.
Побочные действия. Трамадол часто вызывает тошноту с рвотой, запоры и сонливость. При тошноте и рвоте таблетки можно заменить на инъекции.
Медикаментозная коррекция побочных эффектов такая же, как и при обезболивании на 3 ступени (см. ниже).
Взаимодействие с другими препаратами:
Транквилизаторы, седативные средства взаимно потенцируют эффекты.
Осторожность необходима при одновременном назначении с нейролептиком, антидепрессантом, карбамазепином. Нельзя вводить в одном шприце с диклофенаком, реланиумом.
Комбинации снижают болевой синдром меньшей дозой трамадола и позволяют как можно дольше задержаться на 2 ступени обезболивающей лестницы. При грамотном обезболивании потребность в наркотических анальгетиках можно значительно отсрочить.
При умеренной боли вместо трамадола врач может назначить пластырь дюрагезик 12,5 мкг/час или таргин в таблетках в дозе 2,5 мг/5 мг
Таргин: актуальные возможности лечения хронического болевого синдрома. 7-й Международный междисциплинарный конгресс Manage Pain. Сателлитный симпозиум компании «Мундифарма»
Хронический болевой синдром в неврологии
Механизмы развития острой и хронической боли принципиально различаются. Если в основе острой боли лежит реальное повреждение тканей организма, то в генезе хронической боли на первый план выходят изменения в центральной нервной системе, поэтому лечение пациентов с хронической болью по алгоритмам лечения острой боли не приведет к положительным результатам.
По словам профессора А.Б. Данилова, хронический болевой синдром следует рассматривать с позиции биопсихосоциальной модели, которая признана во всем мире. Биопсихосоциальная модель предусматривает оценку роли биологических, вертеброгенных, генетических, гендерных факторов в совокупности с оценкой когнитивно-поведенческих, психологических и социально-культурных факторов развития болезни. Биопсихосоциальный подход позволяет правильно понять природу и механизм развития болевого синдрома и адекватно выстроить индивидуальную программу лечения, которая может включать самые разные компоненты и направления (рисунок).
Применение опиоидных анальгетиков при хронической неонкологической боли будет иметь минимум нежелательных последствий при соблюдении основных принципов. Так, даже при сильной неонкологической боли опиоиды не применяются в качестве препаратов первого ряда. Кроме того, опиоиды должны быть интегрированы во всю мультимодальную программу терапии. Препараты назначаются в максимально низких дозах, предпочтение отдается пролонгированным формам. Курс лечения не должен превышать 30 дней. При этом необходимо осуществлять мониторинг лечения, отслеживая не только эффективность терапии, но и возможные побочные реакции.
Побочные эффекты опиоидов известны. Как правило, они затрагивают центральную нервную систему (угнетение дыхания, сонливость, головокружение, рвота) и желудочно-кишечный тракт (ЖКТ) (запор, вздутие, задержка опорожнения желудка). Опиоид-индуцированный запор – наиболее распространенный и проблемный побочный эффект опиоидов со стороны ЖКТ, способный снизить на треть успешный эффект от лечения боли.
Связывание опиоидов в мю-опиоидных рецепторах стенок кишечника приводит к ослаблению нормального сокращения мышц кишечника и возникновению дискоординации этих сокращений. Таким образом нарушается моторика кишечника, что сопровождается опиоид-индуцированным запором.
Этого побочного эффекта лишен новый препарат Таргин. В 2008 г. применение препарата было одобрено в 13 странах Европы. В 2015 г. Таргин в виде таблеток пролонгированного действия, покрытых пленочной оболочкой, с широким диапазоном доз был зарегистрирован в России.
При приеме внутрь препарата Таргин налоксон блокирует мю-рецепторы в кишечнике, препятствуя воздействию на них оксикодона и обеспечивая нормальное функционирование кишечника. В то же время оксикодон, попадая в головной и спинной мозг, действует на опиатные рецепторы, оказывая обезболивающий эффект. Таким образом, оксикодон обеспечивает эффективную анальгезию при сильной боли, а налоксон не допускает развития такого серьезного побочного явления, как опиоид-индуцированный запор.
Хронический болевой синдром в онкологии
Онкологическая боль – это не просто механическая боль, вызванная быстрым ростом опухолевых клеток. Опухоль выделяет специфические аллогены: эндотелин, простагландины, фактор некроза опухоли альфа, которые возбуждают или повышают чувствительность периферических рецепторов и нервных волокон. Кроме того, опухоли выделяют ионы водорода, что приводит к местному ацидозу, сопровождающемуся сходными эффектами. Длительно существующая онкологическая боль повышает сенситизацию нервной системы. Протеолитические ферменты, вырабатываемые опухолевыми клетками, постоянно возбуждают и дестабилизируют сенсорную симпатическую иннервацию, что приводит к невропатической боли.
По разным оценкам, от 10 до 30% пациентов страдают послеоперационным хроническим болевым синдромом. Периферическая полиневропатия, вызванная химиотерапией, развивается у 60–68% больных. Боли, обусловленные радиотерапией, могут возникнуть в 10–15% случаев. В США общий пул пациентов с хронической болью после перенесенного противоопухолевого лечения составляет 14,5 млн человек и, по прогнозам, к 2024 г. вырастет до 19 млн.
Основные принципы лечения сильной хронической боли в онкологии – поэтапное назначение анальгетиков в неинвазивных формах от неопиоидных (парацетамола и НПВП) при слабой боли, мягких опиоидов при умеренной боли до сильнодействующих опиоидов при тяжелом болевом синдроме. Препараты принимаются по часам, с опережением развития сильной боли. Задача врача – подобрать для каждого конкретного пациента наиболее эффективный анальгетик в оптимальной дозе, обеспечивающей максимальный эффект при минимуме нежелательных явлений.
Для рационального лечения болевых синдромов у онкологических больных, согласно рекомендациям ВОЗ, принято выделять три ступени фармакотерапии (трехступенчатая лестница ВОЗ). На первой ступени при слабой боли используются неопиоидные анальгетики (парацетамол, НПВП, анальгин) ± адъюванты. Важно помнить, что НПВП противопоказаны пожилым людям, людям с гипертонической болезнью, патологией почек, риском развития кровотечений. На второй ступени при умеренной боли неопиоидные анальгетики дополняются слабыми опиоидами, на третьей – используются сильнодействующие опиоидные анальгетики в комплексе с адъювантной терапией.
Опиоиды в лечении хронической неонкологической боли
Пациент, 72 года, обратился с жалобами на интенсивную хроническую боль в спине. Диагноз: стеноз позвоночного канала, спондилоартроз и остеохондроз поясничного отдела позвоночника, ожирение, диабет, хроническая почечная недостаточность (скорость клубочковой фильтрации 2 ). Из анамнеза: лечение диклофенаком, метамизолом и трамадолом, которое не привело к улучшению состояния пациента. По мнению докладчика, данная схема лечения была неэффективна и опасна для коморбидного больного с хронической почечной недостаточностью. Только применение опиоидного анальгетика, не обладающего нефротоксичностью, позволило снизить интенсивность болевого синдрома и добиться функционального улучшения.
Безусловно, при выборе препарата необходимо ориентироваться на характер боли, профиль возможных побочных эффектов. По мнению профессора М. Шенка, наиболее распространенными нежелательными реакциями считаются седативный эффект и запор. Поэтому, например, для того чтобы достичь максимального снижения нарушений моторной функции у пациента, можно использовать препарат Таргин, который позволяет не только эффективно купировать сильную боль, но и в значительной степени предотвратить развитие опиоид-индуцированных запоров.
В Германии опиоидные анальгетики успешно применяются для лечения хронической боли у неонкологических пациентов. «У нас достаточно хорошо развита система медицинского страхования, поэтому опиоиды, назначенные врачом, больной получает бесплатно», – пояснил докладчик. Согласно национальному руководству, опирающемуся на метаанализ целого ряда исследований с хорошим уровнем доказательности, опиоидные анальгетики эффективны у пациентов с хронической болью в спине, остеоартритом и хронической невропатической болью. «Применение опиоидов в течение нескольких месяцев приводило к снижению интенсивности боли и улучшению физических функций у пациентов с неонкологической хронической болью, что воспринимается нами как одна из основных целей лечения», – пояснил профессор М. Шенк.
При выборе фармакотерапии следует учитывать имеющийся хронический болевой синдром, пожелания пациента, наличие у него коморбидного состояния, соотношение пользы/вреда терапии, характеристику препарата и немедикаментозные методы лечения. По мнению докладчика, назначение опиоидного анальгетика следует проводить с учетом предпочтений самого пациента, в процессе совместного принятия решения. При хронических болевых синдромах важно, чтобы опиоидотерапии сопутствовала физиотерапия и/или психотерапия либо коррекция образа жизни пациента.
«Опиоиды вполне безопасны, если схема терапии верно выстроена. Частота привыкания не превышает 2% случаев», – констатировал профессор М. Шенк. Он также подчеркнул, что основной анамнез и анамнез боли, наличие аддикций, а также психическое состояние пациента должны быть обязательно задокументированы. Важно также, чтобы пациент в период титрации дозы или смены препарата не садился за руль.
При лечении хронической неонкологической боли необходимо использовать лекарственные средства с замедленным высвобождением и пролонгированным действием. Следует начинать лечение с минимальной дозы, при необходимости ее повышая.
Врач вместе с пациентом должен устанавливать индивидуальную и реалистичную цель лечения. При длительном приеме опиоидов следует регулярно проверять, достигнута ли цель лечения, есть ли побочные эффекты. Если после 12 недель опиоидотерапии цель лечения не достигнута или отмечается наличие некупируемых побочных эффектов, то терапию необходимо прекратить. Анальгетик рекомендуется отменить и в случае угрозы развития гипералгезии, вызванной опиоидотерапией.
Лечение может длиться дольше трех месяцев только у пациентов, отвечающих на терапию. После шести месяцев терапии можно рассмотреть возможность снижения дозы препарата или ее прекращения. «Однако длительную терапию необходимо отменять постепенно, иначе могут развиться серьезные побочные эффекты. Благополучной отмене могут способствовать сопутствующее лечение, физиотерапия или психотерапевтическое сопровождение», – отметил профессор М. Шенк в заключение.
Таргин или трамадол что сильнее
— трансдермальные терапевтические системы (ТТС) фентанила (пластырь на 72 ч);
— пропионифенилэтоксиэтилперидин (просидол) — защечные таблетки;
— трамадола гидрохлорид в виде таблеток;
— трамадола гидрохлорид в виде капсул.
В 2017 г. в нашу страну поступил и начал применяться еще один препарат — оксикодон + налоксон (таргин), который был зарегистрирован в России 2015 г.
Для правильного выбора, какой из трех препаратов следует предпочесть в каждой клинической ситуации, необходимо более детально изучить все особенности, преимущества и недостатки каждого из них.
1. Морфин
Лекарственные взаимодействия и предостережения
Морфин усиливает действие снотворных, седативных, местно-анестезирующих лекарственных средств, препаратов для общей анестезии и анксиолитиков.
Применение
Морфин производят во многих странах в самых разнообразных неинвазивных формах: свечи, таблетки, капсулы, раствор или сироп для приема внутрь. Капсулы и таблетки производят двух видов: быстрого действия и продленного действия (на 12 или 24 ч). Есть формы препаратов с быстрым высвобождением, которые позволяют более точно назначить (титровать) необходимую и безопасную дозу для пациента (такие формы пока у нас не зарегистрированы).
Согласно рекомендациям ВОЗ, а также национальным рекомендациям США, Канады, Великобритании и некоторых других стран, пероральный путь введения препаратов является предпочтительным, начиная со второй ступени (при умеренной боли), если есть такая возможность. Лекарственные препараты следует вводить наиболее эффективным, удобным и наименее болезненным способом [3—7].
Однако уже давно установлено, что трамадол (как и кодеин) не у всех пациентов эффективен. Это связывают с выраженным генетическим полиморфизмом цитохрома Р4502Д6: у 6% населения (европеоидного типа), имеющих от природы повышенную активность этой цитохромной системы, эффект трамадола будет значительно выше, а у 8—10% лиц, у которых этот фермент ослаблен, обезболивание будет неэффективным [9].
Таким образом, почти каждый десятый пациент может иметь недостаточный эффект при обезболивании трамадолом (или кодеином), и это будет показанием к переходу на малые дозы сильных опиоидных препаратов.
Rp: Tabl. Morphini 0,03 № 40 (сорок)
Rp: Caps. Morphini 0,03 № 40 (сорок)
S: по 1 капс. 2 раза в сутки
2. ТТС фентанила
Общие сведения. История создания фентанила составляет всего 57 лет. В 1959 г. его синтезировал немецкий химик Пол Янссен, и с 1960 г. он применяется для проведения анестезии во время оперативных вмешательств [1].
Особенности фармакологии фентанила
Поскольку фентанил является высокоактивным опиоидным препаратом, во многих зарубежных руководствах не рекомендуется применять ТТС фентанила у опиоид-наивных пациентов (тех, кто раньше не принимал опиоиды) [10—13].
Биодоступность фентанила из ТТС весьма вариабельна. Указанные дозы препарата в мкг/ч, как правило, отражают среднее количество лекарственного средства, поступающего пациенту в течение времени предписанного для применения ТТС. Безусловно, у разных пациентов имеются индивидуальные особенности диффузии препарата, от чего будет зависеть его поступление в системный кровоток. Так, например, для ТТС 100 мкг/ч средняя (±SD) доставка составляет 97 (±15) мкг/ч, а количество неиспользованного фентанила в пластыре через 3 дня может варьировать от 30—85% исходного содержимого [18, 19].
У пациентов в состоянии кахексии концентрация фентанила в плазме снижается на 1/3 — 1,2, что вероятно связано с истощением подкожно-жировой клетчатки, а также со снижением гидратации кожи [20, 21].
Лекарственные взаимодействия
Фентанил метаболизируется посредством CYP3A4. Поэтому при одновременном применении лекарственных средств, ингибирующих этот цитохром (флюконазол, вориконазол, циметидин, антибиотики группы макролидов: эритромицин, кларитромицин, грейпфрутовый сок), повышается плазменная концентрация препарата (ингибируется распад фентанила в печени), а карбамазепин, фенитоин, фенобарбитал, рифампицин индуцируют активность CYP3A4, соответственно снижая эффективность фентанила за счет усиления метаболизма.
Предостережения
Современные пластыри матриксного типа не рекомендуется разрезать, хотя теоретически это безопасно и не вызывает проблем. После регистрации и появления ТТС в минимальной дозе — 12 мкг/ч, титрование стало достаточно точным, и, по данным зарубежных авторов, сейчас нет необходимости в их разрезании [6].
Разрешенные начальные дозы для ТТС фентанила в качестве сильного опиоида в Великобритании составляют 12—25 мкг/ч в зависимости от предшествующей терапии, а доза 12 мкг/ч признана наиболее безопасной начальной дозой для полностью опиоиднаивных пациентов и для некоторых ослабленных пациентов, получающих низкие дозы слабого опиоида при умеренной боли. Нежелательные эффекты (тошнота и рвота) чаще встречаются у опиоид-наивных пациентов. С целью предотвращения побочных явлений не рекомендуется ежедневно повышать дозу ТТС [22].
В рекомендациях Европейской ассоциации паллиативной помощи от 2012 г. отдельный раздел посвящен использованию ТТС фентанила и ТТС бупренорфина, в котором указано, что эксперты не выявили никаких достоверных различий в эффективности между препаратами для трансдермального применения и другими опиоидами, но было отмечено превосходство ТТС в отношении риска развития запора и предпочтений пациентов. Это свидетельствует о том, что в ряде случаев опиоиды в форме ТТС являются удобными и эффективными обезболивающими средствами у пациентов, ранее не получавших опиоиды 3-й ступени [3].
В российских национальных клинических рекомендациях «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи», рекомендуется использовать ТТС как средство выбора у пациентов, которым по различным причинам невозможно назначить препараты перорально или трансмукозально (защечно или под язык), например, при мукозитах, язвенном или опухолевом поражении слизистой оболочки полости рта, дисфагии, а также при боли постоянного характера. Исключением являются пациенты с выраженной кахексией, повышенным потоотделением и нарушениями целостности кожных покровов [23].
Выписка препарата на рецептурном бланке
Препарат выписывается на рецептурном бланке формы № 148−1/у-88, № 148−1/у-04 (л), № 148−1/у-06 (л).
В соответствии с МНН пластыри фентанила следует выписывать следующим образом:
Rp: ТТS Fentanyli 25 mkg/h № 10 (десять)
S: по 1 пластырю на 3 суток
Максимальное количество препарата, выписываемое на одном рецептурном бланке, может быть увеличено при оказания медицинской помощи ым пациентам, но не более чем в 2 раза.
Оксикодон
Фармакология
Оксикодон является сильным опиоидом, по своим свойствам подобен морфину, но сильнее его в 1,5 раза. Биодоступность препарата при пероральном приеме составляет 75% (60—87%), начало действия — через 20—30 мин после перорального приема препарата быстрого высвобождения, а время достижения пиковой концентрации в плазме 1—1,5 ч. Период полувыведения из плазмы 3,5 ч, продолжительность действия 4—6 ч [27].
Метаболизм оксикодона и предостережения при его применении
Оксикодон метаболизируется главным образом путем образования нороксикодона посредством CYP3A4, но около 10% оксикодона превращается в оксиморфон посредством изофермента CYP2D6 [33, 34].
Около 20% оксикодона выводится с мочой без изменений. При умеренной печеночной недостаточности период полувыведения увеличивается примерно на 2 ч. При почечной недостаточности концентрация оксикодона в плазме увеличивается на 50%, а период полураспада удлиняется на 1 ч. Хотя, по мнению некоторых авторов, оксикодон не рекомендуется при тяжелой почечной недостаточности, он достаточно широко используется как альтернатива морфину при слабой и умеренной степени почечной недостаточности [37].
Мощное обезболивающее действие оказывает именно молекула оксикодона, а не его метаболиты, поэтому, как и фентанил, оксикодон является препаратом выбора при нарушениях функции почек, хотя выводится преимущественно с мочой, и выделительная функция почек напрямую влияет на уровень оксикодона в крови [38].
Использование оксикодона должно сопровождаться профилактическим назначением слабительных, поскольку, подобно морфину, оксикодон сильно тормозит перистальтику кишечника.
С целью уменьшения серьезных побочных эффектов оксикодона, главным образом со стороны желудочно-кишечного тракта (ЖКТ), в конце прошлого века был создан комбинированный препарат оксикодон с налоксоном, где налоксону отведена роль антидота в конкурентном влиянии опиоида оксикодона на перистальтику кишечника. Поскольку налоксон имеет бóльшее сродство к опиоидным μ2-рецепторам, которые расположены в стенке кишечника, он блокирует их и не дает возможности воздействовать на них оксикодону. Таким образом, оксикодон активно всасывается в ЖКТ (до 75%) и поступает в системный кровоток, после чего оказывает основное обезболивающее действие, а налоксон, который практически не всасывается в ЖКТ (3%), обеспечивает хороший кишечный пассаж на фоне приема сильного опиоида. Применяется у неонкологических пациентов с умеренной и сильной болью, у онкологических больных для длительной опиоидной терапии. Препарат под брендовым названием таргин широко применяется в Америке и в Европе, зарегистрирован также в России и поступит для использования в 2017 г. Учитывая, что препарат впервые будет применяться в нашей стране, в представленном обзоре более подробно приведены правила его клинического использования [38].
Применение
Комбинированный препарат, содержащий оксикодон и налоксон (антагонист опиоидных рецепторов), в виде таблеток продленного действия таргин (Targin) зарегистрирован в России следующих дозах:
— налоксон 2,5 мг/оксикодон 5 мг;
— налоксон 5 мг/оксикодон 10 мг;
— налоксон 10 мг/оксикодон 20 мг;
— налоксон 20 мг/оксикодон 40 мг.
Таблетки пролонгированного действия принимают независимо от приема пищи, с достаточным количеством жидкости, не следует их делить или раздавливать.
Таблетка пролонгированного действия содержит двойную полимерную матрицу, предназначенную только для перорального использования. Предполагается, что при нецелевом использовании инъекционное введение компонентов таблетки (особенно тальк) могут вызвать локальный некроз тканей и гранулему легких или привести к другим серьезным, потенциально смертельным эффектам.
Минимальная дозировка препарата содержит всего 5 мг оксикодона и 2,5 мг налоксона, она используется в следующих ситуациях:
— для подбора эффективной дозы в начале терапии;
— при составлении необходимой промежуточной дозы (например, доза 15 мг по оксикодону);
— для постепенного снижения дозы препарата в случае его полной отмены.
В проведенных клинических исследованиях высокие дозы препарата хорошо переносились вплоть до 120/60 мг/сут. Однако число пациентов, получавших эту дозу, было недостаточным для ее официальной регистрации.
Максимальная суточная доза, согласно инструкции к препарату, определена в пределах 40/80 мг налоксон/оксикодон, что соответствует приему пролонгированных таблеток в дозе 40 мг/сут (по оксикодону) 2 раза в сутки.
За рубежом пациентам, которым требуются более высокие дозы препарата, рекомендуют принимать дополнительно оксикодон пролонгированного действия в те же временные интервалы в пределах максимальной общей суточной дозы 400 мг оксикодона пролонгированного действия. В этих случаях при приеме дополнительной дозы оксикодона положительное действие налоксона на пищеварительный тракт частично нивелируется.
Назначение налоксона/оксикодона одновременно с морфином (инъекционным или перорально) в качестве дотации нежелательно или требует постоянного мониторинга состояния пациента, поскольку эти препараты оказывают синергетическое действие при одновременном назначении [28—31].
В соответствии с зарегистрированной инструкцией препарат налоксон/оксикодон не предназначен для терапии острой боли или прорывов боли, поскольку не является быстродействующим, однако появились отдельные работы по применению его в терапии послеоперационной боли [40, 41].
Для лечения прорыва боли разовая доза опиоид
«Предлагают потерпеть»: как устроена помощь пациентам с онкозаболеваниями и болевым синдромом
Онкологические заболевания могут вызывать боль. Она значительно снижает качество жизни и терпеть ее не нужно. Тем более, что в арсенале врачей есть разные виды обезболивающих препаратов. Но на практике часто оказывается, что доступ к обезболиванию ограничен.
Причины боли
Откуда возникает боль при онкологическом заболевании? Часто причина боли — сама опухоль. Она может поражать кости, мягкие ткани, кожу, внутренние органы, сдавливать магистральные сосуды и нервы, вызывать кишечную непроходимость, нарушать отток желчи и мочи.
Например, при канцероматозе брюшины (опухолевые узлы на брюшине — прим. авт.) поражается тонкий слой клеток, который покрывает все органы брюшной полости. Брюшина очень чувствительный орган, и люди с канцероматозом всегда испытывают боль. Многие онкологические пациенты мало двигаются, что приводит к трофическим язвам и пролежням, которые тоже вызывают боль. Еще боль может быть связана с проводимым лечением — операцией, химио- или лучевой терапией, — поясняет Сергей Савчук.
 |
У каждого своя
Боль, как любое ощущение, субъективна. То есть интенсивность боли может измерить только тот, кто ее чувствует. Для оценки боли есть специальные шкалы. На приеме врач может попросить пациента оценить свою боль по 10-балльной шкале, где 0 — полное отсутствие боли, а 10 — максимально возможная боль, которую человек не может терпеть.
Алексей работает специалистом по паллиативной медицине, большая часть его деятельности связана с подбором обезболивания для пациентов с онкологическими заболеваниями.
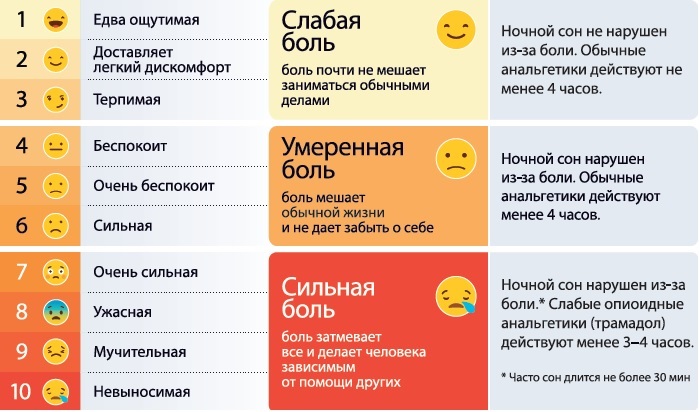 |
Пример шкалы боли. Источник: портал «Про Паллиатив»
Всемирная организация здравоохранения рекомендует при назначении обезболивающих придерживаться следующих принципов:
Орально — предпочтение обезболивающим в форме таблеток.
По часам — препарат нужно принимать через фиксированные промежутки времени, не дожидаясь, когда возникнет боль.
Индивидуально — врач подбирает обезболивание с учетом особенностей организма пациента и сопутствующих заболеваний.
С вниманием к деталям — врач должен предупредить пациента обо всех возможных побочных эффектах и о том, как их можно предотвратить.
На практике эти принципы почти не соблюдаются. И пациентам с онкологическими заболеваниями часто очень сложно получить адекватное обезболивание.
Один на один
У отца Светланы из Красноярска рак желудка. После отказа в лечении из-за перенесенного инсульта и сопутствующих заболеваний его направили в поликлинику по месту жительства — мужчина нуждался в обезболивании.
Участковый терапевт назначила НПВС в уколах, довольно быстро средство перестало помогать. Врач выписала рецепт на Трамадол — ни о каком подборе дозы и речи не было. Не предупредили о возможных побочных эффектах. Начались запоры. Папа очень страдал и слег. Вмешалась пандемия, врача вызвать домой стало практически невозможно, без осмотра по телефону выписывали рецепты и оставляли в регистратуре поликлиники. Мы сказали, что состояние стало хуже, смогла прийти участковый врач, и хотя папа ей сказал, что оценивает боль на 3 (он тогда больше от запора страдал), нам выписали наркотическое обезболивающее тоже без плавного перехода сразу три раза в день, — рассказывает Светлана.
По словам женщины, все проблемы случились из-за невозможности найти общий язык с врачом:
Терапевт придерживалась своей схемы, не слышала нас, вернее, не хотела слышать. Назначение всегда было одно для любого препарата — три раза в день, хотя в аннотации к препарату написано — два раза в день, через 12 часов. Дозы сразу были большие. В 21 веке в городе-миллионнике, краевом центре, мы остались один на один со своими проблемами, как будто живем в глухой деревне со стареньким фельдшером, — сетует Светлана.
«Приходите завтра»
Путь получения рецепта на обезболивающие очень тернист. Часто пациента сначала направляют к онкологу в районную поликлинику. Онколог осматривает человека и выдает консультативное заключение. В нем должно быть указано, что у пациента болевой синдром или что он нуждается в адекватном обезболивании. Дальше врач-онколог отправляет пациента к участковому терапевту за рецептом. Терапевт выписывает рецептурный бланк, и пациент едет в специальную аптеку, где по рецепту получает лекарство.
Зачастую этот путь занимает много времени, потому что на любом из этапов что-то может пойти не так. Во-первых, к онкологу довольно сложно попасть с улицы — нужна запись или направление. Может так получиться, что поликлиника, где есть онколог, не совпадает с адресом регистрации пациента, и ему приходится ехать в поликлинику по месту жительства, чтобы попасть к участковому терапевту. Терапевты очень неохотно идут на то, чтобы выписать рецепт человеку, не относящемуся к его участку, — объясняет Сергей Савчук.
Алексей Ильюхов приводит другие примеры трудностей:
Терапевт может сказать: “Ой, я столько не выпишу”. Или: “Ой, вы знаете, у нас в поликлинике принято, чтобы на рецепте еще руководитель расписался, но его сейчас нет. Приходите завтра”.
Следующая на очереди аптека. Рецепт идет в определенную аптеку — не все работают с наркотическими анальгетиками.
Человек приезжает за лекарством в аптеку и запросто может столкнуться с ситуацией, когда этого препарата в аптеке нет. Или есть, но немного другой, например, в другой дозировке. Тогда ему препарат не выдают. Он разворачивается, едет ко мне назад, и я выписываю ему новый рецепт. И пациент опять едет в аптеку. А она уже закрылась. На практике мы звоним сначала в аптеку, находим нужный препарат, бронируем его и информацию об аптеке даем пациенту, — перечисляет Алексей Ильюхов.
Врач-терапевт, которая лечит папу Светланы, несколько раз делала ошибки, выписывая рецепт. Мама Светланы ехала в аптеку за лекарством, а потом назад в поликлинику — переписывать рецепт.
Часто проблемы возникают у тех пациентов, которые не могут передвигаться и прийти в поликлинику на очный прием.
Терапевт, вызванный на дом, может сказать, что не в его компетенции — определять, нуждается ли онкопациент в обезболивании. Онкологи домой приходят крайне редко — в амбулаторном звене их мало, они физически не успевают ходить по вызовам. Я во всех выписках пишу, что пациент должен быть обеспечен адекватным обезболиванием, даже если пока оно ему не нужно. Это должно сократить путь получения обезболивания в случае необходимости на один шаг, — комментирует Сергей Савчук.
Законный драгдилер
Откуда возникают эти трудности? По словам Анны Повалихиной, одна из причин — нормативная зарегулированность: оборот наркотических лекарственных препаратов регламентируется несколькими федеральными законами, многочисленными постановлениями Правительства РФ и приказами федеральных органов исполнительной власти. Медицинским и фармацевтическим работникам непросто самостоятельно разобраться, как применять на практике этот массив нормативных правовых актов.
Алексей Ильюхов видит эту причину иначе:
 |
В поликлинике Светлане грозили наркоконтролем из-за того, что они «скачут по лекарствам»:
По словам Алексея, мешают работе и мифы в головах коллег-врачей:
Некоторые, например, считают, что наркотики нужны только в самом крайнем случае, потому что зависимость сразу, и вообще от них умирают быстрее, поэтому людей, как правило, недообезболивают, предлагают потерпеть. Еще огромная проблема — мы не умеем небольно обезболивать. Трамадол в ряде учреждений, в том числе в детских стационарах будут колоть в мышцу. Стандартная доза 5 мл — это много и больно. А можно сделать укол в вену или дать таблетку. Если речь идет о ребенке, то он будет до последнего терпеть и не говорить, где болит, чтобы ему не сделали еще больнее.
Незначительные изменения
По словам Анны Повалихиной, в последние годы требования, касающиеся обезболивания наркотическими средствами, упростились. В частности:
— не нужно больше возвращать упаковки (ампулы, флаконы) от использованных в медицинских целях наркотических и психотропных лекарственных препаратов.
— закреплены назначение и выписка наркотических и психотропных лекарственных препаратов не только пациентам с выраженным болевым синдромом, но и с нарушением сна, судорожными состояниями, тревожными расстройствами, фобиями, психомоторным возбуждением.
— увеличено предельно допустимое количество отдельных наркотических и психотропных лекарственных препаратов для одного рецепта.
 |
Но Алексей говорит, что изменения не очень значительные:
Обещают сделать электронные рецепты по примеру больничных листов. Это хорошо, но не уверен, что эта штука сразу заработает с наркотическими анальгетиками — куда девать завод, который делает эти рецепты, и что делать с кладовщиками, которые хранят запас рецептов?
Куда обращаться пациенту, если отказывают в обезболивании или текущее обезболивание не убирает болевой синдром?
Круглосуточная бесплатная горячая линия Росздравнадзора для приема обращений о нарушении порядка назначения и выписки обезболивающих препаратов — 8-800-550-99-03. Телефоны горячих линий Росздравнадзора в регионах.
Горячая линия помощи неизлечимо больным людям Благотворительного фонда помощи хосписам «Вера» — 8-800-700-84-36. Специалисты линии круглосуточно и бесплатно оказывает информационную, юридическую, социальную, психологическую, духовную поддержку нуждающимся в паллиативной помощи и их близким, а также консультативную помощь специалистам, которые занимаются уходом за неизлечимыми больными.
Круглосуточная бесплатная горячая линия Благотворительного фонда AdVita — 8-800-700-89-02. Специалисты линии могут порекомендовать нерецептурные обезболивающие, чтобы снять болевой синдром, дать юридическую информацию в случае, если в выдаче обезболивающего средства вам отказывают.
На какие законодательные инициативы можно опираться, чтобы отстаивать свои права?
Анна Повалихина выделяет основные:
Федеральный закон от 21.11.2011 N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», статья 19 (редакция от марта 2019 года): пациентам гарантировано «облегчение боли, связанной с заболеванием, состоянием и (или) медицинским вмешательством, методами и лекарственными препаратами, в том числе наркотическими лекарственными препаратами и психотропными лекарственными препаратами».
Для пациентов, нуждающихся в паллиативной помощи, назначение обезболивающих лекарственных препаратов, в том числе наркотических, закреплено пунктом 24 Положения об организации оказания паллиативной помощи, утвержденного Приказами Министерства здравоохранения РФ и Министерства труда и социальной защиты РФ от 31 мая 2019 г. N 345н/372н.
Что делать медикам, если они хотят разобраться в тонкостях назначения наркотических препаратов?
На портале «Про Паллиатив» Благотворительного фонда помощи хосписам «Вера» размещены материалы, которые помогут медикам освоить все аспекты назначения наркотических препаратов и избежать ошибок при выписке рецептов, а также практическое руководство для медицинских работников по оформлению рецептурных бланков на лекарственные препараты при лечении болевого синдрома.
Очень хороший месяц
С новой схемой обезболивания наш дорогой больной прожил очень хороший месяц: встал с постели, гулял, даже на даче побывать успел. К сожалению, сейчас ситуация ухудшилась. Но мы понимаем, что болезнь прогрессирует и ухудшения неизбежны, — заключает Светлана.


