Тазобедренный сустав не на месте что делать
Синдром щелкающего бедра
Состояние щелкающего тазобедренного сустава является весьма распространенным явлением, сопровождаемым щелчками в вышеназванной области при вставании, ходьбе, а также совершении других различных движений ногой. При этом, щелкающий звук слышится именно в момент сокращения (движения) над выступом кости сухожилия, либо мышцы.
Как правило, при данном состоянии не наблюдается каких-либо дискомфортных ощущений и боли и, как показывает медицинская практика, вероятность нарушения работы опорно-двигательного аппарата практически исключена. Однако, наличие данного синдрома на протяжении нескольких лет способно, все-же, существенно надоесть пациенту. Кроме того, бывают случаи, когда такой недуг провоцирует появление и последующее развитие бурсита.
Анатомические особенности тазобедренного сустава
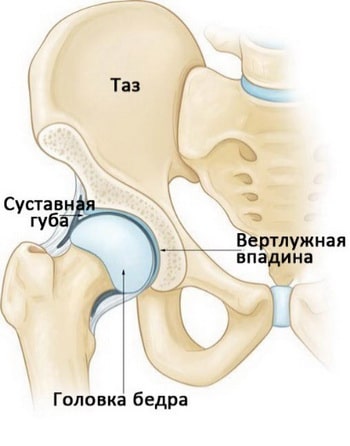
Тазобедренный сустав, образованный головкой бедренной кости (ГБК) и вертлужной впадиной, имеет шаровидную форму. При этом, вертлужная впадина окружена обеспечивающим стабильность сустава фиброзно-хрящевым образованием (суставной губой).
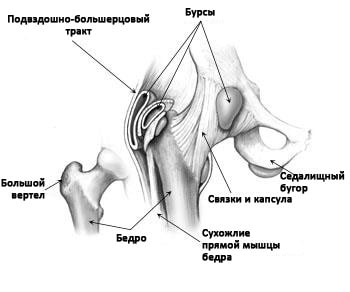
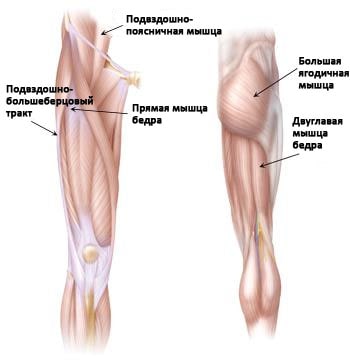
По наружной стороне сустава проходят связки, удерживающие его твердые (костные) элементы. Поверх связок размещены сухожилия, прикрепляющие мышцы таза, ягодиц и бедра к костям. Такая анатомическая система и обеспечивает возможность совершения всех видов повседневных движений.
Кроме того, в районе тазобедренного сустава имеется несколько обеспечивающих скольжение и амортизацию суставных элементов бурс — так называемых сумок-полостей, содержащих особую жидкость.
На рисунке можно увидеть анатомию тазобедренного сустава, состоящего из костей, сухожилий и бурс.
Из-за чего мы слышим щелчки в бедре?
Появление щелкающих звуков в тех или иных районах бедра, зачастую ощущаемых и физически, наблюдается там, где ткани мышц и сухожилий размещены в максимальной близости от костей.
Наружная суставная поверхность
Очень часто возникновение щелкающих звуков наблюдается в районе наружной поверхности тазобедренного сустава, где над выстоящим кнаружи большим бедренным вертелом проходит находящийся в перманентно натянутом состоянии подвздошно-большеберцовый тракт.
Передняя суставная поверхность
Сухожилие прямой бедренной мышцы, проходящее по фронтальной суставной поверхности, также может являться причиной возникновения пощелкиваний, уловимых на слух. Это возникает потому, что, при совершении сгибательных движений, данное сухожилие перемещается относительно бедренной головки, и наоборот – при разгибании возвращается обратно.
Задняя бедренная поверхность (ягодичная область)
Причиной появления щелкающих звуков на данном анатомическом участке является прикрепленное к седалищной кости сухожилие двуглавой бедренной мышцы.
Травмы суставной хрящевой ткани
Различного рода травмы хрящевой ткани, расположенной в области вертлужной впадины, провоцируют не только появление щелкающих звуков, но и, даже, возникновение болевых ощущений, а также блокировку сустава.
Повреждения суставного хряща или суставной губы являются причинами появления щелкающих звуков.
Основные причины возникновения суставных щелчков
Причинами возникновения состояния щелкающего тазобедренного сустава, не редко, является чрезмерное мышечное натяжение, а также натяжение сухожилий в данной области, вызванное занятиями спортом и, что чаще, танцами.
Значительная часть пациентов, при наличии щелчков, предпочитают не обращаться к лечащему специалисту, а стараются решить эту проблему самостоятельно посредством следующих действий:
Однако, если данные мероприятия не приносят успеха – следует, все-же, обратиться к врачу.
Особенности диагностирования недуга
Изучение истории болезни и проведение физикальной диагностики
После предварительной беседы с пациентом, направленной на выяснение всех деталей его самочувствия, специалист проводит физикальное обследование.
Больной в присутствии врача выполняет различного рода движения, задаваемые доктором, отмечая, в какой области тазобедренного сустава возникают дискомфортные ощущения, а также щелчки.
Лучевые диагностические методики
Рентгенографическое обследование предоставляет возможность наглядно увидеть состояние костей. Однако, даже при наличии щелкающих звуков в суставе, рентгеновский снимок далеко не всегда способен предоставить объективную информацию и обнаружить наличие тех или иных патологий. По этой причине, специалист может назначить иные методики диагностирования.
Особенности лечения недуга
При лечении состояния щелкающего тазобедренного сустава, в первую очередь, пациенту назначают уменьшение физической активности и обеспечение максимально возможного покоя.
Физиотерапевтические процедуры
Дополнительным вариантом лечения может быть назначение врачом комплекса индивидуально разработанных физических занятий, укрепляющих прилегающие к тазобедренному суставу мышечные ткани.
В случае наличия в бурсе воспалительных процессов, специалист может ввести в ее полость устраняющие боль препараты на основе кортикостероидов.
Хирургическое вмешательство
Хотя консервативные методики устранения данного недуга являются весьма эффективными, все-же бывают ситуации, требующие хирургического вмешательства.
Артроскопическая малоинвазивная операция
Наиболее часто артроскопические операции на тазобедренном суставе показаны при полном разделении суставной губы.
Данная хирургическая процедура подразумевает введение в суставную часть артроскопа – небольшой по размерам камеры, отображающей через экран состояние сустава и позволяющей врачу проводить необходимые манипуляции.
Поскольку инструментарий, как и камера имеют минимальные размеры – такая операция относится к категории малотравматических.
Операции открытого типа
В некоторых клинических ситуациях требуется операция открытого типа, позволяющая наиболее эффективно устранить причину щелкающих звуков.
Важно отметить, что перед проведением того или иного вида хирургического вмешательства, специалист детально обсуждает с пациентом тип операции, оптимально подходящий в том или ином случае.
Лучшие упражнения при коксартрозе: правильная забота о тазобедренном суставе
Артроз тазобедренного сустава – диагноз неутешительный. Человека наверняка ожидают боль и скованность, ограничение подвижности и малоприятные прогнозы специалистов. Во время лечения и реабилитации восстановить активность поврежденного сустава помогает несложная гимнастика – один из компонентов комплексной терапии.
Упражнения при коксартрозе необходимо обсудить с лечащим врачом
Какие задачи решает лечебная физкультура при артрозе
Лечение артроза и остеоартроза тазобедренного сустава должно быть комплексным. Физическая активность усиливает действие медикаментов, а также:
После многократных повторений однотипных движений в организме активизируется компенсаторный механизм – постепенно восстанавливается функционирование сустава.
В гимнастику включают динамические и статические упражнения. Последние – способствуют напряжению мышц без явных телодвижений, что тоже очень полезно. Человек самостоятельно определяет амплитуду, увеличивая ее до появления болевого синдрома. Это и будет тем порогом, превышать который в целях безопасности нельзя.
Принципы выполнения гимнастики при коксартрозе
Гимнастика при коксартрозе не должна вызывать боли и дискомфорта
Противопоказания
Артроз 2 или 3 степени не является препятствием к умеренной и дозированной физической активности. Запретить заниматься гимнастикой врачи могут при таких диагнозах:
Недавно перенесли операцию по удалению аппендицита? Отложите гимнастику до согласия врача
5 упражнений, противопоказанных при коксартрозе
Безопасные упражнения при коксартрозе
1. В положении лежа на животе.
Вытяните руки по длине туловища и медленно поднимайте ноги поочередно вверх, удерживая их в максимальном положении в течение 10-20 секунд. Это упражнение создает достаточно большую нагрузку на бедра и ягодицы, поэтому увлекаться им не стоит – выполняется один раз за комплекс.
Еще один вариант выполнения этого упражнения – согнуть одну ногу в колене, оставив вторую – ровной, и зафиксировать такое положение тела на 15 секунд. Если вам еще не назначили лечение артроза запущенной стадии, выполняйте эти движения динамично.
Согните одну ногу в колене, а вторую оставьте ровной, поднимите вверх и задержите в таком положении на несколько секунд, пока не появятся болезненные ощущения. Повторите схему для второй ноги.
3. Сидя на ровной поверхности, например на коврике.
Выпрямите ноги вперед и попытайтесь дотянуться до пальцев ног плавно, в несколько подходов, чтобы не повредить мышцы резкими движениями.
Слегка расставьте ноги, наклонитесь немного вперед и поставьте руки на бедра. Покачивайтесь в разные стороны в течение 15-20 секунд. За комплекс рекомендуется сделать 4 таких подхода.
5. В положении стоя.
Оптимальная двигательная активность в положении стоя при коксартрозе – умеренная ходьба. Может показаться, что она оказывает большую нагрузку на тазобедренный сустав, однако полное обездвижение приведет к окончательной потере суставом синовиальной жидкости и подвижности, а со временем и к инвалидности. Ходьба в медленном темпе усиливает кровообращение и повышает мышечный тонус.
Существует много методик, разработанных для людей с коксартрозом. Гимнастика Гитта, к примеру, состоит из безопасных малоамплитудных движений и рекомендуется даже при коксартрозе 3 степени:
Поможет ли при коксартрозе йога
Если динамические упражнения вам противопоказаны, обратитесь к йоге. Эта техника предполагает активность статического типа, медленную и постепенную, которая, тем не менее, приносит организму пользу. Упражнения и асаны укрепляют мышцы, улучшают кровообращение, способствуют восстановлению суставов.
Йогой можно заниматься на любом этапе лечения остеоартроза тазобедренного сустава, в том числе после внутрисуставных инъекций «Нолтрекс». Именно такие спокойные размеренные упражнения помогают как нельзя лучше, без дискомфорта, восстановить функционирование сустава после введения заменителя синовиальной жидкости.
Запаситесь гимнастическим ковриком, сядьте на пол и выполните такие действия:
К сожалению, сама по себе лечебная физкультура не принесет большой пользы. Ее всегда сочетают с другими терапевтическими методами – приемом медикаментов, внутрисуставными инъекциями Noltrex или гиалуроновой кислоты, физиотерапией.
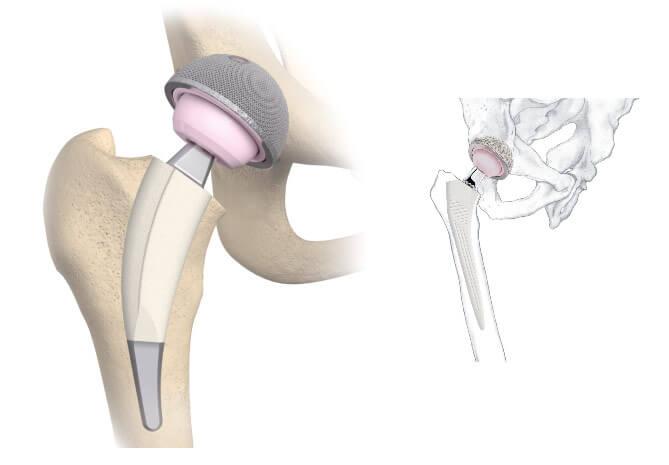
Боли и осложнения после эндопротезирования тазобедренного сустава
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.
Боль бывает разная, есть «хорошая» — после умеренных физических нагрузок. А есть «плохая», говорящая о проблемах которые нужно срочно диагностировать.
Статистика осложнений в процентах
Операция по установке протеза ТБС является единственным методом, который «ставит» пациента на ноги, избавляет от изнурительных болей и ограниченной трудоспособности, позволяет вернуться к здоровой физической активности. Неприятные патологические ситуации, связанные с имплантацией, возникают нечасто, о чем должен быть проинформирован пациент. Согласно проводимым рандомизированным контролируемым исследованиям, получены следующие данные:
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
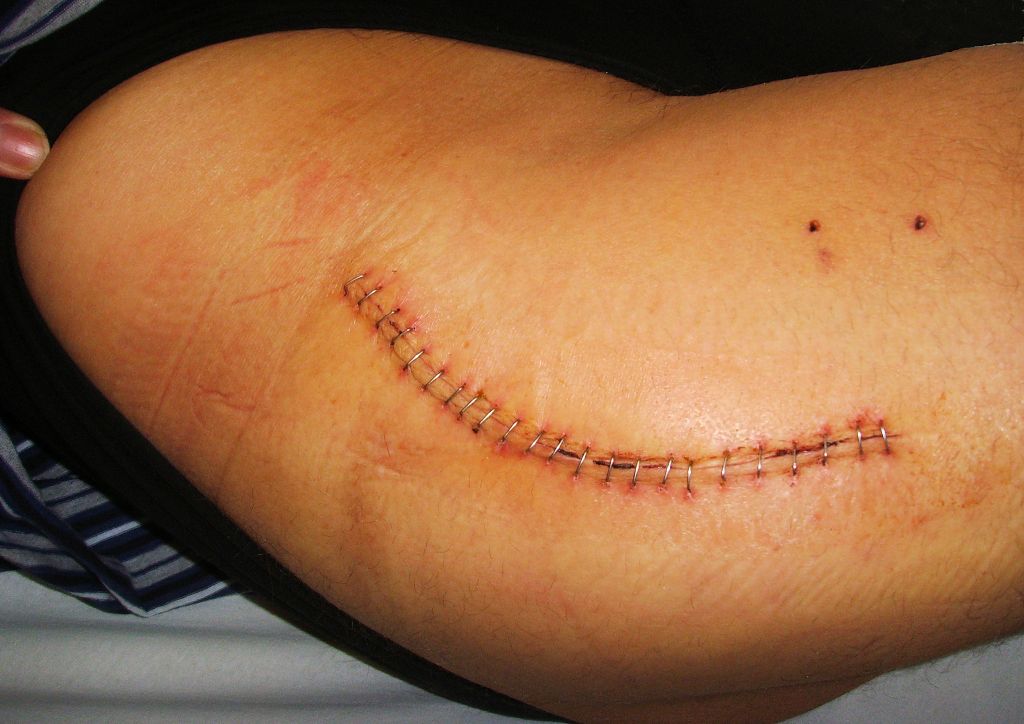
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.
Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
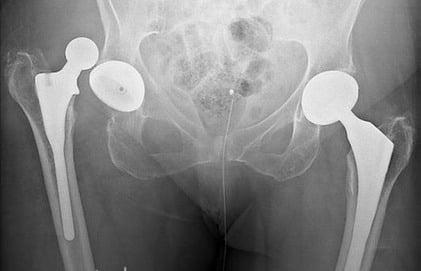
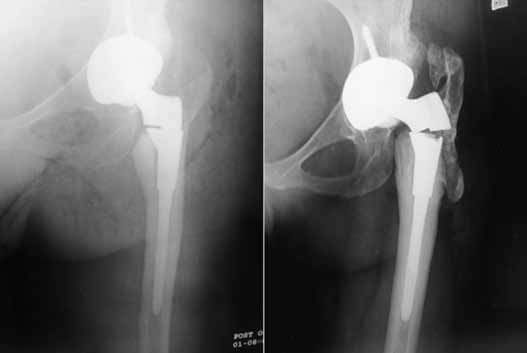
Вывихи и подвывихи эндопротеза
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
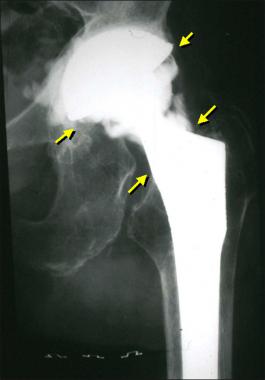
Парапротезная инфекция
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.
Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
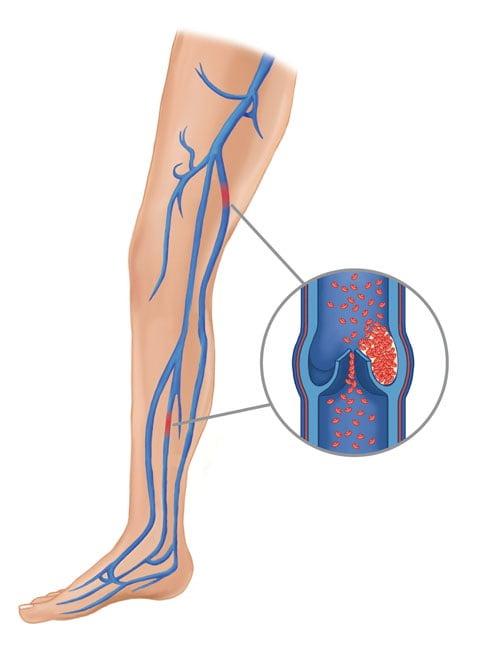
Тромбоэмболия (ТЭЛА)
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Перипротезный перелом
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
Разрушение импланта происходит очень редко.
Невропатия седалищного нерва
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.
В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Повреждение связок тазобедренного сустава: симптомы и лечение
Тазобедренный сустав (ТБС) принимает на себя значительную нагрузку при ходьбе и беге. Травмируется он редко, ведь это связано с анатомическими особенностями сочленения. Но есть и слабое место – связки, а любая избыточная физическая нагрузка может привести к их повреждению.
Растяжение связок ТБС
Чрезмерное физическое воздействие на соединительные ткани ТБС – основная причина растяжения. Большая нагрузка на связки тазобедренного сустава возникает при резких прыжках, сгибании или разгибании. Люди, которые ведут малоподвижный образ жизни, чаще всего подвержены таким травмам, ведь связки теряют свою эластичность.
В зоне риска находятся дети, пациенты в пожилом возрасте, а также люди, страдающие ожирением, сахарным диабетом и гипертонией. Определенную роль может сыграть искривление осанки, а также вредные привычки.
Причинами растяжения связок ТБС можно также считать:
Предупредить повреждение связок значительно легче, чем потом лечить его последствия, поэтому необходимо остерегаться ситуаций, которые могут привести к травматизации. Но, если уберечься не получилось, то действовать нужно очень быстро, чтобы не допустить осложнений.
Симптомы и лечение
Чтобы вовремя выявить травму и начать лечение, необходимо знать основные симптомы:
При сочетании всех этих симптомов следует немедленно обратиться к травматологу, чтобы он назначил лечение.
Первым делом нужно устранить повреждающее воздействие на связки. Для этого показаны ортезы, которые подбирает врач. Срок их использования напрямую зависит от его рекомендаций (обычно – это две недели). Данного периода как раз достаточно, чтобы сустав восстановился. При этом необходимо больше отдыхать на спине. На верхнюю часть бедра можно наложить эластичный бинт (колосовидную повязку) для уменьшения подвижности.
Если растяжение легкое (первой степени), то в первый день после травмы можно делать холодные компрессы, чтобы уменьшить отек и боль. На следующий день уже можно использовать согревающие компрессы, УВЧ и другие методы физиотерапии для улучшения кровообращения. Чтобы уменьшить болевой синдром и отек, также используют специальные мази и Нестероидные противовоспалительные препараты (НПВП), но стоит учесть, что такие препараты имеют много побочных эффектов. А уже через неделю можно приступать к гимнастике.
Если первую помощь оказали вовремя, а реабилитация проходила под контролем врача, то благодаря консервативному лечению связки смогут полноценно работать даже при растяжении второй степени. Но на это потребуется много времени (приблизительно два месяца) и сил. Специалист может назначить миорелаксанты, обезболивающие, препараты кальция и т.д. В некоторых случаях возможно хирургическое вмешательство.
Если говорить о симптоматике у детей, то признаки очень похожи на проявления травмы у взрослых. Но поставить диагноз бывает сложно даже профессионалу, поэтому нужны дополнительные обследования: рентген или МРТ. После растяжения ребенок часто жалуется на болезненные ощущения. Они могут быть как незначительными, так и очень сильными. Это во многом зависит от степени повреждения. Особенно опасным считается растяжение, которое не вызывает болей и дискомфорта. При этом состояние малыша будет постепенно ухудшаться. Через некоторое количество времени ТБС может стать не таким подвижным. На месте травмы может появиться гематома или отек, при этом кожа станет горячей.
При наличии острой боли родителям следует срочно отвести ребенка к врачу, ведь такая травма требует своевременного и правильного лечения.
При растяжении легкой степени травмированной ноге нужен покой. Надо будет отказаться от занятий спортом и уроков физкультуры. Необходимо разрабатывать ТБС постепенно. Растяжение второй или третьей степени требует госпитализации. В случае разрыва ребенку наложат гипс. Часто симптомы растяжения похожи на вывих или перелом, поэтому диагностику следует доверить только профессионалам.
Разрыв связок ТБС
Третья степень растяжения – полный разрыв одной связки или нескольких. Это происходит очень редко. Иногда тяжелые разрывы сочетаются с другими повреждениями сустава. В этом случае единственный вариант лечения – хирургическое вмешательство. Разрыв может произойти из-за падения с высоты (даже чуть больше собственного роста), ДТП, удара тяжелым предметом или спортивной травмы.
Основные признаки – резкая пульсирующая боль, распространяющаяся на бедро и паховую область, отек, кровоизлияния. При этом движения ограничены и человеку сложно отклонить туловище в сторону. Встать на поврежденную ногу также нельзя. Такая травма очень болезненная и характеризуется нарушением целостности кровеносных сосудов, поэтому ее лечение займет несколько месяцев.
На приеме врач осмотрит поврежденный участок, оценит подвижность сустава, состояние мышц, проведет диагностические тесты. Диагноз чаще всего ставится на основании:
Также для диагностики внутреннего кровотечения травматолог может сделать пункцию. Если в ТБС скопилось много крови, особенно спустя несколько дней после травмы, то показана срочная артроскопия – визуальный метод диагностики, позволяющий оценить его состояние изнутри. Специалист тщательно осмотрит ткани и при помощи маленьких инструментов проведет хирургические манипуляции для восстановления их целостности. В первый день после операции необходимо прикладывать холод на двадцать минут каждые три часа. Если появилась гематома, то назначаются крем и мазь с содержанием антикоагулянтов.
После операции для каждого пациента разрабатывают подробный курс реабилитации. Стоит учесть, что физическая активность во время реабилитации снижает риск образования тромбов.
Если не обращаться за специализированной медицинской помощью и не лечить разрыв, то результатом может быть хромота, ведь постепенно развивается деформирующий остеоартроз ТБС и появляется необходимость в протезировании.