Тазовое расположение слепой кишки что это такое
Болезни илеоцекального угла, методы диагностики
ОБЗОР А.С. Логинов, А.И. Парфенов, М.Д. Чижикова
Центральный научно-исследовательский институт гастроэнтерологии. Москва
В обзоре представлены сведения о болезнях илеоцекального клапана, терминального отдела подвздошной кишки, слепой кишки и червеобразного отростка. Наиболее известны воспалительные болезни (терминальные илеиты, в том числе, болезнь Крона, острый и хронический аппендицит). Отсутствуют описания функциональных болезней илеоцекального угла (недостаточность и дисфункция илеоцекального клапана и др.), особенностей клинической картины и дифференциальной диагностики болезней этого отдела кишечника.
THE DISEASES OF ILEOCECAL REGION. THE METHODS OF DIAGNOSIS
Loginov A.S., Parfenov A.I., Chigzikova M.D.
Data about diseases of iliocecal valvule, the terminal part of ileum, coecum and appendix are presented in this review. The most known are inflammatory diseases (the terminal ileitis including Crohn’ s disease, acute and cronic appendicitis). Description functional diseases ofiliocecal valvule (insufficiency and disfunction of iliocecal valvule) as well as clinical features and differential diagnosis of the iliocecal valvule’s diseases are absent.
Возможны изолированные и комбинированные поражения илеоцекального клапана, терминального отдела подвздошной кишки, слепой кишки и червеобразного отростка.
Болезни илеоцекального клапана
Среди болезней илеоцекального клапана наиболее известен липоматоз [31, 39, 42, 48, 62, 65, 67, 77]. В результате чрезмерного увеличения количества жира в подслизистом слое стенка клапана становится плотной, просвет его сужается [59]. При рентгенологическом исследовании обычно предполагается стенозирующая опухоль. При гистологическом исследовании находят массивную инфильтрацию жировой тканью без типичной для липомы капсулы [36, 75].
Ретроградный пролапс илеоцекального клапана характеризуется выпадением (инвагинацией) в просвет слепой кишки клапана, который создает при рентгенологическом исследовании дефект напoлнения. Диагноз уточняется при колоноскопии [29, 38].
В 1994 г. Н. Beucher и соавт. сообщили о псевдоопухолевом геморрагическом поражении илеоцекального клапана, развившемся после лечения амоксициллином. Клинические и эндоскопические проявления болезни исчезли спустя несколько дней после отмены антибиотика [9]. В 1989 г D. Wood и L. Morgenstem описали случай липосаркомы илеоцекального клапана [76].
Болезни терминального отдела подвздошной кишки
Эозинофильный энтерит с локализацией в терминальном отделе подвздошной кишки характеризуется эозинофильной инфильтрацией стенки кишки, эозинофилией, болями в животе и поносами [4, 20]. Этиология заболевания неизвестна. Описаны два случая эозинофильного илеита (илеоколита), вызванного Enterobius vermicularis [15].
Симптомы болезни Крона хорошо известны. Тем не менее на ранних этапах патологического процесса трудно поставить правильный диагноз, т.к. поражение кишки начинается с подслизистого слоя и распространяется в сторону слизистой и серозной оболочек. По мере прогрессирования воспалительного гранулематозного процесса появляются характерные щелевидные язвы, неровный рельеф типа «булыжной мостовой» и стеноз кишки [12].
Болезни слепой кишки
Синдром подвижной слепой кишки характеризуется появлением внезапных болей в правой подвздошной области. Нередко в подобных ситуациях больных оперируют по поводу предполагаемого хронического аппендицита, но болевые ощущения остаются и после аппендэктомии [56]. Эффективным методом лечения этих больных является фиксация слепой кишки к париетальной брюшине [1].
Причиной болей в илеоцекальной области могут быть дивертикулы слепой кишки [68]. Клиническая картина дивертикулита в этом случае почти неотличима от таковой при остром аппендиците. Описаны случаи перфорации дивертикула слепой кишки [74].
Причиной сильных болей в правой подвздошной области может быть ущемление слепой и восходящей кишок в отверстии Винслова в сальниковой бурсе [73].
J. Halk и соавт. в 1997 г описали доброкачественную язву слепой кишки у больного с клинической картиной острого аппендицита. Результаты биопсии подтвердили доброкачественную природу язвы [26]. Имеются также сообщения об изъязвлении слепой кишки у больных, перенесших гепатэктомию [7].
Рак слепой кишки среди опухолей желудочно-кишечного тракта занимает второе место после рака прямой кишки. Поэтому в профилактических целях целесообразно лицам старше 40 лет проводить не только ректоро-маноскопию, но и колоноскопию с обязательной биопсией обнаруженных полипов.
Болезни червеобразного отростка
Среди болезней червеобразного отростка наиболее известны острый и хронический аппендицит. Менее известны иерсениозный аппендицит, болезнь Крона и карциноид [11, 34]. К редким формам патологии относятся эозинофильная гранулема, актиномикоз, дивертикул, аденоматозный полип, нейрогенная опухоль и рак [3, 55, 61].
К наиболее редким заболеваниям червеобразного отростка относятся: дивертикул [3], болезнь Крона [3, 34], иерсиниозный аппендицит и актиномикоз. Точный диагноз этих болезней обычно устанавливается во время операции по поводу предполагаемого острого аппендицита или опухоли [52].
Карционид червеобразного отростка встречается редко. Он относится к потенциально злокачественным гормонально-активным опухолям. Клиническая картина этого заболевания складывается из местных симптомов, обусловленных самой опухолью, нередко напоминающих острый аппендицит или непроходимость кишечника и своеобразных «приливов» и других проявлений карциноидного синдрома [11].
Болезни илеоцекальной области
Наиболее распространены воспалительные болезни известной этиологии (сальмонеллезный, иерсениозный, дизентерийный илеотифлит, туберкулез) и неизвестной этиологии (гранулематозный илеоколит или болезнь Крона [50] и эозинофильный илеоколит). К редким болезням относятся актиномикоз, рак и неходжкинская лимфома [40, 64].
В последние годы вновь становится актуальной проблема туберкулеза, в частности, его внелегочных форм. При кишечном туберкулезе, как правило, поражается илеоцекальная область. Наряду с болью в правой подвздошной области у больных нарушается стул: в начале заболевания может быть запор, затем длительный, истощающий понос, обычно с кровью. Вначале заболевания диагностика достаточно трудна: проводится дифференциальный диагноз с болезнью Крона, язвенным колитом, раком слепой кишки. Рентгенологическое исследование позволяет обнаружить деформацию слепой кишки, сужение просвета, язвы и псевдополипы. Более информативным методом является лапароскопия, при которой часто выявляются обызвествленные мезентериальные лимфатические узлы и туберкулезные бугорки. Правильной диагностике способствует определение чувствительности больного к туберкулину (проба Манту), компьютерная томография и лапароскопи [6, 13, 32, 45].
Методы исследования илеоцекального угла
Для обследования больных применяют рентгенологическое исследование тонкой и толстой кишки, колоноскопию, илеоскопию, гистологическое исследование слепой кишки, илеоцекального клапана и подвздошной кишки. Колоноскопия с илеоскопией имеет ряд неоспоримых преимуществ, так как имеется возможность получения биопсионного материала. Гистологическому методу исследования принадлежит решающая роль в диагностике большинства заболеваний илеоцекальной области [37]. По-прежнему важное место занимает рентгенологический метод исследования илеоцекальной области. Но при его использовании нередко возникают определенные трудности, связанные с тем, что, во-первых, при ретроградном контрастировании илеоцекальный клапан иногда не раскрывается и дистальный отдел подвздошной кишки остается недоступным исследованию; во-вторых, при пероральном приеме бариевой взвеси терминальный отдел подвздошной кишки заполняется приблизительно через 4 часа и контрастирование слепой кишки часто неудовлетворительное, к тому же при пероральном приеме бариевой взвеси очень сложно судить о недостаточности баугиниевой заслонки. Описаны различные методы ретроградной идеографии, осуществляемой во время колоноскопии, коща контраст подается через катетер, введенный в биопсиооный канал [18, 27]. Метод несложный и весьма эффективный для диагностики болезней терминального отдела подвздошной кишки.
Достаточно важную роль в диагностической оценке болезней илеоцекальной области играет ультразвуковой метод исследования [6, 51, 55, 63]. С помощью УЗИ достаточно четко прослеживаются классические характеристики болезни Крона, а также осложнения, связанные с этой болезнью [57].
В 1997 г А. Erder и соавт. предложили допплерографию верхней брыжеечной артерии для выявления воспалительных процессов в илеоцекальной области. Применяли дуплексную допплерультрасонографию. Авторы установили, что объем и скорость потока крови в верхней брыжеечной артерии у пациентов с воспалительными процессами в илеоцекальной области был значительно больше чем, у лиц контрольной группы [21].
Большое значение в диагностике болезней илеоцекальной области имеет лапароскопия. В особенности ее роль заметна при распознавании экстрагенитального (кишечного) эндометриоза, туберкулеза мезентериальных лимфатических узлов, болезни Крона, эозинофильного илеита, хронического аппендицита и актиномикоза [12, 20, 53].
Заключение
Энтероптоз (K63.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общий спланхноптоз:
Этиология и патогенез
Этиология энтероптоза неизвестна. В настоящее время рассматриваются 3 основных теории:
1. Энтероптоз является следствием гипотрофии.
2. Энтероптоз является следствием слабости соединительной и мышечной ткани.
3. Энтероптоз является вариантом нормы.
Патофизиология
Чаще всего энтероптоз поражает наиболее подвижные в анатомическом плане части кишечника, например, ободочную кишку. Опускающаяся ободочная кишка приобретает U-образную форму, что затрудняет пассаж пищи и газов.
В вертикальном положении пациента, при выраженном энтероптозе пассаж может почти прекратиться, что вызывает клинику частичной кишечной непроходимости.
Гистологически энтероптоз представлен признаками катарального воспаления и/или атрофии стенки кишечника (в зависимости от стадии). Инфильтрация подслизистой и атрофия слизистой вследствие хронического воспаления сочетаются с гибелью подавляющего большинства ганглиев и деструктивными изменениями межмышечных нервных сплетений.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 0.3
Истинная распространенность энтероптоза неизвестна.
Заболевание может протекать без клинической симптоматики или в субклинической форме, не требующей применения методов визуализации и, следовательно, не диагностируемой при жизни или диагностируемой случайно.
Пол. Большинство авторов сходятся во мнении о значительном преобладании лиц женского пола.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Чаще всего энтероптоз протекает бессимптомно.
Дополнительные (редкие) симптомы (симптомы так называемой «эндогенной интоксикации»):
Обычно наблюдается опущение тех или иных отделов толстой кишки с различной клинической картиной:
1. Опущение слепой кишки наблюдается редко (15% от всех случаев энтероптоза). Сопровождается запорами, периодическим вздутием живота и ощущением полноты в правой подвздошной области. При чрезмерно подвижной слепой кишке в ней застаиваются фекальные массы, нередки приступы болей, напоминающие приступ аппендицита, иногда возникает кишечная непроходимость вследствие перегибов и перекручивания слепой кишки.
Диагностика
Диагностика энтероптоза основана почти исключительно на методах визуализации.
1. Обзорная рентгенография только в отдельных случаях может предположить диагноз энтероптоза, не разграничивая его признаки с кишечной непроходимостью.
3. Пассаж кишечника иногда определяют с помощью рентгеновского наблюдения за проглоченными маленькими металлическими кольцами (около 20 штук) или пассажем бария (энтерография).
6. УЗИ органов брюшной полости является обязательным исследованием в плане ассоциированной патологии.
Лабораторная диагностика
Дифференциальный диагноз
Энтероптоз дифференцируется со всеми заболеваниями, имеющими хроническую боль в животе, задержку стула и газов, интоксикацию, замедление пассажа по кишечнику.
Основными различиями являются:
— отсутствие симптомов раздражения брюшины;
— отсутствие каловых масс в прямой кишке при ректальном исследовании;
— хронический характер патологии;
— изменение интенсивности симптомов при ношении бандажа и в положении лёжа;
— отсутствие в кале и других исследуемых субстанциях каких-либо изменений также говорит в пользу энтероптоза.
Окончательная дифференциальная диагностика проводится с учетом данных колоноскопии и радиологического обследования.
Осложнения
Вопрос об осложнениях энтероптоза претерпевал значительные изменения по мере накопления данных.
Лечение
Единого мнения нет. Лечение энтероптоза зависит от стадии развития и, соответственно, клинических проявлений.
В тактике лечения борются два подхода:
1. Обязательная «стартовая» консервативная терапия, которая включает в себя:
— диета (клетчатка, жидкость, дробное питание);
— ношение бандажа;
— слабительные и средства, смягчающие стул (в редких случаях, по показаниям);
— лечебная физкультура (избегая бега, поднятия тяжестей и любых упражнений, повышающих внутрибрюшное давление).
Оперативное вмешательство производят в основном при различных осложнениях. Как плановый этап лечения, оперативное вмешательство не рекомендуется.
Приведенный ниже перечень лекарств предназначен для проведения оперативного вмешательства или подготовки к нему или послеоперационного ведения.
СЛЕПАЯ КИШКА
Слепая кишка (caecum) (рис. 151, 159, 170, 171) является начальным отделом толстой кишки и представляет собой слепой мешкообразный участок длиной от 3 до 8 см. Как правило, она полностью покрывается брюшиной.
От заднемедиальной стенки, ниже места впадения подвздошной кишки в слепую, отходит червеобразный отросток — аппендикс (appendix vermiformis) (рис. 151, 159, 170). Его длина варьируется от 2 до 13 см, а диаметр составляет 3—4 мм. Аппендикс залегает, как правило, в правой подвздошной ямке и соединяется со слепой кишкой и концевым отделом подвздошной кишки при помощи брыжейки аппендикса (mesoappendix) (рис. 172). Его свободный конец направляется вниз и медиально до пограничной линии, иногда спускаясь в малый таз. Со всех сторон аппендикс окружен сходящимися у его основания лентами ободочной кишки. В его слизистой оболочке содержится большое количество лимфоидной ткани.
Рис. 151. Пищеварительный аппарат:
1 — околоушная железа; 2 — зубы; 3 — полость рта; 4 — глотка; 5 — язык; 6 — подъязычная железа;
7 — поднижнечелюстная железа; 8 — пищевод; 9 — желудок; 10 — печень; 11 — общий желчный проток;
12 — сжиматель (сфинктер) привратника; 13 — желчный пузырь; 14 — поджелудочная железа;
15 — двенадцатиперстная кишка; 16 — крутой изгиб двенадцатиперстной кишки; 17 — левый изгиб ободочной кишки;
18 — правый изгиб ободочной кишки; 19 — тощая кишка; 20 — восходящая ободочная кишка;
21 — нисходящая ободочная кишка; 22 — поперечная ободочная кишка; 23 — илеоцекальный клапан;
24 — слепая кишка; 25 — аппендикс; 26 — подвздошная кишка; 27 — сигмовидная ободочная кишка;
28 — прямая кишка; 29 — наружный сжиматель заднего прохода
Пищеварительный аппарат:1 — околоушная железа; 2 — зубы; 3 — полость рта; 4 — глотка; 5 — язык; 6 — подъязычная железа;7 — поднижнечелюстная железа; 8 — пищевод; 9 — желудок; 10 — печень; 11 — общий желчный проток;12 — сжиматель (сфинктер) привратника; 13 — желчный пузырь; 14 — поджелудочная железа;15 — двенадцатиперстная кишка; 16 — крутой изгиб двенадцатиперстной кишки; 17 — левый изгиб ободочной кишки;18 — правый изгиб ободочной кишки; 19 — тощая кишка; 20 — восходящая ободочная кишка;21 — нисходящая ободочная кишка; 22 — поперечная ободочная кишка; 23 — илеоцекальный клапан;24 — слепая кишка; 25 — аппендикс; 26 — подвздошная кишка; 27 — сигмовидная ободочная кишка;28 — прямая кишка; 29 — наружный сжиматель заднего прохода»/>
Рис. 159. Органы брюшной полости:
1 — печень; 2 — желудок; 3 — желчный пузырь; 4 — селезенка; 5 — поджелудочная железа;
6 — левый изгиб ободочной кишки; 7 — правый изгиб ободочной кишки; 8 — верхний изгиб двенадцатиперстной кишки;
9 — рельеф двенадцатиперстной кишки; 10 — восходящая часть двенадцатиперстной кишки; 11 — восходящая ободочная кишка;
12 — подвздошная кишка; 13 — брыжейка сигмовидной кишки; 14 — слепая кишка; 15 — аппендикс;
16 — прямая кишка; 17 — сигмовидная ободочная кишка
Рис. 170. Слепая кишка и аппендикс:
1 — сальниковый отросток; 2 — свободная лента ободочной кишки; 3 — гаустры; 4 — полулунные складки ободочной кишки;
5 — илеоцекальный клапан; 6 — слепая кишка; 7 — брыжейка аппендикса; 8 — аппендикс (червеобразный отросток)
Рис. 171. Ободочная, тощая и подвздошная кишки:
1 — большой сальник; 2 — поперечная ободочная кишка; 3 — свободная лента ободочной кишки; 4 — брыжейка поперечной ободочной кишки;
5 — тощая кишка; 6 — восходящая ободочная кишка; 7 — слепая кишка; 8 — сигмовидная ободочная кишка; 9 — подвздошная кишка
Рис. 172. Поперечная ободочная кишка толстой кишки:
1 — гаустры; 2 — сальниковая лента; 3 — сальниковые отростки; 4 — свободная лента ободочной кишки;
5 — полулунные складки ободочной кишки; 6 — брыжеечная лента
Слепая кишка (caecum) (рис. 151, 159, 170, 171) является начальным отделом толстой кишки и представляет собой слепой мешкообразный участок длиной от 3 до 8 см. Как правило, она полностью покрывается брюшиной.
От заднемедиальной стенки, ниже места впадения подвздошной кишки в слепую, отходит червеобразный отросток — аппендикс (appendix vermiformis) (рис. 151, 159, 170). Его длина варьируется от 2 до 13 см, а диаметр составляет 3—4 мм. Аппендикс залегает, как правило, в правой подвздошной ямке и соединяется со слепой кишкой и концевым отделом подвздошной кишки при помощи брыжейки аппендикса (mesoappendix) (рис. 172). Его свободный конец направляется вниз и медиально до пограничной линии, иногда спускаясь в малый таз. Со всех сторон аппендикс окружен сходящимися у его основания лентами ободочной кишки. В его слизистой оболочке содержится большое количество лимфоидной ткани.


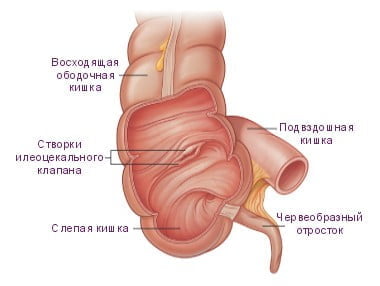 Передняя часть кишки находится на расстоянии от стенки живота за счет пролегающего между ними сальника. Но бывают ситуации, когда он отсутствует, и кишка плотно прилегает к ней. Все стороны слепой кишки прочно укрыты брюшиной, но при этом у нее отсутствует брыжейка. Именно от этой кишки берет свое начало аппендикс, то есть червеобразный отросток. Обычно его диаметр составляет 3-4 миллиметра. А вот длина может начинаться в районе двух сантиметров и заканчиваться тринадцатью. Разместился он в правой части брюшины. Все его стороны покрыты ободочной кишкой, а конец, который свободен от других органов, доходит до малого таза. Просвет червеобразного отростка, то есть аппендикса перекликается с просветом слепой кишки. Не обязательно он находится в вышеназванном месте. В некоторых случаях аппендикс может размещаться позади слепой кишки, а если он полностью покрыт и даже фиксирован брюшиной, то при мезоперитонеальном положении кишки червеобразный отросток может лежать даже внебрюшинно. За счет брыжейки этот орган присоединяется к слепой кишке. А вот в слизистой оболочке аппендикса содержится не просто большое, а огромное количество лимфоидной ткани.
Передняя часть кишки находится на расстоянии от стенки живота за счет пролегающего между ними сальника. Но бывают ситуации, когда он отсутствует, и кишка плотно прилегает к ней. Все стороны слепой кишки прочно укрыты брюшиной, но при этом у нее отсутствует брыжейка. Именно от этой кишки берет свое начало аппендикс, то есть червеобразный отросток. Обычно его диаметр составляет 3-4 миллиметра. А вот длина может начинаться в районе двух сантиметров и заканчиваться тринадцатью. Разместился он в правой части брюшины. Все его стороны покрыты ободочной кишкой, а конец, который свободен от других органов, доходит до малого таза. Просвет червеобразного отростка, то есть аппендикса перекликается с просветом слепой кишки. Не обязательно он находится в вышеназванном месте. В некоторых случаях аппендикс может размещаться позади слепой кишки, а если он полностью покрыт и даже фиксирован брюшиной, то при мезоперитонеальном положении кишки червеобразный отросток может лежать даже внебрюшинно. За счет брыжейки этот орган присоединяется к слепой кишке. А вот в слизистой оболочке аппендикса содержится не просто большое, а огромное количество лимфоидной ткани.