Токсикодермия что это такое
Токсикодермия
Реакции иммунной системы могут обуславливать разнообразные патологические состояния. Так, аллергия, возникающая при контакте тканей с определенными веществами, может сопровождаться покраснением и отеком кожи. При этом многие аллергены способны воздействовать на кожу не только при внешнем контакте, но и при проникновении в организм через дыхательную или пищеварительную систему. В результате у пациента возникают разнообразные кожные высыпания, повреждаются слизистые оболочки. Токсикодермия может быть достаточно опасным состоянием, при котором требуется неотложная врачебная помощь.
Общая информация
В медицинской литературе токсикодермией или токсическим дерматитом называют патологическое состояние кожи и слизистых оболочек, возникающее при проникновении аллергена в организм. В отличие от контактного дерматита, аллерген самостоятельно не соприкасается с кожей. Вещество, вызывающее ответную реакцию иммунной системы, может попадать в организм через пищеварительную или дыхательную систему. Впоследствии аллергены попадают в кожу через кровоток и вызывают разнообразные симптомы, вроде папул, пустул и волдырей.
Аллергия представляет собой ответную реакцию защитной системы организма на проникновение в ткани определенного вещества. Чаще всего это врожденная аномалия, при которой само по себе неопасное вещество провоцирует сенсибилизация клеток иммунной системы. Выделяемые медиаторы воспаления воздействуют на ткани и обуславливают отек, покраснение и повреждение кожного покрова. При токсидермии возникает аллергическая реакция немедленного типа, поэтому симптомы появляются в первую минуту после воздействия аллергена на ткани.
Опасность токсического дерматита зависит от количества аллергенов, попавших в организм. К тяжелым осложнениям патологии врачи относят острое нарушение дыхания и повреждение внутренних органов. Лечение необходимо проводить в первые минуты после появления признаков аллергической реакции.
Токсидермия
Алиментарные (пищевые) токсидермии могут быть обусловлены как аллергическими (чаще возникают у детей, чем у взрослых), так и прочими механизмами (по данным современных исследований, они составляют 12% от всех видов заболевания). Развитие алиментарных токсидермий связано с приемом продуктов с высоким содержанием гистамина и гистаминоподобных веществ (томаты, баклажаны, авокадо, сыры, рыба свежая и замороженная, салями, сосиски, красное вино, консервированная пища, пиво, квашеная капуста, бананы) или продуктов, которые способствуют высвобождению гистамина (алкоголь, какао, шоколад, белок яйца, хлебные злаки (особенно пшеница), ананас, свиная печень, креветки, клубника.
Первые проявления токсидермии начинаются через 1-21 день после поступления аллергена. Скорость развития симптомов зависит от нескольких факторов, в том числе от количества поступившего в кровь аллергена и чувствительности больного к этому веществу. Ранняя токсидермия возникает через 1-3 суток, а поздняя на 9-21 сутки.
Симптомы токсидермии
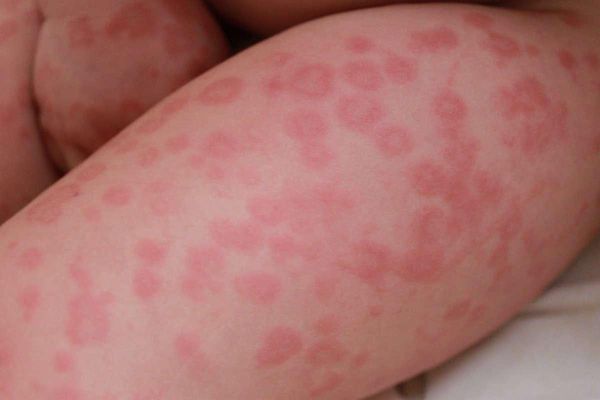
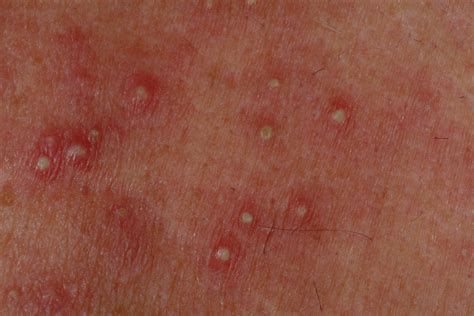
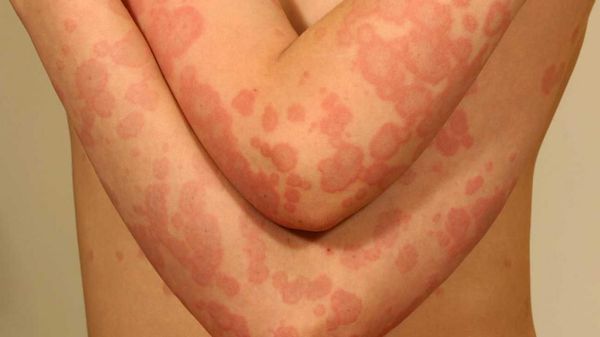
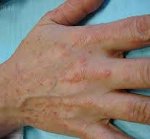
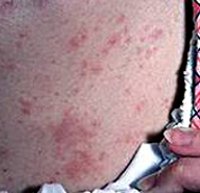
Пятнистая токсидермия в виде эритематозных, пигментных или геморрагических (пурпурозных) элементов встречается чаще других и обычно локализуется на теле, лице, конечностях. В крупных кожных складках (паховых, подмышечных, под молочными железами) сыпь может сливаться. Распространенность высыпаний варьируется от единичных элементов до эритродермии, поверхность элементов гладкая, позже развивается шелушение, иногда центр растущего пятна становится бледнее периферии и элементы приобретают вид колец. Элементы появляются сразу или постепенно, толчками, достигая максимального развития в течение 2–3 дней, и через несколько дней исчезают, не оставляя следов. При поражении ладоней и подошв кожа “слезает”.
В зависимости от степени тяжести и интоксикации больного могут беспокоить учащённое сердцебиение, слабость, головокружение, боли в суставах и мышцах, нарушение со стороны желудочно-кишечного тракта в виде тошноты, рвоты, нарушение со стороны психики: спутанность сознания, тревога, страх смерти. Одним из осложнений является токсическое поражение печени и почек, которое приводит к недостаточности их функции. При геморрагическом синдроме поражаются сосуды.
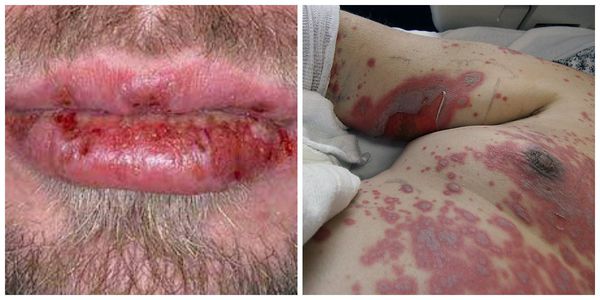
Самыми тяжёлыми осложнениями токсидермии являются синдром Лайела (токсический эпидермальный некролиз) и синдром Стивенса — Джонсона. Синдром Лайела похож на массивный ожог, бывает, что пациенты из-за обширных болезненных некротических эрозий не могут открыть глаза или покушать. Происходит массивная потеря жидкости и электролитов, присоединяется инфекция, развивается недостаточность многих органов (почек, печени, сердца).
Смертность при этих осложнениях может достигать до 25 % у взрослых и 7,5 % у детей. При рано начатом лечении риск развития осложнений снижается. Осложнения токсидермии чаще наблюдаются у пациентов с сопутствующими аутоиммунными заболеваниями (системная красная волчанка, ревматоидный полиартрит и другие), с ВИЧ, иммунодефицитными состояниями, а также у больных, перенесших трансплантацию костного мозга.
Диагностика
По степени тяжести выделяют легкую, среднетяжелую и тяжелую токсидермию. Оценка степени тяжести заболевания проводится на основании распространенности и характера поражения кожи и слизистых, данных физикального обследования, жалоб пациента и данных лабораторного исследования.
Важно выяснить, с чем сам больной связывает начало заболевания, учесть профессиональные и бытовые факторы, узнать, не принимал ли больной перед появлением сыпи лекарственный препарат или необычную пищу, не отмечал ли раньше аллергические реакции или обострения основного заболевания под влиянием медикаментов, продуктов питания и других веществ. Надежным подтверждением диагноза токсидермии служит исчезновение кожной сыпи после прекращения действия того или иного химического вещества.
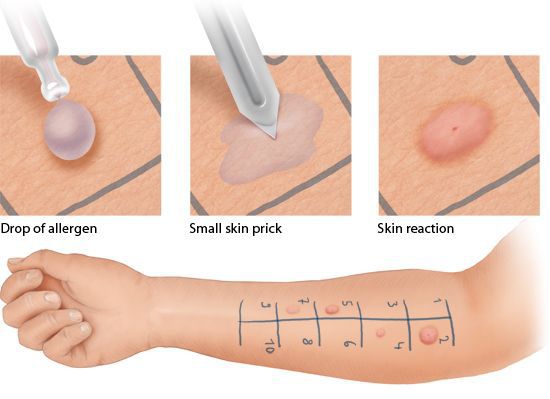
Аллергологические тесты проводятся осторожно, под присмотром врача, желательно в стационаре (во избежание анафилактического шока). Низкую достоверность имеют и скарификационные тесты. Возможна диагностика с помощью лабораторных тестов: исследование крови на иммуноглобулины (Ig) Е, G, М, реакцию трансформации лимфоцитов, наличие преципитатов (появление в испытуемой крови осадка, который образован комплексами антиген+антитело), реакцию дегрануляции базофилов (растворение базофила при контакте с аллергеном). Гистология элементов не имеет диагностической значимости, так как при этом заболевании специфические признаки отсутствуют.
Лечение токсидермии
На этапе лечения рекомендуется прекратить прием всех медикаментов, кроме жизненно необходимых. Больных с токсикодермией у которых зарегистрирована гипертермия и явления общей интоксикации, рекомендуется госпитализировать во избежания развития осложнения.
Для скорейшего выведения аллергена/токсина из организма назначаются сорбенты, при нормальном артериальном давлении назначают мочегонные препараты. При пятнистых, уртикарных и папулёзных элементах назначаются антигистаминные препараты с целью снятия зуда, покраснения, отёка.
В тяжёлых случаях пациенту могут быть назначены глюкокортикостероидные препараты (дексаметазон, преднизолон) для усиления противовоспалительного, противоаллергического и иммунноподавляющего действия. Наружное лечение применяется только в случае везикулёзной или буллёзной формы токсидермии, пузыри и эрозии смачиваются (не растирая и не травмируя кожу) фукорцином, бриллиантовым зелёным или бетадином.
Профилактика рецидивов заболевания заключается в информировании пациента о причине заболевания для исключения этого фактора из рациона питания и списка лекарственных препаратов.
Что такое токсикодермия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаевой Ларисы Борисовны, дерматолога со стажем в 36 лет.
Определение болезни. Причины заболевания
Токсидермия (токсикодермия, токсико-аллергический дерматит) — это острое воспалительное заболевание кожных покровов, а иногда и слизистых оболочек, развивающееся под действием токсического, токсико-аллергического и аллергического фактора.
Краткое содержание статьи — в видео:
Такими факторами выступают чаще всего лекарственные препараты, а также пищевые продукты, вредные производственные и бытовые вещества. Они всасываются в кровь разносятся по организму и, выделяясь через кожу и слизистые оболочки, вызывают в них разнообразные по своей морфологической структуре высыпания (пятна, папулы, пустулы, везикулы), сопровождающиеся зудом.
Пути проникновения аллергена:
Первые проявления токсидермии начинаются через 1-21 день после поступления аллергена. Скорость развития симптомов зависит от количества поступившего в кровь аллергена и от имеющейся сенсибилизации (чувствительности) к этому веществу.
Причины токсидермии
1. Лекарственная токсикодермия развивается как побочное действие медикаментозных средств. Развитие патологической реакции возможно на любой лекарственный препарат, включая антигистаминные и глюкокортикостероидные, а также на нестероидные противовоспалительные средства, противоопухолевые, диуретические, гипотензивные, сердечно-сосудистые средства. Но чаще всего это антибактериальные препараты цефалоспориновой и пенициллиновой групп, сульфаниламидов, аллопуринола и средств от эпиллепсии. Высыпания связаны с преобладанием СD4 и СD8 Т-лимфоцитов (иммунные клетки «солдаты», которые обнаруживают и уничтожают чужеродные патогены, попавшие в организм) и гиперчувствительностью замедленного типа. Тяжесть аллергии зависит от количества поступившего препарата и общего состояния организма (наличия хронических заболеваний, в том числе аутоиммунных), его сенсибилизации (чувствительности) к аллергену.
2. Пищевая (алиментарная) токсикодермия может быть аллергической и неаллергической. Первая связана с индивидуальной непереносимостью того или иного продукта (чаще бывает у детей, реже у взрослых). Неаллергические токсидермии составляют 12 % от всех разновидностей заболевания. Наиболее частые аллергены при пищевой токсидермии: томаты, рыба, консервы, салями, пиво, алкоголь, какаосодержащие продукты, белок яйца, ананас, клубника, цитрусовые, баклажаны, бананы, креветки, хлебные злаки.
3. Профессиональная токсикодермия. При этой форме производственные и бытовые вещества попадают в организм при дыхании и через пищеварительный тракт. Активным антигеном в данных случаях выступают вещества, в химической формуле которых присутствует бензольное кольцо с аминогруппой или хлором, такие химические соединения обладают наибольшей антигенной активностью.
4. Эндогенная токсикодермия, или аутотоксическая токсидермия, возникает при воздействии токсинов, образующихся у больного при нарушении обмена веществ. Наблюдается при таких патологиях:
Симптомы токсикодермии
При всех клинических разновидностях токсикодермии основной симптом — это высыпания, сопровождающиеся зудом. Сыпь появляется остро, иногда может подняться температура (как правило, не выше 38 °C). Сыпь симметричная, мономорфная (одного вида), появляется через 1-21 день после поступления в организм аллергена. Скорость развития симптомов зависит от количества встреч с этим аллергеном, от перекрёстной аллергии (аллергической реакции на вещество со схожим химическим составом, например аллергия на арахис и латекс, т. к. в их строении присутствует практически тот же набор аминокислот). В зависимости от степени тяжести и интоксикации могут быть учащённое сердцебиение, слабость, головокружение, боли в суставах и мышцах, нарушение со стороны желудочно-кишечного тракта в виде тошноты, рвоты, нарушение со стороны психики: спутанность сознания, тревога, страх смерти.
Клиническая картина
При самой распространённой пятнистой форме: эритема (покраснение кожи вследствие расширения сосудов), геморрагические и пигментные пятна располагаются на конечностях, туловище и лице. Сыпь нередко сливается, особенно в крупных складках кожи. При разрешении процесса пятна шелушатся и постепенно бесследно исчезают. Если высыпания расположены на ладонях и подошвах, при выздоровлении наблюдается крупнопластинчатое шелушение вследствие отторжения рогового слоя.
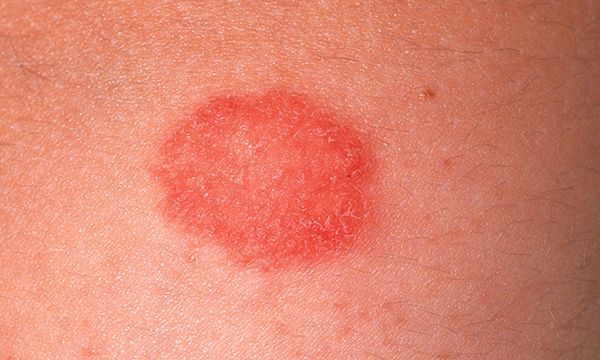
При фиксированной эритеме на любом участке кожного покрова появляется одно или несколько крупных пятен. Они насыщенного красного цвета, размеры могут достигать 10 см. Когда воспаление стихает, пятно приобретает коричневатый цвет и сохраняется длительное время, постепенно бледнея. При повторной встрече с аллергеном оно появляется на том же месте.
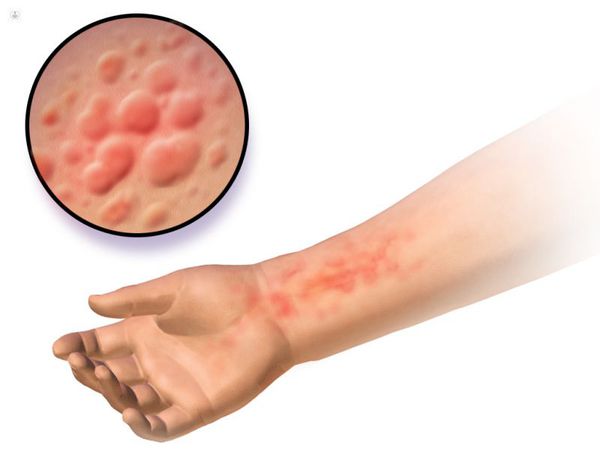
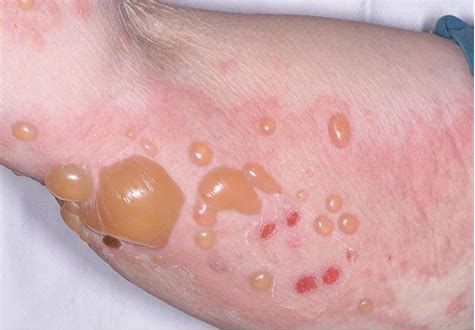
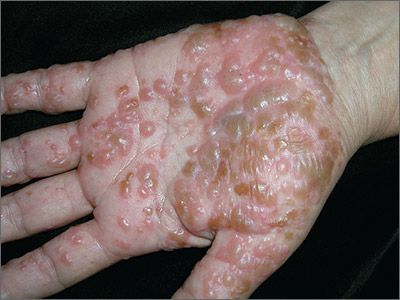
Пузырная (буллёзная) токсидермия протекает с появлением пузырей большого размера (от 1 до 5 см) преимущественно в крупных складках (паховые, подмышечные), а также на шее.
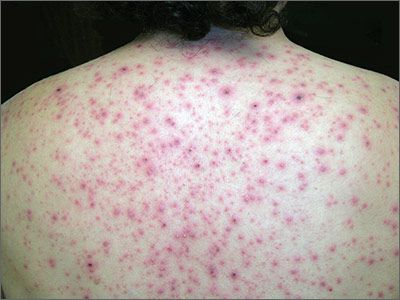
Папулёзная токсикодермия — характеризуется высыпаниями на коже в виде узелков красновато-фиолетового цвета, часто возникает при длительном приёме нейролептиков, препаратов йода, стрептомицина и от воздействия паров ртути.
Пузырьковая (везикулезная) токсикодермия. Высыпания при этой форме располагаются преимущественно на ладонях и подошвах и напоминают дисгидротическую экзему, но при последней площади поражения значительно меньше.
Пустулёзная (гнойничковая) токсикодермия. При этой форме высыпания в виде пузырьков с жёлтым содержимым располагаются в зонах, где много сальных желёз (грудь, спина, лицо). Эта форма встречается при контакте с галогенами (хлор, бром, фтор, йод). Бромистые пустулы (гнойнички, похожие на обыкновенные угри, мягкие, фиолетово-красного цвета) крупнее, йодистые обильнее и меньше по размеру.
Патогенез токсикодермии
Вещество (аллерген), попадая в организм, вступает в соединение с клеточными структурами (митохондриями, нуклеопротеинами) кожи и других органов и тканей. В результате этого взаимодействия подавляются ферментные системы, изменяется реактивность организма.
При токсикодермии на поступивший аллерген, который является антигеном, вырабатывается антитело. Вследствие этого формируется повышенная чувствительность (сенсибилизация) к этому аллергену. Сенсибилизация зависит от количества и частоты поступления в организм аллергена, его активности и силы иммунного ответа организма. Также сенсибилизация зависит от наличия у больного наследственной предрасположенности к аллергическим и аутоиммунным заболеваниям, от имеющихся и перенесённых ранее аллергических заболеваний. При перекрёстной сенсибилизации организм человека, встречаясь с веществом (на который ранее не было аллергии), похожим по своему химическому строению на аллерген, к которому уже развилась чувствительность также может получить аллергическую реакцию.
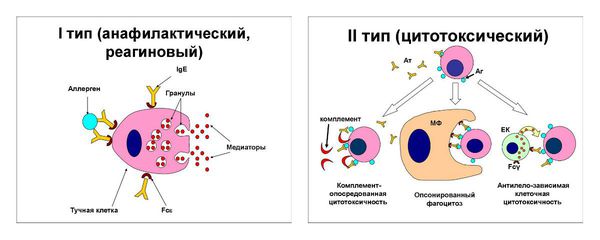
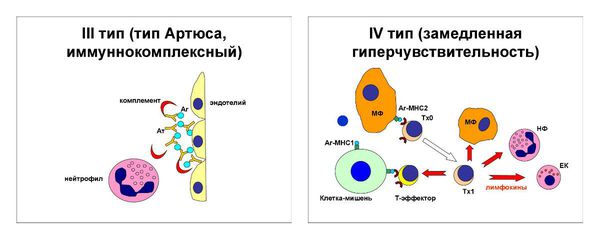
Существует четыре типа аллергических реакций: реагиновый, цитотоксический, иммунокомплексный и клеточный, при токсикодермии в зависимости от клинической формы, встречаются все типы, но чаще это четвёртый тип — гиперчувствительность замедленного типа.
I тип — реагиновый — реакция гиперчувствительности немедленного типа. Возникает быстро (через 10 минут — 6 часов) из-за нарастания количества антител класса иммуноглобулинов Е, которые прикрепляются к базофилам и тучным клеткам и вызывают высвобождение медиаторов воспаления ( биологически активных веществ, обеспечивающих химические процессы в очаге воспаления) : ацетилхолина, серотонина и др. Такой тип реагирования возникает при крапивнице и отёке Квинке.
II тип — цитотоксический — происходит лизис (растворение) клеток органов и тканей вследствие накопления антител, фиксированных на мембранах этих клеток (например при синдроме Лайела).
III тип — иммунокомплексный — формируются комплексы антиген+антитело, они фиксируются на стенках сосудов, базальных мембранах. Это реакция гиперчувствительности замедленного типа (наблюдается при системной красной волчанке).
Классификация и стадии развития токсикодермии
Общепринятой классификации токсидермии не существует.
По этиологии (причине) выделяется несколько групп заболеваний:
Классификация по морфологическим признакам:
По площади поражения
Осложнения токсикодермии
Самыми тяжёлыми осложнениями токсидермии являются синдром Лайела (токсический эпидермальный некролиз) и синдром Стивенса — Джонсона.
Токсико-септический шок развивается молниеносно, протекает с выраженной интоксикацией и повышением температуры до 40 °C, поражаются все кожные покровы и слизистые, быстро происходит инфицирование. Эндогенные (внутренние) токсины воздействуют на сердце, лёгкие, мозг, печень и другие органы, вызывая реакции по типу анафилактических, в результате быстро развивается декомпенсация жизненно важных функций организма, что требует реанимационных мероприятий.
Диагностика токсикодермии
В диагностике токсикодермии главное значение придаётся подробно собранному анамнезу: необходимо выяснить, есть ли у пациента профессиональные факторы, принимал ли он какие-либо лекарственные препараты в последние 1-2 недели.
Аллергологические тесты проводятся осторожно, под присмотром врача, желательно в стационаре (во избежание анафилактического шока). Достоверность тестов ограничена, т. к. истинным аллергеном может быть не сам препарат, а его метаболит (промежуточный продукт распада).
Низкую достоверность имеют и скарификационные тесты. Проводятся они следующим образом: на коже внутренней поверхности предплечья, скарификатором делают царапины; на первую скарификацию капают 0,01 % раствор гистамина, на остальные — проверяемые аллергены, а на последнюю — тест-контрольную жидкость.
Аллерген провоцирует острую аллергическую реакцию в коже, которая приводит к покраснению (гиперемии), появлению пузырей. Эти тесты могут быть ложноположительными и ложноотрицательными, т. к. и в этом случае причиной токсикодермии может быть не сам препарат, а продукт его метаболизма.
Диагностика с помощью лабораторных тестов: исследование крови на иммуноглобулины (Ig) Е, G, М, реакцию трансформации лимфоцитов, наличие преципитатов (появление в испытуемой крови осадка, который образован комплексами антиген+антитело), реакцию дегрануляции базофилов (растворение базофила при контакте с аллергеном). Лабораторная диагностика осложняется тем, что специфические Ig Е определяются лишь к небольшому количеству лекарственных препаратов и отрицательный результат не исключает вероятности реакции на введение препарата.
Исчезновение высыпаний после отмены препаратов является относительным подтверждением диагноза, т. к. кожные высыпания могут сохраняться длительное время и после прекращения приёма препарата.
Дифференциальная диагностика
Сифилис — в этом случае будут положительными серологические реакции на бактерию «бледная трепонема». Общее состояние не страдает, высыпания не сопровождаются зудом.
Контактный аллергический дерматит — появляется вследствие аллергических реакций на агенты внешней среды (бытовая химия, косметика, наружные медикаменты и др.) с повышенной чувствительностью к ним. При острой форме проявляется в виде эритемы, пузырьков, мокнутия, а в хронической форме — шелушения и лихенификации (усиления кожного рисунка, потери эластичности, уплотнения и пигментации). Локализация высыпания в месте воздействия аллергена, границы чёткие, выражен зуд.
Многоформная экссудативная эритема — характеризуется пятнами красного цвета с фиолетовым оттенком. Поражаются преимущественно тыльная поверхность кистей и стоп, зуд не выражен, рецидивы весной и осенью, могут быть катаральные явления (симптомы вирусных или простудных заболеваний), связи с приёмом медикаментов нет.
Розовый лишай Жибера — редко бывает зуд, общее самочувствие не страдает, высыпания располагаются по линиям Лангера, в основном на туловище, имеется характерная «материнская бляшка».
Лечение токсикодермии
При всех формах требуется прекратить приём лекарственных препаратов (за исключением жизненно необходимых), продуктов, которые возможно являются причиной высыпаний. Лечение должно проводиться незамедлительно, при появлении первых симптомов токсидермии, это позволит избежать возможных осложнений.
Объём медицинской помощи зависит от нескольких факторов:
При нормальном артериальном давлении с целью быстрого выведения токсина из организма назначают мочегонные препараты (необходимо учитывать возможность перекрёстной аллергии).
При пятнистых, уртикарных и папулёзных элементах назначаются антигистаминные препараты: «Цетрин», «Лоратадин», «Супрастин», «Тавегил» и др. с целью блокады рецепторов гистамина в организме и уменьшения симптомов аллергии (зуда, покраснения, отёка).
В тяжёлых случаях токсидермии назначают глюкокортикостероидные препараты (дексаметазон, преднизолон) перорально и/или парентерально ( минуя пищеварительный тракт) для усиления противовоспалительного, противоаллергического и иммунноподавляющего действия. Суточные дозы не менее 30-35 мг (в пересчёте на преднизолон) подбираются индивидуально в зависимости от тяжести заболевания.
Прогноз. Профилактика
Прогноз при токсикодермии в большинстве случаев благоприятный, если нет осложнений и отсутствует поражение внутренних органов. Развитию осложнений способствует несколько факторов:
Профилактика этого заболевания заключается в исключении контактов с предполагаемыми или уже известными аллергенами (пищевыми продуктами, лекарствами, бытовыми и производственными веществами, на которые уже была аллергическая реакция).
Необходимо лечить сопутствующие хронические заболевания и в лечении исключать полипрогмазию (одновременное необоснованное назначение множественных лекарственных препаратов). При лечении сопутствующих заболеваний лекарствами, обладающими выраженным сенсибилизирующим действием (антибиотики, сульфаниламиды, барбитураты), назначать антигистаминные средства и пантотенат кальция. Важно не заниматься самолечением и назначенное лечение проходить под контролем врача.
Токсикодермия ( Токсидермия )
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.
Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.