Толстые стенки яйцеклетки что делать
Неполноценные яйцеклетки — это причина бесплодия?
В Клинике МАМА пациенткам в цикле ЭКО иногда приходится узнавать о том, что перенос эмбрионов не состоится. С чем связаны такие рекомендации врачей? Рассказывает эмбриолог Клиники МАМА Елена Захарова.
В Клинике МАМА пациенткам в цикле ЭКО иногда приходится узнавать о том, что перенос эмбрионов не состоится. С чем связаны такие рекомендации врачей? Рассказывает эмбриолог Клиники МАМА Елена Захарова.
Чем определяется зрелость ооцита?
Известно, что королеву делает хорошей ее окружение. Так и качество созревающей в организме женщины яйцеклетки зависит от множества факторов: это и различные внешние воздействия (температура, биохимический состав среды, клеточное окружение), и точное функционирование внутриклеточных механизмов, которые работают на сложном пути созревания яйцеклетки.
Изначально стволовая половая клетка (предшественник яйцеклетки) носит в себе двойной набор хромосом, что свойственно всем остальным клеткам организма, и только претерпевая два редукционных деления (в которых происходит уменьшение числа хромосом в два раза), она становится настоящей половой клеткой — ооцитом. В течение этого периода созревающая яйцеклетка дважды останавливается в своем развитии (I и II блоки созревания), и «разбудить» ее могут только следующие события: I блок снимается пиком ЛГ, предшествующим овуляции, а II блок — в процессе оплодотворения. Если на этом уровне клеточной организации происходят какие-либо нарушения, то процесс созревания ооцита может остановиться на стадиях I или II блоков.
Помимо процессов созревания ядерного аппарата, в самой цитоплазме яйцеклетки также происходят структурные и биохимические преобразования: идет активный синтез и накопление необходимых для развития ооцита и будущего эмбриона веществ — белков, молекул-источников энергии, молекул РНК, а также распределение по цитоплазме клеточных органелл. Например, митохондрии — «энергетические станции» клетки, распределяются в цитоплазме определенным образом, вследствие этого митохондриальная активность во всех участках цитоплазмы различна. Было показано, что существует прямая связь между увеличением возраста женщины и уменьшением митохондриальной активности в цитоплазме ооцитов и клетках эмбрионов. Следствием этого является снижение вероятности наступления беременности.
Итак, зрелая яйцеклетка содержит в себе необходимый для развития эмбриона набор веществ и в момент овуляции находится на стадии II блока созревания, который снимается при оплодотворении сперматозоидом. Морфологическими признаками зрелой яйцеклетки являются наличие первого полярного тельца (образуется после снятия I блока созревания) и отсутствие клеточного ядра (зародышевого пузырька). Косвенным признаком степени зрелости ооцита может быть состояние кумулюса (оболочки, состоящей из части клеток, которые окружали и питали яйцеклетку, когда она росла). По ходу созревания яйцеклетки кумулюс становится более рыхлым, вязким.
Степень зрелости яйцеклеток, полученных в результате стимуляции в программе ЭКО, может сильно варьировать. Так, у одной и той же пациентки, наряду со зрелыми яйцеклетками, могут быть получены ооциты, находящиеся как на стадии зародышевого пузырька, так и перезревшие, не подходящие для оплодотворения. Это зависит от подготовки женщины к ЭКО и от ее возраста. Причиной такого несоответствия степени зрелости ооцитов фазе цикла также может быть неадекватный ответ организма на стимуляцию, или даже плохое качество препаратов (неправильно хранимых или с просроченным сроком годности).
Врач отменил перенос эмбрионов во время ЭКО. Виноваты ли в этом генетические дефекты?
Начиная с момента появления методов ЭКО, основные исследования в этой области были направлены на изучение генетических особенностей ооцитов и эмбрионов in vitro. Таким образом, влияние хромосомных аномалий на эмбриональное развитие в настоящий момент достаточно хорошо изучено.
В числе неоплодотворенных в программах ЭКО ооцитов около 30% имеют хромосомные аномалии. К таким аномалиям относятся численные изменения набора хромосом (уменьшение или увеличение количества хромосом вплоть до их полного отсутствия или наоборот, удвоения) и структурные аномалии. Изменение числа хромосом является причиной патологий делений, что может приводить к невозможности снятия блоков созревания (I и II). Ооциты, несущие такие аномалии, как правило, не компетентны к оплодотворению. В случае же оплодотворения одним сперматозоидом яйцеклетки, например, с двойным набором хромосом, образуется зигота (оплодотворенная яйцеклетка), содержащая вместо двух пронуклеусов (генетический материал яйцеклетки и генетический материал сперматозоида) — три. Трехпронуклеарная зигота в результате дробления может дать внешне нормальный эмбрион, способный к имплантации, но генетический дефект такого зародыша всегда летален. Поэтому эмбрионов, полученных от трехпронуклеарных зигот, мы не переносим.
При исследовании оплодотворенных, но не вступивших в дальнейшее развитие, яйцеклеток, или эмбрионов со сниженными темпами дробления и последующей остановкой, было показано, что часть их несет генетические аномалии, связанные с нарушением числа и структуры хромосом. Такие остановившиеся в развитии эмбрионы не могут дать беременности.
Итак, в зависимости от степени и типа аномалий, ооциты с нарушенным генотипом либо не способны к оплодотворению, либо, в результате оплодотворения и развития, дают нежизнеспособных эмбрионов.
В большинстве исследований было показано, что вероятность генетических аномалий ооцитов значительно увеличивается с возрастом женщины.
ВСПОМОГАТЕЛЬНЫЙ ХЭТЧИНГ
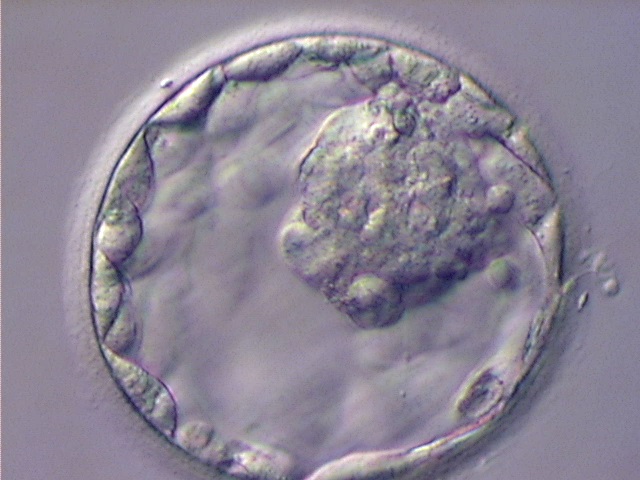
Довольно типичная, увы, история – успешно пройдены все этапы программы ЭКО, получены отличные эмбрионы, 1-2 лучших из них перенесены в полость матки, однако беременность почему-то не наступила. Причин этого может быть довольно много. Одна из возможных причин – неспособность эмбриона «вылупиться» из окружающей его блестящей оболочки (zona pellucida). Блестящая оболочка яйцеклетки и, впоследствии, эмбриона состоит из гликопротеидов, обладает свойствами эластичности и прозрачности и несет 2 основных функции – предотвращает проникновение более одного сперматозоида в яйцеклетку при оплодотворении, а также удерживает клетки развивающегося эмбриона вместе в процессе дробления.
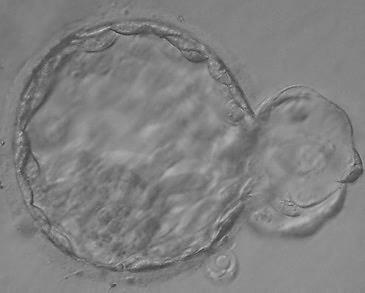
В какой-то момент оболочка прорывается и бластоциста постепенно «выползает», выклевывается из оболочки (фото 2).
| Код услуги | ЭКСТРАКОРПОРАЛЬНОЕ ОПЛОДОТВОРЕНИЕ | СТОИМОСТЬ, руб. |
| А11.20.029 | Вспомогательный хэтчинг | 3 000 |
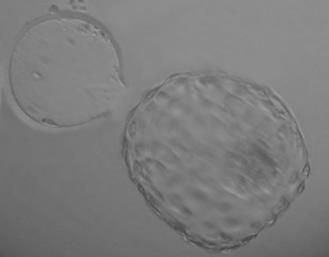
Процесс хэтчинга занимает от нескольких часов до суток. Только по окончании его эмбрион может приступить к следующему важнейшему этапу – имплантации (фото 3).
В ряде случаев процесс естественного хэтчинга затруднен в силу толщины оболочки или химических изменений в ней. В таком случае рекомендуют сделать искусственное отверстие либо истончить блестящую оболочку, а в некоторых случаях – даже полность удалить.
Вот список возможных показаний к проведению вспомогательного хэтчинга:
Однако, все показания кроме последнего не являются абсолютными, а выполнение вспомогательного хэтчинга без показаний не приводит к увеличению частоты наступления беременности.
Существует четыре типа вспомогательного хэтчинга по типу воздействия на блестящую оболочку – химический, механический, лазерный и энзиматический. Первые три типа выполняют на микроскопе при помощи специальных микроинструментов.
При химическиом хэтчинге используют кислый раствор Тиродэ с очень низким уровнем рН (2.4). Этим раствором точечно воздействуют на блестящую оболочку, растворяя ее в месте соприкосновения. Механический хэтчинг выполняют при помощи заостренной тонкой микропипетки, которой подцепляют оболочку, а затем делают отверстие крест-накрест. При энзиматическом хэтчинге оболочка эмбриона (как правило на стадии бластоцисты) полностью растворяется при помощи фермента проназы.
Наиболее распространенным и современным методом является лазерный хэтчинг. Его выполняют на инвертированном микроскопе, оснащенном инфракрасным диодным лазером с длиной волны 1480 нм. Такой лазер позволяет без риска для эмбриона делать отверстия любого размера в блестящей оболочке (фото 4).
Яйцеклетка не созревает: почему и что делать
Автор статьи Калинина Наталья Анатольевна Врач-репродуктолог, врач высшей категории, врач акушер-гинеколог
Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Как созревает яйцеклетка
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Как может повести себя фолликул
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Причины, по которым не созревает яйцеклетка
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Естественные физиологические причины
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
Патологии в органах малого таза
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
Симптомы и диагностика
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
- недостаточная толщина эндометрия; отсутствие трехслойной структуры и предовуляторных изменений; отсутствие доминантного фолликула или его малые размеры накануне овуляции.
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Когда необходима стимуляция овуляции
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
Преимущества лечения в Центре репродуктивного здоровья «СМ-Клиника»
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
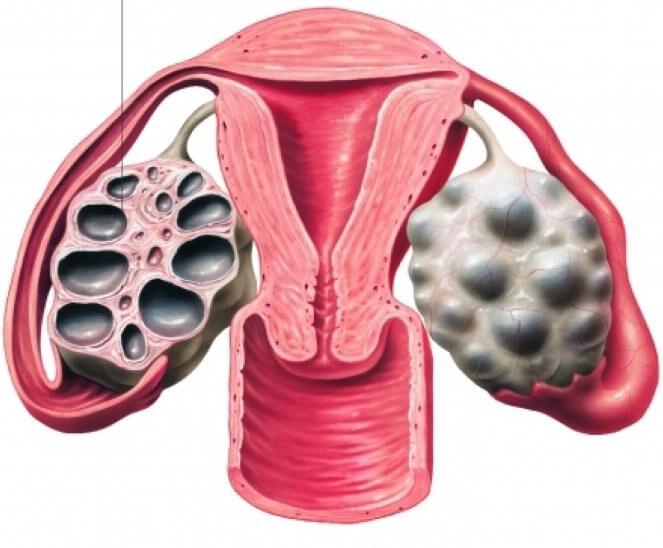
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.