У грудничка закисает и слезится глазик что делать
Почему гноится глазик у новорожденного ребенка
Гной в глазах ребенка – это неприятное явление, указывающее на наличие заболевания. Данное состояние сопровождается многочисленными симптомами – глаза болят, слезятся и чешутся. Лечить его необходимо на начальном этапе, под наблюдением врачей, чтобы не появились тяжелые осложнения.
Почему гноится глазик у новорожденного и детей постарше: наиболее частые причины
Лечение
Независимо от возраста ребенка, будь он новорождённый или 4, 5, 6-месячный, лечение должно носить комплексный характер в соответствии с причиной заболевания. С гигиенической целью применяют промывание глаз растворами антисептиков. Возможно применение зелёного чая, раствора марганцовки. Помогают промывание обычной кипячёной водой и регулярные компрессы. С лечебной целью врач может назначить антибактериальные глазные капли и/или мази, противовирусные глазные капли, антигистаминные препараты в виде глазных капель или таблеток. В случае наличия дакриоцистита новорожденных необходимо своевременное хирургическое лечение.
Что может предложить «Оптик-Центр», если у ребенка гноится глаз.
У малыша гноиться глазик может по разным причинам. Поэтому при первых же признаках необходимо обратиться к специалистам, чтобы избежать неприятных последствий.
Записаться на детское комплексное офтальмологическое обследование можно по бесплатному телефону 8-800-775-78-58 или при личном визите в филиалах офтальмологической клиники «Оптик-Центр».
Детская поликлиника №17
Космонавтов пр-кт, 5 Б
Космонавтов пр-кт, 5 Б
Сертификат системы менеджмента качества
Важная информация
Родителям о дакриоцистите новорожденного
Дакриоцистит– это воспаление слёзного мешка. В период внутриутробного развития слезно-носовой канал закрыт плёнкой. Это нужно для его защиты от околоплодных вод. В момент рождения во время первого вдоха и крика эта плёнка прорывается и слезно-носовой канал становится проходимым и по нему уже слёзы вытекают наружу (в нос).
Но если по каким-то причинам этого не произошло, то слеза вместо того, чтобы оказаться снаружи застаивается внутри, в слёзном мешочке, и к этому застою очень часто присоединяется инфекция. Вот так и начинает развиваться острый дакриоцистит.
Симптомы дакриоцистита новорожденных:
Глаз красный, воспаленный. К 8-10-му дню жизни появляется гнойное отделяемое. При надавливании на область слезного мешка из слезной точки выделяется гной. Возможно слезотечение. Процесс, чаще односторонний, т.е. воспален один глазик. Это еще один признак, говорящий о том, что заболевание не банальный конъюнктивит. При конъюнктивите чаще воспалены оба глаза.
У части детей к 14-му дню жизни желатиновая пробка самостоятельно рассасывается, воспаление стихает. И собственно заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь офтальмолога.
После того, как диагноз дакриоцистит будет установлен, необходимо начать лечение. Лечить заболевание у новорожденного ребёнка нужно по следующей схеме:
1. День начинаем с туалета глаз: промыть глаза стерильным раствором фурацилина в разведении 1:5000, купленным в аптеке или приготовленным самостоятельно – растворив 1таб. в стакане теплой кипяченой воды (если они закисшие), а затем, при помощи влажного ватного или матерчато-бинтового тампона очистить сам глаз от гноя, т. е снять все корочки с век и ресниц, в направлении от виска к носу
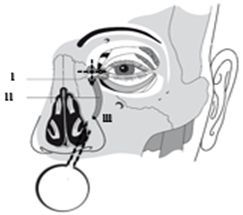
2. Провести массаж той области глаза, где расположен слёзный мешочек (I) путём надавливания на него указательным пальцем в сторону затылка (не бойтесь палец утопить в сторону глаза, вы упретесь в мышцу не навредив глазу, производя качественный массаж) и сверху вниз. Это нужно для того, чтобы выдавить желатиновую пробку (III) из носослезного канала (II).
3.Закапать дезинфицирующие капли,например: сульфацил-натрия (альбуцид); витабакт ; окомистин ; Проводить эти манипуляции стоит 4 – 5 раз в день, если вашему малышу нет 2–х месяцев. Полезно это делать перед кормлением, так как во время еды ребенок сам продолжает эффективность массажа из-за разности давления в носу и ротовой полости. Курс 2 недели.
При выраженном инфицировании глаз назначаются антибактериальные средства: флоксал 0.3% (4-6 раз в день); тобрекс 0.3% (4-6 раз в день); фуциталмик 1% густая суспензия ( 2 раза в день); их курс от 5 до 7 дней, дальнейшее лечение дезинфицирующими каплями. Не рекомендуется использовать глазные мази, так как они на основе вазелина, который создает дополнительную ненужную вязкость в слезном канале.
Перед тем, как проводить эти манипуляции нужно тщательно вымыть руки, подстричь ногти.
С 2-х месяцев у детей начинает функционировать слезная железа, и появляются полноценные слезы. Массаж у них можно проводить 2 – 3 раза в день курсом 2 недели. С 3-х месяцев массаж проводят курсом 1 неделю с рекомендацией записаться на «зондирование». Наиболее благоприятные сроки для проведения зондирования носослезного канала с 3 до 6 месяцев.
Если вашему ребенку поставили диагноз дакриоцистит, теперь вы знаете, как грамотно помочь малышу в домашних условиях на ранних сроках развития. Когда массаж боится делать мама, на помощь должен прийти другой взрослый человек (папа, бабушка, дедушка, тетя, дядя…). Давайте совместными усилиями стараться помочь ребенку без хирургических вмешательств. Однако не отчаивайтесь, те родители, чьим детям назначили «зондирование». Раз назначили, значит само не пройдет, и решить этот вопрос надо до 6 месяцев. Родители, не бойтесь поставленного диагноза, ведь неизвестность порождает страх. Когда вы знаете, с чем бороться и как, это вам придаст силы и уверенность в вашей помощи малышу.
Врач-офтальмолог Иванова Н. В.
Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!
Почему у ребенка закисают глазки
После рождения ребенка родители сталкиваются с множеством разных ранее неизвестных им проблем, одной из которых является закисание глазок у новорожденного. Это довольно распространенное явление среди младенцев, особенно в первые дни жизни, так что сильно переживать или впадать в панику не нужно.
Причиной закисания глазок чаще всего является дакриоцистит – заболевание, связанное с непроходимостью слезного канала. Как правило это неприятное заболевание проходит еще на ранних стадиях и не вызывает осложнений, но если же у ребенка глазки продолжают слезиться и закисать после недельного пребывания дома, то стоит принять меры и, в первую очередь, обратиться к специалисту.
У всех деток с рождения и до двух недель закисают глазки, однако порой такое явление требует консультации специалиста
В чем причина?
На восьмом месяце внутриутробного развития плода начинает формироваться свободное сообщение между полостью носа и носослезным протоком. Весь предшествующий период развития выходное отверстие слезного канала защищено тонкой перепонкой, которая либо рассасывается до рождения, либо лопается при первом крике новорожденного. Если по какой-либо причине этого не происходит, то у малыша возникают проблемы со слезотечением.
У большинства младенцев дакриоцистит проходит без вмешательства извне – пробка, закупорившая канал рассасывается уже на 10-14 день после родов. А вот родителям тех деток, которым повезло меньше и глазки с каждым днем закисают только больше, нужно обратиться к детскому офтальмологу. При своевременном обращении к врачу воспалительный процесс можно быстро нейтрализовать, не боясь при этом каких-либо негативных последствий.
Гнойные выделения в уголках глаз малыша — это результат воздействия инфекции, которая развивается на основе закупорки слезного канала
Основные симптомы
Для того чтобы вовремя диагностировать заболевание в домашних условиях необходимо при длительном закисании глазок обращать внимание на следующие симптомы:
Промывать закисающие глазки грудным молочком можно
только в течение первых 10 дней, после чего оно становится идеальной
средой для размножения бактерий!
Лечение дакриоцистита
Многие мамочки, заметив, что закисают глазки у новорожденного, сразу начинают промывать их грудным молоком. Как правило, это помогает только первую неделю после родов, по истечению 10-ти дней грудное молоко теряет свои бактерицидные свойства и стает отличной питательной средой для бактерий. Если закисание не прекращается через две недели после рождения малыша, то только детский врач-офтальмолог может назначить правильное лечение.
На стадии образования застоявшейся слезы чаще всего прописывают массаж носослезного протока. Его целью является разрушение застоявшейся желатинозной пленки и освобождение протока слезного канала. При образовании гноесодержащих масс дополнительно к массажу назначают гигиенические процедуры и антисептические средства, благодаря которым снимается воспаление. Гнойные выделения после массажа убираются ватным тампоном, смоченным в травяном настое, затем глазки закапывают специальными каплями.
Если заболевание не проходит длительное время, то необходимо провести зондирование носослезного канала. Эта несложная процедура проводится под местной анестезией (капельной) довольно быстро. После зондирования глазки обрабатывают антисептиком в течение недели, редко дольше, но только по назначению врача. Как правило, эта процедура гарантирует полное выздоровление малыша, так что при усугублении ситуации с закисанием глазок не стоит ждать, лучше сразу обратиться к специалисту. Ведь только вовремя проведенное лечение может гарантировать полное выздоровление вашего ребенка.
Закисает глаз у новорожденного: причины и решение
Закисание глаз у грудничка – частая проблема у молодых родителей. Но она не является нормой и не терпит пренебрежения. Все дело в том, что зрительный орган малютки, только появившегося на свет, еще не до конца сформировал местный иммунитет и уязвим к инфекциям. Попадая в незащищенный глазик, инфекция вызывает слезоточивость, покраснение и нагноение. Если не предпринять меры, заболевания могут перейти в хроническую и острую форму, опасную для зрительной функции глаз.
вторник, января 23rd, 2018
Как распознать симптомы закисания глазок?
Такое явление как закисшие глазки можно заметить сразу после того, как малыш проснулся. Это довольно распространенная проблема как у деток в первый год жизни, так у малышей от годика до 5-7 лет и проявляется она следующими признаками:
Постоянный дискомфорт провоцирует капризы, потерю аппетита, ухудшение сна и раздражительность у ребенка.
Причины закисания глаз у детей
Для того чтобы после лечения проблема не повторилась, родители хотят знать, почему у младенца закисают глазки. Причиной является попавшая в глаз инфекция, которая вызывает глазное заболевание и часто спровоцирована неправильным уходом за глазками ребенка или отсутствием гигиеничных условий. Иногда малыши могут просто потереть глаза грязными ручками и занести инфекцию.
Существует три заболевания, объясняющих закисание глаз:
· конъюнктивит. Заболевание, вызванное бактериями или вирусами, проникшими в глаза. Иногда он является последствием аллергической реакции. Часто сопровождается повышенной температурой;
· дакриоцистит. Довольно редкое явление у грудничков. Выражается в припухании век, покраснении слизистой глаза, сопровождается закисанием и гнойными образованиями.
Иногда причиной закисших глаз становится золотистый стафилококк. Заболевание отличается светобоязнью, образованием корочек на веках после сна, гнойными выделениями.
Как лечить закисание глазок?
Если вы обнаружили, что закисают глазки у ребенка, обратиться к врачу нужно незамедлительно. Ведь корректное лечение может быть сформировано только после точного диагностирования заболевания. Традиционные рекомендации офтальмологов выглядят следующим образом:
· при аллергическом конъюнктивите назначаются антигистаминные средства. При вирусном – регулярное промывание глазок с использованием антисептических препаратов и антивирусных капель (хорошо себя проявил ацикловир и акципол). При бактериальном – использование антибактериальных капель и мазей (гентамицин, флоксал);
· при дакриоцистите обязательным является промывание глаз специальными антисептиками (подходят фурацилин, мирамистин), травяными отварами. Также рекомендовано делать регулярный массаж слезного канала. В тяжелых запущенных случаях офтальмологи назначают хирургическое вмешательство и зондирование.
Лечение закисших глазок народными средствами
Отказываться от осмотра у врача и препаратов, особенно когда от закисания глазок страдает совсем еще маленький грудничок, категорически нельзя. Но совместить медикаментозную терапию с применением народных средств можно и нужно. Народная медицина основана на промывании глаз самостоятельно приготовленными отварами и составами. Для промывания глазок деткам эффективны следующие рецепты:
Грамотный уход и профилактика за глазками грудничка
Чтобы не сталкиваться с закисанием глазок или хотя бы снизить такую вероятность, родителям важно обеспечить малышу должную гигиену правильный уход за глазками. Хоть в таком возрасте детки еще не умываются и не чистят зубки, но утренние водные процедуры для глазок – обязательны. Воспользовавшись стерильным ватным диском, нужно протирать глазки грудничку слабым раствором с ромашковым отваром или теплой кипяченой водичкой. Процедура проводится от внешнего уголка глаза по направлению ко внутреннему.
Помните, что у малютки слабый иммунитет, его глазки чувствительны к внешней среде. Обеспечьте в помещении благоприятный влажный климат, проводите регулярную уборку, проветривайте комнату, чаще меняйте постельное белье в детской кроватке.